Lääketieteen asiantuntija
Uudet julkaisut
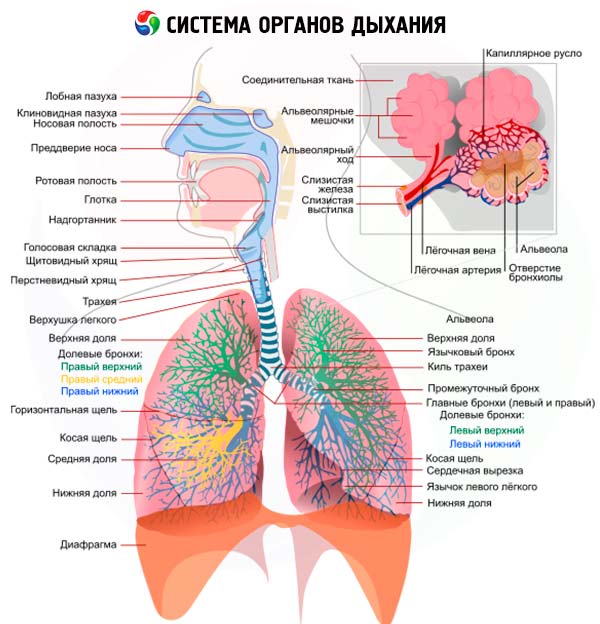
Hengityselinten tutkimus
Viimeksi tarkistettu: 05.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Huolimatta hengityselinten tilan tutkimiseen tarkoitettujen erityismenetelmien kehittämisen suurista menestyksistä, monet R. Laennecin kuvaamat fyysisen tutkimuksen menetelmät ovat edelleen ensisijaisen tärkeitä. Totta, nyt yritämme tunnistaa vain ne oireet, joilla on todella tärkeä diagnostinen arvo, ymmärtäen, että joissakin keuhkosairauksissa (esimerkiksi keuhkosyöpä tai tuberkuloosi) näiden oireiden esiintyminen usein viittaa taudin melko voimakkaaseen vaiheeseen, ja varhaiseen diagnoosiin on käytettävä hienovaraisempia menetelmiä.
Toinen ero hengityselinten tutkimuksen nykyvaiheessa on huomattavasti suurempi huomio hengityksen fysiologiaan, kliinisten oireiden ja ulkoisen hengitystoiminnan häiriöiden väliseen suhteeseen sekä toiminnallisiin, ei vain anatomisiin, muutoksiin.
Hengityselimissä tapahtuvien patologisten prosessien ymmärtämisen nykyvaihe on mahdotonta ilman tietoa niistä suojamekanismeista, jotka estävät mikro-organismien, pölyhiukkasten, myrkyllisten aineiden, kasvien siitepölyn jne. tunkeutumisen. Anatomisten esteiden (kurkunpää, kurkunkansi, lukuisat jakautumiset ja keuhkoputken puun kaventuminen), hengitysteiden limakalvon runsaan verisuonituksen ja yskänrefleksin lisäksi erittäin tärkeä rooli hengityselinten suojaamisessa on keuhkoputkien sädekehän limakalvojen kuljetuksella sekä trakeobronkiaalisen eritteen muodostumisella, joka sisältää biologisesti aktiivisia aineita (lysotsyymi, laktoferriini, a1-antitrypsiini) ja kaikkien plasmasolujen syntetisoimia immunoglobuliineja, mutta pääasiassa IgA:ta. Terminaalisten keuhkoputkien, alveolaaristen tiehyiden ja alveolien tasolla suojaavan toiminnon suorittavat pääasiassa alveolaariset makrofagit ja neutrofiiliset granulosyytit, joilla on voimakas kemotaksis ja fagosytoosi, sekä lymfosyytit, jotka erittävät makrofageja aktivoivia lymfokiineja. Hengityselinten suojamekanismeissa erityisen tärkeitä ovat keuhkoputkiin liittyvä imukudos (BALT) sekä humoraalisen immuniteetin (luokkien A ja G immunoglobuliinit) reaktiot. Tärkeä paikka keuhkojen suojauksessa on niiden täydellisellä ilmanvaihdolla.
Kaikkia näitä hengitysteiden suojausmekanismeja voidaan ja tulisi nyt tutkia jokaisella yksittäisellä potilaalla, mikä mahdollistaa kehittyvän taudin ominaisuuksien yksityiskohtaisemman esittämisen ja siten järkevämmän hoidon valinnan.
Hengityselimiä tutkittaessa (joka, kuten kaikissa muissakin tapauksissa, alkaa kuulustelulla, jota seuraa tarkastus, tunnustelu, perkussiot ja auskultaatio ), tärkein vastausta vaativa kysymys on prosessin vallitsevan lokalisaation määrittäminen: hengitystiet, keuhkoparenkyymi vai pleura. Usein useat hengityselinten osat ovat osallisina samanaikaisesti: esimerkiksi keuhkolohkon tulehduksessa (lobaarinen eli kruppoosikeuhkokuume ) esiintyy lähes aina pleurakalvojen tulehdus ( pleuriitti ), fokaalisessa keuhkokuumeessa prosessi alkaa useimmiten keuhkoputkien tulehduksella ( bronkiiitti ), ja sitten kehittyy peribronkiaalinen tulehdus. Tämä tekee useiden keuhkosairauksien kliinisestä kuvasta monipuolisen ja pakottaa meidät arvioimaan havaittuja oireita eri näkökulmista.
Hengityselinsairauksien sairaushistoria
Jatkuva kuulustelu mahdollistaa keuhkopatologian kehittymisen piirteiden – taudin anamneesin – tunnistamisen. Hengityselinten sairauksia tutkittaessa tulisi noudattaa täysimääräisesti yleistä periaatetta "älä säästä aikaa anamneesin tutkimiseen". Määritellään taudin tiettyjen oireiden ilmaantumisen aikajärjestys, sen alkuvaiheen piirteet, relapsit, niiden esiintymistiheys ja provosoivien tekijöiden esiintyminen, hoidon luonne ja tehokkuus sekä komplikaatioiden esiintyminen.
Niinpä akuuteissa keuhkosairauksissa yleisiä oireita, kuten huonovointisuutta, vilunväristyksiä ja kuumetta, voidaan havaita useita päiviä ennen keuhko-oireita (viruskeuhkokuume) tai lähes samanaikaisesti niiden kanssa ( pneumokokkikeuhkokuume ), ja akuutisti esiintyvä vaikea hengenahdistus on erittäin tärkeä merkki keuhkoastmasta, akuutista hengitysvajauksesta ja ilmarintasta. On tarpeen arvioida erityisillä tutkimusmenetelmillä (ysköksen ja verikokeilla, röntgenkuvauksella jne.) saatuja tuloksia. Erityisen tärkeitä ovat merkit allergisista reaktioista (nokkosihottuma, vasomotorinen nuha, Quincken edeema, bronkospasmi) vastauksena sellaisten tekijöiden kuin elintarvikkeiden, hajujen, lääkkeiden (pääasiassa antibioottien, vitamiinien) vaikutukseen; viime aikoina on kiinnitetty tarkkaa huomiota mahdollisuuteen pahentaa astman kulkua käytettäessä aspiriinia ja muita tulehduskipulääkkeitä ("aspiriiniastma").
Tärkeä kuulusteluvaihe on yritys selvittää taudin etiologia (tarttuva, ammatillinen, lääketieteellinen).
Useat vakavat keuhkosairaudet liittyvät enemmän tai vähemmän pitkäaikaiseen kosketukseen erilaisten teollisten (ammattimaisten) tekijöiden, kuten piidioksidia, asbestia, talkkia, rautaa, alumiinia jne. sisältävän pölyn, kanssa. Tunnettujen ammattimaisten pölykeuhkosairauksien ( pneumokonioosi ) lisäksi yhä useammin havaitaan yhteys esimerkiksi eksogeenisen allergisen alveoliitin ja lukuisten ympäristötekijöiden, kuten mädäntyneen heinän, raa'an viljan jne. ("maanviljelijän keuhko", "juustontekijän keuhko", "siipikarjanviljelijän keuhko" jne., välillä. Ei ole harvinaista, että diffuuseja keuhkomuutoksia esiintyy potilailla, jotka saavat lääkkeitä, kuten sytostaattisia lääkkeitä, nitrofuraaneja, kordoneria ja sen analogeja, sekä pitkäaikaista sädehoitoa erilaisiin ei-keuhkosairauksiin.
Kaikki taudin kulun tunnistetut piirteet tulisi lopulta esittää sopivan graafisen kuvan muodossa, josta esimerkkinä voi olla potilaan, jolla on lobar-keuhkokuume, havainto.
Lopuksi, tärkeitä tietoja voidaan saada tutkimalla sukututkimusta (perheen alttius keuhkoputkien ja keuhkojen sairauksille, kuten astma, tuberkuloosi tai alfa1-antitrypsiinin puutos, kystinen fibroosi ) sekä huonoja tapoja: tupakointi on yleisesti tunnustettu keuhkosyövän riskitekijä, alkoholin väärinkäyttö edistää keuhkokuumeen epäsuotuisaa kulkua (märkiminen, paise).
Tupakointi (erityisesti savukkeiden polttaminen) on erityisen merkittävässä roolissa jokaisen potilaan keuhkosairauksien historiassa, sillä se joko aiheuttaa tai pahentaa sairautta. Siksi on tärkeää, että lääkäri tietää (kirjaa muistiin) sekä päivässä poltettujen savukkeiden määrän että potilaan tupakointiajan (ns. "savukeaskivuodet"). Krooninen keuhkoputkentulehdus ja keuhkolaajentuma, kroonisen obstruktiivisen keuhkosairauden vakavat muodot, ovat yleisimpiä paljon tupakoivilla;keuhkoputkensyöpä, yksi yleisimmistä pahanlaatuisista kasvaimista miehillä ja yhä yleisempi naisilla, liittyy suoraan tupakointiin.
Ylähengitysteiden tutkimus
Hengityselinten suora tutkimus alkaa usein rintakehän tutkimuksella. Ylähengitysteiden alustava tutkimus on kuitenkin oikeampi, koska ylähengitysteiden erilaisilla patologisilla muutoksilla voi olla tärkeä rooli keuhkosairauksien kehittymisessä. On sanomattakin selvää, että ylähengitysteiden yksityiskohtainen tutkimus on otolaryngologin vastuulla . Minkä tahansa erikoisalan lääkärin (ja erityisesti terapeutin) on kuitenkin tunnettava nenän, nielun ja kurkunpään yleisimpien sairauksien pääoireet ja hallittava ylähengitysteiden tutkimusmenetelmien yksinkertaisimmatkin menetelmät.
Ensinnäkin määritetään, kuinka vapaasti potilas pystyy hengittämään nenän kautta. Nenähengityksen arvioimiseksi paremmin potilasta pyydetään sulkemaan nenäkäytävät vuorotellen painamalla nenän vasenta ja oikeaa siipeä peräkkäin nenän väliseinää vasten. Nenähengitysvaikeudet ovat yleinen potilaiden vaiva ja niitä esiintyy esimerkiksi vinossa olevan nenän väliseinän, akuutin ja kroonisen nuhan sekä poskiontelotulehduksen yhteydessä.
He selvittävät, onko potilaalla nenän kuivumisen tunnetta, jota voi esiintyä akuutin nuhan alkuvaiheessa tai jota voi havaita jatkuvasti kroonista atrofista nuhaa sairastavilla potilailla. Potilaat valittavat usein nenävuotoa . Tällaisissa tapauksissa määritetään sen määrä (runsas vuoto akuutissa nuhassa, niukka, rupimainen vuoto atrofisessa nuhassa) ja luonne (seroottinen tai limainen vuoto akuutissa katarraalisessa nuhassa, vetinen vasomotorisessa nuhassa, paksu ja märkäinen poskiontelotulehduksessa, seroosi flunssassa jne.), ja he myös huomioivat, onko oikean ja vasemman nenäkäytävän vuodon määrä sama.
Potilaiden nenäverenvuotovalituksiin tulisi kiinnittää erityistä huomiota . Ne voivat liittyä paikallisiin syihin (trauma, kasvaimet, nenän limakalvon haavaumat) tai johtua yleisistä sairauksista (esimerkiksi verenpainetaudista, verenvuototaipumuksesta, leukemiasta, vitamiininpuutoksesta jne.). Jos nenäverenvuotoja esiintyy, määritetään, kuinka usein niitä esiintyy potilaalla (jaksoittain vai säännöllisesti) ja ovatko ne niukkoja vai runsaita. Niukat nenäverenvuodot loppuvat useimmiten itsestään. Runsaisiin nenäverenvuotoihin (yli 200 ml päivässä) voi liittyä kaikille runsaille verenvuodoille tyypillisiä yleisiä oireita (yleinen heikkous, verenpaineen lasku, takykardia), ja ne vaativat hätätoimenpiteitä sen pysäyttämiseksi (nenän tamponaatio). On pidettävä mielessä, että nenäverenvuodon määrää ei aina voida määrittää oikein, koska potilaat usein nielevät nenänielun takaseinämää pitkin virtaavan veren.
Joskus potilaat valittavat myös hajuaistin heikkenemistä ( hyposmiaa ) tai sen täydellistä puuttumista. Hajuaistin häiriöihin voi liittyä sekä nenähengitysvaikeuksia että hajuhermon vaurioita.
Kun nenän sivuontelot (etu-, yläleuan jne.) tulehtuvat, kipua voi esiintyä nenän tyven, otsan ja poskipäidenalueella, ja se voi joskus säteillä ohimoalueelle.
Korva-, nenä- ja kurkkutautilääkäri suorittaa nenäontelon perusteellisen tutkimuksen rinoskopialla, jossa käytetään erityisiä nenäpeilejä. Nenäontelon etuosa voidaan kuitenkin tutkia melko hyvin ilman erityisiä tekniikoita. Tätä varten potilas heittää päätään hieman taaksepäin, oikean käden neljä sormea (II-V) asetetaan potilaan otsalle ja saman käden peukaloa painetaan kevyesti (alhaalta ylöspäin) nenänpäätä vasten. Kiinnitä huomiota myös kipuun tunnusteltaessa ja naputettaessa nenän tyven, sen takaosan sekä otsa- ja poskionteloiden projektiokohtien alueella. Kipua sekä pehmytkudosten turvotusta ja ihon punoitusta näillä alueilla voi esiintyä nenän luiden vaurioiden ja poskionteloiden tulehdussairauksien yhteydessä.
Kurkunpään täydellinen tutkimus on mahdollista vain kurkunpään tähystyksellä , jonka suorittaa otolaryngologi. Tapauksissa, joissa potilasta tutkii toisen erikoisalan lääkäri, analysoidaan potilaan valitukset, jotka viittaavat mahdolliseen kurkunpään sairauteen (esimerkiksi kipu puhuessa ja niellessä, tyypillinen haukkuminen tai päinvastoin hiljainen yskä), havaitaan äänen muutoksia ( käheys, afonia) ja havaitaan hengitysvaikeuksia (kovaa, jännittynyttä, hengitysvaikeuksia), jotka ilmenevät esimerkiksi kurkunpään ahtauman yhteydessä.
Kurkunpään tutkimisessa arvioidaan mahdolliset muodonmuutokset (esimerkiksi trauman vuoksi); kurkunpään alueen tunnustelussa määritetään turvotuksen tai kivun esiintyminen (traumaattisten vammojen, kondroperikondriitin jne. vuoksi).
Hengityselinten lisätutkimusmenetelmät
Diagnoosin selventämiseksi keuhkoprosessin aktiivisuusaste (pahenemisvaihe, remissio), hengityselinten toiminnallinen tila, kliinisen tutkimuksen lisämenetelmät, kuten verikokeet (mukaan lukien immunologiset indikaattorit), virtsa, mutta erityisesti ysköksen analyysi, keuhkohuuhteluneste, pleuraneste sekä radiologiset menetelmät, joita viime vuosina on täydennetty tomografisilla ja tietokonetomografisilla tutkimuksilla, radiokontrastimenetelmillä (bronkografia, angiopulmonografia), radionuklidi- ja endoskooppisilla menetelmillä (bronkoskopia, torakoskopia, mediastinoskopia), keuhkojen punktobiopsialla, välikarsinan imusolmukkeilla, erityisillä sytologisilla tutkimuksilla. Erityistä huomiota kiinnitetään ulkoisen hengityksen toiminnan tutkimiseen.
Lisätutkimusmenetelmien tarve liittyy myös siihen, että useissa havainnoissa yleistutkimuksessa ei havaita muutoksia, erityisesti taudin alkuvaiheissa, jotka eivät ilmene kliinisesti (esimerkiksi keuhkosyöpä, pieni tuberkuloottinen infiltraatti). Näissä tapauksissa diagnoosi riippuu kyvystä käyttää lisämenetelmiä.
Ysköksen tutkimus
Ysköksen makroskooppinen tutkimus on käsitelty aiemmin. Ysköksen mikroskooppinen tutkimus (värjätyt limakalvonäytteet) voi paljastaa neutrofiilien vallitsevuuden, joka liittyy bakteeri-infektioon (keuhkokuume, bronkiektasia jne.), mikä joillakin potilailla myöhemmin vahvistetaan havaitsemalla mikrobikasvua ysköksen viljelyssä, tai eosinofiilien, joita pidetään astman ja muiden allergisten keuhkosairauksien ominaispiirteenä. Astmassa ysköksestä voidaan havaita Curschmannin spiraaleja (limaa sisältäviä kouristuskohtaisesti ahtautuneiden keuhkoputkien valettuja läiskiä) ja Charcot-Leiden kiteitä (joiden oletetaan olevan eosinofiilien jäänteitä). Erytrosyyttien esiintyminen limakalvonäytteessä viittaa veren sekoittumiseen merkkinä keuhkoputkien tai keuhkojen verenvuodosta. Alveolaarisia makrofageja voidaan havaita, mikä osoittaa, että materiaali on saatu hengitysteiden syvistä osista. Jos ne sisältävät hemoglobiinijohdannaisia (siderofageja, sydänvikasoluja), voidaan ajatella veren stagnaatiota keuhkoverenkierrossa (dekompensoitunut mitraaliläpän vika, muut sydämen vajaatoiminnan syyt). Ysköksen yleismikroskopia voi paljastaa elastisia kuituja - merkki keuhkokudoksen tuhoutumisesta (keuhkopaise ja -kuolio, tuberkuloosi) sekä sieniperäisistä druuseista. Tärkein ysköksen tutkimusmenetelmä on bakteerien tunnistaminen Gram-värjätyistä tahroista, mikä antaa arvokasta tietoa tulehdusprosessin, ensisijaisesti keuhkokuumeen, syystä ja mahdollistaa kohdennetumman etiologisen hoidon.
Huuhtelunesteen tutkimus
Viime vuosina on yleistynyt mikroskooppinen tutkimus nesteestä, joka on saatu pesemällä (englanniksi lavage - pesu) subsegmentaalisten keuhkoputkien seinämiä isotonisella liuoksella - bronkoalveolaarisella huuhtelunesteellä (BALF), joka imetään samalla bronkofibroskoopilla, jota käytettiin liuoksen tiputtamiseen. Normaali BALF:n solukoostumus tupakoimattomilla 100-300 ml:aa nestettä kohden koostuu pääasiassa alveolaarisista makrofageista (jopa 90 %), juovamaisista neutrofiileistä (1-2 %), lymfosyyteistä (7-12 %) ja keuhkoputkien epiteelisoluista (1-5 %). Tärkeitä diagnostisia johtopäätöksiä tehdään BALF:n solukoostumuksen muutosten, alveolaaristen makrofagien aktiivisuuden ja useiden muiden immunologisten ja biokemiallisten indikaattoreiden perusteella. Esimerkiksi sellaisessa yleisessä diffuusissa keuhkovauriossa kuin sarkoidoosi, lymfosyytit ovat BALF:ssa vallitsevia neutrofiileihin nähden; sienten ja pneumokystien havaitseminen mahdollistaa harvinaisten bronkopulmonaalisen infektion varianttien diagnosoinnin.
Keuhkopussin punktio
Pleurapunktiolla saadun nesteen tutkimisella on tietty diagnostinen arvo. Siinä määritetään sen tyyppi (vaalea, läpinäkyvä, samea, märkäinen, verinen, kyloosi), haju ja proteiinipitoisuuden suhteellinen tiheys. Eritteen läsnä ollessa (toisin kuin transudaatin läsnä ollessa) saadun nesteen suhteellinen tiheys ja proteiinipitoisuus ovat korkeat, vastaavasti yli 1,015 ja 2,5 %; tällä hetkellä Rivolt-testin sijaan määritetään pleuranesteen proteiinipitoisuuden suhde plasman proteiinipitoisuuteen (eritteen läsnä ollessa se on yli 0,5).
Röntgentutkimusmenetelmät
Hengitystiesairauksien diagnosoinnissa erityisen tärkeitä ovat radiologiset menetelmät, jotka vahvistavat aiemmissa tutkimusvaiheissa syntyneitä diagnostisia oletuksia, ovat luotettavia dynaamisen havainnoinnin aikana ja joissakin tapauksissa auttavat selventämään taudin etiologiaa jo ennen bakteriologisten ja sytologisten tutkimusten tulosten saamista. Radiologisten menetelmien merkitys keuhkomuutosten lokalisoinnin määrittämisessä ja prosessin ytimen ymmärtämisessä on ehdoton. Esimerkiksi keuhkokuume ja sieni-infektiot voidaan havaita missä tahansa keuhkojen osassa, kun taas lohko- ja segmenttimuutokset ovat ensisijaisesti tyypillisiä keuhkokuumeelle, keuhkoinfarktille ja keuhkoputkien sisäisille kasvaimille.
Tällä hetkellä läpivalaisua käytetään paljon harvemmin, koska siihen liittyy suurempi säteilykuorma, muutosten tulkinta on pitkälti subjektiivista ja vertaileva dynaaminen havainnointi on vaikeaa, vaikka televisioruudun käyttö ja kuvan videotallennus mahdollistavat joidenkin negatiivisten näkökohtien välttämisen. Tämän menetelmän etuna on kyky tutkia keuhkoja hengityksen aikana, erityisesti pallean liikkeitä, poskionteloiden tilaa ja ruokatorven asentoa.
Röntgentutkimus ( fluorografinen ) on objektiivisin, laajimmin levinnyt ja pohjimmiltaan tärkein lisätutkimusmenetelmä, jonka avulla voidaan saada tarkkoja tietoja ja arvioida niitä dynaamisesti. Diagnoosia selvennetään käyttämällä vinoja, lateraalisia ja lordoosin asentoja (apikaalisten lokalisaatioiden tunnistamiseksi) jne. Tässä tapauksessa analysoidaan keuhkojen parenkyymin, verisuonten ja kudoskudoksen rakenteen (keuhkokuvio) piirteitä, arvioidaan keuhkojen juuret ja useita muita hengityselinten osia. Muutokset tarkennetaan tarkemmin tomografian ja tietokonetomografian avulla. Näiden menetelmien avulla voidaan tunnistaa keuhkoputkien, henkitorven (erityisesti sen haaraumien) ja eri syvyyksillä sijaitsevien tiivisteiden patologia. Erityisen informatiivinen tässä suhteessa on tietokonetomografia, joka tietokoneen käytön ansiosta käsittelee samanaikaisesti lyhyessä ajassa tietoja tietyn kudoskerroksen sadoista läpivalaisuista ja mahdollistaa tiedon saamisen hyvin pienistä ja tavanomaisessa röntgentutkimuksessa vaikeasti saavutettavista muodostelmista.
Radiologisiin menetelmiin kuuluu myös kontrastiangiopulmonografia jodipitoisten aineiden (urotrast, verografin) lisäämisellä, mikä auttaa tunnistamaan keuhkoverenkierron verisuonten ominaisuudet sekä keuhkoputken valtimot.
Radionuklidimenetelmillä saaduilla tiedoilla on tiettyä diagnostista arvoa: radioaktiivisten isotooppien antaminen ja niiden jakautumisen arviointi rintakehän elimissä erityislaitteiden (skannerit, gammakamerat jne.) avulla. Pulmonologian käytännössä käytetään yleensä teknetiumin (99Tc) radioaktiivisia isotooppeja , erityisesti teknetiumilla merkittyä albumiinia, galliumia ( 67Ga ), ksenonia ( 133Xe ), indiumia ( 133In ) ja fosforia ( 32P ). Radionuklidimenetelmien avulla voidaan arvioida perfuusio-ominaisuuksia (teknetium), alueellista ventilaatiota (ksenon), interstitiumin ja imusolmukkeiden (gallium) proliferatiivista soluaktiivisuutta. Esimerkiksi tämä tutkimus paljastaa luotettavasti perfuusiohäiriöt keuhkoemboliassa ja galliumin isotooppien kertymisen välikarsinan imusolmukkeisiin aktiivisessa sarkoidoosissa.
Endoskooppiset tutkimusmenetelmät
Keuhkosairautta sairastavien potilaiden tutkimuksessa erityisellä paikalla ovat endoskooppiset menetelmät, joista bronkoskopia on ensisijainen. Nykyaikaisella bronkofibroskoopilla on mahdollista visuaalisesti arvioida hengitysteiden ominaisuuksia ääniraosta subsegmentaalisiin keuhkoputkiin, limakalvojen liukuportaiden toimintaa, ottaa hengitysputkien sisältö eri tasoilta sytologista ja bakteriologista tutkimusta varten, suorittaa bronkoalveolaarinen huuhtelu ja sen jälkeen tutkia saatu huuhde, ottaa punktiobiopsi keuhkoputken limakalvosta sekä transbronkiaalinen biopsia viereisistä kudoksista (imusolmuke, keuhko). Bronkoskooppia käytetään myös terapeuttisiin tarkoituksiin, joskus keuhkoputkien huuhteluun ja antibakteeristen aineiden paikalliseen antamiseen bronkiektaattisissa sairauksissa (keuhkoputkien desinfiointi), mutta erityisesti liman nesteyttämiseen ja imemiseen tukkeutuneiden keuhkoputkien luumenista hallitsemattoman astmakohtauksen aikana, erityisesti "hiljaisen keuhkon" kuvan läsnä ollessa, vierasesineen poiston yhteydessä.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Indikaatiot bronkoskopialle
Indikaatiot |
Muistiinpanoja |
Veriyskä. |
Lähteen selvittämiseksi (mieluiten lähellä verenvuodon loppumista) ja verenvuodon tyrehdyttämiseksi. |
Krooninen yskä ilman näkyvää syytä. |
Saattaa olla endobronkiaalinen kasvain, joka ei näy röntgenkuvassa. |
Keuhkokuumeen viivästynyt paraneminen. |
Paikallisen keuhkoputkien tukkeuman poissulkemiseksi. |
Atelektaasi. |
Syyn selvittämiseksi. |
Keuhkosyöpä. |
Biopsiaa varten leikkauskelpoisuuden arviointi. |
Keuhkopaise. |
Keuhkoputkien tukkeuman poissulkemiseksi on hankittava materiaalia bakteriologista tutkimusta varten ja parannettava dreneerausta. |
Vierasesine. |
Poistaaksesi. |
Bronkroskopia on pakollinen potilailla, joilla on hemoptysis (erityisesti toistuva) tai keuhkoverenvuoto; sen avulla voidaan selvittää verenvuodon lähde (henkitorvi, keuhkoputket, parenkyymi) ja syy (keuhkoputken laajentuma, kasvain, tuberkuloosi).
Muiden endoskooppisten menetelmien joukossa, vaikka niitä käytetään harvoin, ovat torakoskopia (pleurakerrosten tutkiminen) ja mediastinoskopia (etummaisen mediastinumin tutkiminen), joiden yksi päätarkoitus on vastaavien alueiden biopsia.
Ultraäänitutkimus (ultraääni)
Pulmonologiassa ultraääni ei ole vielä kovin informatiivinen; sitä voidaan käyttää pienten eritealueiden tunnistamiseen ja pleuraalisen punktion suorittamiseen.
Ihonsisäiset testit
Joidenkin keuhkosairauksien diagnosoinnissa käytetään ihonsisäisiä testejä, jotka auttavat selvittämään atopiaa (esimerkiksi allerginen nuha, jotkut keuhkoastmatyypit), joka on keuhkoeosinofilian syy;tuberkuliinitesti (erityisesti lasten ja nuorten käytännössä) ja Kveim-testi (sarkoidoosin diagnosoinnissa) ovat diagnostisia.
Ulkoisen hengitystoiminnan tutkimus
Hengityselinten toiminnallisen tilan arviointi on potilaan tutkimuksen tärkein vaihe. Keuhkojen toiminnot ovat hyvin monipuolisia: kaasujenvaihto, happo-emästasapainon säätely, lämmönvaihto, vedenvaihto, biologisesti aktiivisten tuotteiden synteesi, mutta yksi hengityselinten päätoiminnoista on kaasujenvaihto, johon kuuluu ilman virtaus keuhkorakkuloihin (ventilaatio), kaasujenvaihto keuhkorakkuloissa (diffuusio) ja hapen kuljetus keuhkokapillaarien veren mukana (perfuusio). Siksi hengityselinten tutkimuksessa erityinen paikka on ulkoisen hengityslaitteen toiminnan tutkimisella. Tämän järjestelmän normaali toiminta varmistaa kaasujen vaihdon ulkoisen ja sisäisen ympäristön välillä ja määrää siten kudoshengityksen täydellisyyden, minkä vuoksi on tärkeää ymmärtää kaikkien ulkoisen hengitysmekanismin osien rooli. Lääkärin on määritettävä tämän järjestelmän toiminnallinen kapasiteetti eli tunnistettava hengitysvajauksen aste.
Tärkein menetelmä ulkoisen hengityksen, ensisijaisesti ventilaatiofunktion, toiminnan määrittämiseksi on spirografia. Tärkeimmät spirografiset indikaattorit (keuhkotilavuudet) jaetaan staattisiin ja dynaamisiin. Ensimmäiseen ryhmään kuuluvat tilavuusparametrit. Ensinnäkin tämä on keuhkojen vitaalikapasiteetti (VC) eli maksimaalisen uloshengityksen aikana syntyvä ilman tilavuus maksimaalisen sisäänhengityksen jälkeen. Dynaamisista indikaattoreista erityisen tärkeä on keuhkojen tehostettu vitaalikapasiteetti (FVC) - ilman tilavuus intensiivisimmän ja nopeimman uloshengityksen aikana, joka on 80-85 % VC:stä uloshengityksen ensimmäisessä sekunnissa (FEV1) (Tiffeneau-testi). FVC:hen vaikuttaa keuhkoputkien avoimuuden tila: mitä pienempi keuhkoputkien ontelo, sitä vaikeampi uloshengitys, sitä pienempi on pakotetun uloshengityksen tila.
Toinen dynaaminen indikaattori on tilavuusnopeus pakotetussa sisään- ja uloshengityksessä (normaalisti 5–7 l/s) sekä rauhallisessa hengityksessä (normaalisti 300–500 ml/s). Se määritetään erityisellä laitteella, pneumotakometrilla, ja se heijastaa keuhkoputkien avoimuutta: uloshengitysnopeuden hidastuminen on merkki keuhkoputkien tukkeutumisesta.
Hengitystiheysparametrit esitetään graafisesti piirtämällä virtaus-tilavuuskäyrät, joissa jokainen piste vastaa tiettyä prosenttiosuutta FVC:stä: ilman virtausnopeus (litroina per 1 s) on piirretty ordinaatta-akselille, pakotettu uloshengitystilavuus (prosentteina tai litroina) on piirretty abskissa-akselille ja huippu- ja hetkellinen tilavuusvirtausnopeus (MVF) määritetään pakotetun uloshengityksen hetkellä. Keuhkoputkien tukkeuman tapauksessa käyrä siirtyy vasemmalle ja siinä on tasainen päätyosa, keuhkojen rajoittumisen tapauksessa se siirtyy oikealle eikä eroa muodoltaan normaalista.
Keuhkojen diffuusiokapasiteetti voidaan määrittää käyttämällä kalvon läpi virtaavaa hiilimonoksidia (CO) (kuten O2): kun CO:ta hengitetään sisään, lasketaan diffuusionopeus, joka pienenee (joskus merkittävästi) keuhkorakkuloiden kalvon ja keuhkojen interstitiumin vakavissa vaurioissa.
Hengitystoimintaa arvioitaessa hapen ja hiilidioksidin osapaineen sekä valtimoveren pH:n määrittäminen on kliinisesti erittäin tärkeää.
Kapillaarikerroksen tilaa (perfuusiota eli hapen kuljetusta veren mukana) arvioidaan hengittämällä puhdasta happea: riittämätön PO2-pitoisuuden nousu valtimoveressä hengittämisen jälkeen osoittaa keuhkojen heikkoa perfuusiokapasiteettia.
Kuka ottaa yhteyttä?

