Lääketieteen asiantuntija
Uudet julkaisut
Vasomotorinen nuha
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Vasomotorinen nuha tulee autonomisten hermokuitujen nimestä, jotka hermottavat valtimoiden ja laskimoiden sileitä lihaksia. Vasomotorinen nuha jaetaan vasokonstriktiivisiin (sympaattisiin) ja vasodilatatorisiin (parasympaattisiin) hermokuituihin.
V. I. Voyachek määritteli vasomotorisen nuhan valenuhaksi. Kuuluisassa oppikirjassaan "Fundamentals of Otorhinolaryngology" hän kirjoitti, että nimi "valenut nuha" viittaa siihen, että vuotavan nenän oireyhtymään ei välttämättä liity nenän limakalvon tulehduksen patologisia merkkejä. Useimmiten kyseessä on yleisen vegetatiivisen neuroosin oire ja siksi usein vain osa vastaavia sairauksia, kuten astmaa. Puhtaassa muodossaan vasomotorinen nuha on siis toiminnallinen. Tämän ryhmän alalaji ovat allergiset tilat, joissa nenäontelon vasomotorisia ja erittäviä häiriöitä esiintyy jonkin allergeenin vaikutuksesta.
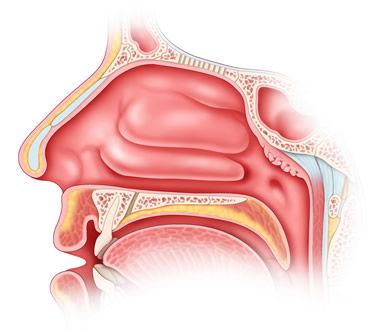
Tämä yli puoli vuosisataa sitten esitetty määritelmä on edelleen ajankohtainen, kun kroonisen vasomotorisen (neurovegetatiivisen) ja allergisen nuhan ongelmaa on tutkittu monista lääketieteen ja biologian näkökohdista (immunologia, allergologia, neurovegetatiiviset neuroosit jne.). Useiden kirjoittajien mukaan juuri jälkimmäisillä on tärkein rooli todellisen vasomotorisen nuhan patogeneesissä, johon klassisessa ilmentymässä ei liity tulehdusreaktioita.
On kuitenkin tärkeää korostaa, että juuri endo- tai eksoallergeenien aiheuttamat nenän vegetatiivisen ja verisuonten toimintahäiriöt voivat vaikeutua tulehdusprosessien myötä; näissä tapauksissa primaarinen allergia on tärkein vasomotorisen nuhan kehittymisen taustalla oleva tekijä. Tässä suhteessa on tunnustettava, että vasomotorisen nuhan nykyaikainen jako neurovegetatiiviseen ja allergiseen muotoon on pitkälti mielivaltainen ja luonteeltaan pääasiassa didaktinen. Ilmeisesti nämä ovat saman patologisen tilan kaksi puolta.
"Puhtaassa muodossaan" neurovegetatiivista vasomotorista nuhaa voidaan havaita missä tahansa nenäontelon ärsytysprosesseissa, esimerkiksi nenän väliseinän kosketuspiikkien aiheuttamana, joka ärsyttää alempien nenän harjanteiden perivaskulaarisia hermojen vegetatiivisia päätteitä. Tämä mekanismi voi kuitenkin myöhemmin aiheuttaa neurovegetatiivisen muodon muuttumisen allergiseksi. On myös mahdollista, että vasomotorisen nuhan neurovegetatiivisen muodon nenäoireet ovat seurausta yleisestä vegetatiivisesta neuroosista; tässä tapauksessa voimme havaita myös muita tämän neuroosin ilmenemismuotoja, esimerkiksi neurocirkulatorisen dystonian, hypotension, angina pectoriksen jne. merkkejä.
Vasomotorisen nuhan neurovegetatiivisen muodon synnyssä kaularangan patologiset tilat, jotka ilmenevät kaularangan sympaattisten imusolmukkeiden muutoksina, voivat olla merkittävässä roolissa. Siten vasomotorisen nuhan etiologiassa ja patogeneesissä voidaan jäljittää koko joukko systeemisiä patologisia tiloja, joissa vuotava nenä on vain "jäävuoren huippu" syvemmästä ja laajemmasta sairaudesta. Tärkeä rooli vasomotorisen nuhan esiintymisessä voi olla provosoivilla tekijöillä, joita ovat työperäiset vaarat, tupakointi, alkoholismi ja huumeriippuvuus. Toisaalta ensisijaisesti esiintyvä vasomotorinen ja allerginen nuha voivat toimia spesifisinä laukaisevina tekijöinä (liipaisumekanismeina), jotka aiheuttavat laajempia ja vakavampia neurovaskulaarisia sairauksia, kuten migreeniä, perivaskulaarista neuralgiaa, dienkefaalista oireyhtymää jne.
Vasomotorisen nuhan syyt ja patogeneesi
Vasomotorisen nuhan syyt ja patogeneesi: vasomotorisen nuhan allerginen muoto jaetaan kausiluonteiseen (jaksolliseen) ja jatkuvaan (ympärivuotiseen) nuhaan.
Kausiluonteinen nuha on yksi siitepölyallergian (siitepölykuume) oireyhtymistä, jolle on ominaista pääasiassa hengitysteiden ja silmien limakalvojen tulehdukselliset vauriot. Perinnöllisessä siitepölytaipuudessa kasvien siitepöly aiheuttaa elimistön herkistymistä eli vasta-aineiden tuotantoa siitepölyallergeenia vastaan, minkä seurauksena siitepölyn joutuessa limakalvolle kehittyy antigeenin ja vasta-aineen välinen vuorovaikutusreaktio, joka ilmenee tulehdusoireina. Kausiluonteisen nuhan patognomonisia ilmenemismuotoja ovat akuutin nuhan ja sidekalvotulehduksen kausiluonteiset kohtaukset. Vaikeissa tapauksissa niihin liittyy astma. Myös siitepölymyrkytys on mahdollista: lisääntynyt väsymys, ärtyneisyys, unettomuus, joskus ruumiinlämmön nousu. Kroonisten infektiopesäkkeiden läsnä ollessa ne voivat edistää akuutin poskiontelotulehduksen kehittymistä siitepölytulehduksen aikana. Harvinaisia ilmenemismuotoja ovat hermoston sairaudet (araknoidiitti, enkefaliitti, näkö- ja kuulohermovauriot, Ménièren taudin kohtausten kehittyminen).
Oireet. Yleensä rhinopatiakohtaus ilmenee akuutisti, täysin terveenä, toukokuun lopussa ja kesäkuussa puiden ja heinien kukinta-aikana. Sille on ominaista voimakas kutina nenässä, hallitsematon toistuva aivastelu, runsas vetinen nenävuoto ja nenähengityksen vaikeus. Samanaikaisesti havaitaan myös sidekalvotulehduksen merkkejä. Kausiluonteisen nuhan kohtaus kestää yleensä 2–3 tuntia ja sitä voidaan toistaa useita kertoja päivässä. Yleisimmät ulkoiset tekijät voivat aiheuttaa vasomotorista nuhaa: altistuminen auringolle tai vedolle, paikallinen tai yleinen viilentyminen jne. On huomattava, että psyykkinen stressitila vähentää heinänuhan kohtauksen vakavuutta tai keskeyttää sen.
Nenän limakalvon etummaisessa tähystyksessä nenän välisillä alueilla ei havaita patologisia muutoksia, mutta nenän väliseinän muodonmuutoksia, kosketuspiikkejä ja joissakin tapauksissa yksittäisiä limakalvopolyyppeja voi esiintyä. Kriisitilanteessa limakalvo muuttuu jyrkästi hyperemiseksi tai sinertäväksi, turvotukseksi, nenän kuorikot suurenevat ja tukkivat nenäkäytävät kokonaan, jolloin havaitaan runsasta limaneritystä. Nenäkuorikkojen suonet reagoivat jyrkästi supistumalla adrenaliinivoiteluun. Joillakin potilailla kausiluonteisen nuhan kohtauksiin voi liittyä kurkunpään ja henkitorven limakalvojen ärsytysoireita (yskä, käheys, viskoosin läpinäkyvän ysköksen eritys) sekä astmaoireyhtymää.
Jatkuva allerginen nuha on yksi elimistön allergisen tilan oireyhtymistä, joka ilmenee erilaisina allergiamuotoina. Oireiltaan ja kliiniseltä kulultaan se muistuttaa heinänuhaa. Jatkuvan allergisen nuhan tärkein erottava piirre on jaksottaisuuden puuttuminen, enemmän tai vähemmän tasainen kulku ja kohtausten kohtalainen vaikeusaste. Tässä allergisen nuhan muodossa allergeenit, toisin kuin kausiluonteisessa nuhassa, voivat olla erilaisia aineita, joilla on antigeenisiä ja hapteenisia ominaisuuksia, jotka vaikuttavat jatkuvasti ihmiseen ja aiheuttavat elimistön herkistymistä vasta-aineiden muodostumisen myötä. Nämä aineet aiheuttavat kudosvasta-aineiden kanssa kosketuksissa ollessaan saman "antigeeni-vasta-aine"-reaktion kuin kausiluonteisessa nuhassa, jonka aikana vapautuu biologisesti aktiivisia välittäjäaineita (mukaan lukien histamiini ja histamiinin kaltaiset aineet), jotka ärsyttävät nenän limakalvon reseptoreita, aiheuttaen verisuonten laajenemista ja limakalvojen toiminnan aktivoitumista.
Vasomotorisen nuhan oireet
Vasomotorisen nuhan oireille on ominaista ajoittainen tai jatkuva nenän tukkoisuus, usein ajoittainen, ajoittain esiintyvä vetinen nenän vuoto, kohtauksen pahimmillaan - nenän kutina, aivastelu, paineen tunne nenän syvyyksissä, päänsärky. Päivällä aivastelu- ja nuhakohtaus (V. I. Voyachek kutsui tätä kohtausta vasomotorisen reaktion "räjähdykseksi") tapahtuu yleensä äkillisesti ja menee yhtä äkillisesti ohi, ja se voi toistua jopa kymmenen kertaa päivässä tai useammin. Yöllä nenän tukkoisuus muuttuu jatkuvaksi parasympaattisen hermoston lisääntyneen toiminnan yösyklin vuoksi.
Tyypillistä on tukkoisuus nenän sillä puolella, jolla potilas makaa, ja sen asteittainen häviäminen vastakkaisella puolella. Tämä ilmiö viittaa vasokonstriktorien heikkouteen. V. F. Undritzin, K. A. Drennon (1956) ja muiden mukaan vasomotorisen nuhan neurovegetatiivisen muodon pitkäaikainen toiminnallisen vaiheen kulku johtaa orgaanisen vaiheen kehittymiseen (välikudoksen lisääntyminen ja hypertrofisen nuhan esiintyminen), jota suurelta osin helpottaa tukkoisuutta vähentävien lääkkeiden liiallinen käyttö. Vasokonstriktorikuidut liittyvät adrenergisiin hermoihin, koska kun viritys välittyy verisuoniin, noradrenaliinia vapautuu synapseissa. Nämä korva-, nenä- ja kurkkutautielinten kuidut ovat peräisin ylemmästä kaulan sympaattisesta gangliosta. Parasympaattiset vasodilataattorikuidut ovat keskittyneet kieli-nielu-, kasvo- ja kolmoishermoihin sekä pterygopalatine-ganglioon.
Eturauhasleikkauksessa havaitaan suurentuneet alakuorikot, joilla on tyypillinen väritys, jonka V. I. Voyachek määritteli "harmaiksi ja valkoisiksi täpliksi". Alakuorikot ovat pehmeät koskettaa nappiluotaimella, ja anturi tunkeutuu helposti syvemmälle kuorikkoon vahingoittamatta limakalvoa. Patognomoninen merkki on kuorikoiden jyrkkä supistuminen, kun niitä voidellaan adrenaliinilla. Hajuaisti heikkenee nenähengityksen vaikeusasteesta riippuen.
Vasomotorisen nuhan allerginen muoto
Allergiset sairaudet ovat tunnettuja antiikin ajoista lähtien. Hippokrates (5.–4. vuosisata eKr.) kuvasi tapauksia, joissa lapsi oli yliherkkä tietyille ruoka-aineille; K. Galen (2. vuosisata jKr.) raportoi ruusujen tuoksun aiheuttamasta vuotavasta nenästä; 1800-luvulla heinänuha kuvattiin ja todistettiin johtuvan kasvien siitepölyn hengittämisestä. Termin "allergia" ehdotti itävaltalainen lastenlääkäri C. Pirquet vuonna 1906 tarkoittamaan joidenkin lasten epätavallista, muuttunutta reaktiota kurkkumätäseerumin antamiseen hoitoon. Aineita, jotka aiheuttavat epätyypillisiä (allergisia) reaktioita, kutsuttiin allergeeneiksi. Tällaisia aineita ovat esimerkiksi kasvien siitepöly, joka aiheuttaa kausiluonteisia sairauksia, joita kutsutaan heinänuhaksi. Allergeenit jaetaan eksogeenisiin (kemialliset aineet, elintarvikkeet, erilaiset kasvit, proteiiniyhdisteet, mikro-organismit jne.) ja endogeenisiin, jotka ovat allergeenille alttiiden organismien elintärkeän toiminnan tuotteita ja syntyvät aineenvaihduntahäiriöiden, tiettyjen sairauksien esiintymisen tai organismissa vegetoivien mikrobien yhdistysten seurauksena. Krooniset infektiopesäkkeet, seerumit ja rokotteet, lukuisat lääkkeet, kotitalous- ja epidermaaliset allergeenit jne. voivat myös olla allergian lähde. Erityinen allergeeniryhmä ovat fysikaaliset tekijät - lämpö, kylmyys, mekaaninen vaikutus, jotka aiheuttavat erityisten allergeeneja omaavien aineiden tuotantoa niille herkässä organismissa.
Kun allergeeni pääsee elimistöön, kehittyy allerginen reaktio, joka luonteestaan riippuen voi olla spesifinen tai epäspesifinen. Spesifinen reaktio käy läpi kolme vaihetta: immunologisen, välittäjäaineiden muodostumisvaiheen ja patofysiologisen vaiheen eli kliiniset ilmentymät. Epäspesifiset allergiset reaktiot (pseudoallergiset, ei-immunologiset) ilmenevät ensimmäisessä kosketuksessa allergeenin kanssa ilman aiempaa herkistymistä. Niille on ominaista vain allergisen reaktion toinen ja kolmas vaihe. Allerginen nuha voi esiintyä sekä spesifisenä että epäspesifisenä reaktiona, ja ne viittaavat pääasiassa ensimmäisen tyypin allergisiin reaktioihin, joihin kuuluvat myös anafylaktinen sokki, urtikaria, atooppinen astma, heinänuha, Quincken edeema jne.
Vasomotorisen nuhan neurovegetatiivinen muoto
Yleensä tälle vasomotorisen nuhan muodolle ei ole ominaista kausiluonteisuus. Vasomotorinen nuha on yhtä yleinen kaikkina vuodenaikoina ja riippuu pääasiassa joko ulkoisista provosoivista tekijöistä (huoneiden pölyisyys, aggressiiviset höyryt hengitysilmassa, nenän väliseinän kosketuskäyrät) tai aiemmin mainitusta yleisestä neurovegetatiivisesta toimintahäiriöstä. Yleensä jälkimmäisessä tapauksessa potilaat ovat paitsi nenälääkärin myös neurologin potilaita.
Mikä häiritsee sinua?
Vasomotorisen nuhan diagnosointi
Vasomotorisen nuhan diagnosointi: jatkuvan allergisen nuhan patologiset muutokset ja kliininen kulku voidaan jakaa neljään vaiheeseen:
- ohimenevien jaksottomien hyökkäysten vaihe;
- jatka tyyppivaihetta;
- polyypin muodostumisen vaihe;
- karnifikaatiovaihe.
Ensimmäiselle vaiheelle on ominaista enemmän tai vähemmän jatkuva kohtalainen vuotava nenä, johon liittyy ajoittaisia kriisejä. Tässä nuhan muodossa olevat potilaat ovat erittäin herkkiä kylmälle ja reagoivat käsien, jalkojen tai koko kehon pienimpäänkin viilenemiseen sekä vetoon, mikä pahentaa patologista prosessia. Potilaat valittavat jatkuvasta, ajoittain lisääntyvästä nenän tukkoisuudesta, heikentyneestä tai puuttuvasta hajuaistista, huonosta unesta, suun kuivumisesta, päänsärystä, lisääntyneestä fyysisestä ja henkisestä väsymyksestä sekä ajoittaisista uloshengityshengenahdistuksen kohtauksista. Tässä vaiheessa ilmenee ensimmäisiä merkkejä solukalvojen läpäisevyyden heikkenemisestä.
Tässä taudin vaiheessa etu- ja takaosan rinoskopian aikana havaitaan samoja muutoksia kuin kausittaisen nuhan hyökkäyksen aikana, ja dekongestanttien aktiivisuus nenäontelon verisuoniin nähden säilyy.
Pitkäkestoisen allergisen nuhan aikana esiintyy kuitenkin toinen vaihe, joka ilmenee nenän limakalvon rappeutumisen alkuoireina. Se muuttuu vaaleaksi, saa harmahtavan sävyn ja peittyy rakeisiin muodostumiin, jotka ovat erityisen havaittavissa keski- ja alanenäkuorikon etupäissä sekä alanenäkuorikon takapäässä. Tässä vaiheessa nenähengityksen vaikeus muuttuu enemmän tai vähemmän vakioksi, vasokonstriktorilääkkeiden vaikutus minimoituu, hajuaisti on käytännössä poissa ja yleiset vaivat pahenevat.
Jonkin ajan kuluttua, joka voi vaihdella useista kuukausista 1–4 vuoteen, keskimmäiseen nenäkäytävään (polyyppien muodostumisen vaihe eli polyyppinen nuha) ilmestyy limakalvopolyyppeja läpikuultavina, pussimaisina muodostelmina, jotka roikkuvat varresta yhteisen nenäkäytävän luumeniin. Useimmiten ne näyttävät litistyneiltä, puristuneilta nenän sivuseinän ja väliseinän väliin. Vanhat polyypit ovat yleensä peittyneet ohueen verisuoniverkostoon ja kasvavat sidekudokseksi.
Samaan aikaan alkaa karnifikaatiovaihe: keskimmäisen ja erityisesti alemman nenän kuorikon kudokset tihenevät, lakkaavat reagoimasta vasokonstriktoreihin ja saavat kaikki hypertrofisen nuhan merkit. Kolmannelle ja neljännelle vaiheelle on ominaista jatkuva nenän tukkoisuus, mekaaninen ja sensorinen anosmia sekä taudin yleisten oireiden lisääntyminen.
Taudin yleisoireet (lisääntynyt väsymys, unettomuus, tiheät vilustumiset, kylmäherkkyys jne.) muuttuvat jatkuviksi. Polyyppien muodostumisvaiheessa astmakohtaukset voimistuvat ja tihenevät. Astman ja polyyppien muodostumisvaiheen välinen ajallinen suhde voi vaihdella. Usein polyyppien muodostumisvaihe eli allerginen nuhaoireyhtymä esiintyy ensisijaisena leesiona. Jos allergia perustuu ei-tarttuvaan alkuperään, puhutaan atooppisesta astmasta. On myös huomattava, että allergisessa nuhassa samanlaisia patomorfologisia prosesseja kehittyy nenän sivuonteloissa ja useimmiten poskionteloissa, joista polyypit laskeutuvat anastomoosinsa kautta keskimmäiseen nenäkäytävään.
Allergisen nuhan hoitoon kuuluu allergialääkkeiden, siedätyslääkkeiden, antihistamiinien, vasokonstriktorien, paikallispuudutteiden ja yleisten rauhoittavien aineiden käyttö. Kansainvälinen rinologiyhteisö suosittelee tätä lääkeluetteloa niin sanotun vuoden 1996 konsensuksen muodossa, mutta näistä suosituksista ja lukuisista eri kirjoittajien alkuperäisistä ehdotuksista huolimatta allergisesta nuhasta kärsivien potilaiden hoito on edelleen vaikea ja keskeneräinen tehtävä. Tehokkain menetelmä on vasomotorista nuhaa aiheuttavan allergeenin tunnistaminen ja poistaminen, mutta polyallergiassa tämäkin menetelmä tulee tehottomaksi, varsinkin kun tämä allergisen nuhan muoto voi edetä niin sanotun hiipivän allergian tyypin mukaan, kun aiemmin välinpitämättömät aineet allergeenien herkistävän vaikutuksen alaisena muuttuvat itse sellaisiksi ja aiheuttavat vastaavia, joskus hyperergisiä reaktioita.
Mitä on tutkittava?
Kuinka tarkastella?
Mitä testejä tarvitaan?
Kuka ottaa yhteyttä?
Vasomotorisen nuhan hoito
Vasomotorisen nuhan hoito on pääasiassa oireenmukaista ja sen tarkoituksena on käyttää sympatomimeettisiä lääkkeitä, joilla on vasokonstriktiivinen vaikutus (sanoriini, naftysiini, efedriini jne.). Uuden sukupolven lääkkeisiin kuuluvat annosmuodot, joiden vaikuttavat aineet ovat sympatomimeettisiä ominaisuuksia omaavia aineita, kuten oksimetasoliini (Nazivin, Nazol), tetrahydrotsoliinihydrokloridi (Tizin), ksylometasoliinihydrokloridi (ksylometasoliini, Xymelin) jne. Kaikilla luetelluilla nuhatipoilla on alfa-adrenerginen vaikutus, ne supistavat ääreisverisuonia, vähentävät nenän limakalvon turvotusta, hyperemiaa ja tulehdusta. Ne on tarkoitettu akuuttiin neurovegetatiiviseen ja allergiseen nuhaan, heinänuhan, poskiontelotulehduksen ja niiden munanjohtimien ja välikorvatulehduksen komplikaatioihin. Niitä käytetään tippojen ja aerosolien muodossa. Antotavat ja annostus on ilmoitettu vastaavissa merkinnöissä.
Vasomotorisen nuhan oireenmukainen hoito
Oireenmukaiseen hoitoon tulisi kuulua myös erilaisia kirurgisia toimenpiteitä, kuten mekaaninen ja ultraäänellä ohjattu alakuorikkojen verisuonipunoksen submukosaalinen tuhoaminen myöhempää arpeutumista varten, alakuorikkojen galvanokautio, polttokäsittely hopeanitraattisuoloilla jne.
Vasomotorisen nuhan patogeneettisen hoidon elementteihin kuuluvat erilaiset fysioterapeuttiset menetelmät, sekä paikalliset että etäiset, joiden tarkoituksena on normalisoida ANS:n sympaattisten ja parasympaattisten osien vuorovaikutusta, parantaa mikroverenkiertoa, entsymaattista aktiivisuutta, tehostaa biosubstraattien hapettumista, normalisoida solukalvojen toimintaa jne. Esimerkiksi paikallisiin menetelmiin kuuluvat matalaenergisen lasersäteilyn, jatkuvien magneettikenttien jne. käyttö. A. F. Mamedovin (1991) menetelmän mukaan käytetään näiden tekijöiden yhteisvaikutusta, jossa jatkuva magneettikenttä suunnataan ulkopuolelta nenän kaltevuuteen ja sisältäpäin laservalojohtimen avulla säteilytetään keski- ja alanenäkuorikon etupään refleksogeenisiä vyöhykkeitä. Etäisyydessä käytetään pterygopalatine ganglion projektioalueen lasersäteilytystä, erilaisia fysioterapeuttisia vaikutuksia kaulusalueelle jne.
Vasomotorisen nuhan neurovegetatiivisen muodon hoidossa on tärkeää tehdä kohdennettu tutkimus yleisestä neurovegetatiivisesta tilasta mahdollisten yleisten neurologisten häiriöiden ja neuroottisten tilojen tunnistamiseksi. Arvioidaan elin- ja työoloja, huonojen tapojen esiintymistä, kroonisia infektiopesäkkeitä ja sisäelinten sairauksia.
Kaikki allergisen nuhan hoitomenetelmät jaetaan paikallisiin ja yleisiin, oireisiin ja patogeenisiin. Jos allergeeni löydetään ja vastaava anti-antigeeniseerumi tuotetaan, puhutaan etiotrooppisesta eli immunologisesta hoidosta. Tällä hetkellä allergioihin ja erityisesti allergiseen nuhaan käytetään valtava määrä erilaisia lääkkeitä, joista on yksityiskohtaista tietoa lääkerekisterissä.
Vasomotorisen nuhan paikallinen hoito
Paikallinen hoito on pääasiassa oireenmukaista ja vain osittain patogeneettistä, ja sen tarkoituksena on estää paikallisia allergisia reaktioita eli yleisallergian nenäoireyhtymää. Paikallisia valmisteita käytetään nenäsumutteiden muodossa, harvemmin tippojen tai nenäonteloon puhallettavien jauheiden muodossa. Paikallisina valmisteina käytetään atselastiinihydrokloridiin (allergodiliin), levokabastiiniin jne. perustuvia valmisteita.
Allergodilia on saatavana nenäsumutteena ja silmätippoina. Levocabastipia käytetään endonasaalisina ja silmätippoina. Molemmilla lääkkeillä on antiallergisia ja antihistamiinisia ominaisuuksia, jotka estävät selektiivisesti H1-reseptoreita. Nenän kautta käytettynä se poistaa nopeasti allergisen nuhan oireet (nenän kutina, aivastelu, nuha) ja parantaa nenän kautta hengitystä vähentämällä nenän limakalvon turvotusta. Sidekalvolle levitettynä se vähentää allergisen sidekalvotulehduksen oireita (kutinaa, kyynelvuotoa, silmäluomien punoitusta ja turvotusta, ksmoosia). Antihistamiinien lisäksi allergisen nuhan hoidossa on mahdollista käyttää paikallisesti alfasalpaajia (naftyzin, sanorin, galatsoliini) sekä uusia saman vaikutuksen omaavia lääkkeitä (Dr. Theiss -nenäsumute, nazivin, tizin, ximeyain jne.).
Jokaiselle allergioihin ja muihin sairauksiin käytettävälle lääkkeelle on ominaista sellaiset käsitteet kuin vasta-aiheet, käyttö raskauden ja imetyksen aikana, sivuvaikutukset, yliannostus, varotoimet, erityisohjeet, yhteensopivuus muiden lääkkeiden kanssa jne., jotka on kuvattu yksityiskohtaisesti asiaankuuluvissa käyttöohjeissa, hakuteoksissa ja merkinnöissä. Ennen minkään lääkkeen käyttöä nämä tiedot on tutkittava huolellisesti.
Allergodil-suihke: aikuisille ja yli 6-vuotiaille lapsille yksi suihkaus kumpaankin nenänpuoliskoon kaksi kertaa päivässä. Silmätipat aikuisille ja yli 4-vuotiaille lapsille yksi tippa aamulla ja illalla, kunnes taudin oireet häviävät.
Levokabastiini: intranasaalisesti aikuisille ja yli 6-vuotiaille lapsille - 2 inhalaatiota kumpaankin nenäkäytävään 2 kertaa päivässä (enintään 4 kertaa päivässä). Hoitoa jatketaan, kunnes oireet häviävät.
Dr. Theiss -nenäsuihke: suihke perustuu kenlometatsoliiniin, jolla on vasokonstriktori ja tukkoisuutta vähentävä vaikutus. Lääke annostellaan nenän molempiin puoliskoihin inhalaation avulla erityisellä sumuttimella, yksi suihkaus kumpaankin nenän puoliskoon 3–4 kertaa päivässä kahden päivän ajan.
Nazivin (oksimstatsoliini) on saatavana tippoina ja suihkeena. Nenätipat: aikuiset ja yli 6-vuotiaat lapset, 1-2 tippaa kumpaankin nenänpuoliskoon 2-3 kertaa päivässä, 0,05 % liuos; 1–6-vuotiaat lapset - 0,025 %, alle 1-vuotiaat - 0,01 % liuos. Nenäsumute ja annosteltu nenäsumute 0,5 %: aikuiset ja yli 6-vuotiaat lapset - yksi suihke 2-3 kertaa päivässä 3-5 päivän ajan.
Tizin (tetrahydrotsoliinihydrokloridi) on sympatomimeettinen amiini. Tipat, aerosoli, geeli nenään käytettäväksi (0,05–0,1%). Aikuiset ja yli 6-vuotiaat lapset - 2–4 tippaa kumpaankin sieraimeen enintään 3 tunnin välein. Sillä on myös rauhoittava ominaisuus, jota voidaan soveltaa lastensairauksiin.
Ximelin (kenlometatsoliini) stimuloi alfa-adrenergisiä reseptoreita ja sillä on nopea ja pitkäaikainen vasokonstriktori ja tukkoisuutta estävä vaikutus. Aikuiset ja yli 6-vuotiaat lapset - 2-3 tippaa 1 % liuosta tai yksi suihkaus sumuttimesta kumpaankin nenäpuoliskoon 4 kertaa päivässä. Alle 6-vuotiaat imeväiset ja lapset - 1-2 tippaa 0,5 % liuosta kumpaankin sieraimeen 1-2 (enintään 3) kertaa päivässä. Nenägeeli vain aikuisille ja yli 7-vuotiaille lapsille - 3-4 kertaa päivässä; laita pieni määrä vanupuikolla mahdollisimman syvälle kumpaankin nenäpuoliskoon useiden minuuttien ajaksi, jotta vanutuppo on helppo poistaa.
Allergisen nuhan paikallishoitoa tulee täydentää valikoivasti lääkkeillä, jotka on lueteltu vasomotorisen nuhan neurovegetatiivisen muodon hoitoa käsittelevässä osiossa.
Vasomotorisen nuhan patogeneettinen hoito
Yleinen hoito tulisi tunnistaa patogeneettiseksi ja immunologisia menetelmiä käytettäessä myös etiotrooppiseksi. Kuten AS Kiselev (2000) toteaa, spesifinen immunoterapia on erittäin tehokas, mutta sen vaikeudet liittyvät aktiivisen allergeenin (antigeenin) eristämiseen laboratoriossa, erityisesti polyallergiassa. Lisäksi spesifisten allergialääkkeiden käyttö voi aiheuttaa hyperergisiä reaktioita, kuten anafylaksiaa ja atooppisen astman pahenemista, joten immunoterapia ei ole yleistynyt maassamme eikä ulkomailla. Yleisen (oraalisen) hoidon käyttö perustuu oletukseen, että atooppinen nuha (kausiluonteinen, ympärivuotinen) on yleisen allergisen sairauden paikallinen ilmentymä, joten koko kehoon vaikuttavien, sopivien farmakologisten ominaisuuksien omaavien lääkkeiden käyttö on pakollinen menetelmä paitsi allergian rinogeenisten ilmentymien, myös sen ilmentymien hoitamiseksi muissa elimissä ja järjestelmissä. Yleisin tapa käyttää yleisiä allergialääkkeitä on oraalinen. Kaikilla niillä on lähes identtiset farmakologiset vaikutukset.
Viime vuosisadalla laajalti käytetyistä antihistamiineista, jotka eivät ole menettäneet merkitystään meidän aikanamme, on mainittava muun muassa difenhydramiini, diatsoliini, suprastini ja tavegil, joiden tärkein farmakodynaaminen vaikutus on endogeenisen histamiinin (allergisten reaktioiden lähteen) korvaaminen verisuonten histamiinireseptoreissa ja histamiinin patogeenisten ominaisuuksien estäminen näissä reseptoreissa. Tällä hetkellä on olemassa monia uuden sukupolven lääkkeitä, joilla on tehokkaampi vaikutus ja joilla ei ole edellisen sukupolven lääkkeille tyypillisiä sivuvaikutuksia. Uuden sukupolven lääkkeet estävät selektiivisesti H1-histamiinireseptoreita, estävät histamiinin vaikutuksen verisuonten sileisiin lihaksiin, vähentävät kapillaarien läpäisevyyttä, estävät rauhasten erittymistä ja eritystoimintaa, vähentävät kutinaa, kapillaarien tukkoisuutta, eryteemaa, estävät allergisten sairauksien kehittymistä ja lievittävät niiden kulkua.
Suun kautta otettavat valmisteet vasomotorisen nuhan hoitoon
Astemitsoli. Käyttöaiheet: allerginen kausiluonteinen ja ympärivuotinen nuha, allerginen sidekalvotulehdus, allergiset ihoreaktiot, angioedeema, astma jne. Antotapa ja annostus: suun kautta tyhjään vatsaan kerran päivässä; aikuiset ja yli 12-vuotiaat lapset - 10 mg, 6-12-vuotiaat lapset - 5 mg tabletteina tai suspensiona, alle 6-vuotiaat - 2 mg per 10 kg ruumiinpainoa pelkästään suspensiona. Hoidon enimmäiskesto on 10 päivää.
Loratadiini. Käyttöaiheet ovat samat kuin astemitsolilla; lisäksi sitä käytetään allergisten reaktioiden hoitoon hyönteisten puremille ja pseudoallergisten reaktioiden hoitoon histamiinia vapauttaville aineille. Antotapa ja annostus: suun kautta ennen aterioita. Aikuiset ja lapset (yli 12-vuotiaat tai yli 30 kg painavat) - 10 mg (1 tabletti tai 1 tl siirappia) kerran päivässä.
Muita samankaltaisia vaikutuksia omaavia lääkkeitä: histalong, dimeboi, clarisens, clariaze, claritin, desloratadiini, kystiini, ebastiini, astafeeni, ketotif, ketotifeeni, pseudoefedriini ja monet muut.
Steroidilääkkeet. Yleistä steroidihoitoa allergiseen nuhaan käytetään erittäin harvoin, vain tapauksissa, joihin liittyy atooppisen astman kohtauksia, ja se on pulmonologin ja anafylaktisen sokin tapauksessa resuscitaattorin etuoikeus. Kortikosteroidien paikallinen käyttö yhdessä antihistamiinihoidon kanssa lisää kuitenkin merkittävästi allergisen nuhan hoidon tehokkuutta, erityisesti sen vaikeissa kliinisissä muodoissa. Viime vuosisadalla erilaiset steroidikomponentteja sisältävät voiteet ja emulsiot yleistyivät. Nykyään käytetään nykyaikaisempia yhdistelmälääkkeitä, joilla ei ole puhtaassa muodossa käytettyjen steroidien sivuvaikutuksia. Tällaisia lääkkeitä ovat bekonaasi (beklometasonidipropionaatti), syntaris (flunisolidi), flixonaasi (flutikasonipronionaatti) jne.
Beconase on glukokortikoidilääkkeen annosteltu aerosoli nenään käytettäväksi. Yksi annos sisältää 50 mikrogrammaa vaikuttavaa ainetta beklometasonidipropionaattia. Lääkkeellä on voimakas tulehdusta ja allergiaa estävä ominaisuus, se poistaa turvotusta ja hyperemiaa. Sitä käytetään kausiluonteisen ja ympärivuotisen allergisen nuhan ehkäisyyn ja hoitoon. Sitä käytetään vain nenään, kaksi inhalaatiota kumpaankin sieraimeen alle 2 kertaa päivässä. Suurin vuorokausiannos on 8 inhalaatiota päivässä.
Sintaris on nenään käytettävä glukokortikoidilääke, annosteltu aerosoli (vaikuttava aine flusinomidi), jota on saatavana 20 ml:n (200 annosta) lasipulloissa, joissa on annossumutin. Sillä on turvotusta lievittäviä, ihottumaa lievittäviä ja allergiaa estäviä vaikutuksia. Se on tarkoitettu kausiluonteisen ja ympärivuotisen nuhan, mukaan lukien heinänuhan, hoitoon. Aikuisille määrätään 2 suihkausta kumpaankin sieraimeen 2 kertaa päivässä. Pahenemisvaiheessa tai taudin vaikeissa tapauksissa - 2 suihkausta molempiin nenän puoliskoihin 3 kertaa päivässä. Lapsille määrätään yksi suihkaus (25 mikrog) kerran päivässä. Suurin annos: aikuiset - 6, lapset - 3 suihkausta päivässä.
Samankaltaiset flutikasonipohjaiset nenäsumutteet (flixonase ja flixotide) antavat saman terapeuttisen vaikutuksen kuin nimetyt; niillä on minimaalinen systeeminen vaikutus.
Tällä hetkellä yhdistelmälääkkeet, jotka sisältävät antihistamiinia ja alfa-adrenomimeettisiä vaikutuksia omaavia aineita, kuten klarinaasi ja rinopronti, ovat yleistymässä.
Clarinase-12 (koostumus - tabletit, jotka sisältävät 5 mg loratadiinia ja 120 mg pseudoefedriiniä). Niillä on allergiaa estäviä ja vasokonstriktiivisia ominaisuuksia; ne estävät H1-reseptoreita, niillä on tukkoisuutta vähentäviä ominaisuuksia (pseudoefedriinisulfaatti), ne vähentävät ylähengitysteiden limakalvojen turvotusta, parantavat niiden läpikulkua ja helpottavat hengitystä. Niitä käytetään suun kautta, aterian yhteydessä, ilman pureskelua, vesilasillisen kanssa. Aikuiset ja 12-vuotiaat ja sitä vanhemmat lapset - 1 tabletti 1-2 kertaa päivässä.
Rhinopront. Vaikuttavat aineet - karbinoksamiinimaleatti ja fenyyliefriinihydrokloridi, joilla on antihistamiinisia ja antiallergisia vaikutuksia. Karbinoksamiini vähentää nenän limakalvon kapillaarien läpäisevyyttä, fenyyliefriinillä on sympatomimeettinen vaikutus, se aiheuttaa vasokonstriktiota ja vähentää limakalvon turvotusta. 10-12 tunnin kuluessa se poistaa akuutin nuhan oireet, silmien polttelun ja kutinan sekä pään painon tunteen. Tätä lääkemuotoa käytetään eri syistä johtuvan akuutin nuhan (vasomotorinen, allerginen, infektio- ja tulehduksellinen, heinänuha) hoitoon.
Aikuisille ja yli 12-vuotiaille lapsille määrätään 1 kapseli 2 kertaa päivässä 12 tunnin välein. Nielemisvaikeuksissa määrätään 1 ruokalusikallinen siirappia 2 kertaa päivässä. 1–6-vuotiaat lapset - 1 tl siirappia 2 kertaa päivässä, 6–12-vuotiaat - 2 tl 2 kertaa päivässä.
Paikallinen steroidihoito on tehokas yhdessä antihistamiinien ja alfa-adrenoblokkerien kanssa. Yleensä paikallisesti käytettävät kortikosteroidit sisältyvät erityisten reseptien mukaan valmistettuihin yhdistelmäannosmuotoihin tai niitä käytetään monomuodossa.
Uusimman sukupolven lääkkeistä on syytä huomata Rhinocort, jonka vaikuttava aine on puolisynteettinen kortikosteroidi budesonidi.
Rinocort on inhalaatioon tarkoitettu glukokortikoidilääke; se on saatavilla aerosolina. Sillä on paikallinen tulehdusta estävä vaikutus, käytännössä aiheuttamatta systeemistä vaikutusta. Se on tarkoitettu kausiluonteisen ja ympärivuotisen allergisen nuhan hoitoon sekä heinänuhan ja polyyppien uusiutumisen ehkäisyyn polyyppileikkauksen jälkeen. Aloitusannos on 2 suihkausta (100 mikrog) kumpaankin sieraimeen aamulla ja illalla. Kun terapeuttinen vaikutus saavutetaan, annosta voidaan pienentää.
Lisätietoja hoidosta
Lääkehoito


 [
[