Lääketieteen asiantuntija
Uudet julkaisut
Gastrektomia
Viimeksi tarkistettu: 29.06.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
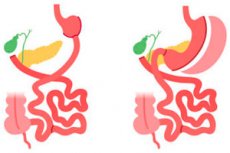
Gastrektomia on kirurginen toimenpide, jossa osa tai kaikki mahalaukun kudos poistetaan. Gastrektomiaa voidaan suorittaa eri syistä ja eri määrinä lääketieteellisen tarpeen mukaan. Tässä on muutamia gastrektomiatyyppejä:
- Osittainen gastrektomia: Tässä toimenpiteessä poistetaan vain mahalaukun yläosa. Tämä voi olla tarpeen, jos mahalaukun alueella on kasvain tai haavauma. Osittaisessa gastrektomiassa säilyy suurin osa mahalaukusta ja ruoansulatusjärjestelmä voi toimia normaalisti.
- Gastrektomia, jossa poistetaan osittainen mahalaukku: Tässä toimenpiteessä poistetaan osa mahalaukusta ja loput yhdistetään ruokatorveen tai ohutsuoleen. Se voidaan suorittaa mahalaukun syövän tai muiden tähän elimeen vaikuttavien sairauksien hoidossa.
- Gastrektomia, jossa mahalaukku poistetaan kokonaan (täydellinen gastrektomia): Tässä tapauksessa koko mahalaukku poistetaan ja ruokatorvi yhdistetään ohutsuoleen. Tämä toimenpide voi olla tarpeen mahalaukun syövän tai muiden vakavien mahalaukun poikkeavuuksien yhteydessä.
Gastrektomia voi vaikuttaa potilaisiin eri tavoin, mukaan lukien muutokset ruoansulatuksessa ja syömiskyvyssä. Gastrektomiasta kärsivät henkilöt saattavat tarvita erityisruokavaliota ja lääkärin valvontaa leikkauksen jälkeen. Tämä toimenpide suoritetaan yleensä vakavien vatsavaivojen hoitoon, ja se voi parantaa potilaan terveyttä tietyissä tapauksissa. [ 1 ]
Menettelyn tiedot
Tämä leikkaus voidaan suorittaa useista eri käyttöaiheista, mukaan lukien seuraavat:
- Mahasyöpä: Gastrektomiaa käytetään usein mahasyövän hoitona. Syövän vaiheesta riippuen vain kasvain tai jopa koko mahalaukku voidaan poistaa.
- Polyypit ja syöpää edeltävät tilat: Gastrektomiaa voidaan suositella, jos mahassa havaitaan syöpää edeltäviä tiloja tai suuria polyyppejä, joita ei voida poistaa muilla menetelmillä.
- Lihavuus: Gastrektomia voidaan suorittaa lihavuuden hoitona potilaille, joilla on korkea painoindeksi (BMI). Tämä toimenpide pienentää mahalaukun kokoa, mikä voi johtaa rajoittuneeseen ruoan saantiin ja painonpudotukseen.
- Lihavuus ja liitännäissairaudet: Gastrektomiaa voidaan suositella myös lihaville potilaille, joilla on liitännäissairauksia, kuten tyypin 2 diabetes tai valtimoverenpainetauti, jotka voivat parantua painonpudotuksen jälkeen.
- Mahahaavan komplikaatiot: Joissakin tapauksissa, joissa mahahaava aiheuttaa komplikaatioita, kuten verenvuotoa tai puhkeamista, gastrektomia voi olla tarpeen.
- Gastropareesi: Gastrektomiaa voidaan joskus käyttää gastropareesin hoitoon, joka on tila, jossa mahalaukun motorinen toiminta on heikentynyt ja voi aiheuttaa vakavia oireita.
Gastrektomia on vakava kirurginen toimenpide, ja lääkärin tulee tehdä päätös sen suorittamisesta yksilöllisesti lääketieteellisten oireiden ja potilaan kanssa käydyn keskustelun perusteella.
Valmistautuminen
Gastrektomiaa edeltävällä valmistelulla on keskeinen rooli leikkauksen onnistumisessa ja turvallisuudessa sekä sitä seuraavassa toipumisessa. Tässä ovat valmistautumisen perusvaiheet:
Lääkärin konsultaatio:
- Ensimmäinen vaihe on konsultaatio leikkauksen suorittavan lääkärin kanssa. Tällä käynnillä voit keskustella sairaushistoriastasi, nykyisestä terveydentilastasi, oireistasi ja leikkauksen toivomuksista.
Tutkinnot ja testit:
- Sinulle voidaan määrätä erilaisia veri- ja virtsalaboratoriokokeita, mukaan lukien yleinen verenkuva, biokemia, koagulogrammi ja muita.
- Keuhkojen ja sydämen arviointiin rintakehän röntgenkuvaus ja eCG.
- Gastrofibroskopia tai mahalaukun tähystys voi olla tarpeen mahalaukun tutkimiseksi tarkemmin.
Vatsan valmistelu:
- Sinua saatetaan neuvoa syömään nestemäistä tai puolinestemäistä ruokavaliota muutaman päivän ajan ennen leikkausta. Tämä auttaa vähentämään mahalaukun sisällön määrää ja tekee leikkauksesta turvallisemman.
Tiettyjen lääkkeiden vieroitusoireet:
- Lääkärisi saattaa pyytää sinua lopettamaan tilapäisesti tiettyjen lääkkeiden käytön, jotka voivat vaikuttaa veren hyytymiseen tai muihin leikkauksen osa-alueisiin.
Anestesian valmistelu:
- Jos käytetään yleisanestesiaa, saatat joutua paastoamaan lyhyen aikaa (ei ruokaa tai vettä) ennen leikkausta. Tästä keskustellaan anestesialääkärin kanssa.
Psykologinen tuki:
- Gastrektomia voi vaikuttaa potilaan psyykkiseen hyvinvointiin. On tärkeää keskustella odotuksistasi ja huolenaiheistasi psykologin tai psykiatrin kanssa tarvittaessa.
Leikkauksen jälkeisen ajan suunnitelma:
- Valmistaudu erityisruokavalioon ja hoitoon, jota tarvitset gastrektomian jälkeen. Keskustele tästä lääkärisi ja ravitsemusterapeuttisi kanssa.
Tuki perheelle ja läheisille:
- Perheen ja ystävien tuki on tärkeässä roolissa valmistautumisessa ja leikkauksen jälkeisessä kuntoutusprosessissa.
Suostumuksen allekirjoittaminen:
- Saat leikkaukseen tietoisen suostumuksen, mikä tarkoittaa, että ymmärrät täysin leikkauksen riskit ja seuraukset.
Lääketieteellisen ohjeen mukaisesti:
- On tärkeää noudattaa kaikkia lääkärin ja anestesialääkärin ohjeita, erityisesti leikkausta edeltävinä päivinä.
Gastrektomia-leikkaukseen valmistautuminen vaatii huolellisuutta ja kurinalaisuutta. On tärkeää keskustella leikkauksen ja toipumissuunnitelman kaikista osa-alueista lääkäritiimisi kanssa, jotta olet valmistautunut toimenpiteeseen ja minimoit riskit.
Tekniikka gastrektomiat
Seuraavassa on yleistä tietoa gastrektomian suorittamistekniikasta:
- Leikkaukseen valmistautuminen:
- Potilaalle tehdään leikkausta edeltävä terveydentilan arviointi, johon kuuluu verikokeita, EKG ja muita tarvittavia tutkimuksia.
- Ennen leikkausta voi olla tarpeen valmistautua, kuten rajoittaa ruoan ja nesteen saantia, komplikaatioiden riskin vähentämiseksi.
- Anestesia: Potilaalle annetaan yleisanestesia tunnottomuuden varmistamiseksi leikkauksen aikana.
- Pääsy mahalaukkuun: Kirurgi tekee mahalaukkuun pieniä viiltoja tai yhden suuren viillon gastrektomiasta riippuen (laparoskooppinen tai avoin). Laparoskooppinen gastrektomia suoritetaan käyttämällä pieniä instrumentteja ja videokameraa, joka asetetaan pienten viiltojen läpi.
- Mahan eristäminen: Kirurgi eristää mahan muusta vatsasta, jotta poisto voidaan suorittaa.
- Mahan poisto: Itse mahalaukku poistetaan. Poistomenetelmä riippuu gastrektomian tyypistä:
- Täydellisessä gastrektomia-leikkauksessa (gastrektomia, johon liittyy mahalaukun täydellinen resektio) mahalaukku poistetaan kokonaan.
- Vertikaalisessa mahalaukun resektiossa (gastrektomia, johon liittyy osa mahalaukusta) poistetaan vain osa mahalaukusta.
- Tarkistus: Kun mahalaukku on poistettu, kirurgi tutkii ympäröivät elimet ja kudokset varmistaakseen, ettei komplikaatioita tai vuotoja ole.
- Ruoansulatusjärjestelmän rekonstruktio: Mahan poiston jälkeen luodaan uusi ruoansulatusjärjestelmä. Tämä voi tarkoittaa ruokatorven yhdistämistä suoraan suoleen (esophago-jejadenoanastomoosi), jotta ruoka voi kulkeutua ruokatorvesta suoleen.
- Haavan sulkeminen: Kirurgi sulkee vatsan viillot tai ihon ompeleet laparoskooppisen gastrektomian jälkeen.
- Leikkauksen jälkeinen hoito: Leikkauksen jälkeen potilaalle tarjotaan leikkauksen jälkeistä hoitoa ja seurantaa hänen tilansa seuraamiseksi ja komplikaatioiden ehkäisemiseksi.
Gastrektomiatyypit
Gastrektomiaa on useita erityyppisiä riippuen poistettavan mahalaukun määrästä ja poistokohdasta. Tässä on joitakin niistä:
Täydellinen gastrektomia
Täydellinen gastrektomia on kirurginen toimenpide, jossa koko mahalaukku poistetaan. Tämä leikkaus voidaan suorittaa useissa eri sairauksissa, kuten mahalaukun syövän, tiettyjen syöpää edeltävien tilojen ja muiden sairauksien hoidossa. Tässä ovat täydellisen gastrektomian pääkohdat:
- Indikaatiot: Täydellisen gastrektomian pääasiallinen indikaatio on mahasyöpä, erityisesti tapauksissa, joissa kasvainta ei voida poistaa poistamatta koko mahalaukkua. Se voidaan tehdä myös vakavien mahahaavojen tai syöpää edeltävien tilojen yhteydessä.
- Toimenpide: Täydellisen gastrektomian aikana kirurgi poistaa koko mahalaukun. Mahan poiston jälkeen ruokatorven yläosa yhdistyy suoraan suoleen, jotta ruoansulatus ja kulku onnistuvat.
- Leikkauksen jälkeinen aika: Potilaat, joille on tehty täydellinen gastrektomia, tarvitsevat erityistä leikkauksen jälkeistä hoitoa ja kuntoutusta. Heidän on noudatettava erityistä ruokavaliota ja elämäntapaa sopeutuakseen mahalaukun puuttumiseen ja muuttuneeseen ruoansulatusjärjestelmään.
- Seuraukset: Täydellisellä gastrektomialla voi olla merkittäviä seurauksia potilaalle, mukaan lukien muutokset syömiskäyttäytymisessä, ravinteiden imeytymisessä ja sopeutumisessa uuteen elämäntapaan. Potilaat voivat myös käydä säännöllisissä lääkärintarkastuksissa ja seurannassa leikkauksen jälkeen.
- Mahdolliset komplikaatiot: Kuten minkä tahansa kirurgisen toimenpiteen kohdalla, myös täydelliseen gastrektomiaan liittyy riskejä ja komplikaatioita. Näitä voivat olla infektiot, verenvuoto, ruoansulatusongelmat ja muut komplikaatiot. Lääkärit pyrkivät kuitenkin minimoimaan riskit ja varmistamaan potilaan hyvinvoinnin mahdollisimman hyvin.
Täydellinen gastrektomia on monimutkainen leikkaus, joka suoritetaan vain vakavissa lääketieteellisissä syissä. Lääkärin tulee tehdä päätös tämän toimenpiteen suorittamisesta potilaan tilan yksityiskohtaisen tutkimuksen ja arvioinnin perusteella. [ 2 ]
Gastrektomia lymfodissektiolla.
Gastrektomia imusolmukkeineen on kirurginen toimenpide, jossa mahalaukku poistetaan (täydellinen tai osittainen gastrektomia) ja suoritetaan imusolmukkeiden dissektio eli ympäröivien imusolmukkeiden poisto. Tätä toimenpidettä käytetään usein mahalaukun syövän hoidossa kasvaimen poistamiseksi ja syöpäsolujen leviämisen estämiseksi ympäröiviin kudoksiin ja imusolmukkeisiin.
Tässä ovat lymfodissektioon liittyvät keskeiset gastrektomia-toimenpiteet:
- Indikaatiot: Gastrektomian ja imusuonten dissektion pääasiallinen indikaatio on mahalaukun syöpä. Tätä toimenpidettä voidaan suorittaa myös ruokatorven syövän tapauksissa, joissa mahalaukun yläosa on ehkä poistettava.
- Gastrektomiatyypit: Gastrektomiaa on useita tyyppejä, mukaan lukien täydellinen gastrektomia (koko mahalaukun poisto) ja osittainen gastrektomia (vain osan mahalaukusta poisto). Valittu tyyppi riippuu kasvaimen leviämisestä ja potilaan yksilöllisistä ominaisuuksista.
- Imusuonten dissektio: Imusuonten dissektiossa poistetaan imusolmukkeita mahalaukun ja ruokatorven läheltä. Tämä tehdään imusuonijärjestelmään mahdollisesti levinneiden syöpäsolujen tunnistamiseksi ja poistamiseksi.
- Leikkauksen jälkeinen toipuminen: Gastrektomian ja lymfodissektion jälkeen potilaat saattavat tarvita erityisruokavaliota ja kuntoutusta. Ruokavalion ja elämäntapamuutosten asteittainen käyttöönotto auttaa potilaita sopeutumaan uuteen ruoansulatusympäristöön.
- Lääketieteellinen seuranta: Potilaat, joille on tehty gastrektomia, tarvitsevat jatkuvaa lääketieteellistä seurantaa tilansa seuraamiseksi ja mahdollisten komplikaatioiden varalta.
Gastrektomia lymfodissektiolla on monimutkainen ja vakava kirurginen toimenpide, joka vaatii kokeneen kirurgin ja hyvin varustellun lääkintätiimin. Se voi olla tehokas hoito mahalaukun syöpään, erityisesti varhaisvaiheessa, mutta sillä on omat riskinsä ja se vaatii huolellista huomiota leikkauksen jälkeiseen kuntoutukseen ja potilaan hoitoon. [ 3 ], [ 4 ]
Välitotaalinen gastrektomia
Subtotaalinen gastrektomia on kirurginen toimenpide, jossa osa mahalaukusta, mutta ei koko mahalaukkua, poistetaan. Tässä toimenpiteessä kirurgi poistaa mahalaukun yläosan (yleensä suuremman kaarevuuden ja osan mahalaukun runko-osasta) jättäen mahalaukun alaosan, joka on yhteydessä pohjukaissuoleen, ehjäksi. Subtotaalinen gastrektomia voidaan suorittaa useista lääketieteellisistä syistä, kuten mahalaukun syövän, haavaumien, polyyppien tai muiden mahalaukun yläosaan vaikuttavien sairauksien vuoksi. [ 5 ]
Subtotaalisen gastrektomian tärkeät näkökohdat:
- Ylävatsan poisto: Kirurgi poistaa mahalaukun yläosan, joka voi sisältää suuremman kaarevuuden, mahalaukun rungon ja joskus anatomisen kaarevuuden yläosan.
- Mahan alaosan säilyttäminen: Mahan alaosa, jota kutsutaan anatomiseksi kaarevuudeksi (maha-pohjukaissuolen liitoskohdaksi), pysyy ehjänä. Tämä mahdollistaa ruoansulatuksen jatkumisen ja ruoan kulun mahalaukun läpi kontrolloitumisen.
- Ruoansulatusjärjestelmän rekonstruktio: Kun mahalaukun yläosa on poistettu, jäljelle jäänyt mahalaukku yhdistetään ruokatorveen tai suolistoon. Tämä voidaan tehdä useilla eri menetelmillä, mukaan lukien anatominen anastomoosi (Roux-anastomoosi) tai muut variaatiot.
- Leikkauksen jälkeinen hoito ja toipuminen: Subtotaalisen gastrektomian jälkeen potilas tarvitsee erityistä leikkauksen jälkeistä hoitoa ja ruokavaliota. Ruoka voi kulkeutua mahalaukun ja ruokatorven kautta suolistoon, mutta tämä voi edellyttää muutoksia ruokavalioon ja ruokailutottumuksiin.
Subtotaalinen gastrektomia voi olla tehokas hoito tietyissä ylävatsan vaivoissa, mutta sillä voi olla myös vaikutusta potilaan ruoansulatukseen ja syömiseen. Siksi on tärkeää keskustella leikkauksen kaikista yksityiskohdista kirurgin kanssa ja saada neuvoja leikkauksen jälkeisestä hoidosta ja ruokavaliosta parhaiden tulosten saavuttamiseksi. [ 6 ]
Distaalinen gastrektomia
Distaalinen gastrektomia on kirurginen toimenpide, jossa mahalaukun alaosa poistetaan ja yläosa jätetään jäljelle. Tämä leikkaus voidaan suorittaa useista lääketieteellisistä syistä, kuten mahalaukun syövän, mahahaavan tai tiettyjen muiden ylemmän ruoansulatuskanavan sairauksien hoitoon. [ 7 ]
Distaalinen gastrektomiaprosessi sisältää yleensä seuraavat vaiheet:
- Viilto: Kirurgi tekee viillon potilaan vatsaan päästäkseen käsiksi mahalaukkuun ja ympäröiviin rakenteisiin.
- Alamahan poisto: Kirurgi poistaa mahalaukun alaosan, joka usein sisältää myös antraaliosan. Tämä poistetaan syöpäkasvainten poistamiseksi tai muiden sairauksien hoitamiseksi.
- Anastomoosi: Kun osa mahalaukusta on poistettu, kirurgi luo anastomoosia mahalaukun jäljellä olevan yläosan ja ruokatorven tai pohjukaissuolen välille. Tämä mahdollistaa ruoan normaalin kulun ja ruoansulatuksen jatkumisen.
- Viillon sulkeminen: Luotu anastomoosi suljetaan kirurgisilla ompeleilla tai muilla menetelmillä tiiviin liitoksen varmistamiseksi.
Distaalinen gastrektomia voidaan suorittaa joko avoleikkauksena, jossa tehdään suuri viilto vatsaan, tai laparoskooppisesti (minimaalisesti invasiivinen leikkaus), mikä voi lyhentää toipumisaikaa ja vähentää leikkauksen jälkeisiä komplikaatioita.
Distaalisen gastrektomian jälkeen potilaiden ruokavalio- ja elämäntapamuutoksia saatetaan tarvita, ja heidän tulee noudattaa hoitotiimin suosituksia sopeutuakseen uuteen ympäristöönsä onnistuneesti. [ 8 ]
Yhdistetty gastrektomia
Yhdistetty gastrektomia on kirurginen toimenpide, jossa poistetaan mahalaukku (gastrektomia) ja samanaikaisesti poistetaan muita ympäröivän alueen elimiä tai kudoksia. Tämä voi olla tarpeen, kun syöpä tai muu mahasairaus on levinnyt viereisiin rakenteisiin tai elimiin.
Yhdistetyn gastrektomian tyyppi voi vaihdella kasvaimen sijainnin ja vaiheen sekä muiden tekijöiden mukaan. Tässä on joitakin esimerkkejä yhdistetyistä gastrektomiasta:
- Gastrektomia imusuonten poistolla: Tämä on yhdistelmätoimenpide, jossa mahalaukun lisäksi poistetaan myös ympäröivän alueen imusolmukkeet. Tämä tehdään syövän laajuuden määrittämiseksi ja sen leviämisen estämiseksi.
- Yhdistetty gastrektomia ja maksan resektio: Jos mahasyöpä on levinnyt maksaan, voi olla tarpeen poistaa osa maksasta mahalaukun mukana.
- Yhdistetty gastrektomia ja pernan resektio: Jos kasvain on levinnyt pernaan, voi olla tarpeen poistaa perna yhdessä mahalaukun kanssa.
- Yhdistetty gastrektomia ja muiden elinten resektio: Joissakin tapauksissa kasvain voi levitä muihin elimiin tai kudoksiin, kuten maksaan, haimaan, suolistoon tai muihin. Tällaisissa tapauksissa suoritetaan yhdistetty gastrektomia ja asiaankuuluvien elinten poisto.
Yhdistettyjä gastrektomialeikkauksia tehdään yleensä lääketieteellisesti monimutkaisissa tapauksissa, ja ne vaativat pidemmän leikkauksen jälkeisen toipumisajan ja erityistä huomiota lääkintätiimiltä. Näihin toimenpiteisiin osallistuneiden potilaiden on saatava pitkäaikaista lääketieteellistä seurantaa ja noudatettava lääketieteellisiä suosituksia onnistuneen kuntoutuksen varmistamiseksi.
Laparoskooppinen gastrektomia.
Laparoskooppinen gastrektomia on kirurginen toimenpide, jossa mahalaukku poistetaan laparoskooppisella (minimaalisesti invasiivisella) tekniikalla. Laparoskopiassa kirurgit voivat suorittaa leikkauksen pienten vatsanpeitteisiin tehtyjen viiltojen kautta käyttäen erityisiä instrumentteja ja kameraa sisäelinten visualisoimiseksi. [ 9 ]
Laparoskooppisen gastrektomian pääominaisuudet ovat seuraavat:
- Käyttöaiheet: Laparoskooppisen gastrektomian pääasiallinen käyttöaihe on mahalaukun syöpä tai muut mahalaukun sairaudet, jotka vaativat tämän elimen poistoa. Laparoskooppista tekniikkaa voidaan käyttää varhais- ja keskivaiheen syövän hoidossa.
- Edut: Laparoskooppisella gastrektomialla on useita etuja avoimeen (perinteiseen) leikkaukseen verrattuna, mukaan lukien pienempi infektioriski, nopeampi toipuminen, vähemmän kipua leikkauksen jälkeen ja lyhyempi sairaalahoito.
- Leikkaus: Laparoskooppisessa gastrektomia-leikkauksessa kirurgi tekee useita pieniä viiltoja vatsanpeitteisiin ja asettaa laparoskooppisia instrumentteja, mukaan lukien kameran, leikkauksen suorittamiseksi ja sen paikantamiseksi. Mahalaukku poistetaan yhden viillon kautta.
- Kuntoutus: Laparoskooppisen gastrektomian jälkeen potilaat saattavat tarvita erityisruokavaliota ja kuntoutusta sopeutuakseen muuttuneeseen anatomiaan ja ruoansulatusjärjestelmään. Toipuminen on kuitenkin yleensä nopeampaa kuin avoleikkauksen jälkeen.
- Lääkärintarkastus: Leikkauksen jälkeen potilaita seurataan säännöllisesti lääkärintarkastuksessa, jossa seurataan heidän tilaansa ja tarkkaillaan mahdollisten komplikaatioiden varalta.
Laparoskooppinen gastrektomia vaatii kokeneen kirurgin ja hyvin varustellun leikkaussalin. Siitä on tullut monien potilaiden ensisijainen menetelmä, koska se liittyy yleensä nopeampaan toipumiseen ja vähemmän komplikaatioihin kuin perinteinen avoleikkaus. [ 10 ]
Hihainen gastrektomia (gastrektomia päärynänmuotoisen mahalaukun kanssa)
Hihagastrektomia on kirurginen toimenpide, jota käytetään lihavuuden hoitoon ja mahalaukun koon pienentämiseen ruoan saannin vähentämiseksi ja ruokahalun hallitsemiseksi. Hihagastrektomian aikana kirurgi poistaa suurimman osan mahalaukusta, jolloin siitä tulee kapea, pystysuora, holkin muotoinen elin. Tästä menetelmästä on tullut suosittu bariatrisessa kirurgiassa, ja se voi auttaa potilaita saavuttamaan merkittävän painonpudotuksen. [ 11 ]
Kapea gastrektomian perusvaiheet ja ominaisuudet:
- Mahan osan poisto: Kirurgi tekee pystysuoran viillon potilaan vatsaan ja avaa yhteyden mahalaukkuun. Suurin osa mahalaukusta poistetaan, jolloin jäljelle jää vain kapea pystysuora holkki. Poistettu osa mahalaukusta on yleensä noin 75–80 % alkuperäisestä tilavuudestaan.
- Mahalaukun porttiläpän säilyttäminen: Mahalaukun ja pohjukaissuolen erottava porttiläpän säilytetään yleensä, jotta ruoka voi kulkeutua normaalisti mahalaukusta suolistoon.
- Pienentynyt mahalaukun tilavuus: Leikkauksen jälkeen mahalaukun tilavuus on huomattavasti pienempi, mikä johtaa pienempiin ruoka-annoksiin ja vähentyneeseen ruokahaluun. Tämä auttaa potilaita tuntemaan kylläisyyden nopeammin ja vähentämään kalorien saantia.
- Vaikutus ruokahaluun ja hormonitasapainoon: Myös mahalaukun hihaleikkaus voi vaikuttaa kehon hormonitasapainoon, mikä auttaa hallitsemaan ruokahalua ja aineenvaihduntaa.
Hihagastrektomiaa pidetään suhteellisen turvallisena toimenpiteenä monille lihaville potilaille. Se voi auttaa saavuttamaan merkittävän painonpudotuksen ja parantamaan lihavuuteen liittyviä sairauksia, kuten tyypin 2 diabetesta, valtimoverenpainetta ja obstruktiivista uniapneaa. Kuten mikä tahansa kirurginen toimenpide, hihagastrektomia ei kuitenkaan ole riskitön ja vaatii huolellista lääketieteellistä seurantaa ennen leikkausta ja sen jälkeen.
Potilaiden, jotka harkitsevat mahalaukun kavennusleikkausta, tulisi konsultoida lihavuuskirurgiaa keskustellakseen toimenpiteen käyttöaiheista, riskeistä ja hyödyistä sekä valmistautuakseen leikkauksen jälkeisiin elämäntapa- ja ruokavaliomuutoksiin.
Laajennettu gastrektomia
Laajennettu gastrektomia on kirurginen toimenpide, jossa poistetaan suurin osa tai koko mahalaukun yläosa ja joskus jopa osa ruokatorvesta ja muista lähellä olevista rakenteista. Tämä leikkaus voidaan suorittaa mahalaukun syövän tapauksissa, kun kasvain on niin suuri tai levinnyt niin pitkälle, että vaurioituneen kudoksen radikaali poisto on tarpeen.
Laajennetun gastrektomian prosessi sisältää seuraavat vaiheet:
- Viilto: Kirurgi tekee viillon potilaan vatsaan päästäkseen käsiksi mahalaukkuun, ruokatorveen ja muihin rakenteisiin.
- Mahan ja muiden kudosten poisto: Kirurgi poistaa suurimman osan tai koko mahalaukun yläosan ja joskus osan ruokatorvesta, imusolmukkeista ja muista vaurioituneista kudoksista.
- Anastomoosi: Sairaan kudoksen poistamisen jälkeen kirurgi luo anastomoosia ruokatorven jäljellä olevan osan ja suoliston välille, jotta ruoka ja ruoansulatus voivat normaalisti kulkeutua.
- Viillon sulkeminen: Luotu anastomoosi suljetaan kirurgisilla ompeleilla tai muilla menetelmillä tiiviin liitoksen varmistamiseksi.
Laaja mahalaukun poisto voi aiheuttaa merkittäviä seurauksia potilaalle, mukaan lukien elämäntapa- ja ruokavaliomuutokset. Leikkauksen jälkeen potilaat saattavat tarvita erikoisravitsemusta ja tiivistä lääkärin valvontaa. Mahan suuren osan kirurginen poisto katsotaan radikaaliksi toimenpiteeksi, ja siitä keskustellaan huolellisesti potilaan kanssa lääketieteellisten aiheiden ja yksilöllisten tapauskohtaisten ominaisuuksien perusteella.
Palliatiivinen gastrektomia
Palliatiivinen gastrektomia on kirurginen toimenpide, joka suoritetaan oireiden lievittämiseksi ja elämänlaadun parantamiseksi pitkälle edenneen mahasyövän tai muiden parantumattomien sairauksien potilailla, kun radikaali hoito ei enää tehoa tai ole mahdollinen. Sen tarkoituksena ei ole radikaali parannuskeino, vaan oireiden lievittäminen ja potilaiden olon helpottaminen. [ 12 ]
Palliatiivisen gastrektomian ensisijaisia tavoitteita ovat:
- Oireiden vähentäminen: Gastrektomia voi vähentää oireita, kuten vatsakipua, pahoinvointia, oksentelua, nielemisvaikeuksia ja muita epämukavuuksia, jotka usein liittyvät pitkälle edenneeseen mahasyöpään.
- Ruoansulatuksen parantaminen: Mahan osittainen tai koko mahalaukun poistaminen voi auttaa palauttamaan normaalin ruoansulatuksen, kun mahalaukun kasvain häiritsee ruoan normaalia kulkua.
- Parempi elämänlaatu: Palliatiivinen gastrektomia voi parantaa potilaiden elämänlaatua, jolloin he voivat hallita oireitaan paremmin ja jatkaa normaalia syömistä.
- Elämän pidentäminen: Joissakin tapauksissa palliatiivinen gastrektomia voi pidentää potilaan jäljellä olevaa elinaikaa parantamalla heidän yleistä vointiaan ja mahdollistamalla lääketieteellisen hoidon tai oireenmukaisen hoidon jatkamisen.
On tärkeää huomata, että palliatiivinen gastrektomia voi olla monimutkainen leikkaus, eikä se sovi kaikille potilaille, joilla on pitkälle edennyt mahasyöpä tai muita vastaavia sairauksia. Päätös palliatiivisesta gastrektomiasta tulee harkita huolellisesti ja sen tulee perustua kunkin potilaan yksilöllisiin olosuhteisiin, yleiseen terveydentilaan ja hoitoodotuksiin. Ennen palliatiivisen gastrektomian suorittamista on tärkeää käydä yksityiskohtainen konsultaatio hoitotiimin kanssa ja keskustella kaikista leikkauksen näkökohdista, riskeistä ja hyödyistä potilaalle. [ 13 ]
Davidoffin gastrektomia.
Davydovin gastrektomia on kirurginen toimenpide, jota suoritetaan mahalaukun syövän hoitoon, erityisesti silloin, kun kasvain sijaitsee mahalaukun distaalisessa (alaosassa) osassa. Toimenpiteen kehitti neuvostoliittolainen kirurgi Andrei Davydov, ja sillä on omat erityispiirteensä.
Davydov-gastrektomialeikkaus sisältää seuraavat vaiheet:
- Mahan poisto: Leikkauksessa poistetaan osa tai koko mahalaukku syövän levinneisyydestä ja lääketieteellisistä syistä riippuen. Useimmiten poistetaan mahalaukun alempi (distaalinen) osa.
- Ruokatorven resektio: Ruokatorven yläosa (esofagus) resektoidaan ja jäljelle jää vain alaosa, joka yhdistyy suolistoon.
- Ruoansulatuskanavan anastomoosiin muodostaminen: Ruokatorven jäljellä oleva osa (esophagus) yhdistyy ohutsuoleen (duodenum), jotta ruoka pääsee suolistoon ja ruoansulatukseen.
- Imusolmukkeiden poisto: Kirurgi poistaa myös ympäröivän alueen imusolmukkeet määrittääkseen, kuinka pitkälle syöpä on levinnyt ja estääkseen sen leviämisen edelleen.
Davidoffin gastrektomia voidaan valita, kun mahasyöpä sijaitsee elimen alaosassa ja se voidaan poistaa säilyttäen osa ylävatsasta ja ruokatorvesta. Tämä säilyttää normaalimman ruoansulatuksen ja potilaiden elämänlaadun leikkauksen jälkeen.
Kuten muutkin gastrektomiatyypit, Davidoffin gastrektomia on monimutkainen leikkaus, ja potilaat tarvitsevat erityistä leikkauksen jälkeistä hoitoa ja kuntoutusta.
Gastrektomia-anastomoosit
Gastrektomian, erityisesti täydellisen gastrektomian (koko mahalaukun poiston), aikana luodaan erityisiä anastomoosiliitoksia normaalin ruoansulatuksen ja ruoan kulun palauttamiseksi ruokatorvesta muualle ruoansulatuskanavaan. Tässä on muutamia anastomoosityyppejä, joita voidaan luoda gastrektomian aikana:
Ruokatorven ja pohjukaissuolen anastomoosi (EDA)
Tämä on eräänlainen anastomoosi, joka luodaan ylemmän ruokatorven ja pohjukaissuolen leikkauksen aikana. Tämän tyyppinen anastomoosi yhdistää ruokatorven pään pohjukaissuolen ensimmäiseen osaan (duodenum). EDA:n luomista voidaan käyttää useissa kirurgisissa toimenpiteissä, mukaan lukien gastrektomia (mahalaukun poisto) ja ruokatorven ja ylemmän ruoansulatuskanavan patologioiden korjaus.
Esimerkkejä tilanteista, joissa EDA:ta saatetaan tarvita:
- Täydellinen gastrektomia: Kun koko mahalaukku poistetaan (täydellinen gastrektomia), ruokatorven pää yhdistetään pohjukaissuolen alkuosaan EDA:n avulla. Tämä luo uuden reitin ruoan kulkeutumiselle ruokatorvesta suolistoon.
- Ruokatorven leikkaus: Joissakin tapauksissa, kun ruokatorven vikoja tai kasvaimia on korjattava, EDA:n luominen voi olla tarpeen ruoan normaalin kulun palauttamiseksi.
- Rakenteellisten poikkeavuuksien korjaus: EDA:ta voidaan käyttää korjaamaan rakenteellisia poikkeavuuksia, kuten stenoosia (kapenemista) tai muita ylemmän ruokatorven ja pohjukaissuolen poikkeavuuksia.
- Ruoansulatuskanavan ohitusleikkaukset: Joissakin lihavuushoidoissa, kuten Roux-en-Y:n ruoansulatuskanavan ohitusleikkauksessa, osana toimenpidettä luodaan EDA ruoan virtauksen uudelleenohjaamaksi.
EDA:n luominen on monimutkainen kirurginen tekniikka, joka vaatii kokeneen kirurgin. Leikkauksen jälkeen potilaat saattavat tarvita erityisruokavaliota ja lääketieteellistä seurantaa onnistuneen toipumisen ja muuttuneeseen ruoansulatukseen sopeutumisen varmistamiseksi.
Ruokatorven ja mahalaukun anastomoosi (EJA).
Tämä on kirurginen toimenpide, jossa ruokatorvi yhdistetään mahalaukkuun sen jälkeen, kun mahalaukku on poistettu osittain tai kokonaan tai muun ylemmän ruoansulatuskanavan leikkauksen jälkeen. Tämä anastomoosi luodaan palauttamaan ruoan normaali kulku ruokatorvesta mahalaukkuun, jolloin ruoansulatus voi jatkua.
Ruokatorven ja mahalaukun välisen anastomoosiprosessin luomisprosessi voi vaihdella kirurgisen toimenpiteen ja potilaan yksilöllisten ominaisuuksien mukaan, mutta se sisältää tyypillisesti seuraavat vaiheet:
- Ruokatorven ja mahalaukun viilto: Kirurgi tekee viillot ruokatorven ja mahalaukun päihin kohtaan, jossa yhteys luodaan.
- Anastomoosiin yhdistäminen: Kun kirurgi on tehnyt viillot ruokatorveen ja mahalaukkuun, hän yhdistää elinten päät, jotta ruoka voi kulkea vapaasti ruokatorvesta mahalaukkuun.
- Viillon sulkeminen: Luotu anastomoosi suljetaan kirurgisilla ompeleilla tai erityisillä lääkinnällisillä laitteilla tiiviin liitoksen varmistamiseksi.
Ruokatorven ja mahalaukun anastomoosi voi olla osa useita kirurgisia toimenpiteitä, kuten mahalaukun resektiota mahalaukun syövän hoidossa, ruokatorven poikkeavuuksien korjausta, lihavuuskirurgiaa ja muita. Tällä toimenpiteellä on tärkeä rooli ruoansulatustoiminnan palauttamisessa tällaisten leikkausten jälkeen ja se varmistaa, että potilaat voivat jatkaa syömistä ja ruoansulatusta normaalisti.
Ruokatorven ja mahalaukun anastomoosi Roux-en-Y:llä (EJA Roux-en-Y:llä)
Roux-en-Y-anastomoosi (Roux-en-Y-anastomoosi) on yksi menetelmä ruoansulatuskanavan korjaamiseksi gastrektomian (mahalaukun poiston) jälkeen. Tämä menetelmä on nimetty ranskalaisen kirurgin Cesar Roux'n mukaan, joka kuvasi sen ensimmäisenä. Roux-anastomoosia käytetään usein gastrektomian aikana mahalaukun syövän tai muiden sairauksien hoitoon, jotka vaativat osan mahalaukusta poistamista. Tässä ovat Roux-anastomoosiin liittyvät perusvaiheet ja ominaisuudet:
- Mahan poisto: Ensin poistetaan osa tai koko mahalaukku sairaudesta riippuen. Kirurgi voi poistaa mahalaukun suuren käyristymän (osittainen gastrektomia) tai koko mahalaukun (täydellinen gastrektomia).
- Ruoansulatuskanavan anastomoosi: Kirurgi luo yhteyden ruokatorven (mahalaukun poistamisen jälkeen) ja ohutsuolen välille. Tämä tehdään käyttämällä suolen osaa, jota kutsutaan distaali- tai kaukaiseksi pääksi. Tämä toimenpide luo ruoansulatuskanavan anastomoosiin, jonka avulla ruoka pääsee suolistoon.
- Roux-raaja (Roux-raaja): Ohutsuolen distaalinen pää katkaistaan ja muodostetaan ulostulo (roux), joka kiinnittyy maha-suolikanavan anastomoosiin. Roux on lyhyt suolen lenkki, joka osoittaa alaspäin ja vasemmalle anastomoosiin nähden.
- Sappinesteen ja haiman divertikkelin luominen: Harvinaisissa tapauksissa voidaan luoda sappinesteen ja haiman nesteiden manuaalinen johtaminen suolen pääosasta (ruoansulatusanastomoosi) erilliseen suolen lenkkiin. Tämä voi auttaa estämään sappinesteiden ja nesteiden takaisinvirtauksen ruokatorveen.
Roux-anastomoosi mahdollistaa ruoan pääsyn suolistoon ohittaen poistetun mahalaukun ja jatkaakseen ruoansulatusta. Tämä menetelmä voi vähentää sappinesteiden ja haimanesteiden takaisinvirtauksen riskiä ruokatorveen, mikä voi olla ongelma gastrektomian jälkeen.
Pohjukaissuolen ja mahalaukun anastomoosi (DDA)
Tämä on eräänlainen kirurginen anastomoosi, joka yhdistää mahalaukun yläosan pohjukaissuolen ensimmäiseen osaan (duodenum). Tämä anastomoosi voidaan luoda useissa kirurgisissa toimenpiteissä, joihin liittyy mahalaukun ja ruokatorven muuttaminen tai rekonstruointi.
Esimerkkejä tilanteista, joissa pohjukaissuolen ja mahalaukun anastomoosi voi olla tarpeen:
- Mahalaukun leikkaus: Kirurgisissa toimenpiteissä, kuten mahalaukun resektioissa (mahalaukun osittainen poisto) tai mahalaukun poikkeavuuksien korjauksessa, DDA:ta voidaan käyttää palauttamaan ruoan normaali kulku ylävatsasta pohjukaissuoleen.
- Pohjukaissuolen atresia: Vastasyntyneet, joilla on pohjukaissuolen atresia, joka on pohjukaissuolen synnynnäinen epämuodostuma, saattavat tarvita DDA:n normaalin ruoan kulun palauttamiseksi.
- Ruoansulatuskanavan ohitusleikkaus: Joissakin lihavuuden kirurgisissa hoidoissa, kuten sappitiehyen ohitusleikkauksessa (BPD) tai Scopinaro-toimenpiteessä, voidaan luoda DDA ruoan ja mahanesteiden virtauksen uudelleenohjaamaan.
DDA:n luominen on merkittävä kirurginen toimenpide, joka vaatii kokeneen kirurgin ja huolellisen suunnittelun. Leikkauksen jälkeen potilaiden on noudatettava erityistä ruokavaliota ja lääketieteellisiä ohjeita varmistaakseen onnistuneen toipumisen ja sopeutumisen muuttuneeseen ruoansulatukseen.
Ruskea anastomoosi gastrektomiaa varten.
Brownin anastomoosi (tunnetaan myös nimellä Brownin duodenojejedenostomia tai duodenojejunaalinen anastomoosi) on kirurginen toimenpide, jossa luodaan yhteys ruokatorven jäljellä olevan osan ja pohjukaissuolen (duodenum) välille gastrektomian tai muiden mahalaukun ja ylemmän ruoansulatuskanavan leikkausten jälkeen.
Tämän tyyppinen anastomoosi voidaan tehdä, kun mahalaukku on poistettu tai sen toiminnassa on ongelmia ja on välttämätöntä, että ruoka pääsee kulkemaan ruokatorvesta suolistoon. Brownin anastomoosi mahdollistaa ruoan kulkeutumisen ruokatorvesta pohjukaissuoleen ohittaen puuttuvan mahalaukun.
Menettely sisältää seuraavat vaiheet:
- Ruokatorven viilto: Kirurgi tekee viillon ruokatorven päähän.
- Anastomoosi: Ruokatorven pään ja pohjukaissuolen välille luodaan yhteys, jonka avulla ruoka pääsee vapaasti suolistoon.
- Viillon sulkeminen: Luotu anastomoosi suljetaan kirurgisilla ompeleilla tai muilla menetelmillä.
Ruskea anastomoosi auttaa palauttamaan ruoansulatuskanavan toiminnan ja varmistamaan normaalin ruoansulatuksen mahalaukun kirurgisen poiston tai muiden ylemmän ruoansulatuskanavan leikkausten jälkeen. Tämä toimenpide voi olla osa kokonaisvaltaista kirurgista hoitoa mahalaukun syövässä tai muissa sairauksissa, joissa ruokatorven reitti on uudelleenohjattava.
Kirurgi luo nämä anastomoosit, jotta ruoansulatus ja kulku suolistossa suoliston normaalin toiminnan mahdollistavat mahalaukun poiston tai muuttamisen jälkeen. Valittu anastomoosityyppi riippuu kirurgisesta toimenpiteestä, leikkauksen tavoitteista ja potilaan tilasta. Leikkauksen jälkeen on tärkeää noudattaa tarkasti lääkäreiden ja ravitsemusterapeutin suosituksia onnistuneen toipumisen ja uuteen ruoansulatusprosessiin sopeutumisen varmistamiseksi.
Vastaukset menettelyyn
Vasta-aiheita voivat olla seuraavat olosuhteet tai tilanteet:
- Yleinen toimintahäiriö: Jos potilas on kriittisesti sairas tai hänellä on useita vakavia samanaikaisia sairauksia, gastrektomia ei välttämättä ole hyväksyttävä suuren hengenvaarallisen riskin vuoksi.
- Leikkauksen sietokyvyttömyys: Joillakin potilailla voi olla muita tekijöitä, jotka tekevät leikkauksesta mahdottoman tai liian riskialtista.
- Mahasyövän myöhäisvaiheet: Joissakin tapauksissa, joissa mahasyöpä on edennyt pitkälle ja on jo levinnyt muihin elimiin, gastrektomia voi olla turha ja potilaille voidaan tarjota muita hoitoja tai palliatiivista hoitoa.
- Ruokatorven tai mahalaukun tukos: Jos ruokatorvi tai mahalaukku on tukossa tai siinä on vaikeasti avoimia tukoksia, gastrektomia ei välttämättä ole mahdollista.
- Psykologiset tai sosiaaliset ongelmat: Joillakin potilailla voi olla psykologisia tai sosiaalisia ongelmia, jotka voivat vaikuttaa leikkauksen jälkeiseen toipumiseen ja sen onnistumiseen.
Gastrektomiaa koskevan päätöksentekoprosessin tulee olla perusteellinen ja sisältää kaikkien lääketieteellisten ja psykologisten tekijöiden arvioinnin. Leikkauksesta päättää yleensä lääkäri kliinisen arvion ja lääketieteellisten indikaatioiden perusteella. Potilaiden tulee keskustella kaikista kysymyksistään ja huolenaiheistaan lääkärinsä kanssa voidakseen tehdä tietoon perustuvan päätöksen gastrektomiasta.
Seuraukset menettelyn jälkeen
Gastrektomian seuraukset ja vaikutukset voivat vaihdella suuresti toimenpiteen tyypistä (täydellinen tai osittainen gastrektomia), sairauksista ja potilaan yksilöllisistä ominaisuuksista riippuen. Tässä on joitakin yleisiä gastrektomian jälkeen esiintyviä vaikutuksia:
- Syömiskäyttäytymisen muutokset: Gastrektomian jälkeen potilaiden ruokahalu ja kyky syödä suuria annoksia voivat muuttua. Tämä voi johtaa nopeaan kylläisyyden tunteeseen ja painonpudotukseen.
- Refluksi- ja ruoansulatusongelmat: Gastrektomiapotilailla voi esiintyä lisääntynyttä mahansisällön takaisinvirtausta ruokatorveen, mikä voi aiheuttaa närästystä ja muita ruoansulatusongelmia.
- Ravintoaineiden puutteet: Gastrektomian jälkeen potilaiden on ehkä kiinnitettävä erityistä huomiota ravitsemukseen ja ravintoaineiden imeytymiseen, koska poistetulla mahalaukulla on tärkeä rooli tiettyjen vitamiinien ja kivennäisaineiden ruoansulatuksessa ja imeytymisessä.
- Elämäntapamuutokset: Potilaiden on ehkä tehtävä elämäntapamuutoksia, mukaan lukien pienempien aterioiden syöminen useammin ja proteiinipitoisten ruokien syöminen.
- Terveysriskit: Gastrektomia voi vähentää tiettyjen sairauksien, kuten diabeteksen ja verenpainetaudin, riskiä, jos se tehdään lihavuuden hoitoon. Se voi kuitenkin myös lisätä tiettyjen vitamiinien ja kivennäisaineiden puutosten riskiä.
- Psykologiset näkökohdat: Gastrektomia voi vaikuttaa potilaan psyykkiseen hyvinvointiin, sillä muutokset syömiskäyttäytymisessä ja ulkonäössä voivat aiheuttaa stressiä ja sopeutumisvaikeuksia.
On tärkeää ymmärtää, että jokainen tapaus on erilainen ja tulokset voivat vaihdella. Gastrektomian jälkeen potilaat tarvitsevat yleensä huolellista lääketieteellistä seurantaa ja tukea riskien minimoimiseksi ja toimenpiteen hyötyjen maksimoimiseksi. Potilaita kehotetaan myös noudattamaan lääkäreiden ja ravitsemusterapeuttien suosituksia onnistuneen kuntoutuksen ja terveyden ylläpitämiseksi gastrektomian jälkeen.
Anemia gastrektomian jälkeen
Tämä on yleinen komplikaatio tässä kirurgisessa toimenpiteessä. Se voi johtua useista tekijöistä, jotka liittyvät ruoansulatusjärjestelmän muutoksiin ja ravinteiden imeytymiseen mahalaukun poiston jälkeen. [ 14 ] Tässä on joitakin mahdollisia anemian syitä gastrektomian jälkeen:
- Raudanpuute: Gastrektomia voi johtaa raudan imeytymisen heikkenemiseen ruoasta, koska mahalaukulla on tärkeä rooli tässä prosessissa. Tämä voi aiheuttaa raudanpuuteanemiaa. [ 15 ]
- B12-vitamiinin puutos: Mahalaukku on myös välttämätön B12-vitamiinin imeytymiselle ruoasta. Gastrektomian jälkeen potilaat saattavat tarvita tämän vitamiinin ulkoista antoa, ja puutos voi aiheuttaa anemiaa.
- Foolihapon puutos: Myös foolihapon imeytyminen voi vähentyä gastrektomian jälkeen, mikä voi edistää anemiaa.
- Kirurgiset komplikaatiot: Leikkauksen jälkeiset komplikaatiot, kuten verenvuoto tai infektiot, voivat myös johtaa anemiaan.
- Ruokavaliorajoitukset: Potilaille, joille on tehty gastrektomia, suositellaan usein erityisruokavaliota, eivätkä he välttämättä saa riittävästi ravintoaineita heikentyneen ruoansulatuskyvyn vuoksi.
Gastrektomian jälkeisen anemian ehkäisemiseksi tai hoitamiseksi on tärkeää tehdä tiivistä yhteistyötä lääkäritiimisi kanssa ja noudattaa ruokavaliota sekä vitamiinien ja kivennäisaineiden saantia koskevia suosituksia. Hoitoon voi kuulua raudan, B12-vitamiinin, foolihapon ja muiden välttämättömien mikroravintoaineiden ottaminen. Säännölliset verikokeet ja lääkärin konsultaatiot auttavat seuraamaan terveyttäsi ja tunnistamaan ja hoitamaan anemiaa ajoissa.
Ruokatorven eroosio gastrektomian jälkeen
Se on tila, jossa ruokatorven limakalvo tulehtuu ja vaurioituu. Tulehdukseen voi vaikuttaa useita tekijöitä. Gastrektomia, jossa mahalaukku poistetaan osittain tai kokonaan, voi muuttaa ruoansulatusjärjestelmän anatomiaa ja luoda olosuhteita, jotka edistävät ruokatorven eroosion kehittymistä. Alla on joitakin mahdollisia syitä ja tekijöitä, jotka voivat edistää ruokatorven eroosion kehittymistä gastrektomian jälkeen:
- Mahansisällön takaisinvirtaus: Gastrektomian, erityisesti täydellisen gastrektomian, jälkeen ruokatorveen voi muodostua lisääntynyttä mahansisällön takaisinvirtausta ylöspäin kohti ruokatorvea. Tämä voi aiheuttaa ruokatorven limakalvon ärsytystä ja vaurioita, mikä johtaa eroosioihin.
- Suolahapon puutos: Gastrektomiapotilailla voi olla mahalaukun suolahapon puutos, mikä voi muuttaa ruokatorven kemiallisia olosuhteita ja lisätä eroosioiden riskiä.
- Syömiskäyttäytymisen muutokset: Gastrektomisen jälkeiset potilaat saattavat muuttaa syömiskäyttäytymistään ja ruokavaliotaan, mikä voi vaikuttaa ruokatorven limakalvon kuntoon. Esimerkiksi happamien ruokien lisääntynyt kulutus tai naposteltava aterioiden välillä voivat edistää eroosion kehittymistä.
- Hallitsemattomien lääkkeiden käyttö: Lääkkeiden, kuten tiettyjen tulehduskipulääkkeiden tai aspiriinin, hallitsematon tai virheellinen käyttö voi lisätä ruokatorven eroosion kehittymisen riskiä.
Ruokatorven eroosion hoitoon gastrektomian jälkeen voi kuulua ruokavalion ja syömistottumusten muuttaminen, antasidien tai muiden mahan sisällön happamuutta vähentävien lääkkeiden ottaminen sekä gastroenterologin konsultointi yksityiskohtaisempaa arviointia ja hoitoa varten. On tärkeää keskustella kaikista oireista tai huolenaiheista lääkärisi kanssa asianmukaisen hoidon saamiseksi ja ruokatorven lisävaurioiden estämiseksi.
Komplikaatiot menettelyn jälkeen
Kuten minkä tahansa leikkauksen jälkeen, se voi aiheuttaa erilaisia komplikaatioita. Mahalaukun poiston jälkeisiä komplikaatioita voivat olla:
- Infektiot: Leikkausalueen infektiot voivat olla vakavia komplikaatioita. On tärkeää noudattaa asepsis- ja antisepsissääntöjä sekä ennen leikkausta että sen jälkeen.
- Verenvuoto: Leikkauksen aikana ylitetyistä suonista voi esiintyä verenvuotoa. Tämä voi vaatia lisäkirurgisia toimenpiteitä.
- Veritulpat: Leikkauksen jälkeen veritulppien (veritulppien) riski voi lisääntyä. Tämä voi aiheuttaa vakavia komplikaatioita, kuten keuhkoembolian tai aivohalvauksen.
- Vitamiini- ja kivennäisainepuutosoireyhtymä: Koska gastrektomia muuttaa ruoansulatusprosessia, potilailla voi esiintyä tärkeiden vitamiinien ja kivennäisaineiden, kuten B12-vitamiinin, raudan, kalsiumin ja muiden, puutosta. Tämä voi johtaa anemiaan ja muihin terveysongelmiin.
- Gastrektomia: Gastrektomiapotilailla voi kehittyä mahan sisällön refluksi ruokatorveen. Tämä voi aiheuttaa epämukavuutta ja tulehdusta.
- Dumping-oireyhtymä: Gastrektomian jälkeen joillakin potilailla voi esiintyä dumping-oireyhtymää, johon kuuluu oireita, kuten pahoinvointia, oksentelua, ripulia ja heikkoutta ruoan, erityisesti sokeripitoisten ruokien, syömisen jälkeen.
- Syömisvaikeudet: Mahan poiston jälkeen potilailla voi olla vaikeuksia syödä ja sulattaa ruokaa. Tämä voi vaatia ruokavalion ja ruokailutottumusten muuttamista.
- Psykologiset näkökohdat: Gastrektomia voi vaikuttaa potilaan psykologiseen hyvinvointiin aiheuttaen masennusta, ahdistusta tai muita emotionaalisia ongelmia.
On tärkeää huomata, että gastrektomian jälkeiset komplikaatiot voivat vaihdella leikkauksen tyypistä ja potilaan yksilöllisistä ominaisuuksista riippuen. Kirurgin ja lääkintätiimin tulee antaa potilaalle yksityiskohtaiset tiedot mahdollisista komplikaatioista sekä niiden ehkäisystä ja hoidosta. Lääketieteellisten neuvojen noudattaminen ja säännölliset tarkastukset voivat auttaa vähentämään komplikaatioiden riskiä ja varmistamaan onnistuneen toipumisen gastrektomian jälkeen. [ 16 ]
Hoito menettelyn jälkeen
Gastrektomisen jälkeen tarvitaan erikoishoitoa, jotta potilas toipuu nopeammin ja sopeutuu ruoansulatuskanavan muutoksiin. Tässä on joitakin gastrektomisen jälkeisen hoidon perusperiaatteita:
- Ruokavalio: Gastrektomian jälkeen potilaita yleensä neuvotaan noudattamaan erityisruokavaliota. Lääkärit voivat laatia räätälöidyn ruokavaliosuunnitelman gastrektomian tyypin ja potilaan tilan mukaan. Tyypillisesti ruoan lisääminen aloitetaan nestemäisellä ruokavaliolla, jonka jälkeen siirrytään pehmeään ruokavalioon ja lopulta tavalliseen ruokaan.
- Lääkkeet: Potilaille voidaan määrätä lääkkeitä infektioriskin vähentämiseksi ja paranemisen edistämiseksi. Voi olla myös tarpeen ottaa lääkkeitä ruoansulatuksen parantamiseksi, oireiden hallitsemiseksi ja terveyden ylläpitämiseksi.
- Fyysinen aktiivisuus: Fyysisen aktiivisuuden asteittainen lisääminen auttaa potilasta palaamaan normaaliin elämään. Fysioterapia voi olla hyödyllistä voimien palauttamisessa ja optimaalisen kunnon ylläpitämisessä.
- Seuranta: Säännöllinen lääketieteellinen seuranta on tärkeää potilaan tilan seuraamiseksi ja mahdollisten komplikaatioiden tai sivuvaikutusten havaitsemiseksi gastrektomian jälkeen.
- Tuki ja neuvonta: Potilaat saattavat tarvita psykologista tukea ja neuvontaa sopeutuakseen uusiin ruokavalioihin ja elämäntapoihin. Tukiryhmät voivat olla hyödyllisiä kokemusten ja neuvojen jakamiseen muiden kanssa, jotka ovat käyneet läpi samanlaisia toimenpiteitä.
- Lääkärin ohjeiden noudattaminen: On tärkeää noudattaa lääkärin ohjeita ja määräyksiä komplikaatioiden välttämiseksi ja parhaan mahdollisen tuloksen saavuttamiseksi gastrektomian jälkeen.
- Turvallisuus: Gastrektomian jälkeen potilailla voi olla suurempi riski kehittää tiettyjä sairauksia, kuten anemiaa tai vitamiini- ja kivennäisainepuutoksia. Lääkärit voivat suositella erityisten lisäravinteiden ottamista näiden menetysten korvaamiseksi. [ 17 ]
Ravitsemus ja ruokavalio gastrektomian jälkeen
Ravitsemus ja ruokavalio gastrektomian jälkeen riippuvat leikkauksen tyypistä (täydellinen gastrektomia tai osittainen gastrektomia) ja potilaan yksilöllisistä tarpeista. On tärkeää keskustella ruokavaliosuosituksista lääkärisi tai ravitsemusterapeutin kanssa, koska ne voidaan yksilöidä kullekin tapaukselle. Tässä ovat yleiset ohjeet ravitsemukselle gastrektomian jälkeen:
- Ruoan asteittainen käyttöönotto: Leikkauksen jälkeen potilaat aloittavat yleensä nestemäisellä ruokavaliolla ja siirtyvät vähitellen tiheämpään ruokaan. Tämä antaa keholle aikaa sopeutua uusiin ruoansulatusolosuhteisiin.
- Nestemäinen ruokavalio: Tässä vaiheessa ruokalistaan voi kuulua liemiä, nestemäisiä keittoja, fermentoituja maitojuomia, vähärasvaisia liemiä sekä soseutettuja hedelmiä ja vihanneksia.
- Puolikiinteä ruokavalio: Lisää vähitellen kiinteämpiä ruokia, kuten puuroa vedessä, soseutettuja vihanneksia ja hedelmiä sekä vähärasvaista raejuustososetta.
- Pehmeä ruokavalio: Tähän vaiheeseen kuuluu pehmeitä ruokia, kuten pehmeää kanaa, kalaa, pehmeitä hedelmiä ja vihanneksia. Yksittäiset ateriat tulee pureskella hyvin.
- Tasapainoinen ravitsemus: Gastrektomian jälkeisessä ruokavaliossa on tärkeää varmistaa tasapainoinen ruokavalio, joka sisältää proteiinia, hiilihydraatteja, rasvoja, vitamiineja ja kivennäisaineita. B12-vitamiinia määrätään usein ravintolisänä, koska sen imeytyminen voi heikentyä gastrektomian jälkeen.
- Pienet annokset: Gastrektomian jälkeen mahalaukku on pienempi, joten on tärkeää syödä pieniä annoksia ja usein. Tämä auttaa estämään mahalaukun ylikuormitusta ja epämukavuutta.
- Tiettyjen ruokien välttäminen: Jotkut ruoat voivat aiheuttaa epämukavuutta tai haittaa gastrektomian jälkeen, joten lääkärisi voi suositella niiden välttämistä. Näihin voivat kuulua liian rasvaiset, makeat, mausteiset tai hiilihapotetut ruoat.
- Painonhallinta: Leikkauksen jälkeen potilailla on joskus riski painonpudotukseen heikentyneen ruoan imeytymiskyvyn vuoksi. On tärkeää seurata painoa ja keskustella tarvittaessa lääkärin kanssa painonhallintastrategioista.
Jokaisella potilaalla voi olla yksilöllisiä eroja ja rajoituksia, joten ravitsemusterapeutin tai lääkärin tulisi pyrkiä kehittämään ravitsemussuunnitelma, joka parhaiten sopii kunkin yksittäisen tapauksen tarpeisiin ja kykyihin.
Luettelo gastrektomiaa käsittelevistä arvovaltaisista kirjoista ja tutkimuksista
- Buchwald H, Avidor Y, Braunwald E, ym. Lihavuuskirurgia: systemaattinen katsaus ja meta-analyysi. JAMA. 13. lokakuuta 2004;292(14):1724-37.
- Csendes A, Burdiles P, Braghetto I ym. Prospektiivinen satunnaistettu tutkimus, jossa verrattiin D2-täydellistä gastrektomiaa D2-täydelliseen gastrektomiaan ja splenektomiaan 187 mahasyöpäpotilaalla. Surgery. Toukokuu 2002;131(5):401-7.
- Mahalaukun syövän kirurgia: sairastuvuus ja kuolleisuus länsimaissa. Ann Surg Oncol. Helmikuu 2003;10(2):218-25.
- Mahalaukun syövän leikkaus: uudet tekniikat ja strategiat. World J Surg. Marras-joulukuu 1995;19(6):765-72.
- Deans C, Yeo MS, Soe MY ym. Mahalaukun sydänlihassyöpä on lisääntymässä aasialaisella väestöllä ja siihen liittyy haitallisia tuloksia. World J Surg. Marraskuu 2011;35(11):617-24.
- Dikken JL, van Sandick JW, Allum WH ym. Mahalaukun syövän leikkauksen jälkeisen hoidon laatu Alankomaissa: väestöpohjainen tutkimus. Ann Surg Oncol. Kesäkuu 2011;18(6): 1757-65.
- Karanicolas PJ, Smith SE, Inculet RI ym. Lihavuuden vaikutus laparoskooppisen Nissen-fundoplikaation komplikaatioihin. J Gastrointest Surg. Kesäkuu 2007;11(6): 738-45.
- Lee KG, Lee HJ, Yang JY ym. Laparoskopia-avusteisen distaalisen gastrektomian ja avoimen distaalisen gastrektomian komplikaatioiden vertailu mahalaukun syövän hoidossa käyttäen Clavien-Dindo-luokitusta. Surg Endosc. Helmikuu 2012;26(2):1287-95.
- Mohiuddin K, Noura S, Subhani J ym. Laparoskooppisen ja avoimen mahalaukun poiston jälkeisten komplikaatioiden vertaileva tutkimus. J Coll Physicians Surg Pak. Marraskuu 2017;27(11):696-699.
- Lee SS, Chung HY, Kwon OK ym. Laparoskooppisen gastrektomian oppimiskäyrä mahalaukun syövän hoidossa. Surg Endosc. 2011 huhtikuu;25(4):1083-90.
Kirjallisuus
- Chissov, VI Onkologia / Toim. Kirjoittaja VI Chissov, MI Davydov - Moskova: GEOTAR-Media, 2008. I. Chissov, MI Davydov - Moskova: GEOTAR-Media, 2008.
- Saveliev, VS. Kliininen kirurgia. 3 osaa. Osa 1: kansallinen käsikirja / Toim. V.S. Saveliev. S. Savelyev, AI. Kiriyenko. - Moskova: GEOTAR-Media, 2008.

