Kolangiitti
Viimeksi tarkistettu: 23.04.2024

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
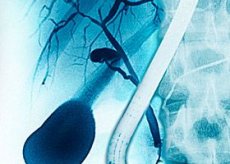
Sappitietulehdus - tulehdus sappiteiden (cholangioles - tappio pieni sappiteiden, sappitietulehdus tai angiocholitis - voittaa suurempi sisäinen ja ekstrahepaattisissa sappiteiden, choledochitis - sappitiehyen vahinkoa, papilliitti - Vater tutti leesion). Yleensä se esiintyy heikentyneiden sappitiehen taustalla. Tulehduksen aiheuttaminen voi aiheuttaa sapen tulehdusta. Usein patologian tapahtuu kystia sappitiehyessä ja sappitiehyen syöpä. Tautia esiintyy taustaa vasten kuuluvien patogeenien bakteeri-infektion sappiteiden.
ICD-10 -koodi
Tämä sairaus kuuluu sykliin - muut sappitiehytystaudit (K83). Kuitenkin, tässä tapauksessa sulkea pois olosuhteet, jotka liittyvät sappirakon (K81-K82), virtsarakon kanavaan (K81-K82) postcholecystectomical oireyhtymä (K91.5).
K83.0 Cholangitis. Cholangitis: nouseva, ensisijainen, toistuva, selektiivinen, sekundaarinen, stenosis ja märkivä. Täysin sulkea pois: holangitichesky maksan paise (K75.0) sappitietulehdus kanssa choledocholithiasis (K80.3-K80.4) krooninen märkivä tuhoava sappitietulehdus (K74.3).
K83.1 Sappitien tukkeutuminen. Okkluusiota, sappiteollisuuden ahtauma ilman kiviä, kaventuminen. Täysin syrjäytetty: koleelitiasilla (K80).
K83.2 Sappirakenteen lävistys. Sappin kanavan repeämä. K83.3 Sappirakon fisteli. Choledochoduodenal fistula. K83.4 Oddiin sulkijalihaksen kouristus. K83.5 Sappikysty. K83.8 Muut sappitoireiden sairaudet. Piikit, surkastuminen, sappirakon hypertrofia, haavauma. K83.9 Sappitiehen sairaus ei ole laajentunut.
Syyt Cholangitis
Tämän sairauden pääasiallinen syy on sappitiehyissä esiintyvän sattuman esiintyminen. Lisäksi erityinen rooli on etiologinen tekijä, joka sisältää iatrogenia, loiset tartuntoja, vieraita elimiä, yhteisiä sappitiehykystsejä ja Carolin tautia.
Tähän saakka ei ole täysin suljettu mahdollisuutta loisten foliotulehduksen, klonorokoosin ja askorvaasin tunkeutumisen vuoksi. Tärkeä ehto sairauden ilmenemiselle on sapen stagnaatio sekä tartunnan läsnäolo. On olemassa useita syitä, jotka estävät sapen ulosvirtauksen. Obturaatio voi johtua primaarisesta patologisesta prosessista. Se on se, joka aiheuttaa sappihäiriöiden kehittymistä, mikä johtaa sapen fysikaalis-kemiallisten ominaisuuksien muuttumiseen.
Yleinen syy on hyvänlaatuisten haiman rakenteiden, Carolin taudin, dyskinesia-sulkijalihaksen esiintyminen. Taudin johtaminen voi heittää epäsäännöllisen ohutsuolen sisältöä sappitiehassa sekä komplikaatioita, jotka johtuvat sappirakenteiden rekonstruointitoimista. On useita tapoja, joilla infektio tulee sappitiehyksiin. Usein kaikki tapahtuu hematogeenisesti tai lymfogeenisesti. Patogeenit voivat tulla mikro-organismien suoliston mikrofloorasta, joita esiintyy yhdistyksissä. Useimmiten tauti on luonteeltaan bakteeri. Enterobakteeriperheen edustajat, gram-positiiviset mikro-organismit, ei-sporet muodostavat anaerobit voivat aiheuttaa sen.
Synnyssä
Tärkein syysairaus on sen yhdistelmä sileän ulosvirtauksen rikkomisen kanssa. Puhtaassa muodossaan se ei ole niin yleinen, pohjimmiltaan se yhdistetään kolekystiittiin tai hepatiittiin. Pohjimmiltaan ongelma johtuu bakteeri-infektiosta. Se voi tunkeutua sappitiehyksiin suoliston kautta tai veren mukana. Useimmiten taudinaiheuttaja on E. Coli. Hyvin harvoin on enterokokki, stafylokokki ja anaerobinen infektio.
Kehitysmekanismi on sapen pysähtyminen. Tämä havaitaan, kun kivi on estetty. Todennäköinen ilmiö kykenee sappitiehen kystiin, haavaumiin, endoskooppisiin manipulointeihin yhteisessä sappitiehyssä. Yleensä kaikki ongelmat, jotka liittyvät sapen ulosvirtaukseen. Siksi ajankohtaiset ongelmat poistuvat, voivat vähentää taudin riskiä. Luonnon mukaan taudin tulehdus on jaettu useisiin lajeihin. Joten, kolangiitti voi olla katarka, märkivä ja difteri.
Kolangiitin oireet
Taudin akuutti muoto voi esiintyä taudin takia komplikaation kanssa kokonaishäiriöitä sappirakon. Hyvin harvoin kaikki tapahtuu choledochin komplikaationa. Kliininen kuva ilmentymästä sisältää huonovointisuutta, keltaisuutta, kipu-oireyhtymää lapaluun, kyynärvarren. Kaikki tämä voi virrata kuumeeseen, pahoinvointiin, oksenteluun. Henkilö sekaantuu, valtimoiden hypotensio on. Trombosytopeniaa on havaittu potilailla. Se on intravaskulaarisen koagulopatian ilmentymä.
Taudin akuutilla muodolla on hieman erilaiset oireet. Tarkemmin sanottuna sillä on akuutti virta. Useimmissa tapauksissa ihmisiä häiritsevät dyspeptiset häiriöt, joita esiintyy ilman kuumetta ja keltaisuutta. Kipu-oireyhtymä puuttuu. Poikkeamien välisillä välilehdillä oireetologiat ovat täysin poissa. Jos myös maksassa on vaikutusta, lisätään kaikkiin merkkeihin ne, jotka vastaavat parenchymal keltaisuutta.
Joskus tauti voi alkaa kuin sepsis. Joten, ihminen on krooninen chill ja kuume vuorottelevat toistensa välillä. Vaikeaan muotoon liittyy septinen sokki ja munuaisten vajaatoiminta. Kuume-esiintymistiheys riippuu taudinaiheuttajasta, joka aiheutti taudin. Pneumokokki-kolangitit ovat erittäin vaikeita. Kun sappeen verenpaine on pienentynyt, oireetosi katoaa. Pahistumisen aikana maksan kyky kasvaa kokoluokissa.
Kroonisessa kurssissa kaikkiin liittyy tylppä kipu, paine, kutina, limakalvojen lievä keltaisuus. Usein ilmenee itsestään motivoimatonta subfebrile. Iäkkäillä ihmisillä on huomattava asteeninen oireyhtymä. Se on ominaista kuumetta ja kipua.
Ensimmäiset merkit
Paljon riippuu siitä, minkälainen sairaus on henkilö. Niinpä kroonista kollangitiaa leimaavat oireeton virtaus, johon liittyy akuutti muoto, mutta vain satunnaisesti. Tämä tila on ominaista kuumeen läsnäolo, vaikeat kouristelut kipu vatsaan ja rintaan. Erityisesti ilmenee heikkous, pahoinvointi, oksentelu ja voimakas verenpaineen lasku. Näiden oireiden osalta on mahdollista diagnosoida.
Kroonisella kolangiitilla ei ole ensimmäisiä oireita, koska se on käytännössä oireeton. Tämä on suurin vaara. Tauti voi johtaa munuaisen koomaan. Siksi, jos on olemassa epämukavuutta tai ongelmia, jotka liittyvät kehittymiseen kolangitis, kannattaa hakea apua lääketieteellisestä laitoksesta. Kroonista muotoa leimaa kipu-oireyhtymä, jonka intensiteetti vaihtelee. Henkilö tuntuu väsyneeltä, se itkee ihon kutinaa sekä kuumetta. Usein on palmujen punoitus. Sormien päätepaloja voi sakeutua.
Kolmikko on sharko ja kolangiitti
Taudin akuuttia muotoa leimaa sharko-triamin esiintyminen. Se koostuu kolmesta keskeisestä oireesta. Yleensä kipu on vatsan, kuumeen ja keltaisuuden oikeassa yläkulmassa. Kahden viimeisen oireen esiintyminen on hyvin yksinkertainen. Tätä varten riittää tutkia maksa, se on selvästi laajentunut ja tämä on havaittavissa palpataatiolla.
On myös Murphyn oire. Sillä on tunnusomaista kohtaherkkyyden esiintyminen sappirakossa. Määritä se vain palpation suorittamiseksi. Oikeassa hypokondriassa on herkkyys. Yleensä se leviää koko maksan leveydelle. Maksaentsyymillä voi olla erilainen vakavuusaste. Siksi tämän oireen esiintyminen on helppo määrittää. Jos tutkimme asianmukaisesti kliinisiä oireita, hoito ei ole vain oikea, vaan myös tehokas.
Sen vuoksi potilaat, joilla esiintyy kolekyyttiä tai sappea, lähetetään ultraäänelle. Tämä vahvistaa tai kieltää ongelman olemassaolon. Jos patologiaa ei havaita ajoissa, se voi edetä aktiivisesti. Tämä lisää pari muuta oireita, nimittäin sekaannusta ja septisen sokin. Nämä merkit yhdessä Charcot-kolmikon kanssa voivat johtaa kuolemaan. Päätelmät sairaalahoidosta ja hoidosta on tehtävä tunnin kuluessa.
Sclerosing cholangitis
Ensisijainen sclerosing cholangitis (PSC) on edellytys sille, että vasta-aineiden tuottaminen sappitiehyksiin on ominaista. Kaikki tämä johtuu sappin ulosvirtauksen rikkomisesta. Tämän sairauden muodot eivät ole tiedossa. On ehdotettu, että ongelma liittyy tarttuvan aineen läsnäoloon, joka on provosoiva tekijä ihmisillä, joilla on geneettinen alttius.
Miehet ovat tämän ilmiön alaisia paljon useammin kuin naiset. Patologia kehittyy 25-45-vuotiaana. Joissakin tapauksissa tämä tapahtuu pienissä lapsissa. Lähes 70% kolangiitista seuraa haavainen koliitti. Se voidaan yhdistää diabetekseen, samoin kuin kilpirauhastulehdukseen.
Tauti ei näytä kirkkaasti. Oireet on yksinkertainen, se koostuu biokemiallisten muuttujien muuttumisesta. Useimmiten liittyy merkkien puute. Taudin alkaessa ihminen alkaa laihduttaa jyrkästi, hänellä on kutiava iho, oikean hypokondriumin kipu ja keltaisuus. Jos oireet alkavat näkyä itse, niin prosessi on vaikea. Kuume ei ole erityinen.
Taudin diagnosointi koostuu seerumin tutkimuksesta. Tiloille on ominaista alkalisen fosfataasin lisääntyminen sekä bilirubiini, y-globuliinitasot, IgM. Ultraäänitutkimuksen aikana havaitaan sappitiehen seinämien paksuuntumista. Taudille on ominaista maksavaurion kehitys, johon liittyy kirroosi ja maksasolusyöpä.
Akuutti kolangiitti
Aineksen taudin taustalla on tyypillistä vilunväristykset ja kuume. Älä sulje pois runsaasti hikoja, katkeruuden ilmaantumista suussa sekä oksentelua. Usein oikeassa hypokondriassa on kipuja. Joskus kipu-oireyhtymä on liian voimakas. Maksa voi kasvaa kokonaan, johon liittyy keltaisuus ja ihon kutina.
Joskus on kohonnut kipu oikeassa hypokondriassa. On heikko, väsymys. Mies nopeasti väsyy, hän värisee. Maksa ja perna ovat huomattavan suuria. Tauti voi aiheuttaa komplikaatiota. Niille on ominaista suppuration, nekroosin esiintyminen.
Tauti johtaa usein sappitiehyeiden skleroosiin. Kaikki tämä ajan mittaan virtaa hepatiitin kehittymiselle. Tilanne on maksakirroosi. Diagnoosi tehdään oireiden mukaan. Palpataationa maksan suureneminen merkittävästi. Diagnoosin vahvistamiseksi suoritetaan useita röntgen- ja laboratoriotutkimuksia. Anamneesissa - sappirakon sairaus.
Krooninen kolangiitti
Tälle taudille on ominaista vilunväristykset, joihin liittyy tai jotka vuorottelevat kuumetta. Henkilöä kärsii voimakkaasta hikoilusta, katkeryydestä suussa sekä oksentelua ja kipu oireyhtymää oikeassa hypokondriassa. Maksa voi kasvaa merkittävästi. Usein on keltaisuutta sekä ihon kutinaa. Veressä on kohonnut leukosyyttitaso.
Taudin krooninen muoto esiintyy aikaisemman akuutin ajan taustalla. Kliininen kuva on samanlainen. Henkilö kärsii korkeasta subfebrile lämpötila, samoin kuin yellowness sclera. Näyttävä kipu oikeaan hypokondriumiin. Uhri nopeasti väsyy, hänellä on heikkous, voimakas laihtuminen. Maksa ja perna suurennetaan.
Krooninen muoto voi johtaa monenlaisiin komplikaatioihin. Voi olla pahoinvointia, hepatiittia ja jopa maksakirroosia. Siksi on mahdotonta sietää tätä tautia, etenkin sen etenemistä. Kun palpata, tuntuu voimakkaalta maksan lisääntymisenä. On tärkeää diagnosoida sairaus ajoissa ja aloittaa sen hoidossa.
 [14], [15], [16], [17], [18], [19]
[14], [15], [16], [17], [18], [19]
Bakteerikolangiitti
Useimmiten itse klassinen muoto, nimittäin Charcotin triadi. Henkilö lävistää kipua, johon liittyy kaikki keltaisuus ja kuume. Kipuuntumiset ovat paikallisesti pääosin epigastrisella alueella. Useimmiten potilaat valittavat voimakasta tai kouristusta. Harvoissa tapauksissa tuntuu epämukavuutta.
Tätä patologiaa leimaa lämpötilan nousu jopa 39 astetta. Joskus se on paljon suurempi. Lisäksi on päänsärky, vilunväristykset. Tutkinnan aikana lääkäri huomaa laajentuneen maksan sekä kipua oikealla puolella. Käytännössä kaikissa tapauksissa havaitaan leukosytoosia.
Diagnoosi suoritetaan läpäisemällä laboratoriokokeita. Instrumentaalista tutkimusta tehdään aktiivisesti. Yleensä riittää lahjoittaa verta. Lisäksi voit siirtää kopio-ohjelman ja virtsa-analyysin, mutta lääkärin hyväksynnän jälkeen. On ultraääni, EKG ja CT. On tärkeää diagnosoida ongelma ajoissa ja aloittaa hoito.
Giardiasis cholangitis
Tämä tauti aiheuttaa tavallisen lamblian. Aikuisilla ja lapsilla on patologia. Lähetetään pääasiassa pesemättömien käsien läpi lävistämällä suuhun. Bakteerit elävät pohjukaissuolessa sekä yläosassa. Joskus esiintyy sappirakon.
Ongelman toteaminen ei ole niin yksinkertaista, koska se liittyy läheisesti muihin suoliston sairauksiin samoin kuin sappitiehyksiin. Patologian diagnoosi on mahdollista vain, kun löydetään yksinkertaisin lamblia. Tästä huolimatta oireetologiaa havaitaan edelleen. Joten, henkilö lävistää kipua oikeaan hypokondriumiin, pahoinvointiin, huimaukseen sekä maha-suolikanavan ongelmia. Nivistäjä, ripuli tai ummetus voi ilmetä. Joskus lämpötila kasvaa, samoin kuin kipu-oireet maksassa. Ongelma voidaan ratkaista vain noudattamalla erityistä ruokaa. Havainnointi gastroenterologin kanssa on pakollista.
Märkivä kolangiitti
Tämä patologia ilmenee kliinisesti kuumeen ja keltaisuuden muodossa. Henkilöllä voi olla hämmentynyt tietoisuus samoin kuin valtimon hypotensio. Ajan myötä munuaisten vajaatoiminta voi kehittyä tämän seurauksena - trombosytopenia. Ehto olisi poistettava lääketieteellisellä toimenpiteellä.
Analysoi kaikki laboratoriotutkimusten avulla. Yleensä ihmiset lähetetään verikulttuuriin, leukosyyttien lukumäärään. Harkitse munuaisten toimivuuden indikaattoreita. On ultraääni. Jopa negatiivisin tuloksin suositellaan endoskooppista kolangiografiaa.
Hoito koostuu laajaperäisten antibioottien käytöstä. Yksityiskohtaisia tietoja tämäntyyppisistä lääkkeistä annetaan alla. Poistaminen ongelma ei ole niin vaikeaa, mutta työ on tinkimätön. Siksi on suositeltavaa hakea lääkäri apua, kun ensimmäinen oire esiintyy. Ongelman monimutkainen poistaminen auttaa poistamaan taudin kerran ja loppujen lopuksi.
Kolangiitti sappirakon poiston jälkeen
Maksasta sappea tulee päästä sappirakkoon. Tässä se kertyy ja saavuttaa tietty keskittymä. Heti kun ruoka tulee elimistöön, keskittynyt sappi lähetetään pohjukaissuoleen ja osallistuu sitten rasvan ruoansulatukseen ja assimilaatioon.
Kun toimenpide suoritetaan sappirakon poistamiseksi, sappea alkaa suoraan pohjukaissuoleen. Se tulee suoraan maksasta. Mutta sappi on vähemmän keskittynyt, se ei yksinkertaisesti kykene suorittamaan perustoimintojaan. Ruoansulatuskanavan prosessiin se ei osallistu eikä edes anna haluttua tulosta.
Komplikaatioiden välttämiseksi henkilön on noudatettava erityistä ruokavaliota. Muussa tapauksessa epätasapaino maksassa. Tulehdusprosessin kehittymisvaara on korkealla tasolla. Ensimmäinen voi esiintyä cholangitis. Potilaan tulisi syödä vähän ja usein 6-7 kertaa. Tällöin komplikaatioita ei tule.
 [25], [26], [27], [28], [29], [30], [31], [32]
[25], [26], [27], [28], [29], [30], [31], [32]
Laskeva kolangiitti
Tämä patologia ei ole juuri sellainen. Sen kehittämiseksi on oltava erityinen työntö. Yleensä se koostuu infektiivisestä kohdasta kehossa. Immuunijärjestelmän tukahduttamiseksi infektion on oltava erittäin voimakas ja kehon toiminnot heikentyvät merkittävästi. Vain siten taudin kehitys on mahdollista.
Usein kaikki tapahtuu koleekystiitin läsnäolon taustalla. Tosiasia on, että infektion painopiste on liian lähellä maksa ja kanavat. Sen vuoksi sen imeytyminen sappirakenteeseen on erittäin todennäköistä. Lisäksi sileyden pysähtyminen on pahentanut tilannetta huomattavasti. Stagnaatio johtaa aina vahvan infektion kehittymiseen.
Tulehdus voi johtaa turvotukseen ja punoitukseen. Ne ovat tulehduksen kumppaneita. On tärkeää kiinnittää huomiota tärkeimpiin oireisiin ajoissa ja aloittaa hoito. Sellaiselle henkilölle, joka kärsii cholangitista tässä vaiheessa, on ominaista korkea kuume, keltaisuus ja tylsä kipu maksassa.
autoimmuunisairaudet chinangitit
Tauti sen histologisten piirteiden kannalta muistuttaa primaarista sappikirroosia. Kuitenkin sille on ominaista anti-myohondriivisten vasta-aineiden esiintyminen, samoin kuin antinukleaariset vasta-aineet ja / tai vasta-aineet sileiden lihaksia varten. Täten tauti katsotaan idiopaattiseksi, ja siinä esiintyy sekakuva hepatiitin ja kolestaasin ilmenemismuodoista.
Tärkeimmät oireet ovat immuuni kolangitis. Taudin määritelmä on kuitenkin epäselvä. Ei ole selvää, miksi se kehittyi. Tarkemmin sanoen, miten tauti leikkautuu primaarisen sappikirroosin ja hepatiitin oireyhtymään. Tämän tyyppinen kolangiitti voi olla itsenäinen tauti. Nähtävä tämä hieno viiva ei ole niin yksinkertainen. Ongelma ei ole niin usein, mutta vain 5-10% tapauksista.
On tärkeää aloittaa sairauden diagnosointi ajoissa. Lisäksi on määriteltävä oikein patologian muoto. Oikea diagnoosi ja hoito auttavat ratkaisemaan ongelman.
 [36], [37], [38], [39], [40], [41], [42], [43], [44]
[36], [37], [38], [39], [40], [41], [42], [43], [44]
Biliary cholangitis
Tauti on idiopaattinen maksasairaus. Yleensä ongelma on vain aikuisia. He kärsivät heistä lähinnä keski-ikäisiä naisia. Myös nuoria miehiä kohdellaan. Taudille on ominaista diffuusi inflammatoriset ja fibroosiset muutokset koko sappikasvessa.
Tärkein syy ongelman ilmenemiseen ei ole vielä tunnistettu. On olemassa useita perustekijöitä, jotka osoittavat taudin läsnäolon. Joten usein kolangiitti liittyy muihin autoimmuunisairauksiin. Kiertävien vasta-aineiden esiintyminen veressä usein aiheuttaa patologian kehittymistä. Sen aikana vaikuttaa sappitiehyksiin. Todistavat, että tauti pystyy perheen alttiuteen.
Se ei ole niin helppo tunnistaa ongelma. Yleensä se yhdistetään toisen ongelman kanssa. On tarpeen ottaa verikokeita ja tutkia maksa. Tämä auttaa seuraamaan leukosyyttien tasoa samoin kuin muita keskeisiä indikaattoreita. Sitten laaditaan kvalitatiivinen hoito.
 [45], [46], [47], [48], [49], [50]
[45], [46], [47], [48], [49], [50]
Stenting Cholangitis
Taudin puhkeaminen on oireeton. Kaikki kehittyy vähitellen, joten pitkään ihminen ei vaivaudu. Ensimmäinen ilmentymä on g-glutamyylitranspeptidaasin (GGTP) ja seerumin alkalisen fosfataasin (APF) aktiivisuuden lisääntyminen. Tarkoitan, ei ole näkyviä ilmentymiä. Tunnista ongelma vain luovuttamalla verta.
Oireeton virtaus on erityisen vaarallinen, koska se voi johtaa maksakirroosin kehittymiseen sekä portaalin hypertensioon. Mutta näin kolestaasi-merkkejä sitä ei ole havaittu. Useimmiten "kryptogeeninen kirroosi" diagnosoidaan suoraan.
Paljon parempi kun tauti alkaa ilmetä itsensä. Tämä välttää mahdolliset komplikaatiot ja tallentaa henkilön. Kaikki ilmenee kuumeen, nopean väsymyksen, jatkuvan kivun muodossa. Ruumiinpainon ja ihon kutina voi muuttua. Progressiivisessa vaiheessa keltaisuus kehittyy. Tämän seurauksena on vähitellen maksasolun vajaatoiminta - on muodostunut sappikirroosi.
Patologian diagnosointi on mahdollista vain laboratoriotutkimuksella. Tauti ilmenee vähäisessä hyperbilirubinemian ja IgM-tason kasvussa, CEC: n tason nousussa (70% tapauksista).
Toistuva kolangiitti
Jos sapen ulosvirtaus häiriintyy jatkuvasti, sairaus etenee ja krooninen. Tämän prosessin moninkertainen toisto johtaa siihen, että patologia on jatkuvasti läsnä ja läpäisee ihmisen kaikkialla. Luonnollisesti kaikki vaihtelee rauhallisen ajan ja vakavan sairauden ilmenemisen kanssa.
Pahistumisjakson ajan oikeassa hypokondrissa on terävä kipu. Kaikki tämä liittyy kuumetta, keltaisuutta ja ihon kutinaa. Sappin ulosvirtaus pystyy palauttamaan spontaanisti. Mutta tämä tapahtuu niin sanotuissa rauhallisissa jaksoissa. Sitten kipu vähitellen lakkaa, henkilön tilanne paranee, keltaisuutta ei havaita. Henkilö tuntuu paljon paremmalta. Mutta tämä tilanne ei ole kauan. Ajan myötä patologisen aktiivisen ilmenemismuodon vaihe tulee. Oire jatkuvasti toistuu. On tärkeää säilyttää henkilön tila. Muussa tapauksessa tila heikkenee merkittävästi. Jatkuvasti ilmenevät relapsit ennustavat kroonisen muodon kehittymistä.
Hematogeeninen kolangiitti
Sillä on ominaista infektion taudinaiheuttajan hematogeeninen leviäminen. Tauti voi edetä eri tavoin. Niinpä sen muodot voivat olla moninaisia. Kehityksen muunnos riippuu siitä, miksi kolangiitti ilmestyi.
Kaiken kehityksen ytimessä ovat bakteerit tai alkueläimen mikro-organismit, jotka tunkeutuvat kehoon. Useimmiten tämä on ehdollisesti patogeeninen mikroflora, lamblia, helminths. Taudin kehittymisen taustalla voi olla sappirakon tulehdus, kivien läsnäolo, samoin kuin helminti-hyökkäys. Sappien stagnaatio aiheuttaa cholangiitin kehittymistä.
Patologialle on ominaista äkillinen puhkeaminen. Tavallisesti lämpötila nousee voimakkaasti, jopa 40 astetta. Samanaikaisesti henkilö tuntee kipua oikealla puolella. Ja kivun oireyhtymä voi olla erilainen. Toisinaan hän näyttää siltä, että hänellä on sylki. Koko oikea puoli, sivu, lapa, kaula ja alueen lapaluu voivat vetää. Näissä paikoissa on nippuja hermopäätteitä. Kehossa, kutinaa, pahoinvointia, oksentelua ja syömishäiriöitä ilmenee.
Kolangiitti lapsilla
Taudin akuutti muoto lapsille on erittäin harvinaista. Pohjimmiltaan sillä on toissijainen muoto. Aluksi vauva voi siirtää streptokokki-etiologian, ja sitten tämä patologia syntyy. Joskus sillä on vakavia seurauksia. Joten, keuhkopussin, keuhkojen, sepsiksen ja haimatulehduksen absessi ei ole suljettu pois. Jos hoitomenetelmä valitaan väärin, myrkyllisen maksakirrofiilin kehitys on mahdollista.
Ensisijaisella patologialla on akuutteja oireita. Jos se on krooninen, silloin ei ole merkkejä. Vain silloin tällöin vauva tuntee kipua oikeassa hypochondriumissa, se on hellästi heikentynyt, vilunväristykset ja kuume. Yleensä tämä ilmentymä on ominaista akuutti vaihe. Toissijaisessa kehityksessä sikiön kirroosia ei ole suljettu pois. On erittäin vaikeata diagnosoida, ja sinänsä sairaus on monimutkainen.
Vaikuttaa patologisen tilan kehittymistä lapsen voi: sappi pysähtymiseen, arvet sisäpinnoille sappitiehyen, loiset, sekä peukalointi vaipan sappitiehyen. Samanaikaisesti paitsi sappirakko kärsii myös keuhkoista, maksakudoksesta, haimasta.
Tämän lomakkeen hoitaminen on parempaa kirurgisesti. Koska tämä riippuu lapsen lisäolosuhteista. Anna krooninen muoto ei ole sen arvoista. Sillä voi olla monia seurauksia. On tärkeää tarkkailla asianmukaista ravitsemusta.
Mihin sattuu?
Mikä häiritsee sinua?
Kolangiitin luokitus
Etiologiasta:
- Bakteeri.
- Loismatojen.
- Myrkyllinen ja myrkyllinen-allerginen.
- Virus.
- Autoimmunnyi.
Down stream:
- Terävä.
- Krooninen.
Patogeneesillä:
Useimmiten kolangiitti on luonteeltaan bakteereja ja syy-taudinaiheuttajat ovat useimmiten E. Coli, enterokokit, Friedlanderin bacillus, pneumokokki, streptokokki.
Ensisijainen (bakteeri, helminti, autoimmuuni).
Toissijainen ja oireinen:
- Niskatunutta horsstasiaa:
- Hepatocholedochin kivet.
- Pääsivujen ja suuren pohjukaissuolen keuhkopussin ja inflammatoriset ahtaumat.
- Pahanlaatuiset ja hyvänlaatuiset kasvaimet, joilla on hepatocholedochus tai suuri duodenaalinen nänni.
- Haimatulehdus choledochin puristamalla.
- Sairauksien perusteella, joilla ei ole subhepaattista kolestaasia:
- Biologisesti hajoavat anastomoses ja fistulas.
- Oddin sulkijalihaksen riittämättömyys.
- Postoperatiivinen kolangiitti.
- Kolestaattinen hepatiitti ja sappirauhas.
Tulehdustyypin ja morfologisten muutosten mukaan:
- Bluetongue.
- Märkivä.
- Obstruktyvnыy.
- Räjähtävä nugget.
Komplikaatioiden luonteen mukaan:
- Maksaentsyymit.
- Hepatocholedochin nekroosi ja perforaatio.
- Sepsis, jossa on suonensisäiset soihdut.
- Bakteeri-myrkyllinen sokki.
- Akuutti munuaisten vajaatoiminta.
Tehosteet
Jos ei ole oikea-aikaista hoitoa, tulehdusprosessi voi muuttua vakavammaksi. Vähitellen se leviää peritoneumiin, minkä vuoksi peritoniitin kehittyminen on mahdollista. Patologia voi heittää ympäröivään kudokseen. Tämän seurauksena alkutaloudelliset ja intrahepaattiset paiseet alkavat muodostua. Usein on sepsis ja myrkyllinen sokki. Viimeinen komplikaatio kehittyy bakteerimuodon taustalla kolangiittia vastaan.
Potilaiden tila muuttuu äärimmäisen vaikeaksi. Joskus on mahdotonta tehdä ilman elvytystä. Tulehdusprosessi pitkään voi johtaa skleroottisiin muutoksiin. Tämän seurauksena tauti kestää kroonista muotoa ja johtaa sappikirroosin kehittymiseen.
Itsehoito ja pyrkimys poistaa patologia vaihtoehtoisilla keinoilla päinvastoin pahentavat tilannetta. Yleensä tällaisia häiriöitä ei voida hyväksyä. Loppujen lopuksi aikaa voi kadota, ja patologian merkitys kasvaa. Ennusteiden myöhemmissä vaiheissa ei ole suotuisinta.
Komplikaatioita
Jos henkilöä ei saada ajoissa hoitoon, komplikaatiot voivat olla raskaita. Useimmiten se päättyy maksakirroosiin. Tällaisten tapahtumien kehittymisen estämiseksi riittää aloittaa hoito ajoissa. Usein cholangitis johtaa peritoniitti. Peritoneumi tulehtuu, ympäröivä kudos myös vaikuttaa. Tämän seurauksena myrkyllisen sokin kehittyminen on mahdollista. Potilasta on vaikea sietää kaikkia oireita, hän tarvitsee apua elvytyksen muodossa.
Pitkäaikainen tulehdusprosessi johtaa sairauden krooniseen muotoon. Tämä voi johtaa muutoksiin maksan kudoksissa. Lopulta sikiöruusu kehittyy.
Riippumaton ongelma tässä tapauksessa on typerää. Vaikka henkilö yrittää poistaa kaikki merkit, sairaus alkaa edistyä eikä aina ole mahdollista pelastaa uhria. Tätä pitäisi käsitellä täydellisellä vakavuudella.
Kolangiitin diagnosointi
Epäilen ongelman olemassaolon yksinkertaisesti Charcotin kolminaisuudessa. Niinpä diagnoosi suoritetaan laboratoriotutkimuksen ja instrumentaalisen tutkimuksen taustalla. Biokemialliset testit voivat todistaa kolestaasi. Kolangiitin läsnäollessa bilirubiinin, sekä a-amylaasin ja alkalisen fosfataasin taso kasvaa.
Taudin taudinaiheuttajien identifioimiseksi tehdään fraktionaalinen pohjukaissuolisko yhdessä bakteriologisen sappikulttuurin kanssa. Käytännöllisesti katsoen 60% tapauksista patologiaa varten on sekoitettu bakteerifloora. Loisten läsnäolon poissulkemiseksi ulosteita tutkitaan munien munat ja muut alkueläimet linnassa.
On olemassa visualisointimenetelmiä valtion arvioimiseksi. Yleensä tämä on vatsan ontelon ja maksan ultraääni. Sen avulla voidaan määrittää tulehdusprosessin, elinten lisääntyminen. Tietokonetomografiaa ei useinkaan suoriteta. Tämä mahdollistaa tarkan kuvan sappitiehyistä ja niiden laajentumisesta sekä läsnäolevien muutosten.
Laajalti käytetty ja instrumentaalinen diagnostiikka. Hän ottaa johtavan aseman patologian määrittelyssä. Siten sen lähteenä käytetään endoskooppista vasta-ainehaavoja, kuten myös magneettiresonanssin haima-analyysi. Vastaanotetuista kuvista on mahdollista nähdä sikiön erittyminen ja niiden tukkeutumisen syy.
Differentiaalinen diagnoosi on välttämätön vain viruksen hepatiitin, oikeanpuolisen keuhkokuumeen ja primaarisen sappikirroosin läsnäollessa.
Analysoi kolangiittia
Kokenut asiantuntija pystyy diagnosoimaan vain yhden tutkimuksen. Loppujen lopuksi kannattaa kuunnella potilasta ja tehdä palpata niin, että kuva muuttuu yhä ymmärrettävämmäksi. Kuitenkin analyysejä tarvitaan kuitenkin sen selvittämiseksi, missä vaiheessa tauti sijaitsee. Tämä tunnistaa prosessin mukana olevat prosessit ja arvioi tilannetta kokonaisuutena. Tärkeä paikka tässä liiketoiminnassa on maksan ja muiden elinten toimivuus.
Ensinnäkin potilasta pyydetään ottamaan verikokeita. Sen ansiosta leukosyyttien taso määritetään. Merkittävä lisäys näissä osoittaa tulehdusprosessia sappirakossa. On myös virtsatesti. Tämän patologian osalta positiivinen reaktio bilirubiiniin on ominaista.
Suoritetaan biokemiallinen verikoke. Se osoittaa bilirubiinin sekä gamma-globuliinien, amylaasin, emäksisten vaihefaasi- ja alfa-2-globuliinien määrän. Steriliteetin verenmääritys on suositeltavaa. Tämä poistaa tai vahvistaa bakteerien esiintymisen. Tämä analyysi suoritetaan yksinomaan erikoistuneissa laitoksissa, koska se edellyttää tiettyjen sääntöjen noudattamista. Määritä ja kaksisuuntainen kuulo. Tämä prosessi tekee sapen uuttamisen ja tutkia sitä.
 [83], [84], [85], [86], [87], [88], [89], [90], [91], [92], [93]
[83], [84], [85], [86], [87], [88], [89], [90], [91], [92], [93]
Instrumentaalinen diagnostiikka
Tämä tutkimusmenetelmä sisältää useita pääalueita. Niinpä ensimmäinen niistä - ultraääni, toisin sanoen yleensä ultraääni. Sen ansiosta voit havaita maksan suurentamisen ja havaita sappiteiden laajentumisen.
Toinen instrumentaalisen diagnostiikan muunnos koostuu taaksepäin tulevasta cholangipankreatografiasta (ERCPG). Tämä menetelmä on perustavanlaatuinen. Se on röntgentutkimus sappitiehyistä ottamalla käyttöön erityinen kontrastinaine endoskoopin avulla. Tekniikan avulla voit tutkia muutoksia sappitiehassa. Ensisijaisella kollangitilla ihmisen muutokset näkyvät.
Laajalti käytetty ja magneettinen resonanssinen kolangiografia. Erityinen paikka annetaan laskennalliselle tomografialle. Käytetään myös kaksisuuntaista kuuloa. Sen avulla voit tutkia sapen ja nähdä siinä muutoksia. Kaikkia menetelmiä voidaan käyttää yksinään tai yhdistelmänä. Paljon riippuu potilaan tilasta.
Ultrasound-diagnoosi
Maksan ja vatsaontelon muutoksia voidaan havaita ultraäänellä. Infektioiden liekit, kokonsa ja muodonmuutokset välittömästi kehottavat asiantuntijaa ajattelemaan, että potilaalla on kolangiittia. Luonnollisesti kaikki on yhdistetty laboratoriotesteihin ja oireisiin.
Tutkimuksessa sappitiehyvien lumen epätasaista leveyttä on selvästi nähtävissä. Ne lisääntyvät merkittävästi munuaisten sisällä tai ulkopuolella, lisäksi ne ovat echogeenisiä. Epätasaisuus on selvästi näkyvissä. Portaalin valtimoissa on merkittävä asema. Komplikaatioiden yhteydessä näkyvät maksan ääriviivojen muutokset. Echogeenistä materiaalia havaitaan kanavan lumessa.
Ultrasound voi antaa tarkan diagnoosin. Vahvista se endoskooppisella retrograafisella kolangiografialla. Luonnollisesti kaikki tukevat biopsia ja kliiniset tiedot. Saatujen tietojen perusteella tehdään diagnoosi ja henkilölle annetaan laatukäsittely.
Differentiaalinen diagnostiikka
Tämä tekniikka sisältää verikokeen. Kiitos hänelle, voit tunnistaa tulehduksen prosessin kehossa. Yleensä tämä osoittaa ESR: n ja leukosyyttien lisääntymistä. Viimeisenä tehtävänä ei ole veren biokemiallinen analyysi. Tämä tutkimus osoittaa bilirubiinin, erityisesti suoran fraktion, määrän. Alkalisen vaihefaasin ja din-glutamyylitranspeptidaasin taso määritetään. Nämä indikaattorit liittyvät läheisesti sapen ulosvirtaukseen. Kaikki niiden muutokset osoittavat rikkomusten esiintymisen tämän prosessin aikana. Transaminaasiaktiivisuuden lisääntyminen osoittaa toksisen maksavaurion. Ilman erotusdiagnoosia periaatteessa on mahdotonta hallita. Laboratoriotestit ovat erityisen tärkeitä.
Lisäksi suoritetaan yleinen virtsatesti. Täällä näet sappipigmenttien ulkonäön. Ulosteet luovutetaan siihen läsnäoloon, jossa on helmiä ja muita yksinkertaisia eliöitä. Differentiaalinen diagnoosi on tiukasti vuorovaikutuksessa instrumentaalisen kanssa.
Mitä on tutkittava?
Kuka ottaa yhteyttä?
Kolangiitin hoito
Potilaita, joilla on sappihäiriöitä, tulee heti sairaalaan. Luonnollisesti sairaalahoito tapahtuu yksinomaan sairaalassa, jossa on kirurginen profiili. Tällaista apua voi tarvita milloin tahansa. Loppujen lopuksi patologian poistamisen prosessi sisältää sekä konservatiivisen että toiminnallisen luonteen. Hoitomenetelmä riippuu suoraan sairauden vaiheesta.
Konservatiivisella eliminoinnilla potilaan on kolmen ensimmäisen päivän aikana luovuttava ruoasta ja jatkettava säästävä ruokavalio. Tämä mahdollistaa patogeenien elintoiminnan tukahduttamisen. Loppujen lopuksi he eivät saa vettä mistä tahansa. Yhdessä laaja-alaisten erityisten ravitsemuksellisten antibioottien kanssa. Metronidatsolia käytetään yleisesti. Kivun vähentämiseksi käytetään spasmolyyttejä ja kipulääkkeitä. On suositeltavaa kiinnittää huomiota Drotaveriniin ja Meveriniin. Jos henkilöllä on voimakasta päihtymystä, hänet pistetään glukoosi-suolaliuoksella.
Jos patologian aiheutti loisia, erityistä huomiota kiinnitetään anthelminttisiin aineisiin. Se voi olla Albendazole, Mebendazole. Maksan suojaamiseksi, kun sappi pysähtyy, on suositeltavaa käyttää Ademethioninia. Alla on yksityiskohtaisempia tietoja näistä lääkkeistä.
Leikkaus on maksansiirto. Yleensä sitä käytetään kirroosiin, toistuvaan bakteerikolangittiin ja jatkuvaan keltaisuuteen.
Lääketiede
Kuten edellä on mainittu, käytetään laajalti kipu-oireyhtymää vähentävää lääkettä, poistavat infektiot ja edistävät elimistön nopeaa elpymistä. Suosituimpia lääkkeitä ovat Drotaverin, Meverin, Albendazole, Ademethionin, Hallestiramine, Ursodeoxycholic acid ja Rifampicin. Antibiootteja käsitellään erikseen.
- Drotaverinum. Lääkkeellä on antispasmodinen vaikutus. Sen avulla voit poistaa kivun oireyhtymän ja parantaa potilaan tilaa. Tuotteen käyttö on tarpeen 1-2 tablettia, 2-3 kertaa päivässä. Kaikki riippuu kipu-oireyhtymän voimakkuudesta. Vastaanoton kesto on yksilöllinen. Älä ota lääkitystä yliherkkyyttä kärsiville henkilöille, raskaana oleville naisille ja maksan ja munuaisten vajaatoimintaa sairastaville potilaille. Haittavaikutukset: takykardia, pahoinvointi, oksentelu, päänsärky.
- Meverin. Aineella on antispasmodinen vaikutus. Sitä käytetään kipu-oireyhtymän oireenmukaiseen hoitoon. Tuote on vahva, joten riittää, että käytät yhtä kapselia 12 tunnin taajuudella. Parhaan mahdollisen vaikutuksen saavuttamiseksi on suositeltavaa käyttää sitä 20 minuuttia ennen ruokailua. Vasta-aiheet: alle 15-vuotiaat lapset, raskaus, yliherkkyys. Haittavaikutukset: ei ole merkitty.
- Albendatsoli. Lääkeaineella poistetaan loiset kehosta. Runsaasti 400 mg päivässä ongelman korjaamiseksi. Yleensä annosta annetaan yksilöllisesti. Vasta-aiheet: raskaus, imetys, yliherkkyys ja enintään 2 vuoden ikäinen lapsi. Haittavaikutukset: huimaus, pahoinvointi, oksentelu, dyspepsia, munuaisten vajaatoiminta.
- Ademeteonin. Lääkeaineella on maksasuojaus (maksan suojaava kudos). Se auttaa suojaamaan maksan haitallisilta vaikutuksilta. Ota lääke, jota tarvitset 400-800 mg päivässä. Ylläpitohoito - 2-3 tablettia päivässä. Vastaanoton kesto määräytyy erikseen. Vasta-aiheet: yliherkkyys. Haittavaikutukset: kipu-oireyhtymä rintalastan takana, vatsaan.
- Kolestyramiini. Tällä lääkkeellä on affiniteetti sappihappoihin. Se kykenee sitomaan ne tarttuvana kompleksina suolistossa. Lääke vedetään pois ulosteesta, mikä vähentää merkittävästi ihon kutinaa. Päivittäin tarpeeksi käyttää yhtä teelusikallista lääkeainetta 3 kertaa päivässä. On suositeltavaa tehdä tämä 40 minuuttia ennen ateriaa tai sen jälkeen, kun se syö sitä. Hoidon kesto voi vaihdella henkilön tilan mukaan. Minimi on yksi kuukausi. Lääkettä käytetään pieninä annoksina. Se voi aiheuttaa vitamiinien ja kalsiumin huonon imeytymisen. Raskaana olevat naiset eivät saa ottaa sitä. Vastaava vaatimus on edennyt henkilöille, joilla on yliherkkyys. Haittavaikutukset: pahoinvointi, oksentelu, suoliston häiriöt.
- Ursodeoksikolihappo. Se voi vähentää merkittävästi kutinaa ja vähentää myrkyllisten sappihappojen määrää. Päivittäin nimittää 15-20 mg painokiloa kohden. Suurin annos ei saa ylittää 1200 mg päivässä. Vasta-aiheet sisältävät raskauden, yliherkkyyden ja imetyksen. Mahdolliset haittavaikutukset pahoinvoinnin, oksentelun ja lisääntyneen oireiden muodossa.
- Rifampisiinin. Viime vuosikymmenellä sitä käytetään laajalti kutinaa kollangiittia sairastavilla potilailla. Se pystyy lisäämään maksan mikrosomaalisten entsyymien toimintaa. Täten di- ja monohydroksyyli-sappihapojen sulfoksidointi kiihtyy. On suositeltavaa ottaa 10 mg painokiloa kohden. Hoidon kulku on pitkä ja kestää useita kuukausia. Kaikki riippuu itse potilaan kunnosta. Ei ole suositeltavaa käyttää sitä raskauden, lapsuuden ja laktaation aikana.
Antibiootit kolangitille
Infektion estämiseksi käytetään laajalti antibiootteja. Näihin kuuluvat metronidatsoli, tetrasykliini ja levomysiini. Ota ne korkeintaan 2 viikkoa yksittäisessä annostuksessa.
- Metronidazole. Se on antimikrobinen lääke. Levitä sitä yksi tabletti 2-3 kertaa päivässä. Erikoistapauksissa annostus nostetaan 4-5 tablettia kohti. Riippumatta tehdyt muutokset eivät ole sen arvoisia, työkalulla on useita sivuvaikutuksia. Niinpä pahoinvointi, oksentelu, heikkous, metallisen maun läsnäolo suussa, huimaus ovat mahdollisia. Jos sinulla on oireita, ota yhteys lääkäriisi. Vasta-aiheet: raskaus, lapsen ikä, yliherkkyys ja imetysaika.
- Tetrasykliiniä. Tällä lääkkeellä on bakteriostaattinen vaikutus. Levitä se 200 - 250 mg: aan 2-3 kertaa päivässä. Lapsille tarpeeksi - 20-25 mg / kg. Hoidon kesto määräytyy yksilöllisesti. Vasta-aiheet: yliherkkyys, raskaus, imetys, maksan ja munuaisten vajaatoiminta. Haittavaikutukset: ihon pigmentaatio, limakalvojen tulehdus, dysbioosi, allergiset reaktiot. Yleensä lääke on hyvin siedetty.
- Levometsitin. Lääke tuhoaa aktiivisesti bakteerit. Sitä tulisi käyttää 250-500 mg 3-4 kertaa päivässä. Päivittäinen annos ei saisi ylittää 2 grammaa. Hoidon ja annostuksen luonne määrää lääkäri. Vasta-aiheet: raskaus, imetysaika, psoriaasi, ekseema, yliherkkyys. Haittavaikutukset: anemia, pahoinvointi, oksentelu, kuume, allergiset reaktiot.
Vaihtoehtoinen hoito
On heti huomattava, että tällaisen taudin läsnä ollessa vaihtoehtoisen lääketieteen apu ei ole sen arvoista. Loppujen lopuksi, kun henkilö noutaa itselleen parhaan hoidon, patologia alkaa kehittyä. Maksakirroosi ja muut komplikaatiot ovat valtava uhka ihmisen elämässä. Tämä tosiasia on ymmärrettävä eikä se yritä ratkaista ongelmaa yksinään. Kyllä, on olemassa vaihtoehtoisia hoitomenetelmiä, mutta ilman erikoistuneita valmisteita on mahdotonta hallita.
- Resepti 1. Tehdäksesi sen, sinun on otettava 6 ruokalusikallista nokkosen jumalallista, 3 rkl unikonsiemeniä ja immortellen hiekan kukkia. 2 rkl: n määrästä otetaan maissin stigmat ja St. John's Wortin yrtti. Kaikki tämä sekoitetaan. Ruoanlaittoon vie vain 2 lusikkaa kokoelmasta ja sekoita ne hunajaa. Sen jälkeen kaikki on täytetty kiehuvalla vedellä, jonka määrä on 500 ml. Se vaatii, että se on tarpeen kahden tunnin aikana. Käytä sitten 3-6 kertaa päivässä puoli lasia.
- Resepti 2. Valmistaaksesi yleislääkkeen, kannattaa ottaa puolikilogramma hunajaa ja 500 ml oliiviöljyä. Kaikki tämä sekoitetaan toisiinsa ja tehokkuutta lisätään 2 sitruunaa tai pikemminkin mehua. Kaikki tuotteet sekoitetaan yhteen ja otetaan yksi rkl 3 kertaa päivässä 40 minuuttia ennen aterioita.
 [99], [100], [101], [102], [103], [104], [105]
[99], [100], [101], [102], [103], [104], [105]
Kasviperäinen hoito
Yrtit voivat auttaa monissa tilanteissa ja selviytyä jopa sapen ulosvirtausongelmista. Tosia, niitä voidaan käyttää vain ylläpitohoitona. Itsekäyttö ei ole sen arvoinen.
- Resepti 1. On tarpeen ottaa rkl mäkikuismaa ja täyttää se lasillisella kiehuvalla vedellä. Laita sitten tulipalo ja keitä noin 15 minuuttia. Saatu tuote otetaan neljänneksen kupilliseen kolme kertaa päivässä. Liemi voi olla voimakas tulehduksenvastainen vaikutus ja myös aiheuttaa sapen ulosvirtausta.
- Resepti 2. Lusikallinen perunamuusia täytetään lasillisella kiehuvalla vedellä. Korjaus infusoidaan 2 tuntia. Ota se neljäsosa lasista kolme kertaa päivässä. Korjaus on todella tehokasta, mutta raskaana olevat naiset eivät voi ottaa sitä.
- Resepti 3. Ota 100 grammaa stigma-maissia ja sekoita 75 gramman kastanjatuilla ja kernalla. Kaikki tämä kaadetaan kahteen lasilliseen kiehuvaa vettä (riittää kerätä 2 rkl). Yöllä lääke jätetään yksin. Aamulla kaikki suodatetaan ja käytetään 100 ml: aan 4 kertaa päivässä.
Homeopatia
Homeopaattiset korjaustoimenpiteet ovat jo pitkään saaneet suosion ja erikoisjakelun. Kuitenkin on suositeltavaa turvautua tavanomaisten hoitomenetelmien avulla. Jos puhumme homeopatiasta, se on tehokasta, mutta ei kaikille. Kollangiitin torjuminen erilaisin keinoin.
- Arsenicum-albumi. Se on myrkyllinen aine. Määritä se ihmisille, jotka kärsivät kutinaa, joka voimistuu yön aikana. Usein lääke aiheuttaa allergisen reaktion, pahoinvoinnin ja ruoansulatushäiriön.
- Baptisia tinctoria (luonnonvaraisten indigokasvien palkokasvit). Lääke on laajalti käytössä taudin kroonisessa muodossa. Varsinkin jos se virtaa yhdessä kuumeen, kirkkaiden unelmien ja kuumien aistien kanssa aamulla.
- Berberis vulgaris (karhunvatukka). Sitä käytetään suuontelon katkeruuden, kipujen, ja myös kuivumisen, suuontelossa. Kipu mahdollinen kehittyminen liikkeen aikana.
- Bryonya alba (perestupen valkoinen). Korjaus on määrätty hyvin kivulias palpataatio ja patologisen prosessin esiintyminen maksassa.
- Kuprum (kupari) ja sinkki (sinkki). Käytetään laajasti sappirakon vakavissa kouristuksissa. Ne voivat olla anti-inflammatorisia vaikutuksia.
- Clavatumin lycopodium. Käytetään cholangitis, mukana maksasairaus. Varsinkin kun on olemassa selkeä oireyhtymä. Tässä tapauksessa tarkoitamme katkeruutta suussa, ruokahaluttomuutta, närästystä.
Täydellinen luettelo lääkkeistä voi käydä homeopatian lääkäri. Se on se, joka määrää tämän tai sen korjaamisen, riippuen henkilön tilasta ja oireista.
Ruokavalio kolangitilla
Kun tauti esiintyy akuutissa muodossa, on suositeltavaa kuunnella valikkoa numerolla 5a. Jos virtaus on krooninen, ruokavalio 5 on täydellinen, nyt kannattaa harkita tarkemmin.
- Ruokavalion numero 5. Sinun täytyy syödä ruokaa 5 kertaa päivässä, pieninä annoksina. Syödä ennen nukkumaanmenoa on kielletty, joka tapauksessa syödä voimakkaasti. Terävät ja maustetut ruoat ovat kiellettyjä. Kieltäytyä saada valkosipuli, ratsastaja ja retiisi. Alkoholi on ehdottomasti kielletty. Rasvainen liha ja kala on talletettava parempaan aikaan. Henkilö kuluttaa jopa 3 500 kilokaloria päivässä. Päiväraja on 90-100 grammaa proteiineja, 100 grammaa lipidejä ja 400 grammaa hiilihydraatteja. Sisällytetään ruokavalioon tattari, vähärasvainen liha, kala, raejuusto ja kaurahiutaleet. Kun tilanne paranee, voit siirtyä vihannes- ja maitokuuleihin. Paistettua lihaa ja kalaa on sallittu. Voit syödä evästeitä, tuoreita vihanneksia (kaalia, porkkanoita ja perunoita). Leipä on sallittu, mutta hieman kuivunut. Hunaja, sokeri ja marjat ovat erittäin hyödyllisiä. Voit luoda ruokavalion itse, alkaen sallittujen tuotteiden luettelosta.
- Ruokavalion numero 5a. Voit syödä ehdottomasti mitä tahansa viljaa, mutta niiden on oltava perusteellisesti keitettyjä. Lihaa ja kalaa käytetään höyrymuodossa. Et voi paistaa mitään! Älä syö raakoja hedelmiä ja vihanneksia. Kielto on ruisleipä. On suositeltavaa viettää monodeteettisiä päiviä omenoita tai raejuustoa. Ummetuksen poistamiseksi ruokavalio laimennetaan kuivatuilla hedelmillä, juurikkailla ja kasvismehuilla. Kun tila paranee, voit mennä ruokavalion numeroon 5.
Lääkehoito
Ennaltaehkäisy
Ennaltaehkäisy kroonisen tulehdusprosessin läsnä ollessa on estää vaikeiden pahenemisten kehittyminen. Tämän saavuttamiseksi voidaan taistella bileen pysähtyessä. Tätä varten ihmiset tarvitsevat syödä oikein ja tehdä aamuopetuksia. Suoliston tyhjenemisen pitäisi myös olla normaalia. Sinun täytyy syödä elintarvikkeita, jotka estävät ummetuksen. Jos sinulla on ruoansulatuskanavan sairauksia, sinun on taisteltava niitä vastaan. Vahvistaa hermojärjestelmää. On tärkeää järjestää asianmukainen ravitsemus, poistaa huonoja tottumuksia, kuten tupakointi ja alkoholi.
Kaikki potilaat, jotka kärsivät kroonisesta patologiasta, tulisi aina olla kliinisessä valvonnassa. On tärkeää suorittaa anti-relapsihoito, tämä tehdään 1-2 kertaa vuodessa riippuen henkilön kunnosta ja patologian etenemisestä. On tarpeen käyttää jatkuvasti kivennäisvettä, cholagogua ja lääketieteellistä ruokaa. On suositeltavaa lähettää potilaita säännöllisesti terveyskeskuksiin ja apteekkeihin.
Näkymät
Taudin ennuste riippuu täysin henkilön tilasta ja virtauksen muodosta sekä sapen ulosvirtauksesta. Jos hoito suoritettiin ajoissa, komplikaatioita ei pitäisi olla. Nopea toiminta johtaa myönteiseen tulokseen. Mutta on tärkeää tukea kehoa niin, että ei ole uusiutumista. Patologisen kuvion jatkuva toisto johtaa krooniseen kulkuun. Tässä tapauksessa ennuste voi olla erittäin epäsuotuisa.
Jos puhumme patologian myöhäisistä vaiheista, kaikki riippuu hoidosta. Mutta kaikki, epäsuotuisan ennusteen todennäköisyys on useita kertoja suurempi. Henkilöltä ei aina ole mahdollista säästää, varsinkin jos hänellä on maksakirroosi. Tässä tarvitaan vain elinsiirtoa. Ennusteiden pahenemiseen ovat akuuttiin maksan vajaatoimintaan, maksakirroosiin ja maksakipsiin liittyvät oireet. Yli 50-vuotiaita naisia on vaarassa. Siksi on tärkeää suorittaa tutkimukset ja reagoida oireisiin ajoissa.

