Lääketieteen asiantuntija
Uudet julkaisut
Papillomatoosi
Viimeksi tarkistettu: 29.06.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
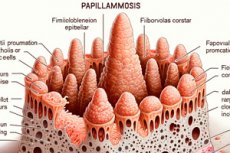
Erilaisia ihovaurioita aiheuttavat ihotautien virustaudit, mukaan lukien papillomatoosi. Sen tyypillinen piirre on eksofyyttinen eli ulospäin työntyvät hyvänlaatuiset epiteelimuodostelmat: litteät tai papillan muotoiset (lat. rarilla - nänni, papilla + kre. oma - kasvain).
Syyt papillomatoosi
Vaikka Hippokrates kuvasi tällaisia ihovaurioita, niiden virusperäisyys vahvistettiin lopulta elektronimikroskopian ansiosta 1900-luvun puoliväliin mennessä. Tähän mennessä Papillomaviridae-heimossa on yli kaksisataa täysin sekvensoitua HPV:n (HPV) genotyyppiä. Papillomaviridae on lajikohtainen epiteliooppinen virus (ihmisen papilloomavirus), josta vähintään kolmannes aiheuttaa sukupuolielinten papilloomavirusinfektion. [1 ]
Virologit ovat tunnistaneet viisi HPV-sukua, joista tärkeimmät ovat alfa-, beeta- ja gammapapillomavirukset, joiden samankaltaisuus on 60–70 %. Jokaisessa monikulmaisessa viruskapsidissa on pyöreä kaksijuosteinen DNA, joka sisältää niiden genomin. Genomi vapautuu ja replikoituu infektoituneissa ihon ja limakalvojen epiteelisoluissa.
Mikä on papillomatoosin vaara? Se on tarttuva eli tarttuva: noin 40 HPV-tyyppiä tarttuu suorassa seksuaalisessa kontaktissa tai ihokontaktissa; tartunnan voi saada myös kotona viruksen saastuttamien esineiden kautta.
Mutta tämäkään ei ole pääasia. Joidenkin papilloomavirustyyppien DNA voi integroitua solujen kromosomeihin, mikä johtaa solujen pahanlaatuiseen transformaatioon ja eri paikoissa elävien syöpien kehittymiseen. Korkean onkogeenisen riskin ryhmään kuuluvat seuraavat ihmisen papilloomavirustyypit: 16, 18, 31, 33, 33, 35, 45, 51, 52, 56, 58, 59, 68. Joissakin Euroopan maissa korkean riskin HPV-infektion esiintyvyys naisilla on yli 15 % ja miehillä 12 %. Nämä HPV-tyypit muodostavat jopa 35–45 % emättimen ja nielun syövistä. Ja suurin osa kohdunkaulan, peniksen ja anogenitaalisten syöpien yhteydessä on HPV-tyyppiä 16 ja HPV-tyyppiä 18. [ 2 ]
Papilloomavirusten osuuden kohdunkaulan syövän, naisten toiseksi yleisimmän syövän, kehittymisessä osoitti saksalainen virologi H. Hausen (1936–2023), joka sai siitä Nobelin palkinnon. [ 3 ]
HPV-tyypit 5, 8, 26, 30, 39, 53, 66, 67, 70, 73 ja 82 kuuluvat niin sanottuun todennäköiseen karsinogeenisuuteen. Tyyppien 6, 11, 42, 43, 44, 54 ja 55 virukset eivät yleensä aiheuta papilloomatoosisten epiteelisyöpien pahanlaatuisuutta.
Synnyssä
Tämän Papillomaviridae-heimon virukset infektoivat pääasiassa limakalvojen ja keratinisoituneen epiteelin lisääntyviä (jakautuvia) soluja, joiden solunulkoisessa matriisissa on tyypin VII kollageenisäikeitä, erityisesti runsain mitoin monikerroksisissa levyepiteelisoluissa - keratinosyyteissä. Korkea kollageenipitoisuus lisää papilloomaviruksen aktivoiman epidermaalisen makrofagientsyymin fosfoinositidi-3-kinaasin (PI3K) signalointia. Tämä entsyymi säätelee solusykliä ja edistää solujen lisääntymistä ja vähentää solujen apoptoosia. Lisäksi PI3K:n aktivaatio auttaa papilloomavirusta välttämään infektion tunnistamista immunokompetenttien solujen toimesta (mikä häiritsee luonnollista soluvälitteistä immuniteettia).
Tunkeutuessaan kohdesoluihin solukalvon läpi HPV vapauttaa genominsa, jossa se jää kromosomin ulkopuoliseksi tuma-DNA:ksi, autonomiseksi episomiksi (tai plasmidiksi), eli se ei tunkeudu solun tuman kromosomeihin. Tartunnan saaneiden solujen sisällä jokainen viruksen DNA-molekyyli kaksinkertaistuu kaksisuuntaisen theetareplikaation kautta, ja genomit säilyvät ja siirtyvät tytärsoluihin.
Papillomatoosin kehitysmekanismi liittyy läheisesti sekä sen tuotantosyklin vaiheeseen että epidermaalisten solujen terminaaliseen erilaistumiseen. Viruksen replikaatio tehostuu epiteelisolujen kypsyessä, mikä selittää sen kiinnittymisen ihon pinnallisten kerrosten soluihin, joilla on merkittävä regeneratiivinen potentiaali.
Virusgeenien ilmentyminen (aminohappokoodien siirto) johtaa virusproteiinien tuotantoon epiteelisolujen ribosomien avulla, viruksen lisääntymiseen (uusien kapsidien muodostumiseen) ja infektion leviämiseen. Infektoimalla limakalvojen epiteelin ja keratinisoituneen epiteelin virus laukaisee niiden solujen lisääntymisen, jolloin muodostuu epiteelin neoplasiaa, ja tämä on itse asiassa fokaalista epiteelin hyperplasiaa. Tämä on hyvänlaatuisen papillomatoosin patogeneesi.
Mutta kun korkean onkogeenisen riskin HPV-tyyppien DNA integroituu solu-DNA:han (joka on upotettu ihmisen genomiin), tapahtuu kyseisten solujen pahanlaatuinen transformaatio. Tässä tapauksessa erityiset virusproteiinit (joita kutsutaan onkoproteiineiksi, joita ei ole kaikilla HPV-tyypeillä) estävät kasvaimia estäviä proteiineja (p53 ja pRb) ja häiritsevät solusykliä, mikä johtaa hallitsemattomaan mitoosiin ja epätyypillisten (geneettisesti muuttuneiden) epiteelisolujen lisääntymiseen.
Lomakkeet
Vaurion lokalisoinnista riippuen erotetaan papillomatoosin tyypit.
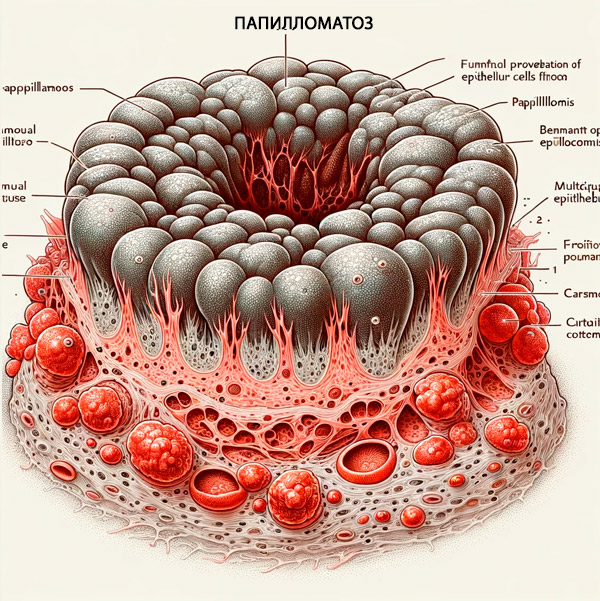
Ensinnäkin sen aiheuttavat HPV-tyyppi 1, HPV-tyyppi 2 sekä papilloomavirusten genotyypit 4, 7, 22, 27, 29. Ihon papilloomatoosi eli ihon papillooma – syyliä eli tavallisia (vulgaarisia)syyliä muodostuu. Niitä voidaan kutsua myös virussyyliiksi. [ 4 ]
HPV-genotyyppien 3, 5, 10, 28 tai 49 aiheuttama epiteelisolujen infektio johtaa litteisiin syyliin kasvoissa, käsissä ja vartalolla.
Kaulan papillomatoosi näyttää usein siltä kuin siinä olisi varren päällä roikkuvia syyliä.
Kaksi kolmasosaa lasten papillomatoositapauksista, papilloomien tai fokaalisten epiteelin liikakasvujen muodossa, on seurausta HPV 6- ja HPV 11 -vaurioista. Lue lisää julkaisusta - lasten syylät
Kun HPV-tyypit 5, 8, 9, 10, 12, 15, 19 ja 36 tarttuvat käsien, kyynärvarsien, säärien ja muiden kehon osien ihoon, voi kehittyä harvinainen tila, kuten syylän kaltainen tai syylämäinen epidermodysplasia Lewandowsky-Lutz. [ 5 ]
Ihon karsinoidipapillomatoosi, joka tunnetaan nimellä Gottronin (tai Gottron-Eisenlohrin) ihon karsinoidipapillomatoosi, on syylämäinen karsinooma, ihon ja limakalvojen levyepiteelisyövän variantti, joka harvoin etäpesäkkeitä antaa. [ 6 ]
Sukupuolielinten papillomatoosi
Eri genotyyppien HPV-virukset, jotka vaikuttavat sukupuolielimiin ja anogenitaalialueeseen, aiheuttavat hyvänlaatuisia hyperproliferatiivisia massoja - akuutteja kondyloomia, jotka voidaan määritellä papilloomiksi, virusperäisiksi syyliksi tai sukupuolielinten syyliksi. [ 7 ]
Eri HPV-genotyypit aiheuttavat ulkosynnyttimien, emättimen ja kohdunkaulan papillomatoosia, joka muodostaa naisille akuutteja kondyloomia.
Lue lisää:
Pienten papilloomien (papillaaristen limakalvon ulkonemien) muodostuminen emättimen eteiseen (vestibulum vaginae) naisilla diagnosoidaan vestibulaariseksi papillomatoosiksi.
Miehillä peniksen papillomatoosia, joka vaikuttaa varteen, terskaan, frenulumiin (frenulumiin) ja virtsaputkeen, aiheuttavat monet viruksen genotyypit, mutta yleisimmin HPV-tyypit 6 ja 11. Vaikka HPV-infektiotkin voivat vaikuttaa ihmisiin eriasteisesti pahanlaatuisen transformaation riskin mukaan (tyypit 31, 35, 51, 56).
Epiteelin muutokset johtavat miehillä akuuttien kondyloomien muodostumiseen. Yleensä kyseessä on multippeli papillomatoosi, johon liittyy useita sukupuolielinten syyliä. Ne voivat kasvaa jättimäisiksi Buschke-Levenstein-kondyloomiksi, joiden riittämättömän hoidon seurauksena tuhoisat prosessit leviävät luustoon ja lantion elimiin johtaen kuolemaan. Ja yli puolessa tapauksista jättiläismäiset kondyloomat muuttuvat pahanlaatuisiksi.
Kohdun ja rinnan papillomatoosi
Kohdun papilloomatoosista ei ole käytännössä lainkaan tietoa, mutta gynekologit sanovat, että jos virus on kohdunkaulassa, se voi levitä kohtuonteloon – kohdun limakalvolle. Joidenkin tutkimusten mukaan HPV:tä havaitaan endometrioosissa 24 %:ssa tapauksista ja pahanlaatuisissa kohdun kasvaimissa lähes 70 %:ssa.
Rintarauhasen papillooma sijaitsee sen maitotiehyissä (ductus lactiferi) – hyvänlaatuisena epiteelisolujen muodostumana, jonka fibrovaskulaariset tumakkeet kasvavat tiehyen luumeniin. Mammologit diagnosoivat sen rinnan intraduktaaliseksi tai intraduktaaliseksi papilloomatoosiksi, joka muodostaa 5 % tämän sijainnin hyvänlaatuisista neoplasioista. [ 8 ]
Keskeinen intraduktaalinen papillooma (yleensä yksinäisenä retroareolaarisena massana) sijaitsee suurissa maitotiehyissä; perifeerinen (yleensä useita) vaikuttaa rintalohkojen päätetiehyisiin ja löydetään usein sattumalta.
Suuontelon papillomatoosi
Viruksen aiheuttamalle suun papillomatoosille on ominaista muodostumisen esiintyminen
Levyepiteelisyylät eli syylät voivat sijaita kielen tyvessä ja takaosassa ja diagnosoidaan kielen papillomatoosina. Samat HPV-tyyppien 6, 7, 11, 16 tai 32 liikakasvut ovat tyypillisiä kitalaen papillomatoosille. [ 9 ]
Suun akuutit kondyloomat, jotka liittyvät HPV-genotyyppeihin 6, 11, 16 ja 18, esiintyvät yleisimmin nuorilla ja aikuisilla potilailla, ja koska niitä esiintyy usein samanaikaisesti sukupuolielimissä, niitä pidetään sukupuoliteitse tarttuvana HPV:n muotona. Sille on ominaista useiden tämän tyyppisten leesioiden esiintyminen pehmeässä kitalaessa, kielen frenulumissa ja huulten limakalvolla.
HPV-tyypit 13 ja 32 voivat aiheuttaa oireettoman hyvänlaatuisen neoplastisen sairauden suuontelossa, jolle on ominaista useat valkoiset tai vaaleanpunaiset näppylät, jotka häviävät itsestään ajan myötä ilman hoitoa.
Ienen levyepiteelisyövän muodossa esiintyvä ikenen papillomatoosi on hyvänlaatuinen, oireeton, eksofyyttinen muodostuma limakalvolla; se voi vaikuttaa useisiin suuontelon alueisiin. Patologisia muodostumia voi esiintyä myös ientaskun seinämää muodostavassa epiteelissä: sen epitelosyytit lisääntyvät nopeasti, kudokselle on ominaista hauraus ja lukuisat solujen väliset tilat, mikä helpottaa viruksen tunkeutumista tyvikalvon läpi. Kuten kliininen käytäntö osoittaa, ien on yleisin HPV-infektion kohde, ja siihen liittyy suunielun levyepiteelisyövän uhka (HPV-tyypillä 16). [ 10 ]
Papilloomavirus tartuttaa suunielun alueen kudoksia - nielurisojen kryptoja (nielurisojen limakalvon syvennyksiä) sekä kielen nielurisoja, mikä aiheuttaa nielurisojen papillomatoosia.
Hengitysteiden papillomatoosi
Kurkunpään papillomatoosi, joka määritellään myös kurkunpään papillomatoosiksi [ 11 ], toistuva hengitysteiden papillomatoosi eli äänihalkion papillomatoosi, johtuu yleisimmin HPV-tyypeistä 6 ja 6 sekä HPV-tyypistä 11 (vaikka genotyyppien 16, 18, 31 ja 33 virukset voivat olla yhteydessä siihen). Se on harvinainen sairaus, jossa papilloomia muodostuu hengitysteihin (nieluun, kurkunpäähän ja nieluun), keuhkoihin (henkitorveen, keuhkoputkiin ja keuhkoihin) ja ylempään ruoansulatuskanavaan (ruokatorveen). Taudista on kaksi eri varianttia puhkeamisajasta riippuen: nuoruusiän papillomatoosi, jota esiintyy lapsuudessa, ja aikuisen kurkunpään papillomatoosi.
Lasten toistuva kurkunpään ja nielun papillomatoosi on harvinainen ja vakava sairaus: papilloomat voivat johtaa hengitysteiden ahtautumiseen, äänen muutoksiin tai hengitysteiden tukkeutumiseen. Useimmat tästä sairaudesta kärsivät potilaat tarvitsevat toistuvia kirurgisia toimenpiteitä hengitysteiden avoimuuden ylläpitämiseksi.
HPV-genotyypit 6 ja 11 aiheuttavat hyvänlaatuisten keuhkojen okasolusyöpäkasvainten (joilla on epiteelin peittämä fibrovaskulaarinen tuma) muodostumista - keuhkopapillomatoosia. Asiantuntijat huomauttavat, että sitä esiintyy pääasiassa lapsilla, jotka ovat saaneet tartunnan tartunnan saaneelta äidiltä synnytyksen aikana.
Papilloomavirustyyppien 16, 18 ja 31 aiheuttamien leesioiden pahanlaatuista transformaatiota havaitaan harvoin.
Muiden lokalisaatioiden papillomatoosi
Virtsarakon papillomatoosi – käänteinen uroteelin papillooma (liittyy HPV-tyyppeihin 6 ja 11) eli Ringerin kasvain – on harvinainen, ei-invasiivinen virtsarakon uroteelin kasvain, jonka esiintyvyys tämän lokalisaation kasvaimissa on alle 1 %. Papilloomaa kutsutaan käänteiseksi, koska hyperplastiset epiteelisolut kasvavat alaspäin alla olevaan tukikudokseen. [ 12 ]
Ruokatorven levyepiteelipapillooma, joka on yksi syylän kaltainen massa – ruokatorven papillomatoosi – kehittyy ruokatorven keski- tai distaaliosaan, kun siihen vaikuttaa HPV-tyyppi 58. Se on erittäin harvinainen epiteelin kasvain tällä alueella. [ 13 ]
Kun HPV-tyypit 6, 11, 21, 42, 44 jne. vaurioittavat peräsuolen ulkoisen aukon alueen ihon epiteelisoluja. Peräaukon papillomatoosi diagnosoidaan anogenitaalisten syylien ilmaantuessa. [ 14 ]
Silmäluomen papillomatoosi on sidekalvon eli silmäluomien sisäisen limakalvon papillooma. Se voi olla myös nenän käytävien papillomatoosi.
Lisätietoja artikkelissa - ihmisen papilloomaviruksen aiheuttamat oireet ja sairaudet
Diagnostiikka papillomatoosi
Diagnoosi (joka alkaa potilaiden tutkimuksella ja anamneesin keräämisellä) suoritetaan asiantuntijoiden - ihotautilääkärien ja iho- ja sukupuolitautien erikoislääkärien, gynekologien, korva-, nenä- ja kurkkutautien lääkäreiden - toimesta riippuen papillomatoosin sijainnista.
Viruksen esiintymisen varmistamiseksi (ja sen genotyypin määrittämiseksi) laboratoriotestit ovat pakollisia, lue lisää:
- Ihmisen papilloomavirustestit
- Papilloomavirusinfektio: ihmisen papilloomaviruksen osoittaminen (PCR-genotyypitys)
Tehdään ihobiopsia, johon sisältyy histologinen tutkimus, kohdunkaulan irtosolunäytteen analyysi Papanicolaou-testillä (PAP-testi), kohdunkaulan sytologia jne.
Dermatologian instrumentaaliseen diagnostiikkaan kuuluvat ihon dermatoskopia ja ultraäänitutkimus; gynekologiassa - kolposkopia, lantion elinten ja kohdun ultraäänitutkimus, mammografia; otolaryngologiassa - kurkunpään tähystys jne.
Differentiaalinen diagnoosi
Erotusdiagnoosissa tulisi sulkea pois: Molluscum contagiosum, syyliä muistuttava luomi (syyläinen kupera luomi), seborrooinen keratoosi (seborrooinen ja seniili syylä, keratooma), Darier-Whiten taudin syyliä sisältävä muoto, linssimäinen hyperkeratoosi, Phlegelin tauti, syyliä sisältävä porokeratoosi, ihon papillaarinen hydradenooma (hikirauhasten hyvänlaatuinen muodostuma), pinnallinen rajoittunut lymfangiooma, basalioma, sukupuolielinten leveät kondyloomat (syyliä muistuttavat) kupan toissijaisessa vaiheessa, hirsutoidiset papilloomat - peniksen helmiäispapulat.
On pidettävä mielessä, että termi "papillomatoosi" esiintyy sellaisten nosologisten muotojen nimissä, jotka eivät etiologisesti liity HPV:hen, eli se ei ole viruksen aiheuttama papillomatoosi, vaan ihon pienen tiheän kohouman nimitys latinan sanan rapilla (nänni) translitteroimalla. Ihotaudissa tiheän koostumuksen omaavia ihokyhmyjä kutsutaan papuliksi: latinasta papula - pullistuma.
Psoriaasin papillomatoosi viittaa siis epidermaaliseen oireyhtymään, jossa ihon papillaarisen tai papillaarisen kerroksen (papillaris iacuit pellis) nystyn pituus ja leveys lisääntyvät. Iho on välittömästi epidermiksen alapuolella ja koostuu löysästä sidekudoksesta.
On olemassa tuntemattoman etiologian omaava sairaus, lymfostaattinen papillomatoosi – jossa jalkojen, varpaiden ja säärien takaosaan ilmestyy lukuisia papuleja, jotka antavat iholle syylämäisen ulkonäön; ihoon liittyy myös yleistä paksuuntumista (pachydermia). Näitä ihomuutoksia pidetään pitkäaikaisen lymfostaasin – alaraajojen imunesteen virtauksen heikkenemisen – seurauksena. Asiantuntijat kutsuvat sairautta elephantiasis nostras verrucosaksi – jalkojen syyläiseksi elefanttiaasiksi, joka on harvinainen kroonisen lymfedeeman muoto, johon liittyy ihon hypertrofiaa.
Mutta luumun retikulaarinen tai luumun retikulaarinen papillomatoosi - Gugero-Carton oireyhtymä (sairaus) tai luumun retikulaarinen erytrokeratoderma Gugero-Carto - johtuu ihon keratinisaation (keratinisaation) häiriintymisestä. Sen kehittymisen syitä ovat muun muassa: Malassezia-suvun sieni-infektio; ihon infektio Dietzia-suvun bakteereilla - grampositiivisilla aerobisilla aktinomykeeteillä Dietzia papillomatosis; altistuminen UV-säteilylle jne.
Kuka ottaa yhteyttä?
Hoito papillomatoosi
Yksityiskohtainen kuvaus papillomatoosin hoitomenetelmistä, lääkehoidossa käytetyistä lääkkeistä (nimet, vapautumismuodot ja käyttötavat) on annettu seuraavissa julkaisuissa:
- Ihmisen papilloomaviruksen hoito
- Voiteet papilloomia varten
- Voide kondyloomille
- HPV - ihmisen papilloomaviruksen peräpuikot
- Yleiskatsaus tehokkaisiin hoitoihin akuutteihin kondyloomiin
- Syylien hoito
- Voiteet syyliä varten
Lääkärit voivat määrätä erilaisia fysioterapiahoitoja, esimerkiksi otsoniterapiaa käytetään kurkunpään, suuontelon, kohdun emättimen (insufflaatioissa) tai paljaan ihon (sovellusten muodossa) papillomatoosiin.
Käytetään myös kansanlääkkeitä ihmisen papilloomavirukseen. Esimerkiksi on suositeltavaa levittää papilloomiin ja kondyloomiin mukulaleinikki- tai valkosipulimehua, ruokasoodatahnaa jne. Voit käyttää myös aloe vera -uutetta papilloomatoosiin, koska aloe veran sisältämillä biologisesti aktiivisilla aineilla on antioksidanttisia, tulehdusta ehkäiseviä ja parantavia vaikutuksia.
Kirurginen hoito suoritetaan papilloomien, kondyloomien ja syylien radikaaliksi poistamiseksi. Perinteisten instrumenttien avulla tehtävän eksisioleikkauksen lisäksi akuutit kondyloomat poistetaan sähkökoagulaatiolla, radioaaltokirurgialla, laserilla tai nestemäisellä typellä tuhoamalla.
HPV-genotyyppejä 16 ja 18 vastaan on olemassa papilloomatoosirokote, Cervarix. Gardasil-4-rokote suojaa HPV-tyyppejä 16, 18, 6 ja 11 vastaan, ja Gardasil-9 voi suojata papilloomavirustyyppejä 6, 11, 16, 18, 31, 33, 45, 52 ja 58 vastaan. Tytöille ja naisille ihmisen papilloomavirusrokote voidaan antaa 9–45-vuotiaille ja pojille ja miehille 9–26-vuotiaille.

