Lääketieteen asiantuntija
Uudet julkaisut
Erythema migrans
Viimeksi tarkistettu: 29.06.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
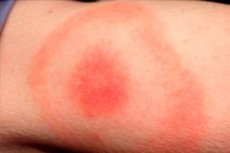
Kevään viimeiset kuukaudet, kesä ja lämmin syksy ovat monien hyönteisten, mukaan lukien punkkien, aktiivisuusaikaa. Näin ollen tämä on myös punkkien levittämien infektioiden huippuaikaa. Yleisin tällainen infektio on Lymen borrelioosi eli punkkien levittämä borelioos eli Lymen tauti. Tyypillinen merkki tästä sairaudesta on erythema migrans, taudin iho-oire, joka ilmenee tartunnan saaneen punkin pureman alueella. Taudinaiheuttaja tunkeutuu ihmisen ihoon hyönteisen syljeneritteen mukana. Infektio diagnosoidaan ja hoidetaan tartuntatautien osastolla antibiooteilla ja oireenmukaisella hoidolla. [ 1 ]
Epidemiologia
Erythema migrans on tarttuva ihovaurio, joka ilmenee pääasiassa borrelioosia levittävän hyönteisen pureman jälkeen. Tartunta leviää hyvin nopeasti, joten eryteema pyrkii suurenemaan nopeasti.
Tauti kehittyy iästä, rodusta tai sukupuolesta riippumatta. Useimmat tapaukset esiintyvät 21–60-vuotiailla.
Yleisin erythema migransin kehittymispaikka on ylä- ja alavartalo, pää ja yläraajat.
Vaeltava eryteema on borrelioosin alkuvaihe, jota esiintyy endeemisenä Yhdysvalloissa, Australiassa, Euroopan maissa ja Siperiassa. Valtaosassa tapauksista tauti rekisteröidään lämpimänä vuodenaikana.
Lääkäri Afzelius ja hieman myöhemmin tohtori Lipschutz kuvaili erythema migrania ensimmäisen kerran yli vuosisata sitten. Taudin ydin selvitettiin kuitenkin vasta suhteellisen äskettäin – 1900-luvun 70–80-luvuilla, kun aiheuttaja eristettiin ja borrelioosi-infektio kuvattiin. Nykyään erythema migrans liittyy käytännössä tähän infektioon ja sitä pidetään eräänlaisena Lymen taudin (borrelioosin toinen nimi) indikaattorina.
Syyt migrans-erythema
Yleisin erythema migransin aiheuttaja on Borrelia-suvun spirokeetta, joka on suoraa sukua ixodes-punkeille. Hyönteisen syljeneritteiden mukana spirokeetta pääsee pureman aikana ihmisen kudoksiin. Iholle kehittyy tyypillisiä oireita vaurioituneelle alueelle.
Imunesteen ja verenkierron läpäisyvyöhykkeeltä infektio leviää sisäelimiin, niveliin, imusolmukkeisiin ja hermostoon. Kuolleet spirokeetat vapauttavat kudoksiin endotoksisen aineen, mikä aiheuttaa useita immunopatologisia prosesseja.
Yleisesti ottaen voimme nimetä kaksi yleisintä syytä erythema migransin kehittymiselle, ja ne kaikki johtuvat punkkien hyökkäyksestä:
- Tartunnan saaneen punkin Ixodes dammini tai pacificus purema;
- Yksinäisen tähtipunkin purema eli Amblyomma americanum.
Punkki voi "imeä" ihmisen iholla kävellessä puistossa tai metsässä. Nämä hyönteiset voivat elää ruohikossa, pensaissa ja puissa, ja niitä voivat kantaa linnut, jyrsijät ja muut eläimet. Tartunnan kantajia on melko paljon: maassamme niitä löytyy lähes kaikkialta, erityisesti kesäkaudella. [ 2 ]
Riskitekijät
Erythema migransin kehittymisen pääasiallinen riskiryhmä voidaan kuvata metsätalousjärjestöjen työntekijöiksi, metsästäjiksi ja kalastajiksi, kesämökeillä, puutarhoissa ja vihannespuutarhoissa työskenteleviksi ihmisiksi sekä niiksi, jotka käyvät säännöllisesti metsäviljelmillä keräämässä marjoja ja villiyrttejä.
Sekä turistit että tavalliset lomailijat, jotka haluavat viettää vapaa-aikaansa lähempänä luontoa, voivat kärsiä punkkien puremista ja erythema migransin kehittymisestä. Asiantuntijat eivät suosittele vierailua hyönteisten mahdollisen elinympäristön alueilla ilman erityistä tarvetta, etenkään toukokuusta heinäkuuhun. Jos metsään on silti mentävä, on suositeltavaa valita tallatut polut, eikä sukeltaa tiheikköön. Punkit muuten näkyvät paremmin vaaleissa vaatteissa.
Ihmisen immuunipuolustuksella on suuri merkitys erythema migransin kehittymisessä. Vahvan immuniteetin taustalla erythema ei usein ilmene, mutta tämä ei tarkoita, etteikö borrelioosin aiheuttajan pääsy kudoksiin johtaisi infektioon ja infektio-tulehdusprosessin kehittymiseen. [ 3 ]
Synnyssä
Erythema migransin tartunnanaiheuttaja on useimmiten gramnegatiivinen bakteeri Borrelia spirochete, jota tartunnan saaneet punkit kuljettavat.
Luonnossa nämä hyönteiset elävät yleensä metsäpuistoissa, jokien ja järvien rannoilla sekä ruhokasvien ja kukkaistutusten lähellä. Ihminen voi saada tartunnan pureman kautta: juuri tästä ihokohdasta alkaa punkin erythema migransin kehittyminen. Ei ole väliä, kuinka nopeasti punkki poistuu kehosta: infektio pääsee elimistöön välittömästi pureman hetkellä yhdessä hyönteisen syljeneritteiden kanssa.
Hyökkäyksen aikana punkki puree ihoa rikkoen sen eheyden. Osa taudinaiheuttajasta asettuu suoraan haavaan, loput leviävät verenkierron ja imusolmukkeiden mukana koko kehoon ja jäävät imusolmukkeisiin.
Erythema migransia pidetään yksiselitteisenä ja tyypillisenä merkkinä borrelioosin eli Lymen taudin puhkeamisesta. Kliinisen kuvan laajeneminen ja useiden elinten infektioiden alkaminen havaitaan noin neljä viikkoa erytheman alkamisen jälkeen. Noin 30 prosentilla borrelioosipotilaista ei kuitenkaan esiinny erythema migrania. Asiantuntijat pitävät tätä ihmisen immuniteetin yksilöllisillä erityispiirteillä sekä tunkeutuneen infektion määrällä ja bakteerien virulenssilla.
Tartuntatauteja aiheuttava aine tunkeutuu kudoksiin ja syvimpiin kerroksiin imusuonten kautta. Kehittyy allergisen komponentin omaava tulehdusprosessi. Eksudatiivisia, proliferatiivisia prosesseja tapahtuu suojaavan ja retikuloendoteliaalijärjestelmän solujen, lymfosyyttien ja makrofagien osallistuessa. Taudinaiheuttaja sitoutuu, koska rakenteet havaitsevat sen vieraana aineena. Samalla solujen lisääntyminen stimuloituu ja purema-alueen kudosvauriot paranevat.
Suoraan migratoiva eryteema on seurausta ihon verisuoniverkoston liiallisesta reaktiosta, verenkierron estymisestä ja lisääntyneestä plasman paineesta kapillaariverisuonissa. Tämän seurauksena tietty määrä plasmaa vapautuu dermikseen, alkaa turvotus ja terveen ihon yläpuolelle kehittyy läiskä. Dermiksen edelle siirtyy verisuonijärjestelmän T-lymfosyyttejä: ne hallitsevat "kutsumattomia vieraita" ja tuhoavat jäljellä olevan taudinaiheuttajan. Eryteema saa alkunsa pureman keskialueelta. Alkuperäisen leesion alueella tulehdusreaktio laantuu ja reunat jatkavat laajenemistaan T-lymfosyyttien ja dermiksen solurakenteiden kustannuksella. Migratiivisella eryteemalla on taipumus lisääntyä keskipakoisvaikutuksesta.
Oireet migrans-erythema
Pureman iholle muodostuu punertava papule, joka kasvaa läpimitaltaan ("leviää") päivittäin. Tämä suurentuminen voi kestää yhdestä useisiin viikkoihin. Täplän läpimitta on usein yli 50 mm. Papuleen suurentuessa eryteeman keskiosa vaalenee.
Samanlainen reaktio esiintyy puremakohdassa: useimmiten purema vaikuttaa ylävartaloon, pakaroihin ja raajoihin. Täplän reunat ovat yleensä litistyneet, ilman kuoriutumisen merkkejä. Patologiaa ei juurikaan löydy jalkapohjien ja kämmenten pinnoilta.
Krooninen erythema migrans on tarttuva dermatoosi, jonka aiheuttavat punkin pureman jälkeen kudoksiin tunkeutuneet borreliabakteerit. Joillakin uhreilla erythema migransin lisäksi on vakavampia taudin oireita, erityisesti aivokalvontulehdus.
Puremakohta on yleensä violetin punertava täplä, joka tulee näkyviin tietyn ajan kuluttua vauriosta. Patologinen elementti laajenee nopeasti ja saa soikean, puoliympyrän tai renkaan muotoisen muodon. Täplän keskimääräinen koko on 50–150 mm. Yleensä ihmistä puree vain yksi hyönteinen, joten täplä on yleensä yksittäinen.
Subjektiiviset tuntemukset ovat enimmäkseen poissa, ihon punoituksen taustalla ei ole valituksia. Jonkin ajan kuluttua erythema migrans häviää vähitellen, jättäen usein jälkeensä omituisen jäljen pigmenttiläiskän muodossa, joka myös litistyy ja vaalenee ajan myötä.
Yksittäiset potilaat voivat valittaa pistelyä, lievää kutinaa ja yleistä epämukavuutta. Jos komplikaatioita ilmenee, kliininen kuva laajenee ja täydentyy uusilla merkityksellisillä oireilla. [ 4 ]
Ensimmäiset merkit
Punkkien levittämä erythema migrans ilmenee yleensä 3–30 päivää punkin pureman jälkeen. Joissakin tapauksissa itämisaika voi kuitenkin kestää jopa 90 päivää.
Eryteema-alue näyttää vaaleanpunaiselta tai punertavalta täplältä, jossa on hyönteisen pureman kohdassa papule. Muodostelmalla on pieni kupera muoto, jonka ääriviivat kasvavat ja muuttuvat jatkuvasti. Kosketettaessa voi tuntea lievää lämpöä. Kun se laajenee, keskialue vaalenee ja eryteema saa renkaan muotoisen ulkonäön. Alkuvaiheessa joillakin potilailla voi esiintyä lievää kutinaa ja kipua.
Muita taustalla olevia oireita voivat olla:
- Unihäiriöt;
- Lievä lämpötilan nousu;
- Heikkous, jatkuva väsymyksen tunne;
- Päänsärky, huimaus.
Vaiheet
Lymen taudin erythema migransilla on kolme vaihetta:
- Lokalisoitu varhain;
- Levitetty varhain;
- Myöhään.
Varhaisen ja myöhäisen vaiheen välillä on yleensä aikaa ilman ilmeisiä oireita.
Puretaanpa jokainen vaihe erikseen.
- Borrelioosin erythema migrans on varhainen perusoire, jota esiintyy useimmilla potilailla. Sen kehittymisen alkuvaiheessa punertava, papuleja muistuttava täplä ilmestyy punkin pureman alueelle iholle. Oire ilmenee noin kuukauden kuluttua puremasta, mutta se voi ilmetä aikaisemmin – jopa kolmantena tai neljäntenä päivänä. On tärkeää, etteivät kaikki potilaat tiedä joutuneensa hyönteisen hyökkäyksen kohteeksi: monet eivät huomaa sitä eivätkä siksi aluksi kiinnitä punoitukseen huomiota. Ajan myötä punoittava alue "leviää", ja keski- ja reuna-alueiden väliin muodostuu kirkas vyöhyke. Keskusta voi joskus paksuuntua. Hoitamattomana erythema migrans häviää yleensä noin kuukauden kuluessa.
- Diseminoitunut varhainen vaihe osoittaa merkkejä taudinaiheuttajan leviämisestä koko kehoon. Ensimmäisen vaiheen päätyttyä ja hoitamattoman erythema migransin häviämisen jälkeen iholle ilmestyy lukuisia rengasmaisia toissijaisia elementtejä, joilla ei ole tiivistynyttä keskiosaa. Lisäksi ilmenee neuromyalgiaa ja flunssan kaltaisia oireita (yleinen epämukavuus, niskakyhmyjen lihasten jäykkyys ja kuume). Tällaiset oireet kestävät joskus useita viikkoja. Kliinisen kuvan epäspesifisyyden vuoksi tauti diagnosoidaan usein väärin, joten hoito määrätään väärin. Joillakin potilailla esiintyy edellä mainittujen oireiden lisäksi lannekipua, ruoansulatushäiriöitä, kurkkukipua, pernan ja imusolmukkeiden suurenemista. Erythema migransin toisen vaiheen kliininen kuva on usein epävakaa ja muuttuu nopeasti, mutta jatkuvia oireita ovat yleinen huonovointisuus ja voimattomuus, jotka kestävät melko pitkään - yli kuukauden. Joillakin potilailla esiintyy fibromyalginen oireyhtymä, jolle on ominaista laajalle levinnyt kipu ja väsymys. Erythema migransin merkit iholla voivat ilmestyä uudelleen välittömästi, mutta lievempänä versiona. Neurologiset häiriöt liittyvät (noin 15 %:ssa tapauksista) ennen niveltulehduksen kehittymistä. Useimmiten tällaisia häiriöitä edustavat lymfosyyttinen aivokalvontulehdus, kallon neuriitti ja radikuloneuropatiat. Sydänlihassairauksia (myoperikardiitti, eteis-kammiotukokset) havaitaan alle 10 %:ssa tapauksista.
- Jos jatkohoitoa ei tehdä, erythema migrans ja tarttuvat leesiot etenevät seuraavaan, myöhäiseen vaiheeseen, joka kehittyy useita kuukausia tai jopa vuosia punkkien levittämän leesion jälkeen. Useimmille potilaille kehittyy niveltulehdus, ja nivelet turpoavat ja kivuliaiksi. Bakerin kystojen muodostuminen ja jopa repeäminen on mahdollista. Taudin yleisiä oireita ovat yleinen epämukavuus, heikkous ja lievä lämpötilan nousu. Hoidon puuttuessa kehittyy surkastumista kroonisen akrodermatiitin, polyneuropatian ja enkefalopatian muodossa.
Lomakkeet
Eryteema on ihon epänormaalia punoitusta tai punertavia ihottumia, jotka johtuvat lisääntyneestä verenvirtauksesta kapillaareihin – eikä ongelma kaikissa tapauksissa johdu Borrelia spirokeettojen pääsystä kudoksiin. Erythema migrans luokitellaan useisiin muunnelmiin, ja jokaisella on omat erityiset oireensa ja syynsä.
- Darierin erythema migrans on harvinainen ja huonosti ymmärretty sairaus. Se ilmenee Epstein-Barrin viruksen aiheuttaman piilevän virusinfektion pahenemisoireiden taustalla. Tämän tyyppisen eryteeman patogeneesi on edelleen epäselvä.
- Vaeltava kyhmyruusu on rasvakudoksessa esiintyvä tulehdusprosessi (pannikuliitti), jolle on ominaista punertavien tai violetinpunaisten, käsin kosketeltavien ja kivuliaiden ihonalaisten kyhmyjen esiintyminen useammin jaloissa. Patologia syntyy systeemisen taudin provosoinnista streptokokki-infektion, enterokoliitin ja sarkoidoosin avulla.
- Nekrolyyttistä erythema migrania aiheuttaa glukagonooman kehittyminen, joka syntyy haiman α-soluista diabetes mellitusta sairastavilla potilailla. Patologia ilmenee syklisenä eryteemaattisena ihottumana, jonka reunoilla on pinnallisia rakkuloita, joihin liittyy kutinaa tai polttavaa tunnetta. Histologisessa tutkimuksessa havaitaan epidermiksen ylempien kerrosten nekroosia turvotuksen ja nekrotisoituneiden keratinosyyttien keratinosyytien keratiinisyytteinä.
- Erythema migrans Afzelius Lipschutz on yleisin patologian tyyppi, joka on punkkiborrelioosin (Lymen taudin) kehittymisen alkuvaihe.
- Gammelin erythema migrans on kutiseva, juovikas ja seppelemäinen ihottuma, joka esiintyy kehon onkologisten prosessien taustalla. Eryteema on ulkonäöltään satoja rengasmaisia, urtikariaa muistuttavia elementtejä, jotka ovat hajallaan koko vartalon alueella. Usein läiskä on samanlainen kuin puun viilto tai tiikerin ihottuma. Taudin pääpiirre on nopea ääriviivojen muutos, mikä oikeuttaa täysin nimen vaeltava (muuttuva) punoitus.
Komplikaatiot ja seuraukset
Erythema migrans häviää useimmiten noin kuukauden kuluttua oireiden alkamisesta (joskus useiden kuukausien kuluttua). Iholle jää ohimenevää hilseilyä, pigmenttiläiskiä. Potilas kokee jonkin aikaa lievää kutinaa, tunnottomuutta ja vähentynyttä kipuherkkyyttä.
Jos erythema migrania ei hoideta tai hoidetaan väärin, patologia muuttuu krooniseksi: kasvava tulehdusprosessi edistää atrofisten ja degeneratiivisten häiriöiden kehittymistä - pääasiassa hermostossa. Potilailla alkaa olla univaikeuksia, tarkkaavaisuus ja muisti heikkenevät, esiintyy emotionaalista labiiliutta ja jatkuvaa ahdistuksen tunnetta. Koska tällaiset reaktiot ovat seurausta hermokuitujen demyelinaatiosta, potilaalla etenee enkefalomyeliitti ja kehittyy enkefalopatia, johon liittyy epileptisiä kohtauksia. Aivohermot (näköhermo, vestibulocochleaarinen hermosto) voivat vaurioitua. Patologisia oireita ovat esimerkiksi tinnitus, huimaus, näöntarkkuuden heikkeneminen ja näköhavainnon vääristyminen. Selkäydinvaurion lisävaurioiden myötä tunnottomuus häiriintyy ja missä tahansa nikamaosastossa esiintyy tunnottomuutta.
Diagnostiikka migrans-erythema
Tartuntatautien lääkäri tekee erythema migransin diagnoosin ottaen huomioon potilaan tutkimisesta ja haastattelusta saadut tiedot. Useimmissa tapauksissa silmämääräinen tutkimus riittää diagnoosin tekemiseen, erityisesti jos kyseessä on todistettu punkin purema. Varhaisessa vaiheessa laboratoriodiagnoosi ei ole niin informatiivinen, koska erythema migrans havaitaan ennen kuin serologiset testit antavat positiivisia tuloksia. [ 5 ]
Taudin tarttuvan luonteen varmistamiseksi suoritetaan verikokeita (Borrelia-vasta-aineet, entsyymi-immunosorbenttimääritys tai ELISA). Tutkimus katsotaan positiiviseksi, jos havaitaan seuraavat indikaattorit:
- Borrelia-vasta-aineiden IgM-suhde on 1:64 tai enemmän;
- IgG Borreliaa vastaan on 1:128 tai enemmän.
Tällaiset tutkimukset eivät aina ole suuntaa antavia, joten ne suoritetaan useita kertoja tietyllä aikavälillä.
Lymen taudin endeemisillä alueilla monet potilaat hakeutuvat lääkäriin taudin samankaltaisten oireiden vuoksi, mutta ilman erythema migransin merkkejä. Tällaisilla henkilöillä kohonnut IgG-tiitteri normaalia IgM-tiitteriä vastaan voi viitata aiempaan infektioon, mutta ei akuuttiin tai krooniseen infektioon. Tällaiset tapaukset voivat johtaa pitkittyneeseen ja tarpeettomaan antibioottihoitoon, jos niitä tulkitaan väärin.
Instrumentaalidiagnostiikkaan kuuluu erilaisten biomateriaalien mikroskopia: veri, aivo-selkäydinneste, imusolmukkeet, nivelneste, kudosbiopsianäytteet jne. Viljelmätestit ovat suhteellisen harvinaisia, koska borrelioosiviljelmien itäminen on melko työvoimavaltainen ja aikaa vievä prosessi.
Jos ihottumaa erythema migransin muodossa ei ole, oikean diagnoosin tekeminen vaikeutuu.
Differentiaalinen diagnoosi
Kliinisistä oireista riippuen erythema migrans on usein erotettava muista sairauksista:
- Akuutti hengitystieinfektio;
- Vaaleanpunaiset vyöruusut;
- Erytemaattinen turvotus;
- Allerginen prosessi vastauksena hyönteisen puremaan.
Etelä-Amerikan osavaltioissa ja Atlantin rannikolla Amblyomma americanum -hyönteisten puremat voivat aiheuttaa erythema migransin kaltaisen ihottuman, johon liittyy epäspesifisiä systeemisiä oireita. Borrelioosin kehittyminen tässä tilanteessa ei kuitenkaan ole mahdollista.
Kuka ottaa yhteyttä?
Hoito migrans-erythema
Keskivaikeaa tai monimutkaista erythema migrania sairastavat potilaat otetaan infektiotautien osastohoitoon. Lieviä tapauksia voidaan hoitaa avohoidossa.
Tartuntataudin aiheuttajan neutraloimiseksi käytetään tetrasykliiniryhmän antibiootteja tai puolisynteettisiä penisilliinejä (injektiot ja lääkkeiden sisäinen anto). Kroonisessa erythema migransissa on tarkoituksenmukaista käyttää uusimman sukupolven kefalosporiinilääkkeitä (erityisesti keftriaksonia ). [ 6 ]
On pakollista suorittaa ja oireenmukaista hoitoa:
- Vieroitushoito, happo-emästasapainon korjaus (glukoosi-suolaliuosten anto);
- Turvotuksen hoito (diureettien antaminen Furosemidin, Reoglumanin muodossa).
Kudosten kapillaariverenkierron optimoimiseksi määrätään:
- Sydän- ja verisuonilääkkeet ( Cavinton, Trental, Instenon);
- Antioksidantit (tokoferoli, askorbiinihappo, aktovegiini );
- Nootrooppiset lääkkeet, B-ryhmän vitamiinit;
- Kipulääkkeet ja tulehduskipulääkkeet ( indometasiini, parasetamoli, meloksikaami);
- Neuromuskulaarisia prosesseja optimoivat aineet (Proserin, Distigmine).
Hoito on pitkäaikainen, lääkärin määräämä yksilöllisesti.
Ennaltaehkäisy
Erythema migransin ehkäisyyn käytetään samoja perusmenetelmiä kuin borrelioosi-infektion ehkäisyyn.
On tärkeää kiinnittää huomiota oikeisiin vaatetusvalintoihin töihin mennessä, ulkona levätessä, puistossa tai metsässä kävellessä. Päähineen käyttö on pakollista, olipa se sitten hattu, panama tai huivi. Vaatteet on parempi valita vaaleita ja pitkähihaisia. Ihannetapauksessa, jos käsien ja säärien alueella hihansuut ovat tiheät, käytä kuminauhaa. Kengät tulisi olla suljetut.
Vaatteisiin ja paljaisiin kehon osiin (kasvoja lukuun ottamatta) on suositeltavaa levittää erityisiä karkotteita - ulkoisia valmisteita, jotka torjuvat hyönteisiä, mukaan lukien punkkeja.
Kun palaat kotiin – kävelyn, levon tai työvuoron jälkeen – sinun tulee tarkastaa huolellisesti vaatteesi, vartalosi ja hiuksesi punkkien varalta.
On myös tarpeen tietää hyönteisen poistamisen perussäännöt, jos se tunkeutuu kehoon. Punkki tulee ottaa tiukasti kiinni ihoon tunkeutumiskohdasta puhtailla pinseteillä tai pitää hyönteistä suorassa kulmassa puhtailla sormilla, kiertää sitä ja vetää ulos. Puremakohta tulee käsitellä antiseptisellä liuoksella (esimerkiksi alkoholivoiteella, vodkalla jne.). Punkki on suositeltavaa laittaa puhtaaseen purkkiin ja viedä lähimpään terveys-epidemiologiseen asemaan (SES) tartunnan todennäköisyyden arvioimiseksi. Jos hyönteistä ei ole mahdollista tutkia, se poltetaan.
Tuloksena olevaa haavaa tarkastetaan säännöllisesti ja ruumiinlämpöä mitataan neljän viikon ajan. Tämä on välttämätöntä, jotta ensimmäiset patologian merkit havaitaan ajoissa. Lääkäriin hakeutumisen tulisi olla pakollista, jos sairastuneella alueella havaitaan seuraavia oireita:
- Punoitusta kirkkaasti merkittyjen ääriviivojen kanssa, halkaisijaltaan vähintään 30 mm;
- Päänsärky, tuntemattomasta syystä johtuva huimaus;
- Lannerangan kipu;
- Lämpötilan nousu yli 37,4 astetta.
Jotkut asiantuntijat suosittelevat antibioottien (penisilliini, tetrasykliinisarja, kefalosporiinit) profylaktista antoa punkin pureman jälkeen:
- Viiden päivän kuluessa, jos antibioottihoito aloitettiin pureman ensimmäisestä päivästä;
- 14 päivän kuluessa, jos puremasta on kulunut kolme päivää tai enemmän.
Antibioottien itsehoito on mahdotonta hyväksyä: tartuntatautilääkäri määrää lääkkeen epäilysten ja oireiden perusteella.
Ennuste
Elämän ennuste on suotuisa. Hoitamattomana sairaus voi kuitenkin kroonistua, jolloin hermosto ja nivelet vaurioituvat entisestään ja työkyky heikkenee ja vammautuu. Monissa tapauksissa potilaiden on rajoitettava ammatillista toimintaansa, jos siihen liittyy liiallista kuormitusta sairastuneille elimille.
Nykyaikainen lähestymistapa erythema migransin hoitoon edellyttää aina monimutkaista vaikutusta: juuri tällaisissa olosuhteissa voimme puhua potilaiden suurimmasta tehokkuudesta ja suotuisasta ennusteesta.

