Lääketieteen asiantuntija
Uudet julkaisut
Scarlatina
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
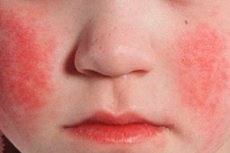
Epidemiologia
Tartunnan lähde ja reservuaari ovat potilaat, joilla on tonsilliitti, tulirokko ja muita kliinisiä hengitysteiden streptokokki-infektion muotoja, sekä terveet A-ryhmän streptokokkien kantajat. Potilas on vaarallisin muille sairauden kolmanteen viikkoon asti. A-ryhmän streptokokkien kantajuus on laajalle levinnyttä väestössä (15–20 % terveestä väestöstä); monet kantajat erittävät taudinaiheuttajaa pitkän ajan (kuukausien ja vuosien) kuluessa.
Skarlatiini tarttuu aerosolien (ilmassa olevien) ja kosketuksen (ruoka- ja kotitalouskosketuksen) välityksellä. Tartunta tapahtuu läheisessä, pitkäaikaisessa kontaktissa sairaan henkilön tai taudinkantajaan.
Ihmisten luonnollinen alttius tulirokokkiin on korkea. Tulirokkoa esiintyy henkilöillä, joilla ei ole antitoksista immuniteettia, kun he ovat saaneet tartunnan streptokokkibakteerien toksigeenisillä kannoilla, jotka tuottavat erytrogeenisiä toksiineja tyyppejä A, B ja C. Tartunnan jälkeinen immuniteetti on tyyppispesifinen; toisen serovarin streptokokkien tyypin A infektoituna toinen infektio on mahdollinen.
Skarlatiini on laajalle levinnyttä, mutta yleisempää alueilla, joilla on kohtalainen ja kylmä ilmasto. Vuosina 1994–2002 suurin osa tapauksista oli lapsia (96,4 %). Skarlatiinin esiintyvyys kaupunkiväestössä on huomattavasti korkeampi kuin maaseudulla asuvien keskuudessa. Pitkäaikaisen ja kuukausittaisen skarlatiinin ilmaantuvuuden kokonaistaso ja dynamiikka määräytyvät pääasiassa esikouluikäisten lasten esiintyvyyden mukaan järjestäytyneissä ryhmissä. Lastenhoitolaitoksissa olevat lapset sairastuvat vuosittain 3–4 kertaa useammin kuin kotona kasvatetut lapset. Tämä ero on selkein kahden ensimmäisen elinvuoden lasten ryhmässä (6–15 kertaa), kun taas 3–6-vuotiaiden lasten keskuudessa se on vähemmän havaittavissa. Näissä samoissa ryhmissä havaitaan korkeimmat terveiden kantajien luvut. Esikouluissa skarlatiinipesäkkeiden osuus, joissa oli yksi tautitapaus, oli 85,6 %.
Skarlatiinin ilmaantuvuudella on voimakas syksy-talvi-kevät -kausiluonteisuus. Kausiluonteinen ilmaantuvuus muodostaa 50–80 % vuodessa rekisteröidyistä tapauksista. Ilmaantuvuuden pienin havaitaan heinäkuusta elokuuhun; suurin - marraskuusta joulukuuhun ja maaliskuusta huhtikuuhun. Ilmaantuvuuden kausiluonteisen kasvun ajoitukseen vaikuttavat ratkaisevasti organisoituneen ryhmän muodostuminen tai uudistuminen ja sen koko. Ryhmän koosta, sen muodostumisen ja toiminnan ominaisuuksista (suuret lasten virkistyskeskukset, sotilasyksiköt jne.) riippuen streptokokki-infektion ilmaantuvuus kasvaa 11–15 päivän kuluttua, ja sen maksimiluvut havaitaan 30–35 päivää ryhmän muodostamisen jälkeen. Esikouluikäisissä lastenlaitoksissa ilmaantuvuuden kasvu havaitaan yleensä 4–5 viikon kuluttua, ja suurin ilmaantuvuus on 7–8. viikolla ryhmän muodostamisesta. Organisoiduissa ryhmissä, jotka uusitaan kerran vuodessa, havaitaan yksi kausiluonteinen tulirokon lisääntyminen. Kaksinkertaisen uusimisen yhteydessä havaitaan kaksinkertainen kausiluonteinen ilmaantuvuuden kasvu, mikä on erityisen ominaista sotilasjärjestöille.
Skarlatiinin epidemiologian erityispiirteisiin kuuluu ilmaantuvuuden ajoittaiset nousut ja laskut. 2–4 vuoden välein havaitaan pidempiä aikavälejä (40–45 vuotta), joiden seurauksena tapausten määrä kasvaa merkittävästi. Yleensä sadan vuoden aikana kirjataan kolme suurta ilmaantuvuuden nousu- ja laskusykliä. Viime vuosina on saavutettu epidemioiden väliselle jaksolle ominainen pienin ilmaantuvuusaste (50–60 tapausta 100 000 asukasta kohden).
NI Nisevichin (2001) mukaan antibioottien löytäminen ja niiden laaja käyttö vaikuttivat merkittävästi scarlet-kuumeen kulun ja lopputuloksen luonteeseen 1900-luvun puolivälissä.
Skarlatiinin kulun kehitys 1900-luvulla riippuen annetusta hoidosta
Vuosi |
Komplikaatiot, % |
Kuolleisuus, % |
Hoito |
1903 |
66 |
22.4 |
Oireinen |
1910 |
60 |
13.5 |
- |
1939 |
54 |
4.3 |
Sulfonamidit |
1940 |
54 |
2,3 |
Sulfonamidit |
1945 |
53 |
0,44 |
Penisilliinihoito vaikeissa muodoissa |
1949 |
28.7 |
0 |
Penisilliinihoito kaikille potilaille |
1953 |
4.4 |
0 |
Pakollinen penisilliinihoito kaikille potilaille ja samanaikainen osastojen varaaminen |
Synnyssä
Taudinaiheuttaja pääsee ihmiskehoon nielun ja nenänielun limakalvojen kautta; harvinaisissa tapauksissa infektio on mahdollinen sukupuolielinten limakalvojen tai vaurioituneen ihon kautta (extrabukkaalinen tulirokko). Bakteerien kiinnittymiskohtaan muodostuu tulehduksellinen-nekroottinen pesäke. Tarttuva-toksinen oireyhtymä kehittyy erytrogeenisen toksiinin (Dickin toksiinin) pääsyn seurauksena verenkiertoon sekä streptokokkisoluseinän peptidiglykaanin vaikutuksesta. Toksinemian seurauksena pienien verisuonten laajeneminen tapahtuu kaikissa elimissä, mukaan lukien iho ja limakalvot, ja ilmenee tyypillinen ihottuma. Tartuntaprosessin kehittymisen aikana syntyvien ja toksiinien sitoutumisen seurauksena antitoksisten vasta-aineiden tuotanto ja kertyminen sekä niiden sitoutuminen toksiineihin heikentävät myrkytysoireita ja ihottuma häviää vähitellen. Samalla ilmenee kohtalaisia perivaskulaarisen infiltraation ja dermiksen turvotuksen merkkejä. Epidermis kyllästyy eritteellä, ja epidermiksen solut keratinisoituvat, mikä johtaa ihon kuoriutumiseen tulirokkoihottuman laannuttua. Kämmenien ja jalkapohjien epidermiksen paksujen kerroksien kuoriutumisen suurilevyinen luonne voidaan selittää sillä, että näillä alueilla keratinisoituneiden solujen välillä on vahva yhteys.
Streptokokkisoluseinän komponentit (A-ryhmän polysakkaridi, peptidiglykaani, M-proteiini) ja solunulkoiset tuotteet (streptolysiinit, hyaluronidaasi, DNA-aasi jne.) aiheuttavat DTH-reaktioiden kehittymistä, autoimmuunireaktioita, immuunikompleksien muodostumista ja kiinnittymistä sekä hemostaasin häiriöitä. Monissa tapauksissa niitä voidaan pitää sydänlihastulehduksen, glomerulonefriitin, arteriitin, endokardiitin ja muiden immunopatologisten komplikaatioiden aiheuttajana. Suunielun limakalvon imusuonten kautta taudinaiheuttajat pääsevät alueellisiin imusolmukkeisiin imusuonten kautta, missä ne kerääntyvät, ja niihin liittyy tulehdusreaktioita, joihin liittyy nekroosipesäkkeitä ja leukosyyttien infiltraatiota. Seuraava bakteremia voi aiheuttaa mikro-organismien pääsyn eri elimiin ja järjestelmiin ja märkivien-nekroottisten prosessien muodostumista niissä (märkivä imusolmuketulehdus, välikorvatulehdus, ohimoalueen luukudoksen vauriot, kovakalvo, ohimoontelot jne.).
Oireet tulirokko
Skarlatiinin itämisaika on 1-10 (yleensä 2-4) päivää. Skarlatiini luokitellaan tyypin ja vakavuuden mukaan. Tyypillistä on skarlatiini, johon liittyy kuume-myrkytysoireyhtymä, kurkkukipu ja ihottuma. Epätyypillinen skarlatiini - pyyhkiytyvä, nielun ulkopuolinen (palovamma, haava, synnytyksen jälkeinen) sekä vakavimmat muodot - verenvuotoinen ja hypertoksinen. Vaikeusasteen mukaan erotetaan lieviä, keskivaikeita ja vaikeita muotoja. Skarlatiinin tyypillisiä oireita ovat ensinnäkin äkillinen puhkeaminen. Joissakin tapauksissa jo taudin ensimmäisinä tunteina lämpötila nousee korkeaksi, esiintyy vilunväristyksiä, heikkoutta, huonovointisuutta, päänsärkyä, takykardiaa, joskus vatsakipua ja oksentelua. Korkean kuumeen aikana taudin ensimmäisinä päivinä potilaat ovat innostuneita, euforisia, liikkuvia tai päinvastoin hitaita, apaattisia ja uneliaita. On korostettava, että skarlatiinin nykyaikaisessa kulussa ruumiinlämpö voi olla matala.
Alusta alkaen potilaat valittavat kurkkukipua niellessä. Tutkimuksessa havaitaan kirkas, diffuusi hyperemia nielurisoissa, nielukaareissa, kitakielekkeessä, pehmeässä kitalaessa ja nielun takaseinämässä ("liekehtivä nielu"). Hyperemia on voimakkaampaa kuin tavallisessa katarraalisessa tonsilliitissa ja rajoittuu jyrkästi kohtaan, jossa limakalvo siirtyy kovaan kitalaeseen.
Follikulaarinen tai lakunaarinen tonsilliitti voi kehittyä: mukopulentteja, fibriinisiä tai nekroottisia plakkeja ilmestyy suurentuneisiin, jyrkästi hypereemisiin ja löystyneisiin nielurisoihin erillisten pienten tai harvemmin syvien ja laajalle levinneiden pesäkkeiden muodossa. Samanaikaisesti kehittyy alueellinen imusolmuketulehdus: etummaiset kaulan imusolmukkeet ovat tiheät ja kivuliaat tunnusteltaessa. Kieli on peittynyt harmahtavanvalkoiseen plakkiin, ja taudin 4.-5. päivänä se kirkastuu, saa kirkkaan punaisen värin vadelmanvärisellä sävyllä ("vadelmakieli"); kielen nystyrät ovat liikakasvuisia. Vaikeissa tulirokkotapauksissa samanlainen "vadelma" väri havaitaan myös huulilla. Tähän mennessä tonsilliitin oireet alkavat taantua, mutta nekroottiset plakit häviävät paljon hitaammin. Sydän- ja verisuonijärjestelmästä takykardia määritetään kohtuullisen verenpaineen nousun taustalla.
Skarlatiinin aiheuttama ihottuma, johon liittyy ihon punoitusta, ilmenee taudin 1.–2. päivänä. Ihottuma on tärkeä taudin diagnostinen merkki. Aluksi pieniä pistemäisiä alueita ilmestyy kasvojen, kaulan ja ylävartalon iholle, sitten ihottuma leviää nopeasti raajojen koukistajiin, rintakehän ja vatsan sivuille sekä reisien sisäosiin. Monissa tapauksissa valkoinen dermografia on selvästi havaittavissa. Tärkeä merkki tulirokosta on ihottuman paksuuntuminen tummanpunaisina raidoina luonnollisten poimujen kohdissa, esimerkiksi kyynärpäässä, nivusissa (Pastian oire) ja kainaloissa. Joskus esiintyy runsaasti yhteen kasaantuneita pieniä pistemäisiä alueita, jotka luovat kuvan jatkuvasta eryteemasta. Kasvoilla ihottuma sijaitsee kirkkaan punaisilla poskilla, vähäisemmässä määrin otsassa ja ohimoilla, kun taas nenän ja huulien kolmio on ihottumaton ja kalpea (Filatovin oire). Kämmenen ihoa painettaessa ihottuma tällä alueella häviää tilapäisesti (kämmenoire). Verisuonten lisääntyneen haurauden vuoksi pieniä petekioita voi esiintyä nivelten taitoksissa sekä paikoissa, joissa iho altistuu kitkalle tai joita vaatteet painavat. Pistemäisten pullistumien lisäksi yksittäisiä miliaarielementtejä esiintyy pieninä, nuppineulanpään kokoisina kuplina, jotka ovat täynnä kirkasta tai sameaa nestettä. Endoteelioireet (Rumpel-Leeden puristusside, "kuminauha", Konchalovsky-oire) ovat positiivisia.
Tyypillisen tulirokkoihottuman ohella voi esiintyä pieniä rakkuloita ja makulopapulaarisia elementtejä. Ihottuma voi ilmetä myöhään, vasta sairauden 3.–4. päivänä, tai olla poissa. 3.–5. päivään mennessä potilaan terveydentila paranee, lämpötila alkaa vähitellen laskea, ihottuma kalpenee, häviää vähitellen ja 1.–2. viikon loppuun mennessä sen korvaa hienojakoinen (kämmenissä ja jalkapohjissa – suurilevyinen) ihon kuorinta.
Ihottuman voimakkuus ja sen häviämiseen kuluva aika vaihtelevat. Joskus lievässä tulirokkotapauksessa niukka ihottuma häviää muutaman tunnin kuluessa ilmestymisestään. Ihon kuoriutumisen vakavuus ja kesto ovat suoraan verrannollisia edeltävän ihottuman runsauteen.
Toksis-septistä muotoa pidetään tyypillisenä tulirokkomuotona. Tämän tyyppisen tulirokon oireita aikuisilla havaitaan harvoin. Tyypillisiä ovat nopea puhkeaminen hypertermialla, verisuonten vajaatoiminnan nopea kehittyminen (vaimennetut sydänäänet, verenpaineen lasku, tiheä pulssi, kylmät raajat) ja ihon verenvuodot. Seuraavina päivinä esiintyy infektioallergisia (sydämen, nivelten ja munuaisten vaurioita) tai septisiä (lymfadeniitti, nekroottinen tonsilliitti, välikorvatulehdus jne.) komplikaatioita.
Ekstrafarynksaalinen (ekstrabukkaalinen) tulirokko
Infektioportti on ihovaurioiden (palovammojen, haavojen, synnytyskanavan, streptoderma-pesäkkeiden jne.) kohta. Ihottuma leviää yleensä taudinaiheuttajan sisäänpääsykohdasta. Tässä harvinaisessa taudin muodossa ei ole tulehduksellisia muutoksia suunielussa ja kaulan imusolmukkeissa. Lymfadeniitti esiintyy infektion sisääntuloportin lähellä.
Piilevät tulirokkomuodot. Usein aikuisilla. Ominaista on lievä myrkytys, nuhamainen tulehdus suunielussa, niukka, vaalea ja nopeasti häviävä ihottuma. Aikuisilla taudin vakava kulku on mahdollinen - toksinen-septinen muoto.
Mikä häiritsee sinua?
Komplikaatiot ja seuraukset
Komplikaatioiden patogeneesi perustuu kolmeen tekijään: allergiaan, uudelleeninfektioon ja superinfektioon. Yleisimpiä komplikaatioita ovat märkivä ja nekroottinen imusolmuketulehdus, märkivä välikorvatulehdus, poskiontelotulehdus, märkivä niveltulehdus sekä infektioallergisen alkuperän komplikaatiot, jotka ovat yleisempiä aikuisilla - diffuusi glomerulonefriitti, sydänlihastulehdus, synoviitti.
Indikaatiot muiden asiantuntijoiden konsultoinnille
- Korva-, nenä- ja kurkkutautien erikoislääkäri (välikorvatulehdus, poskiontelotulehdus).
- Kirurgi (märkivä imusolmuketulehdus).
- Reumatologi (märkivä imusolmuketulehdus).
Diagnostiikka tulirokko
Scarlet-kuumeen kliininen diagnoosi perustuu seuraaviin tietoihin:
- taudin akuutti puhkeaminen, kuume, myrkytys;
- akuutti katarraali, katarraali-märkivä tai nekroottinen tonsilliitti;
- runsas, pistemäinen ihottuma ihon luonnollisissa poimuissa.
Scarlet-kuumeen laboratoriodiagnostiikka rekisteröi seuraavat muutokset:
- neutrofiilinen leukosytoosi vasemmalle siirtymällä, lisääntynyt ESR;
- runsas beeta-hemolyyttisten streptokokkien kasvu kylvettäessä materiaalia infektiokohdasta veriagarille;
- streptokokkiantigeenien vasta-ainetiitterien lisääntyminen: M-proteiini, A-polysakkaridi, streptolysiini O jne.
Taudinaiheuttajan puhdasta viljelmää ei käytännössä eristetä taudin tyypillisen kliinisen kuvan ja bakteerien laajalle levinneen levinneisyyden vuoksi terveillä yksilöillä ja potilailla, joilla on muita streptokokki-infektion muotoja. Pikadiagnostiikassa käytetään RCA:ta, joka määrittää streptokokki-antigeenin.
Mitä on tutkittava?
Mitä testejä tarvitaan?
Differentiaalinen diagnoosi
Skarlatiini on erotettava tuhkarokosta, vihurirokosta, pseudotuberkuloosista ja lääkedermatiitista.
Tuhkarokolle on ominaista nuhavaihe (sidekalvotulehdus, valonarkuus, kuiva yskä), Belsky-Filatov-Koplik-läiskät, vaiheittainen ihottuma, suuri makulopapulaarinen ihottuma vaalean ihon taustalla.
Vihurirokossa myrkytys on lievästi ilmaistu tai puuttuu kokonaan; tyypillistä on takimmaisten kohdunkaulan imusolmukkeiden suureneminen; pienipilkkuinen ihottuma vaalean ihon taustalla, runsaammin raajojen selässä ja ojennuspinnoissa.
Lääkkeiden aiheuttamassa sairaudessa ihottuma on runsaampaa nivelten lähellä, vatsassa ja pakaroissa. Ihottuman polymorfismi on tyypillistä: pistemäisten ihottumien ohella esiintyy papulaarisia ja urtikariamaisia elementtejä. Muita tulirokon kliinisiä oireita eivät ole: tonsilliitti, imusolmuketulehdus, myrkytys, kielen tyypillinen ulkonäkö jne. Stomatiittia esiintyy usein.
Pseudotuberkuloosissa havaitaan usein suoliston toimintahäiriöitä, vatsakipuja ja nivelkipuja. Ihottuman elementit ovat karheampia ja sijaitsevat vaalealla pohjalla. Ihottuman paksuuntumista voi havaita käsissä ja jaloissa ("käsineet", "sukat"), kasvoissa, mukaan lukien nenän ja huulien kolmio. Maksa ja perna ovat usein suurentuneet.
Kun havaitaan fibriinisiä kerrostumia, ja erityisesti silloin, kun ne ulottuvat nielurisojen ulkopuolelle, tulisi suorittaa scarlet-kuumeen differentiaalinen diagnostiikka difterian kanssa.
Kuka ottaa yhteyttä?
Hoito tulirokko
Skarlatiinia hoidetaan kotona, lukuun ottamatta vakavia ja monimutkaisia tapauksia. Potilaan on oltava vuodeosastolla 7 päivää. Valittu lääke on bentsyylipenisilliini annoksella 15–20 tuhatta U/kg päivässä (5–7 päivää). Vaihtoehtoisia lääkkeitä ovat makrolidit (erytromysiini 250 mg neljä kertaa päivässä tai 500 mg kaksi kertaa päivässä) ja ensimmäisen sukupolven kefalosporiinit (kefatsoliini 50 mg/kg päivässä). Hoidon kesto on 5–7 päivää. Jos näille lääkkeille on vasta-aiheita, käytetään puolisynteettisiä penisilliinejä ja linkosamideja. Kotona tulisi suosia tablettilääkkeitä (fenoksimetyylipenisilliini, erytromysiini). Kurlaus tehdään 1:5000 furasiliiniliuoksella, kamomilla-, kehäkukka- ja eukalyptusuutteilla. Vitamiineja ja antihistamiineja käytetään normaaleina terapeuttisina annoksina. Skarlatiinin oireenmukaista hoitoa käytetään käyttöaiheiden mukaan.
Superinfektion ja uudelleeninfektion ehkäisy varmistetaan noudattamalla osastolla asianmukaista epidemian vastaista hoitoa: potilaat sairaalahoidossa pienissä osastoissa tai laatikoissa, eristyksissä, jos komplikaatioita ilmenee; on toivottavaa täyttää osastot samanaikaisesti.
Kliininen tutkimus
Toipuneiden avohoitoseurantaa suoritetaan kuukauden ajan sairaalasta kotiutumisen jälkeen. 7–10 päivän kuluttua tehdään kliininen tutkimus sekä kontrollivirtsa- ja verikokeita ja EKG otetaan tarvittaessa. Jos patologiaa havaitaan, uusintatutkimus on tehtävä 3 viikon kuluttua, minkä jälkeen potilas poistetaan avohoidon rekisteristä. Jos patologiaa havaitaan, toipunut potilas siirretään reumatologin tai nefrologin seurantaan.
Lääkehoito
Ennaltaehkäisy
Scarlet-kuumeen tapauksessa seuraavat potilaat ovat pakollisen sairaalahoidon alaisia:
- vakavien ja kohtalaisten infektiomuotojen kanssa;
- lastenlaitoksista, joissa lapset ovat ympärivuorokautisesti läsnä (lastenkodit, orpokodit, sisäoppilaitokset, sanatoriot jne.);
- perheiltä, joissa on alle 10-vuotiaita lapsia, joilla ei ole ollut scarlet-kuumetta;
- perheistä, joissa työskentelee esikouluissa, kirurgisissa ja synnytysosastoilla, lastensairaaloissa ja klinikoilla, maitokeittiöissä, jos heitä ei voida eristää sairaasta henkilöstä;
- kun asianmukainen hoito kotona ei ole mahdollista.
Skarlatiinipotilas kotiutetaan sairaalasta kliinisen toipumisen jälkeen, mutta aikaisintaan 10 päivää taudin alkamisen jälkeen.
Menettely lasten laitoksiin henkilöiden, joilla on ollut tulirokko ja nielurisatulehdus, ottamiseksi sisään
- Esikouluissa ja koulujen kahdessa ensimmäisessä luokassa toipuvat lapset saavat tulla niihin 12 päivää kliinisen toipumisen jälkeen.
- Suljettujen lasten laitosten sisältämien tulirokkoa sairastavien lasten 12 päivän eristäminen sairaalasta poistumisen jälkeen samassa laitoksessa on sallittua, jos sillä on edellytykset toipuvien luotettavaan eristämiseen.
- Määrättyjen ammattien ryhmään kuuluvat toipilashenkilöt siirretään kliinisen toipumisen jälkeen 12 päiväksi toiseen työhön, jossa he eivät ole epidemian kannalta vaarallisia.
- Potilaita, joilla on tulirokkoepidemian aiheuttama tonsilliitti ja jotka on todettu seitsemän päivän kuluessa viimeisen tulirokkotapauksen rekisteröinnistä, ei oteta edellä mainittuihin laitoksiin 22 päivään sairastumispäivästä (kuten myös tulirokkopotilaita).
Kun esikoulussa rekisteröidään tulirokkotapauksia, ryhmä, josta potilas löydetään, asetetaan karanteeniin 7 päivän ajaksi viimeisen tulirokkopotilaan eristämishetkestä. Ryhmässä on pakollista mitata lasten ja henkilökunnan lämpötiloja sekä tutkia nielun ja ihon kuntoa. Jos jollakulla lapsella havaitaan korkea kuume tai akuutin ylähengitystiesairauden oireita, suositellaan hänen välitöntä eristämistään muista. Kaikille potilaiden kanssa kosketuksissa olleille henkilöille, joilla on kroonisia nenänielun tulehdussairauksia, tehdään tomaattidesinfektio 5 päivän ajan (nielun huuhtelu tai kastelu neljä kertaa päivässä ennen aterioita). Huoneessa, jossa potilas on, suoritetaan säännöllinen desinfiointi 0,5-prosenttisella kloramiiniliuoksella; astiat ja liinavaatteet keitetään säännöllisesti. Loppudesinfiointia ei suoriteta.
Esikouluryhmiin ja kahteen ensimmäiseen luokkaan osallistuvat lapset, joilla ei ole ollut tulirokkoa ja jotka ovat olleet kotona tekemisissä sairaan henkilön kanssa, eivät saa tulla päiväkotiin 7 päivään viimeisestä kontaktista sairaan henkilön kanssa. Jos lapsilla havaitaan akuutteja hengitystieinfektioita (tonsilliitti, nielutulehdus jne.), heidät tutkitaan ihottuman varalta ja heidät erotetaan koulusta (paikallisen lääkärin ilmoituksella). Heidät päästetään päiväkotiin toivuttuaan ja esitettyään todistuksen antibioottihoidosta. Sairaan henkilön kanssa tekemisissä olleet määrättyjen ammattien edustajat saavat työskennellä, mutta heidät asetetaan lääkärin tarkkailuun 7 päiväksi tulirokon tai nielurisatulehduksen havaitsemiseksi nopeasti.


 [
[