Lääketieteen asiantuntija
Uudet julkaisut
Endometriitti
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
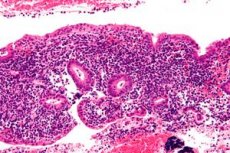
Endometriitti on kohdun limakalvon tarttuva tulehdus, joka voi aiheuttaa naisille vakavia ja pitkäaikaisia komplikaatioita, jos sitä ei diagnosoida ja hoideta asianmukaisesti. Endometriitin diagnosointi voi olla vaikeaa, ja se alidiagnosoidaan usein moninaisten kliinisten oireiden vuoksi. Hoito edellyttää tilan tarkkaa ja nopeaa tunnistamista, asianmukaisia antibiootteja ja monialaisten asiantuntijoiden välistä yhteistyötä. [ 1 ]
Endometriitti on kohdun limakalvolla eli endometriumilla esiintyvä tulehdus, joka on useimmiten infektioperäinen. [ 2 ] Infektiota, joka leviää munanjohtimiin, munasarjoihin tai lantion vatsakalvoon, kutsutaan lantion tulehdussairaudeksi (PID). [ 3 ] Endometriitti jaetaan perinteisesti kahteen tyyppiin: akuuttiin ja krooniseen. Synnytyksen jälkeinen endometriiitti on raskauteen liittyvän akuutin endometriitin alatyyppi. [ 4 ], [ 5 ]
Epidemiologia
Akuutti endometriiitti
Pelkästään akuutin endometriitin ilmaantuvuus on haastava, koska sitä esiintyy usein lantion limakalvon tulehduksen yhteydessä, jonka ilmaantuvuus on noin 8 % Yhdysvalloissa ja 32 % kehitysmaissa.[ 6 ] Yhdysvalloissa lantion limakalvon tulehduksen tapaukset liittyvät usein Chlamydia trachomatis- ja Neisseria gonorrhoeae -infektioihin, jotka muodostavat 50 % tällaisista tapauksista.[ 7 ]
Krooninen endometriitti
Koska krooninen endometriitti on yleensä lievä, sen todellista esiintyvyyttä on vaikea arvioida. Jotkut tutkimukset ovat osoittaneet, että toistuvista keskenmenoista kärsivillä henkilöillä esiintyvyys on lähes 30 %. Esiintyvyys kuitenkin vaihtelee jopa saman tutkimuksen sisällä riippuen siitä, missä kuukautisvaiheessa endometriumin biopsia tehtiin. [ 8 ], [ 9 ]
Synnytyksen jälkeinen kohdun limakalvon tulehdus
Synnytyksen jälkeinen kohdun limakalvontulehdus on yleisin synnytyskuumeen aiheuttaja raskauden aikana.[ 10 ] Sen ilmaantuvuus vaihtelee 1–3 %:sta potilailla, joilla ei ole riskitekijöitä normaalin spontaanin synnytyksen jälkeen, ja se nousee noin 5–6 %:iin riskitekijöiden läsnä ollessa. [Keisarileikkaus on merkittävä riskitekijä, johon liittyy 5–20-kertainen synnytyksen jälkeisen kohdun limakalvontulehduksen riski verrattuna spontaaniin synnytykseen. Jos keisarileikkaus tehdään lapsiveden repeämisen jälkeen, riski on vielä suurempi.[ 11 ],[ 12 ] Asianmukainen antibioottiprofylaksia voi vähentää synnytyksen jälkeisen kohdun limakalvontulehduksen riskiä, ja jopa 20 % potilaista sairastuu tautiin ilman antibioottiprofylaksiaa.[ 13 ] Hoitamattomana synnytyksen jälkeisen kohdun limakalvontulehduksen kuolleisuus voi olla jopa 17 %.[ 14 ]
Syyt endometriitti
Endometriitti johtuu pääasiassa mikro-organismien noususta alemmista sukupuolielimistä (eli kohdunkaulasta ja emättimen holvista) kohdun limakalvon onteloon. Yleisimmin kohdun limakalvoa infektoivat taudinaiheuttajat vaihtelevat kohdun tulehdustyypin mukaan, ja niitä on joskus vaikea tunnistaa.
Akuutti endometriiitti
Akuutissa endometriitissa yli 85 % infektiosairauksista johtuu sukupuolitaudeista (STI). Toisin kuin kroonisessa ja synnytyksen jälkeisessä endometriitissä, jonka syy-tekijänä on useita mikro-organismeja, akuutin endometriitin ensisijainen mikrobinen aiheuttaja on Chlamydia trachomatis, jota seuraavat Neisseria gonorrhoeae ja BV:hen liittyvät bakteerit.[ 15 ]
Akuutin endometriitin riskitekijöitä ovat alle 25 vuoden ikä, sukupuolitautien historia, riskialtis seksuaalikäyttäytyminen, kuten useat kumppanit, ja gynekologiset toimenpiteet, kuten kierukat tai kohdun limakalvon biopsiat. Nämä tekijät lisäävät joidenkin ihmisten alttiutta tälle sairaudelle.[ 16 ]
Krooninen endometriitti
Kroonisen endometriitin etiologia on usein tuntematon. Jotkut tutkimukset ovat osoittaneet mahdollisen endometriumin tulehduksen liittyvän ei-tarttuviin syihin (esim. kohdunsisäiset ehkäisyvälineet, endometriumin polyypit, submukoottiset leiomyoomat). Kun aiheuttaja tunnistetaan, se on kuitenkin usein polymikrobi-infektio, joka koostuu emättimen holvissa yleisesti esiintyvistä organismeista. Lisäksi sukupuolielinten tuberkuloosi voi johtaa krooniseen granulomatoottiseen endometriittiin, jota esiintyy yleisimmin kehitysmaissa.[5] Toisin kuin akuutti endometriiitti, Chlamydia trachomatis ja Neisseria gonorrhoeae eivät ole yleisimpiä syitä.[5] Tärkeimmät tunnistetut aiheuttajat ovat:
- Streptokokit
- Enterococcus fecalis
- E. coli
- Klebsiella-keuhkokuume
- Stafylokokit
- Mykoplasma
- Ureaplasma
- Gardnerella vaginalis
- Pseudomonas aeruginosa
- Saccharomyces cerevisiae ja Candida-lajit [ 17 ]
Krooniseen endometriittiin liittyy useita riskitekijöitä, kuten kierukoiden käyttö, monisikiöraskaudet, aiemmat abortit ja epänormaali kohdun verenvuoto. Nämä tekijät ovat tärkeitä huomioitavia tekijöitä krooniseen endometriittiin vaikuttavien mahdollisten syiden ja tekijöiden ymmärtämisessä.
Synnytyksen jälkeinen kohdun limakalvon tulehdus
Raskauden aikana lapsivesipussi suojaa kohtuonteloa infektioilta, ja kohdun limakalvon tulehdus on harvinainen. Kohdunkaulan laajentuessa ja kalvojen repeäessä lisääntyy riski, että emättimen holvista peräisin olevat mikro-organismit kolonisoivat kohtuonteloa. Tätä riskiä lisäävät entisestään instrumenttien käyttö ja vieraiden esineiden joutuminen kohtuonteloon. Bakteerit myös todennäköisemmin kolonisoivat elinkelvotonta tai muuten vaurioitunutta kohdun kudosta. [ 18 ] Kuten lapsivesisolun sisäiset infektiot, myös synnytyksen jälkeinen endometriumin infektio on polymikrobinen, ja siihen osallistuu sekä aerobisia että anaerobisia bakteereja, mukaan lukien:
- Grampositiiviset kokit: A- ja B-ryhmien treptokokit, stafylokokit, enterokokit.
- Gramnegatiiviset sauvabakteerit: Escherichia coli, Klebsiella pneumoniae, Proteus.
- Anaerobiset mikro-organismit: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella ja Clostridium.
- Muut: Mycoplasma, Neisseria gonorrhoeae [ 19 ],
Chlamydia trachomatis on harvinainen synnytyksen jälkeisen kohdun limakalvon tulehduksen aiheuttaja, vaikka se usein liittyykin taudin myöhäiseen alkamiseen.[ 20 ] Vaikka harvinaisia, vakaviin Streptococcus pyogenes-, Staphylococcus aureus-, Clostridium sordelli- tai Clostridium perfringens -infektioihin liittyy lisääntynyt sairastuvuus ja kuolleisuus.[ 21 ]
Synnytyksen jälkeiseen endometriittiin liittyy useita riskitekijöitä, kuten keisarileikkaus, synnytyksen aikainen lapsivesitulehdus (tunnetaan nimellä suonikalvontulehdus), pitkittynyt kalvojen repeämä tai pitkittynyt synnytys, vierasesineet kohdussa (esim. useat kohdunkaulan tutkimukset ja invasiiviset sikiön seurantalaitteet), istukan manuaalinen poisto, leikkaus synnytyksessä sekä tietyt äidin ominaisuudet, kuten HIV-infektio, diabetes mellitus ja lihavuus. Näiden riskitekijöiden tunnistaminen on ratkaisevan tärkeää synnytyksen jälkeisen endometriitin tunnistamiseksi ja hoitamiseksi, sillä ne voivat edistää tämän tilan kehittymistä ja ohjata ennaltaehkäiseviä toimenpiteitä ja hoitostrategioita.[ 22 ]
Synnyssä
Akuutti endometriiitti johtuu kohdunkaulan ja emättimen holvista nousevasta infektiosta, jonka aiheuttaa useimmiten Chlamydia trachomatis. Endoservikaaliset infektiot häiritsevät endoservikaalisen kanavan estetoimintoa, jolloin infektio pääsee leviämään ylöspäin.
Krooniselle endometriitille sitä vastoin on ominaista endometriumin infektio mikro-organismeilla, jotka eivät välttämättä liity samanaikaiseen kohdunkaulan tai emättimen kolonisaatioon. Mikrobi-infektio johtaa immuunivasteeseen ja krooniseen tulehdukseen, johon liittyy merkittäviä endometriumin strooman plasmasolujen infiltraatteja ja mikropolyyppien kehittymistä.[ 23 ] Myös interleukiini-1b:n ja tuumorinekroositekijä-alfan pitoisuudet lisääntyvät, mikä lisää estrogeenisynteesiä endometriumin rauhassoluissa. Tämä lisääntynyt estrogeenisynteesi voi liittyä mikropolyyppeihin, joita havaitaan usein hystroskooppisessa tutkimuksessa potilailla, joilla on diagnosoitu krooninen endometriiitti.
Synnytyksen jälkeisessä kohdun limakalvon tulehduksessa kalvojen repeäminen sallii kohdunkaulan ja emättimen bakteeriflooran päästä kohdun limakalvoon.[4] Nämä bakteerit todennäköisemmin kolonisoivat elinkelvotonta, vuotavaa tai muuten vaurioitunutta kohdun kudosta (kuten keisarileikkauksen aikana). Nämä bakteerit voivat myös tunkeutua myometriumiin aiheuttaen tulehdusta ja infektiota.
Oireet endometriitti
Akuutin ja synnytyksen jälkeisen endometriitin kliininen diagnoosi perustuu tyypillisiin oireisiin ja tutkimuslöydöksiin; krooninen endometriiitti on usein oireeton ja vaatii yleensä histologisen vahvistuksen. Kliiniset historiat ja oireet voivat olla päällekkäisiä eri endometriittityyppien ja erotusdiagnoosien välillä; jotkut kliiniset piirteet liittyvät kuitenkin enemmän yhteen endometriittityyppiin kuin toiset. Siksi perusteellinen anamneesi on välttämätön tarkan diagnoosin tekemiseksi. Anamneesin ottavien lääkäreiden tulisi myös pyrkiä tunnistamaan lantion tulehdussairauden yleisiä riskitekijöitä (esim. useat seksikumppanit, sukupuolitautien historia) ja näyttöä erotusdiagnoosista perusteellisen synnytys- ja seksuaalihistorian perusteella.
Akuutti endometriiitti
Akuutin endometriitin tyypillisiä oireita ovat äkillinen lantiokipu, dyspareunia ja valkovuoto, joita esiintyy yleisimmin seksuaalisesti aktiivisilla henkilöillä, vaikka potilaat voivat olla myös oireettomia. Taudin vakavuudesta riippuen voi esiintyä myös systeemisiä oireita, kuten kuumetta ja huonovointisuutta, vaikka nämä usein puuttuvat lievemmissä tapauksissa. Lisäoireita ovat epänormaali kohdun verenvuoto (esim. yhdynnän jälkeinen, kuukautisten välinen tai runsas kuukautisvuoto), dyspareunia ja dysuria.[ 24 ] PID-potilailla voi esiintyä perihepatiitista (esim. Fitz-Hugh-Curtisin oireyhtymä), tubo-munasarjapaiseesta tai munasarjojen tulehduksesta johtuvia oireita, kuten kipua oikeassa yläneljänneksessä ja alavatsassa.
Krooninen endometriitti
Kroonista endometriittia sairastavilla potilailla on usein toistuvia keskenmenoja, toistuvia kiinnittymishäiriöitä ja hedelmättömyyttä. Krooninen endometriiitti on usein oireeton. Jos oireita ilmenee, ne ovat yleensä epäspesifisiä, ja yleisimpiä vaivoja ovat epänormaali kohdun verenvuoto, lantion alueen epämukavuus ja valkovuoto.
Synnytyksen jälkeinen kohdun limakalvon tulehdus
Synnytyksen jälkeisen endometriitin keskeinen kliininen piirre on kuume äskettäisen synnytyksen tai keskenmenon jälkeen. Varhaisessa vaiheessa sairaus ilmenee 48 tunnin kuluessa synnytyksestä ja myöhäisessä vaiheessa jopa 6 viikkoa synnytyksen jälkeen. Diagnoosia tukevia oireita ovat kohdun arkuus, merkittävä alavatsakipu, pahanhajuinen märkäinen lochia ja kohdun subinvoluutio.[22] Myös yleistyneitä oireita, kuten huonovointisuutta, päänsärkyä ja vilunväristyksiä, voi esiintyä.
Komplikaatiot ja seuraukset
Akuutti endometriitti, erityisesti lantion tulehdussairauteen (PID) liittyvä, voi johtaa hedelmättömyyteen, krooniseen lantion kipuun ja kohdunulkoiseen raskauteen. Lisäksi nouseva infektio voi kehittyä tubo-munasarjapaiseeksi.[ 25 ] Kroonisen endometriitin komplikaatioita ovat hedelmällisyysongelmat (esim. toistuva keskenmeno ja toistuva kiinnittymishäiriö) ja epänormaali kohdun verenvuoto. Noin 1–4 prosentilla synnytyksen jälkeistä endometriittia sairastavista potilaista voi olla komplikaatioita, kuten sepsis, paiseet, hematoomia, septinen lantion tromboflebiitti ja nekrotisoiva faskiitti. Leikkaus voi olla tarpeen, jos infektio on johtanut vuotavan nesteen kertymiseen.
Diagnostiikka endometriitti
Tutkimukset 1, 2, 3 ja 5 tehdään kaikille potilaille, 4 ja 6 – jos se on teknisesti mahdollista ja jos diagnoosista on epäilyksiä.
- Lämpötilan mittaus. Lievässä muodossa ruumiinlämpö nousee 38–38,5 °C:een, vaikeassa muodossa yli 39 °C.
- Kliininen verikoe. Lievässä muodossa leukosyyttien määrä on 9–12 × 109 / l, valkosolujen määrässä havaitaan lievä neutrofiilinen siirtymä vasemmalle; ESR on 30–55 mm/h. Vaikeassa muodossa leukosyyttien määrä on 10–30 × 109 / l, neutrofiilinen siirtymä vasemmalle ja leukosyyttien toksinen rakeisuus havaitaan; ESR on 55–65 mm/h.
- Kohdun ultraäänitutkimus. Se tehdään kaikille synnyttäville naisille spontaanin synnytyksen tai keisarileikkauksen jälkeen 3.–5. päivänä. Tutkimuksessa mitataan kohdun tilavuutta ja sen anteroposteriorista kokoa. Määritetään tiheä fibriininen kerros kohdun seinämillä, kaasun esiintyminen kohdun ontelossa ja ligatuurien alueella.
- Hysteroskopia. Endometriitissä on kolme varianttia kehon myrkytyksen asteen ja paikallisten ilmentymien mukaan:
- endometriitti (valkoinen pinnoite kohdun seinämillä fibriinisen tulehduksen vuoksi);
- endometriitti, johon liittyy desidualikudoksen nekroosi (endometriumin rakenteet ovat mustia, jänteviä, hieman ulkonevia kohdun seinämän yläpuolelle);
- endometriitti, johon liittyy istukan kudoksen säilymistä, yleisempi synnytyksen jälkeen (sinertävän sävyinen, möykkyinen rakenne hahmottelee jyrkästi ja erottuu kohdun seinämien taustaa vasten).
Useilla potilailla diagnosoidaan kudosvika, joka on kapea tai käytävä - merkki ompeleiden osittaisesta eroavuudesta kohdussa.
- Kohdun aspiraatin bakteriologinen tutkimus ja herkkyyden määritys antibiooteille. Itiöttömiä anaerobeja (82,7 %) ja niiden yhteyksiä aerobisiin mikro-organismeihin on eniten. Anaerobinen floora on erittäin herkkä metronidatsolille, klindamysiinille, linkomysiinille, aerobinen floora ampisilliinille, karbenisilliinille, gentamisiinille ja kefalosporiineille.
- Lochian happo-emästasapainon määritys. Endometriitille on ominaista pH < 7,0, pCO2 > 50 mmHg, pO2 < 30 mmHg. Näiden parametrien muutokset edeltävät taudin kliinisiä ilmenemismuotoja.
Seulonta
Synnytyksen jälkeisen endometriitin riskiryhmään kuuluvien synnyttävien naisten tunnistamiseksi tehdään ultraäänitutkimus 3.–5. päivänä synnytyksen jälkeen.
Mitä on tutkittava?
Kuinka tarkastella?
Differentiaalinen diagnoosi
Akuutin endometriitin lisäksi lantiokivun erotusdiagnoosiin kuuluvat kohdunulkoinen raskaus, verenvuotoinen tai repeänyt munasarjakysta, munasarjan kiertyminen, endometrioosi, tubo-munasarjapaise, akuutti kystiitti, munuaiskivet ja ruoansulatuskanavan syyt (esim. umpilisäkkeen tulehdus, divertikuliitti, ärtyvän suolen oireyhtymä).
Kroonisen endometriitin yleisiä oireita ovat usein epänormaali kohdun verenvuoto tai hedelmällisyysongelmat. Epäsäännöllisen verenvuodon erotusdiagnoosi on laaja. American College of Obstetricians and Gynecologists (ACOG) suosittelee epänormaalin kohdun verenvuodon luokittelemista PALM-COEIN-järjestelmän mukaan, joka on lyhenne sanoista polyypit, adenomyoosi, leiomyoomia, malignities, koagulopatia, ovulaatiohäiriö, endometriumin syyt (esim. akuutti tai krooninen endometriiitti), iatrogeeniset (esim. antikoagulantit, hormonaaliset ehkäisyvälineet) ja vielä luokittelemattomat.[ 26 ] Myös hedelmättömyydellä on laaja erotusdiagnoosi, joka sisältää kohdun tekijät, munanjohtimien tekijät, ovulaatio- tai hormonaalisen toimintahäiriön, kromosomiongelmat ja miespuolisten tekijöiden etiologiat.[ 27 ]
Synnytyksen jälkeistä kuumetta sairastavilla potilailla erotusdiagnoosiin kuuluvat leikkausalueen infektio, virtsatieinfektio, pyelonefriitti, utaretulehdus, keuhkokuume, sepsis, peritoniitti ja septinen lantion tromboflebiitti.
Kuka ottaa yhteyttä?
Hoito endometriitti
Endometriitin hoidon tavoitteena on poistaa taudinaiheuttaja, lievittää taudin oireita, normalisoida laboratorioparametrit ja toiminnalliset häiriöt sekä ehkäistä taudin komplikaatioita.
Akuutti endometriiitti
CDC suosittelee useita erilaisia antibioottikuuria.[ 28 ],[ 29 ] Seuraavia suun kautta otettavia hoito-ohjelmia suositellaan lieviin tai kohtalaisiin tapauksiin, joita voidaan hoitaa avohoidossa.
- Vaihtoehto 1:
- Keftriaksoni 500 mg lihakseen kerran.
- + doksisykliini 100 mg suun kautta kaksi kertaa päivässä 14 päivän ajan.
- + metronidatsoli 500 mg suun kautta kaksi kertaa päivässä 14 päivän ajan
- Vaihtoehto 2:
- 2 g kefoksitiinia lihakseen kerran ja 1 g probenesidiä suun kautta kerran
- + doksisykliini 100 mg suun kautta kaksi kertaa päivässä 14 päivän ajan.
- + metronidatsoli 500 mg suun kautta kaksi kertaa päivässä 14 päivän ajan
- Vaihtoehto 3:
- Muut kolmannen sukupolven parenteraaliset kefalosporiinit (esim. keftisoksiimi tai kefotaksiimi)
- + doksisykliini 100 mg suun kautta kaksi kertaa päivässä 14 päivän ajan.
- + metronidatsoli 500 mg suun kautta kaksi kertaa päivässä 14 päivän ajan
- Vaihtoehtoisia hoitoja potilaille, joilla on vaikea kefalosporiiniallergia, ovat:
- Levofloksasiini 500 mg suun kautta kerran vuorokaudessa tai moksifloksasiini 400 mg suun kautta kerran vuorokaudessa (suositellaan M. genitalium -infektioihin) 14 päivän ajan
- + metronidatsoli 500 mg 8 tunnin välein 14 päivän ajan
- Atsitromysiini 500 mg laskimoon kerran vuorokaudessa 1–2 annoksena, sitten 250 mg suun kautta päivittäin + metronidatsoli 500 mg suun kautta kaksi kertaa päivässä 12–14 päivän ajan [28]
Sairaalahoidon merkkejä ovat:
- Tuboovarian paise
- Avohoidon epäonnistuminen tai kyvyttömyys noudattaa tai sietää avohoitoa
- Vakava sairaus, pahoinvointi, oksentelu tai suun lämpötila yli 38,5 °C
- Kirurgisen toimenpiteen tarvetta (esim. umpilisäkkeen tulehduksen yhteydessä) ei voida sulkea pois .
Parenteraalisia antibiootteja annetaan osastohoidossa, kunnes potilaalla on merkkejä kliinisestä paranemisesta (esim. kuumeen ja vatsakivun lasku), yleensä 24–48 tunnin ajan, minkä jälkeen voidaan siirtyä suun kautta otettavaan hoitoon. Suositeltuja parenteraalisia hoito-ohjelmia ovat:
- Kefoksitiini 2 g laskimoon 6 tunnin välein tai kefotetaani 2 g laskimoon 12 tunnin välein.
- + Doksisykliini 100 mg suun kautta tai laskimoon 12 tunnin välein
Vaihtoehtoiset parenteraaliset hoito-ohjelmat:
- Ampisilliini-sulbaktaami 3 g laskimoon 6 tunnin välein + doksisykliini 100 mg suun kautta tai laskimoon 12 tunnin välein
- Klindamysiini 900 mg laskimoon 8 tunnin välein + gentamisiini laskimoon tai lihakseen 3–5 mg/kg 24 tunnin välein
Krooninen endometriitti
Kroonista endometriittiä hoidetaan yleensä doksisykliinillä 100 mg suun kautta kaksi kertaa päivässä 14 päivän ajan. Potilaille, joilla doksisykliinihoito ei tehoa, voidaan käyttää metronidatsolia 500 mg suun kautta päivittäin 14 päivän ajan ja siprofloksasiinia 400 mg suun kautta päivittäin 14 päivän ajan.
Krooniseen granulomatoottiseen endometriittiin suositellaan tuberkuloosilääkitystä, johon kuuluu:
- Isoniatsidi 300 mg päivässä
- + rifampisiini 450–600 mg päivässä
- + etambutoli 800–1200 mg päivässä
- + pyratsinamidi 1200–1500 mg päivässä
Synnytyksen jälkeinen kohdun limakalvon tulehdus
Useimmille potilaille tulisi antaa laskimonsisäisiä antibiootteja, mukaan lukien potilaille, joilla on keskivaikea tai vaikea sairaus, epäilty sepsis tai keisarileikkauksen jälkeinen endometriitti. Cochranen tekemässä synnytyksen jälkeisen endometriitin antibioottihoitoja koskevassa katsauksessa seuraava klindamysiini-gentamisiini-hoito-ohjelma tunnistettiin tehokkaimmaksi:
- Gentamysiini 5 mg/kg laskimoon 24 tunnin välein (suositeltu annos) tai 1,5 mg/kg laskimoon 8 tunnin välein tai + klindamysiini 900 mg laskimoon 8 tunnin välein
- Jos B-ryhmän streptokokin testi on positiivinen tai oireet eivät lievity 48 tunnin kuluessa, lisää jokin seuraavista:
- Ampisilliini 2 g laskimoon 6 tunnin välein tai
- Ampisilliinia annetaan 2 g laskimoon kyllästysannoksena, sen jälkeen 1 g 4–8 tunnin välein.
- Ampisilliini-sulbaktaami 3 g laskimoon 6 tunnin välein
Niille, joiden tila ei parane 72 tunnin kuluessa, lääkäreiden tulisi laajentaa erotusdiagnoosia kattamaan myös muita infektioita, kuten keuhkokuume, pyelonefriitti ja lantion septinen tromboflebiitti. Suonensisäisiä antibiootteja tulee jatkaa, kunnes potilas on kuumeeton vähintään 24 tuntia, kivunlievityksen ja leukosytoosin häviämisen ohella. Ei ole olemassa merkittävää näyttöä siitä, että suun kautta otettavien antibioottien jatkaminen kliinisen tilan paranemisen jälkeen parantaisi merkittävästi potilaskeskeisiä tuloksia. [ 30 ] Suun kautta otettavaa antibioottikuuria voidaan harkita huolellisesti potilailla, joilla havaitaan lieviä oireita sairaalahoidon jälkeen (esim. myöhään alkanut synnytyksen jälkeinen kohdun limakalvontulehdus).
Ennuste
Ilman hoitoa synnytyksen jälkeisen endometriitin kuolleisuus on noin 17 %. Hyvin kehittyneissä maissa ennuste on kuitenkin yleensä erinomainen asianmukaisella hoidolla. Akuutilla endometriitilla itsessään on erinomainen ennuste; se esiintyy kuitenkin usein yhdessä munanjohtimien tulehduksen kanssa, joka lisää merkittävästi munanjohtimien hedelmättömyyden riskiä. Todisteet viittaavat siihen, että hedelmällisyystulokset voivat parantua merkittävästi kroonisen endometriitin hoidon jälkeen. Esimerkiksi eräässä tutkimuksessa, jossa tarkasteltiin kolmannen päivän tuoreiden alkioiden siirtosyklejä, elävien syntymien määrä oli merkittävästi korkeampi hoidetuilla potilailla verrattuna hoitamattomiin potilaisiin, noin 60–65 % vs. 6–15 %. Toisessa tutkimuksessa havaittiin, että toistuvista keskenmenoista ja kroonisesta endometriitista kärsivillä potilailla elävien syntymien määrä nousi 7 prosentista ennen hoitoa 56 prosenttiin hoidon jälkeen.[ 31 ]

