Lääketieteen asiantuntija
Uudet julkaisut
Akondroplasia
Viimeksi tarkistettu: 12.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
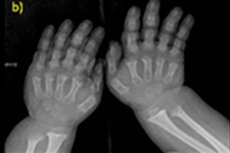
On monia harvinaisia synnynnäisiä sairauksia, ja yksi niistä on luun kasvun rikkominen - akondroplasia, joka johtaa vakavaan suhteettomaan lyhyeen kasvuun.
ICD-10-luokituksen kehityshäiriöitä käsittelevässä osiossa tämän tyyppisen perinnöllisen osteokondraalisen dysplasian, johon liittyy putkiluiden ja selkärangan kasvuhäiriöitä, koodi on Q77.4 [ 1 ]
Epidemiologia
Akondroplasian esiintyvyyden osalta eri tutkimusten tilastotiedot ovat epäselviä. Jotkut väittävät, että tätä poikkeavuutta esiintyy yhdellä vastasyntyneellä 10 000:sta, toiset yhdellä 26–28 000:sta ja vielä jotkut 4–15 tapauksessa 100 000:sta. [ 2 ]
On myös tietoa, että kun isä on yli 50-vuotias, akondroplasian esiintyvyys lapsilla on yksi tapaus 1875 vastasyntynyttä kohden.
Syyt akondroplasia
Akondroplasian syynä on osteogeneesin, erityisesti luuston putkiluiden diafyysin kohdunsisäisen luutumisen, rikkominen - endokondraalinen luutuminen, jonka aikana rusto muuttuu luukudokseksi. Lisätietoja on kohdassa - Luun kehitys ja kasvu.
Pitkien luiden luutumisen häiriintyminen eli sikiön akondroplasia johtuu kalvotyrosiinikinaasigeenin - fibroblastikasvutekijäreseptori 3:n (FGFR3 kromosomissa 4p16.3) - mutaatioista, jotka vaikuttavat solujen kasvuun ja erilaistumiseen. FGFR3-mutaatioiden esiintyminen liittyy geneettiseen epävakauteen ja kromosomimäärän muutoksiin (aneuploidia).
Akondroplasia periytyy lapselle autosomaalisesti dominantti periytyvyys, eli hän saa yhden kopion mutanttigeenistä (joka on dominantti) ja yhden normaalin geenin parilla ei-sukupuolikromosomeja (autosomaalisia). Näin ollen tämän vian periytymistapa on autosomaalisesti dominantti, ja poikkeavuus voi ilmetä 50 %:lla jälkeläisistä, kun tämän geenin alleelien (genotyypin) yhdistelmä risteytetään.
Lisäksi mutaatiot voivat olla satunnaisia, ja kuten käytäntö osoittaa, 80 prosentissa tapauksista akondroplasiaa sairastavista lapsista syntyy normaalipituisille vanhemmille.
Riskitekijät
Akondroplasian synnynnäisten lasten tärkeimmät riskitekijät ovat perinnölliset. Jos toisella vanhemmista on tämä vika, sairaan lapsen todennäköisyys on arviolta 50 %; jos molemmilla vanhemmilla on tämä poikkeavuus, se on myös 50 %, mutta homotsygoottisen akondroplasian riski on 25 %, mikä johtaa kuolemaan ennen syntymää tai varhaislapsuudessa.
Isän iän myötä (lähempänä 40 vuotta ja vanhemmat) FGFR3-geenin uuden mutaation (de novo -mutaation) riski kasvaa.
Synnyssä
Selittäessään akondroplasian patogeneesiä asiantuntijat korostavat transmembraanisen proteiinin tyrosiiniproteiinikinaasin (jota koodaa FGFR3-geeni) merkitystä kasvulevyjen rustosolujen - kondrosyyttien - jakautumisen, erilaistumisen ja apoptoosin säätelyssä sekä luuston normaalissa kehityksessä - osteogeneesissä ja luukudoksen mineralisaatiossa.
Alkionkehityksen aikana geenimutaation läsnä ollessa fibroblastikasvutekijä 3:n reseptorit aktivoituvat. Niiden toiminnan lisääntyminen häiritsee solusignaalien siirtoa ja tämän proteiinin solunulkoisen osan vuorovaikutusta polypeptidifibroblastikasvutekijöiden (FGF) kanssa. Tämän seurauksena tapahtuu toimintahäiriö: rustosolujen lisääntymisvaihe lyhenee ja niiden erilaistuminen alkaa odotettua aikaisemmin. Kaikki tämä johtaa kallon luiden virheelliseen muodostumiseen ja fuusioon sekä luuston dysplasiaan - pitkien luiden vähenemiseen, johon liittyy voimakas lyhytkasvuisuus tai lyhytkasvuisuus.
Ja kaksi kolmasosaa lyhytkasvuisuuden tapauksista liittyy akondroplasiaan.
Oireet akondroplasia
Epänormaali luun kasvu aiheuttaa akondroplasian kliinisiä oireita, kuten:
- voimakas lyhytkasvuisuus (suhteeton lyhytkasvuisuus), jonka keskimääräinen aikuisen pituus on 123–134 cm;
- ala- ja yläraajojen proksimaalisten osien lyheneminen suhteellisen normaalilla vartalon koolla;
- lyhennetyt sormet ja varpaat;
- suurentunut pää (makro- tai megalokefalia); [ 3 ]
- erityiset kasvonpiirteet ulkonevan otsan ja kasvojen keskiosan hypoplasian muodossa - uponnut nenän silta.
- ahdas kranioservikaalinen liitoskohta. Jotkut akondroplasiaa sairastavat imeväiset kuolevat ensimmäisenä elinvuotenaan kranioservikaaliseen liitokseen liittyviin komplikaatioihin; väestötutkimukset viittaavat siihen, että tämä kuolemanriski voi olla jopa 7,5 % ilman arviointia ja interventiota.[ 4 ]
- Välikorvan toimintahäiriö on usein ongelma [ 5 ], ja jos sitä ei hoideta asianmukaisesti, se voi johtaa konduktiiviseen kuulonalenemaan, joka on niin vakava, että se häiritsee puheenkehitystä. Yli puolet lapsista tarvitsee paineentasausletkun. [ 6 ] Kaiken kaikkiaan noin 40 prosentilla akondroplasiaa sairastavista on toiminnallisesti merkittävä kuulonalenema. Myös ilmaisukyvyn kehitys on usein viivästynyt, vaikka kuulonaleneman ja ilmaisukyvyn ongelmien välisen yhteyden vahvuus on kyseenalainen.
- Sääriluun kaareutuminen on hyvin yleistä akondroplasiaa sairastavilla. Yli 90 prosentilla hoitamattomista aikuisista on jonkinasteinen kaareutuminen.[ 7 ] "Käareutuminen" on itse asiassa monimutkainen epämuodostuma, joka johtuu lateraalisen kallistuksen, sääriluun sisäisen vääntymisen ja polven dynaamisen epävakauden yhdistelmästä.[ 8 ]
Akondroplasiaa sairastaville imeväisille on ominaista lihashypotonia, jonka vuoksi he alkavat oppia liikkumistaitoja ja kävellä myöhemmin. Älykkyyteen ja kognitiivisiin kykyihin tämä kehityshäiriö ei vaikuta. [ 9 ], [ 10 ]
Seuraukset ja komplikaatiot
Tämän tyyppiselle perinnölliselle osteokondraaliselle dysplasialle on ominaista seuraavat komplikaatiot ja seuraukset:
- toistuvat korvatulehdukset;
- obstruktiivinen uniapnea;
- vesipää;
- purentavirheet ja vinot hampaat:
- jalkojen muodonmuutos (varus tai valgus) ja kävelyn muutos;
- lannerangan hypertrofinen lordoosi tai sen kaarevuus (rintakehän ja lannerangan kyfoosi tai lannerangan skolioosi) - selkäkipu kävellessä;
- nivelkipu (luiden virheellisen sijoittelun tai hermojuurten puristumisen vuoksi);
- Selkäydinkanavan ahtauma ja selkäytimen puristus; Yleisin aikuisilla esiintyvä lääketieteellinen vaiva on oireinen selkäydinkanavan ahtauma, joka koskee L1-L4:ää. Oireet vaihtelevat ajoittaisesta, korjautuvasta rasituksen aiheuttamasta katkokävelystä vakavaan, korjaantumattomaan jalkojen toimintahäiriöön ja virtsaumpeen.[ 11 ] Katkokävely ja ahtauma voivat aiheuttaa sekä sensorisia (puutuminen, kipu, painon tunne) että motorisia oireita (heikkous, kompastelu, rajoittunut kävelykestävyys). Verisuonten katkokävely johtuu verisuonten turpoamisesta seisomisen ja kävelyn jälkeen ja on täysin korjaantuva levossa. Selkäydinkanavan ahtauman aiheuttama selkäytimen tai hermojuuren vaurio selkäydinkanavan ahtauman aiheuttamana, ja oireet ovat peruuttamattomia. Tiettyyn ihoon paikallistuneet oireet voivat johtua tiettyjen hermojuuren aukkojen ahtaumasta.
- rintakehän pieneneminen, johon liittyy rajoittunut keuhkojen kasvu ja heikentynyt keuhkojen toiminta (vaikea hengenahdistus). Imeväisillä pienellä ryhmällä akondroplasiaa sairastavia on restriktiivisiä keuhko-ongelmia. Pienet rinnat ja lisääntynyt rintakehän elastisuus yhdessä johtavat pienentyneeseen keuhkokapasiteettiin ja restriktiiviseen keuhkosairauteen [ 12 ].
Muut ortopediset ongelmat
- Nivelten heikkous. Useimmat nivelet ovat lapsuudessa yliliikkuvia. Yleensä tällä on vain vähän vaikutusta, lukuun ottamatta polven epävakautta joillakin ihmisillä.
- Diskoidinen lateraalinen meniski: Tämä äskettäin havaittu rakenteellinen poikkeavuus voi johtaa krooniseen polvikipuun joillakin ihmisillä.[ 13 ]
- Niveltulehdus: FGFR-3:n konstitutiivinen aktivaatio, kuten akondroplasiassa, voi suojata niveltulehduksen kehittymiseltä.[ 14 ]
- Acanthosis nigricansia esiintyy noin 10 prosentilla akondroplasiaa sairastavista.[ 15 ] Tässä potilasryhmässä se ei viittaa hyperinsulinemiaan tai pahanlaatuisuuteen.
FGFR3-geenin nukleotidin 1138 kaksialleelisten patogeenisten varianttien aiheuttama homotsygoottinen akondroplasia on vakava sairaus, jonka radiologiset löydökset poikkeavat laadullisesti akondroplasiassa havaituista. Varhainen kuolema johtuu hengitysvajauksesta, joka johtuu pienen rintakehän seinämän kokoon, ja neurologisista puutteista, jotka johtuvat kaulan medullaarisesta ahtaumasta [Hall 1988].
Diagnostiikka akondroplasia
Useimmilla potilailla akondroplasian diagnoosi tehdään tyypillisten kliinisten oireiden ja röntgenkuvien perusteella. Imeväisillä tai oireiden puuttuessa käytetään geneettistä testausta, kuten karyotyyppianalyysiä, lopullisen diagnoosin tekemiseksi.[16 ]
Molekyyligenetiikan menetelmällä tehtävässä synnytystä edeltävässä diagnostiikassa voidaan tehdä analyysejä lapsivedestä tai suonikalvon nukkalisäkkeestä.
Sikiön ultraäänitutkimuksessa havaittavat akondroplasian merkit - raajojen lyheneminen ja tyypilliset kasvonpiirteet - näkyvät 22 raskausviikon jälkeen.
Instrumentaaliseen diagnostiikkaan kuuluu myös luuston röntgenkuvaus tai luiden ultraäänitutkimus. Röntgenkuvaus vahvistaa diagnoosin sellaisten tietojen perusteella kuin suuri kallo, jolla on kapea takaraivoaukko ja suhteellisen pieni tyvi; lyhyet putkiluut ja lyhentyneet kylkiluut; lyhyet ja litistyneet nikamat; kaventunut selkäydinkanava ja suoliluun siipien pienentynyt koko.
Differentiaalinen diagnoosi
Erotusdiagnoosi aivolisäkkeen lyhytkasvuisuuden, synnynnäisen spondyloepifyseaalisen ja diastrofisen dysplasian, hypokondroplasian, Shereshevsky-Turnerin ja Noonanin oireyhtymien sekä pseudoakhondroplasian osalta on tarpeen. Pseudoakhondroplasian ja akondroplasian välinen ero on siis se, että pseudoakhondroplasiaa sairastavilla lyhytkasvuisuuspotilailla pään koko ja kasvonpiirteet ovat normaalit.
Kuka ottaa yhteyttä?
Hoito akondroplasia
Amerikan lastenlääkäriakatemian genetiikan komitea on laatinut suosituksia akondroplasiaa sairastavien lasten hoidosta. Näiden suositusten tarkoituksena on antaa ohjeita, eikä niiden ole tarkoitus korvata yksilöllistä päätöksentekoa. Myös tuore katsaus [Pauli & Botto 2020] sisältää ohjeita. On olemassa erikoisklinikoita, jotka ovat erikoistuneet luustodysplasian hoitoon; niiden suositukset voivat poiketa hieman näistä yleisistä suosituksista.
Suosituksia ovat muun muassa seuraavat.
Vesipää. Jos ilmenee kohonneen kallonsisäisen paineen oireita tai merkkejä (esim. kiihtynyt pään kasvu, jatkuvasti pullistunut avanne, kasvojen pinnallisten laskimoiden huomattava laajeneminen, ärtyneisyys, oksentelu, näköhäiriöt, päänsärky), on lähete neurokirurgille.
Akondroplasiassa esiintyvän vesipään oletettu etiologia on kohonnut kallonsisäinen laskimopaine, joka johtuu kaulavaltimon aukon ahtaumasta. Siksi standardihoitona on ollut kammioperäinen sunttileikkaus. Endoskooppinen kolmas kammioavanne voi kuitenkin olla hyödyllinen joillekin henkilöille,[ 17 ] mikä viittaa siihen, että mukana voi olla muita mekanismeja, kuten kranioservikaalisesta ahtaumasta johtuva neljännen kammion ulostuloaukon tukos.[ 18 ]
Kranioservikaalisen liitoksen ahtauma. Parhaat ennustajat subokipitaalisen dekompression tarpeelle:
- Alaraajojen hyperrefleksia tai klonus
- Keskeinen hypopnea polysomnografiassa
- Kallon ja kaulan liitoskohdan tietokonetomografialla määritetty foramen magnumin koon pieneneminen ja verrattuna akondroplasiaa sairastavien lasten normeihin.[ 19 ]
- Selkäydinkompressiota ja/tai T2-painotettuja signaalipoikkeavuuksia on äskettäin ehdotettu toiseksi huomioon otettavaksi tekijäksi leikkauspäätöstä tehtäessä.
Jos oireisesta puristuksesta on selviä merkkejä, potilas on lähetettävä kiireellisesti lasten neurokirurgille dekompressioleikkausta varten. [ 20 ]
Obstruktiivisen uniapnean hoitoon voi kuulua:
- Adenotonsillektomia
- Positiivinen hengitystiepaine
- Trakeostomia äärimmäisissä tapauksissa
- Painonpudotus
Nämä toimenpiteet voivat johtaa unihäiriöiden paranemiseen ja neurologisen toiminnan jonkinasteiseen paranemiseen.[ 21 ]
Harvinaisissa tapauksissa, joissa tukos on niin vakava, että se vaatii trakeostomiaa, on käytetty keskikasvojen etenemisleikkausta ylempien hengitysteiden tukkeuman lievittämiseksi.[ 22 ]
Välikorvan toimintahäiriö. Usein esiintyviä välikorvatulehduksia, jatkuvaa välikorvan nestettä ja siitä johtuvaa kuulon heikkenemistä tulee hoitaa tehokkaasti tarvittaessa. Pitkäaikaisia letkuja suositellaan, koska niitä tarvitaan usein seitsemän tai kahdeksan vuoden ikään asti.[ 23 ]
Kun ongelmia ilmenee missä tahansa iässä, on suositeltavaa käyttää asianmukaisia hoitomenetelmiä.
Lyhytkasvuisuus. Useissa tutkimuksissa on arvioitu kasvuhormonihoitoa (GH) mahdollisena hoitona lyhytkasvuisuuden akondroplasiaan.[ 24 ]
Kaiken kaikkiaan nämä ja muut aikasarjat osoittavat kasvun aluksi kiihtyvän, mutta vaikutus heikkenee ajan myötä.
Keskimäärin voit odottaa aikuisen pituuden kasvavan vain noin 3 cm.
Raajojen pidennys erilaisilla tekniikoilla on edelleen vaihtoehto joillekin. Pituuskasvua voidaan saavuttaa jopa 30–35 cm. [ 25 ] Komplikaatiot ovat yleisiä ja voivat olla vakavia.
Vaikka jotkut kannattavat näiden toimenpiteiden suorittamista jo 6–8 vuoden iässä, monet lastenlääkärit, kliiniset geneetikot ja etiikan asiantuntijat kannattavat tällaisen leikkauksen lykkäämistä, kunnes nuori pystyy osallistumaan tietoon perustuvan päätöksenteon.
Ainakin Pohjois-Amerikassa vain pieni osa sairastuneista päättää tehdä raajojen pidennysleikkauksen. Little People of America Medical Advisory Board on antanut lausunnon raajojen pidennysleikkauksen käytöstä.
Lihavuus: Lihavuuden ehkäisytoimenpiteet tulisi aloittaa varhaislapsuudessa. Lihavuuden tavanomaisten hoitojen tulisi olla tehokkaita akondroplasiaa sairastavilla, vaikka kalorien tarve on pienempi. [ 26 ]
Akondroplasiaan liittyviä vakiopaino- ja pituussuhteellisia käyriä tulisi käyttää edistymisen seuraamiseen. On tärkeää huomata, että nämä käyrät eivät ole täydellisiä pituussuhteellisia käyriä; ne on johdettu tuhansista akondroplasiaa sairastavien ihmisten datapisteistä.
Painoindeksin (BMI) standardit kehitettiin 16-vuotiaille ja sitä nuoremmille lapsille. [ 27 ] BMI:tä ei ole standardoitu akondroplasiaa sairastaville aikuisille; vertailu BMI-käyriin keskipituuden perusteella antaa harhaanjohtavia tuloksia. [ 28 ]
Varus-epämuodostuma. Vuosittaista ortopedista seurantaa suositellaan joko akondroplasiaan perehtyneen lääkärin tai ortopedikirurgin toimesta. Kirurgisen toimenpiteen kriteerit on julkaistu.[ 29 ]
Progressiivisen oireisen käyrän esiintyminen vaatii lähetteen ortopedille. Oireeton varus-deformiteetti itsessään ei yleensä vaadi kirurgista korjausta. Valittavana on erilaisia interventioita (esim. ohjattu kasvatus kahdeksalla levyllä, valgus-osteotomia ja derotaatio-osteotomia). Ei ole olemassa kontrolloituja tutkimuksia, joissa vertailtaisiin hoitovaihtoehtojen tuloksia.
Kyfoosi. Akondroplasiaa sairastaville vauvoille kehittyy usein joustava kyfoosi. Kiinteän kulmikkaan kyfoosin kehittymisen ehkäisemiseksi on olemassa protokolla, johon kuuluu joustavien rattaiden, keinujen ja vauvankantoliivien välttäminen. Neuvo välttää tukematonta istumista; kohdista aina vastapainetta selkään vauvaa pitäessäsi.
- Kyfoosi paranee merkittävästi tai häviää useimmilla lapsilla ortogradisen asennon omaksumisen ja kävelyn aloittamisen jälkeen. [ 30 ]
- Lapsilla, jotka eivät parane itsestään vartalon vahvistumisen ja kävelyn aloittamisen jälkeen, tukihoito yleensä riittää estämään torakolumbaalisen kyfoosin jatkumisen.[ 31 ]
- Jos vaikea kyfoosi jatkuu, selkärangan leikkaus voi olla tarpeen neurologisten komplikaatioiden ehkäisemiseksi.[ 32 ]
Selkäydinkanavan ahtauma: Jos ilmenee vakavia selkäydinkanavan ahtauman oireita ja/tai löydöksiä, on tarpeen lähettää potilas kiireellisesti kirurgin vastaanotolle.
Yleensä suositellaan laajennettua ja laajaa laminektomiaa. Toimenpiteen merkitys riippuu ahtauman tasosta (esim. rinta- tai lannerangan alue) ja asteesta. Potilaiden hoitotulokset ja toimintakyky paranivat sitä nopeammin, mitä nopeammin heille tehtiin leikkaus oireiden alkamisen jälkeen [ 33 ].
Rokotukset: Akondroplasian yhteydessä ei ole mitään, mikä estäisi kaikkia rutiininomaisia rokotuksia. Lisääntyneen hengitystieinfektioriskin vuoksi DTaP-, pneumokokki- ja influenssarokotteet ovat erityisen tärkeitä.
Sopeutumistarpeet: Lyhyen koon vuoksi ympäristön muutokset voivat olla tarpeen. Koulussa näihin voivat kuulua jakkarat, matalammat valokatkaisijat, sopivan korkuiset wc-istuimet tai muut esteettömät ratkaisut, matalammat pulpetit ja jalkatuet tuolien edessä. Kaikkien lasten tulisi pystyä poistumaan rakennuksesta itsenäisesti hätätilanteessa. Pienet kädet ja heikot jänteet voivat vaikeuttaa hienomotorisia taitoja. Sopeutuvia mukautuksia ovat pienemmän näppäimistön, painotettujen kynien ja sileämpien kirjoituspintojen käyttö. Useimmilla lapsilla tulisi olla IEP tai 504-suunnitelma.
Polkimien jatkopalat ovat lähes aina tarpeen pyöräilyssä. Myös työpisteen muutokset, kuten matalammat pöydät, pienemmät näppäimistöt, askelmat ja wc-yhteys, voivat olla tarpeen.
Sosialisaatio: Koska akondroplasiaan liittyy erittäin huomattava lyhytkasvuisuus, sairastuneilla henkilöillä ja heidän perheillään voi olla vaikeuksia sosiaalistua ja sopeutua kouluun.
Tukiryhmät, kuten Little People of America, Inc (LPA), voivat auttaa perheitä ratkaisemaan näitä ongelmia vertaistuen, henkilökohtaisen esimerkin ja sosiaalisen tietoisuuden lisäämisen avulla.
Tietoa työllisyydestä, koulutuksesta, vammaisten oikeuksista, lyhyiden lasten adoptiosta, terveyskysymyksistä, asianmukaisesta vaatetuksesta, apuvälineistä ja vanhemmuudesta on saatavilla valtakunnallisen uutiskirjeen, seminaarien ja työpajojen kautta.
Tätä synnynnäistä vikaa ei voi parantaa lääkkeettömällä tai muulla tavoin käsitellyllä hoidolla.
Fysioterapiaa käytetään yleisimmin; hoitoa voidaan tarvita myös vesipään (shuntin tai endoskooppisen ventrikulostomian avulla), lihavuuden, [ 34 ] uniapnean, [ 35 ] välikorvantulehduksen tai selkäydinkanavan ahtauman hoidossa.
Joissakin klinikoissa lapsen täytettyä viisi–seitsemän vuotta tehdään kirurginen hoito: säärien, reisien ja jopa olkapään luita pidennetään tai epämuodostuma korjataan leikkausten ja erityisten ortopedisten laitteiden avulla kolmessa tai neljässä vaiheessa, joista jokainen kestää jopa 6–12 kuukautta.
Hoitoa tutkitaan
C-tyypin natriureettisen peptidianalogin anto on kliinisissä tutkimuksissa. Alustavat tulokset ovat osoittaneet, että se on hyvin siedetty ja johtaa akondroplasiaa sairastavien lasten kasvunopeuteen lähtötasosta ( tutkimuspaikka ). [ 36 ] Konjugoitua C-tyypin natriureettista peptidiä tutkitaan myös parhaillaan kliinisissä tutkimuksissa. [ 37 ] Muita harkittavia aineita ovat tyrosiinikinaasin esto [ 38 ], meklitsiini [ 39 ] ja liukoinen rekombinantti ihmisen FGFR3-syötti. [ 40 ]
Hae tietoa kliinisistä tutkimuksista, jotka koskevat monenlaisia sairauksia ja vaivoja, osoitteesta clinicaltrials.gov Yhdysvalloissa ja EU:n kliinisten tutkimusten rekisteristä Euroopassa.
Ennaltaehkäisy
Ainoa ennaltaehkäisevä toimenpide on synnynnäisten sairauksien prenataalinen diagnosointi. [ 41 ], [ 42 ]
Ennuste
Kuinka kauan akondroplasiaa sairastavat ihmiset elävät? Noin 10 vuotta vähemmän kuin keskimääräinen elinajanodote.
Koska luukudoksen ja nivelten patologiset muutokset johtavat itsestä huolehtimisen ja liikkuvuuden rajoittumiseen, tällä diagnoosilla oleville lapsille annetaan vammaisten asema. Pitkällä aikavälillä useimmilla potilailla on normaali ennuste, mutta iän myötä sydänsairauksien riski kasvaa. [ 43 ]

