Lääketieteen asiantuntija
Uudet julkaisut
Tyhjän turkkilaisen satulan oireyhtymä.
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
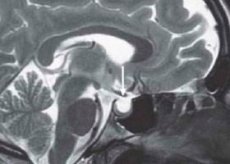
Ilmaus "tyhjä turkkilainen seinä" (ETS) tuli lääketieteelliseen käytäntöön vuonna 1951. Anatomian tutkimuksen jälkeen sen ehdotti S. Busch, joka tutki 788 potilaan ruumiinavausmateriaalia, jotka kuolivat aivolisäkkeen patologiaan liittymättömiin sairauksiin. 40 tapauksessa (34 naista) havaittiin turkkilaisen seinämän (sella turcica) lähes täydellinen puuttuminen ja aivolisäkkeen litistyminen ohuen kudoskerroksen muodossa sen pohjalla. Tässä tapauksessa sella oli tyhjä. Samankaltaista patologiaa olivat aiemmin kuvanneet muut anatomit, mutta Busch oli ensimmäinen, joka yhdisti osittain tyhjän turkkilaisen seinämän pallean vajaatoimintaan. Hänen havaintonsa vahvistettiin myöhemmissä tutkimuksissa. Kirjallisuudessa tämä ilmaus tarkoittaa erilaisia nosologisia muotoja, joiden yhteisenä piirteenä on lukinkalvon alaisen tilan laajeneminen seinämän sisäiseen alueelle. Turkkilainen seinämä on yleensä laajentunut.
Syyt Tyhjän turkkilaisen satulan oireyhtymä.
Tyhjän aivolisäkkeen (sella turcican) syy ja patogeneesi eivät ole täysin selviä. Sädehoidon tai kirurgisen hoidon jälkeen kehittyvä tyhjä aivolisäke on toissijainen, kun taas ilman aikaisempaa aivolisäkkeen toimenpidettä kehittyvä aivolisäke on primaarinen. Sekundaarisen tyhjän aivolisäkkeen kliiniset ilmenemismuodot määräytyvät taustalla olevan sairauden ja käytetyn hoidon komplikaatioiden mukaan. Tämä luku on omistettu primaarisen tyhjän aivolisäkkeen ongelmalle. Uskotaan, että "tyhjän aivolisäkkeen" kehittymiseen tarvitaan pallean vajaatoiminta eli kovakalvon paksuuntunut pullistuma, joka muodostaa aivolisäkkeen katon ja sulkee siitä uloskäynnin. Pallea erottaa aivolisäkkeen ontelon lukinkalvon alaisesta tilasta, lukuun ottamatta vain aukkoa, jonka läpi aivolisäkkeen varsi kulkee. Pallean kiinnitys, sen paksuus ja aukon luonne ovat alttiita merkittäville anatomisille vaihteluille.
Sen kiinnityslinja aivolisäkkeen takaosaan ja kyhmyyn voi olla madaltunut, kokonaispinta ohenee tasaisesti ja aukko levenee pallean lähes täydellisen supistumisen vuoksi, joka jää ohueksi (2 mm) reunaksi reunoja pitkin. Tästä johtuva vajaatoiminta johtaa lukinkalvon alaisen tilan leviämiseen aivolisäkkeen sisäpuolelle ja aivo-selkäydinnesteen pulsaation kyvyn ilmaantumiseen vaikuttaa suoraan aivolisäkkeeseen, mikä voi johtaa sen tilavuuden pienenemiseen.
Kaikki pallean rakenteen synnynnäisen patologian variantit aiheuttavat sen absoluuttisen tai suhteellisen vajaatoiminnan, mikä on välttämätön edellytys tyhjän sellan oireyhtymän kehittymiselle. Muut tekijät altistavat vain seuraaville muutoksille:
- lisääntynyt paine suprasellaarisessa subaraknoidaalitilassa, joka epätäydellisen kalvon kautta lisää vaikutusta aivolisäkkeeseen (kallonsisäisen hypertension, verenpainetaudin, vesipään, kallonsisäisten kasvainten tapauksissa);
- aivolisäkkeen koon pieneneminen ja sen ja turkkilaisen seinämän välisten tilavuussuhteiden rikkominen, verenkierron ja aivolisäkkeen infarktin tai adenooman (diabetes mellituksessa, pään vammoissa, aivokalvontulehduksessa, poskiontelotromboosissa) rikkominen aivolisäkkeen fysiologisen involuution seurauksena (raskauden aikana - tänä aikana aivolisäkkeen tilavuus voi kaksinkertaistua, ja naisilla, jotka ovat synnyttäneet monia lapsia, se kasvaa entisestään, koska synnytyksen jälkeen se ei palaa alkuperäiseen tilavuuteensa vaihdevuosien alkamisen jälkeen, kun aivolisäkkeen tilavuus pienenee - tällainen involuutio voidaan havaita potilailla, joilla on perifeeristen endokriinisten rauhasten primaarinen hyperfunktio, jossa trooppisten hormonien eritys ja aivolisäkkeen hyperplasia lisääntyvät, ja korvaushoidon aloittaminen johtaa aivolisäkkeen involuutioon ja tyhjän turkkilaisen seinämän kehittymiseen; samanlainen mekanismi on kuvattu suun kautta otettavien ehkäisyvälineiden ottamisen jälkeen);
- yhteen harvinaisista tyhjän sella turcican kehittymismuunnelmista - nestettä sisältävän intrasellaarisen säiliön repeämä.
Tyhjä turkkilainen seinämä on siis polyetiologinen oireyhtymä, jonka pääasiallinen syy on turkkilaisen seinämän epätäydellinen pallea.
 [ 1 ]
[ 1 ]
Oireet Tyhjän turkkilaisen satulan oireyhtymä.
Tyhjä kallonpään kuori on usein oireeton ja se havaitaan vahingossa röntgentutkimuksessa. "Tyhjää kallonpään kuoria" esiintyy pääasiassa naisilla (80 %), useammin 40 vuoden iän jälkeen, monisynnyttäjillä. Noin 75 % potilaista on lihavia. Kliiniset oireet ovat vaihtelevia. Päänsärkyä esiintyy 70 %:lla potilaista, minkä vuoksi tehdään alustava kallon röntgenkuvaus, joka 39 %:ssa tapauksista osoittaa muuttunutta kallonpään kuorta ja johtaa tarkempiin tarkempiin tutkimuksiin. Päänsäryn sijainti ja voimakkuus vaihtelevat suuresti – lievästä, ajoittaisesta ja sietämättömään, lähes jatkuvaan.
Näöntarkkuuden heikkeneminen, sen ääreiskenttien yleistynyt kaventuminen ja bitemporaalinen hemianopsia ovat mahdollisia. Näköhermon nystyn turvotusta havaitaan harvoin, mutta sen kuvauksia löytyy kirjallisuudesta.
Nenän vuotaminen on harvinainen komplikaatio, johon liittyy aivo-selkäydinnesteen pulssin aiheuttama sella turcican pohjan repeämä. Tästä johtuva yhteys aivokalvonalusen ja kiilaluun välisen poskiontelon välillä lisää aivokalvontulehduksen riskiä. Nenän vuotaminen vaatii kirurgisia toimenpiteitä, kuten sella turcican pohjan lihastamponaatiota.
Tyhjän turkkilaisen seinämän aiheuttamat hormonaaliset häiriöt ilmenevät aivolisäkkeen trooppisten toimintojen muutoksina. Herkkiä radioimmunomenetelmiä ja stimulaatiotestejä käyttäneissä tutkimuksissa on havaittu suuri prosenttiosuus hormonien erityshäiriöistä (subkliinisistä muodoista). K. Brismer ym. havaitsivat, että 8:lla 13 potilaasta vaste somatotrooppisen hormonin erittymiseen insuliinin aiheuttamaan hypoglykemiaan oli heikentynyt, ja aivolisäke-lisämunuaiskuori-akselia tutkittaessa kortisolin eritys ACTH:n laskimonsisäisen annon jälkeen muuttui riittämättömästi 2:lla 16 potilaasta; vaste metyraponille oli normaali kaikilla tutkituilla potilailla. Näistä tiedoista poiketen Faglia ym. (1973) havaitsivat kortikotropiinin riittämättömän vapautumisen erilaisiin ärsykkeisiin (hypoglykemia, lysiinivasopressiini) kaikilla tutkituilla potilailla. TSH- ja GT-varastoja tutkittiin myös vastaavasti TRH:lla ja RG:llä. Testit osoittivat useita muutoksia. Näiden häiriöiden luonne on edelleen epäselvä.
Yhä useammat artikkelit kuvaavat trooppisten hormonien liikatuotantoa yhdessä tyhjän aivolisäkkeen (sella turcica) kanssa. Ensimmäinen näistä oli tieto akromegaliaa sairastavasta potilaasta, jolla oli kohonneet somatotrooppisen hormonin pitoisuudet. JN Dominique ym. raportoivat tyhjän aivolisäkkeen (sella turcica) 10 %:lla akromegaliapotilaista. Yleensä näillä potilailla on myös aivolisäkkeen adenooma. Primaarinen tyhjä aivolisäkkeen (sella turcica) muodostuu adenoomien nekroosin ja involuution seurauksena, ja adenomatoottiset jäänteet jatkavat somatotrooppisen hormonin liikatuotantoa.
Yleisin "tyhjän turkkiseinän" oire on prolaktiinin lisääntyminen. Sen kasvua on raportoitu 12–17 %:lla potilaista. Kuten STH:n liikasekreetioissa, hyperprolaktinemia ja tyhjä turkkiseinä liittyvät usein adenoomien esiintymiseen. Havaintojen analyysi osoittaa, että adenoomia havaitaan leikkauksen aikana 73 %:lla potilaista, joilla on tyhjä turkkiseinä ja hyperprolaktinemia.
Potilailla, joilla on ACTH:n liikatuotanto, on kuvattu primaarinen "tyhjä turkkilainen seinämä". Useimmiten nämä ovat Itsenko-Cushingin taudin tapauksia, joihin liittyy aivolisäkkeen mikroadenooma. Tunnetaan kuitenkin tapaus Addisonin tautia sairastavasta potilaasta, jolla lisämunuaisten vajaatoiminnasta johtuva pitkäaikainen kortikotrofien stimulaatio johti ACTH:ta erittävään adenoomaan ja tyhjään turkkilaiseen seinämään. Kiinnostavaa on kuvaus kahdesta potilaasta, joilla oli tyhjä turkkilainen seinä ja ACTH:n liikatuotanto normaaleilla kortisolitasoilla. Kirjoittajat ehdottavat biologisesti heikon ACTH-peptidin tuotantoa ja sitä seuraavaa hyperplastisten kortikotrofien infarktia, johon liittyy tyhjän turkkilaisen seinämän muodostuminen. Useat kirjoittajat antavat esimerkkejä eristetystä ACTH:n vajaatoiminnasta ja tyhjästä turkkilaisesta seinämästä, joka on tyhjän turkkilaisen seinämän ja lisämunuaisen karsinooman yhdistelmä.
Tyhjän sevin oireyhtymässä esiintyvät hormonaaliset toimintahäiriöt ovat siis erittäin monimuotoisia. Tapataan sekä trooppisten hormonien liika- että vajaatoimintaa. Häiriöt vaihtelevat stimulaatiotesteillä havaituista subkliinisistä muodoista huomattavaan panhypopituitarismiin. Hormonitoiminnan muutosten vaihtelevuus vastaa primaarisen tyhjän sevin muodostumisen etiologisten tekijöiden laajuutta ja patogeneesiä.
Diagnostiikka Tyhjän turkkilaisen satulan oireyhtymä.
Tyhjän sevin oireyhtymän diagnoosi tehdään yleensä aivolisäkkeen kasvaimen tutkimuksen yhteydessä. On korostettava, että neuroradiologiset löydökset, jotka viittaavat turkkilaisen sevin suurenemiseen ja tuhoutumiseen, eivät välttämättä viittaa aivolisäkkeen kasvaimeen. Primaaristen aivolisäkkeen sisäisten kasvainten ja tyhjän sevin oireyhtymän esiintyvyys näissä tapauksissa oli sama, 36 ja 33 %.
Luotettavimmat menetelmät tyhjän turkkilaisen seinämän diagnosoimiseksi ovat pneumoenkefalografia ja tietokonetomografia, erityisesti yhdistettynä varjoaineiden antamiseen laskimonsisäisesti tai suoraan aivo-selkäydinnesteeseen. Tyhjän turkkilaisen seinämän oireyhtymälle tyypillisiä oireita voidaan kuitenkin havaita jopa tavanomaisissa röntgenkuvissa ja tomografioissa. Näitä ovat muutosten lokalisoituminen turkkilaisen seinämän pallean alapuolella, sen pohjan symmetrinen sijainti etuprojektiossa, seinämän "suljettu" muoto, pääasiassa pystysuuntaisen koon kasvu, kortikaalisen kerroksen ohenemisen ja eroosion merkkien puuttuminen sekä sagittaalikuvan kaksoiskäyräinen pohja, jossa alempi viiva on paksu ja selkeä ja ylempi epäselvä.
Näin ollen "tyhjän turkkilaisen seinämän" esiintyminen tyypillisine suurentuneineen tulisi olettaa potilailla, joilla on minimaaliset kliiniset oireet ja muuttumaton hormonaalinen toiminta. Näissä tapauksissa pneumoenkefalografiaa ei tarvita; potilasta tulee vain tarkkailla. On korostettava, että tyhjä turkkilainen seinämä ja sen koon kasvu havaitaan usein virheellisen aivolisäkeadenooman diagnoosin yhteydessä. "Tyhjän turkkilaisen seinämän" esiintyminen ei kuitenkaan sulje pois aivolisäkkeen kasvainta. Tässä tapauksessa erotusdiagnostiikan tavoitteena on hormonien liikatuotannon määrittäminen.
Diagnoosin määrittämiseksi käytettävistä radiologisista menetelmistä informatiivisin on pneumoenkefalografian ja polytomografisten tutkimusten yhdistelmä.
Mitä on tutkittava?
Kuinka tarkastella?
Kuka ottaa yhteyttä?
Hoito Tyhjän turkkilaisen satulan oireyhtymä.
Tyhjälle turkkilaaksolle ei ole erityistä hoitoa. Vaikka yhdistelmä tyhjän turkkilaaksoon ei vaikuta kasvaimen hoitosuunnitelmaan, on tärkeää, että neurokirurgi on tietoinen niiden samanaikaisesta esiintymisestä, koska näissä tapauksissa leikkauksen jälkeisen aivokalvontulehduksen riski kasvaa.
Ennaltaehkäisy
Tyhjän turkkilaisen seinämän ehkäisyyn kuuluu vammojen, tulehdussairauksien, mukaan lukien kohdunsisäisten, sekä aivojen ja aivolisäkkeen tromboosien ja kasvainten ehkäisy.
Ennuste
Tyhjän sella -oireyhtymällä on erilainen ennuste. Se riippuu aivojen ja aivolisäkkeen samanaikaisten sairauksien luonteesta ja kulusta.

