Lääketieteen asiantuntija
Uudet julkaisut
Märkivä sydänpussitulehdus
Viimeksi tarkistettu: 29.06.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Sydänpussin eli perikardiaalisen bursan tulehdusprosesseilla voi olla erilaisia alkuperä- ja kehitysmekanismeja, ja ne eroavat toisistaan hoitomenetelmien ja ennusteen suhteen. Märkivällä sydänpussitulehduksella on kuitenkin epäsuotuisin kulku: monet tautitapaukset päättyvät kuolemaan. Asiantuntijat pitävät erittäin tärkeänä oikea-aikaisten operatiivisten diagnostisten toimenpiteiden suorittamista ja harkittua jatkohoitoa. [ 1 ]
Epidemiologia
Märkivä perikardiitti on harvinainen sairaus, jota esiintyy alle 1 prosentilla sydänongelmista kärsivistä potilaista. Länsieurooppalaisten arvioiden mukaan patologian aiheuttavat useimmiten stafylokokit, streptokokit ja pneumokokit. Siihen liittyvistä leesioista empyema ja keuhkokuume ovat yleisiä.
Immuunipuutteisilla potilailla tai rintakehän kirurgisten toimenpiteiden jälkeen eristetään useimmissa tapauksissa Staphylococcus aureus (30 %) ja sieni-infektio (20 %). Anaerobisia taudinaiheuttajia voidaan eristää suunielun alueelta.
Tartuntatauteja aiheuttavat aineet leviävät hematogeenisesti joko nieluntakaisen alueen, sydänläppäin tai pallean kautta.
Neisseria meninghitidis voi vaikuttaa sydänpussiin käynnistämällä immuunijärjestelmään liittyvän steriilin effuusion tai suoran infektion ja märkäisen vasteen kehittymisen kautta.
Iatrogeenisesta ja HIV-infektioon liittyvästä immuunisuppressiosta kärsivien potilaiden mikroskooppinen kuvio voi olla monimuotoisempi ja eksoottisempi.
Yleisesti ottaen märkivällä perikardiitilla tarkoitetaan tarttuvaa (useammin mikrobien aiheuttamaa) sydänpussin tulehdusta, jonka kehittyessä märkä kertyy sydänpussin bursaan. Märkivä sydänpussitulehdus on useimmissa tapauksissa toissijainen sairaus, joka toimii komplikaationa muista sydän- ja verisuoni-, hengitystie- (pulmonologisista), gastroenterologisista ja traumaattisista sairauksista.
Muiden perikardiittityyppien joukossa märkivä variantti esiintyy noin 8 prosentissa tapauksista.
Tähän mennessä perikardiitin kokonaismäärä on jonkin verran lisääntynyt ja samalla märkivien perikardiaalisten tulehdusten määrä on vähentynyt.
Taudille on ominaista huono ennuste, jos lääkärinhoitoa ei anneta ajoissa, ja melko hyvä, jos hoitoa annetaan riittävästi.
Märkivään perikardiittiin liittyy märän kertymistä sekä erilliseen poskionteloon että koko sydänpussin onteloon. Samalla eritteen määrä voi vaihdella - 100:sta 1000 ml:aan. Kaikenikäiset ja -sukupuoliset potilaat voivat sairastua. [ 2 ]
Syyt märkivä sydänpussitulehdus
Märkivä perikardiitti on pääasiassa toissijainen sairaus, joka kehittyy, kun jokin tartunta-aine - muista kehon infektiopesäkkeistä - pääsee sydänpussin onteloon.
Lukuisat ympäristössä esiintyvät mikro-organismit voivat toimia tartuntatauteja aiheuttavina aineina. Näitä voivat olla bakteerit, spirokeetat, riketsiat, patogeeniset sienet, alkueläimet ja virukset. Tartuntatauteja aiheuttavat tekijät voivat vaikuttaa suoraan sydänpussiin tai aiheuttaa haitallisia muutoksia immuunijärjestelmässä, mikä johtaa elimistön puolustusjärjestelmän pettämiseen.
Immuunijärjestelmän toimintaa säätelevät hormonaaliset ja hermostolliset mekanismit. Lukuisat stressit ja muut patogeneettiset tekijät aiheuttavat immuunijärjestelmän häiriöitä, mikä heikentää puolustuskykyä infektioiden vaikutukselta. Siksi märkivä perikardiitti kehittyy usein psyko-emotionaalisen ylikuormituksen ja vakavan stressin taustalla.
Kehon antipatogeeninen puolustus tarttuvia hyökkäyksiä vastaan toteutetaan kahdella immuniteettityypillä:
- Synnynnäinen immuniteetti määräytyy geneettisen (perinnöllisen) tekijän perusteella;
- Hankittu immuniteetti muodostuu elämän aikana.
Useimmilla potilailla sydänpussin märkivä prosessi esiintyy keuhkotulehduksen, pleuraalisen empyeeman, mediastiniitin, keuhko- tai palleanaluspaiseen, endo- ja sydänlihastulehduksen taustalla. Tässä tilanteessa taudinaiheuttaja pääsee sydänpussin bursaan läheisistä anatomisista rakenteista.
Joskus infektio leviää kaukaisista pesäkkeistä veren tai imunesteen mukana. Tätä voidaan havaita peritoniitissa tai osteomyeliitissä, ruis- ja sepsiksessä, kurkkumädässä ja tonsilliitissa, parodontiitissa ja hammasperäisessä flegmonissa, peritonsillaari- tai pehmytkudospaiseessa. Joissakin tapauksissa mikrobi-infektio liittyy viruspatologioiden (vesirokko, influenssa, tuhkarokko jne.) aiheuttaman immuniteetin heikkenemisen taustalla: kehittyy kokkiperäinen märkäinen perikardiitti. [ 3 ], [ 4 ]
Märkivän prosessin kehittyminen voi olla sydänpussin punktion, sydän- ja rintakehäkirurgisten toimenpiteiden tai sydämen mekaanisen trauman komplikaatio. Tunnetaan tapauksia, joissa mikrobinen tulehdus johtuu aortan aneurysmasta, pahanlaatuisesta ruokatorven kasvaimen tai sienisairauksien esiintymisestä. [ 5 ]
Tarttuvat taudinaiheuttajat, jotka aiheuttavat useimpia märkivän perikardiitin tapauksia:
- Kokaalifloora, gram(-)mikro-organismit (Proteus, Pseudomonadit, Klebsiella, Escherichia coli);
- Neisseria meningitidis (aivokalvontulehdusta sairastavilla potilailla);
- Sienifloora ja alkueläimet (paljon harvinaisempia kuin bakteerit).
Märkivän perikardiitin aiheuttajat ovat erityisen harvinaisia:
- Mikrobiperäiset patogeenit (legionellat, aktinobasillit, hemofilus influenzae, histoplasmoosi ja tularemiapatogeenit);
- Ei-mikrobiset patogeenit: blastomykoosi, ameebiaas, aspergilloosi, nocardioosi, kokkidioosi, kandidiaasi, toksoplasmoosi.
Riskitekijät
Märkivä perikardiitti on harvinainen sairaus, joka vaikuttaa enimmäkseen ihmisiin, jotka ovat aiemmin kärsineet perikardiaalisista patologioista tai joilla on heikentynyt immuniteetti - esimerkiksi kemoterapiakurssien jälkeen.
Muita riskitekijöitä voivat olla:
- Aiempi sepelvaltimoiden toimenpiteiden historia;
- Hemodialyysi;
- Immuunipuolustuksen vakava heikkeneminen;
- Krooninen alkoholismi, huumeriippuvuus, vakava stressi;
- Itsehoito antibiooteilla;
- Rintakehän trauma, keuhkosairaudet.
Aiemmin, ennen antibioottihoidon käyttöönottoa lääketieteessä, märkivä perikardiitti vaikeutti usein sellaisia sairauksia kuin keuhkokuume, endokardiitti, aivokalvontulehdus ja muut tarttuvat ja tulehdukselliset sairaudet, mukaan lukien osteomyeliitti, dermatiitti ja välikorvatulehdus.
On tärkeää ymmärtää, että tekijät yksinään eivät aiheuta märkivää perikardiittiä, mutta ne myötävaikuttavat merkittävästi sen syntyyn. On tärkeää olla tietoinen näistä tekijöistä, sillä monet niistä johtavat potilaan terveyttä ja henkeä uhkaavien haittavaikutusten kehittymiseen.
Perikardiitin vakavuus, oireet ja lopputulos riippuvat yleisestä terveydentilasta, immuunipuolustuksen tilasta ja tietyn henkilön fysiologian erityispiirteistä. Terveellisiä elämäntapoja noudattavat, oikein syövät ja hygienianormeja noudattavat ihmiset kohtaavat paljon harvemmin märkivän perikardiitin kaltaisen ongelman.
Ei ole mikään salaisuus, että usein toistuva stressi, alkoholin ja huumeiden käyttö, huono ravitsemus ja krooniset sairaudet heikentävät ihmisen vastustuskykyä maksimaalisesti ja estävät elimistöä vastustamasta infektioiden leviämistä. Alkoholi ja huumeet häiritsevät hermoston normaalia toimintaa, vähentävät sen aktiivisuutta ja estävät peruselintoimintojen kulun. Tämän seurauksena sisäelimet vaurioituvat, päihtymystila lisääntyy ja elimistö menettää kykynsä puolustautua.
Toinen yleinen ongelma on antibioottien hallitsematon, perusteeton ja virheellinen käyttö, joka aiheuttaa patogeenisten mikro-organismien "tottumista" ja hyödyllisen kasviston tuhoutumista. Itsehoito antibakteerisilla lääkkeillä aiheuttaa immuunijärjestelmän menettävän kyvyn torjua itsenäisesti ja tehokkaasti tartuntatautia, ja märkivien prosessien kehittymisen riski elimistössä kasvaa moninkertaisesti.
Patologian esiintymisen estämiseksi on välttämätöntä noudattaa huolellisesti henkilökohtaisen ja yleisen hygienian sääntöjä ja normeja, kieltäytyä huonoista tavoista, välttää stressaavia tilanteita ja vammoja, hoitaa ajoissa kaikki kehon tartunta- ja tulehdusprosessit, älä itsehoitoa.
Yleisiä riskitekijöitä, joihin kannattaa kiinnittää huomiota:
- Korkea kolesteroli- ja triglyseridipitoisuus veressä;
- Korkea verenpaine;
- Tupakointi;
- Alhainen fyysinen aktiivisuus;
- Ylipainoinen;
- Diabetes.
Sepelvaltimotautia sairastavilla on aina lisäriski, erityisesti tupakoinnin, ateroskleroosin, verenpainetaudin, hypodynamian, liikalihavuuden tai jyrkästi tai pysyvästi heikentyneen immuniteetin taustalla. [ 6 ]
Synnyssä
Märkivän perikardiitin kehittyminen johtuu tartuntataudinaiheuttajan pääsystä sydänpussitilaan. Infektio aktivoi märkäisen eritteen tuotantoprosessit - effuusion sydänpussin bursaan. Patologia on useammin sekundaarinen - eli se kehittyy muiden kehon infektioprosessien seurauksena. Primaarinen tauti on hyvin harvinainen.
Asiantuntijat osoittavat märkivän perikardiitin viiden pääasiallisen patogeneettisen mekanismin esiintymisen:
- Tarttuvat taudinaiheuttajat leviävät lähialueilta - esimerkiksi rintakehässä.
- Infektio leviää hematogeenisesti - verenkierron mukana sydänpussiin.
- Infektio tunkeutuu sydänlihaksesta - esimerkiksi myokardiitti voi johtaa märkivän perikardiitin kehittymiseen.
- Sydämeen ja verisuoniin kohdistuvat kirurgiset toimenpiteet, tunkeutuva trauma (haavat) edistävät tartuntatautien pääsyä suoraan sydänpussiin tai läheisiin rakenteisiin.
- Palleasta infektio kulkeutuu pallean alapuolelle ja sydänpussiin.
Pneumokokkiflooran leviäminen tapahtuu yleensä hengityselimistä, mutta Staphylococcus aureus kulkeutuu useammin hematogeenisen reitin kautta.
Märkivän perikardiitin patomorfologiaan kuuluvat fibriininen, seroosi ja märkä-inflammatorinen vaihe. Kohtalainen effuusio ei häiritse sydänpussin imukykyä, joten tässä vaiheessa havaitaan vain mesoteelin punoitusta, turvotusta ja hilseilyä sekä fibriinin kertymistä sydänpussin kalvojen väliin. Epikardin ja sydänpussin välissä fibriinisäikeiden läsnäolo luo ns. "karvaisen" sydämen vaikutuksen.
Sydänpussipussin voimakkaisiin effuusioprosesseihin liittyy ensin eritteen kertyminen, jossa on fibriinisiä kuituja, kuoriutunutta mesoteelia ja verisoluja. Kun infektio pääsee sydänpussiin, eriteestä tulee märkäistä: taudinaiheuttajia, alkueläimiä, sieni-infektioita jne. esiintyy koostumuksessa.
Mätämuodostuksen ja lisäarpeutumisen vaiheessa voi esiintyä arpien kalkkeutumista ja luutumista, mikä heikentää merkittävästi sydämen toimintaa. Arpeutumisprosessit voivat levitä paitsi epikardin ja sydänpussin kerroksiin, myös endokardiin. Sydämen supistusten voimakkuus ja amplitudi kärsivät, ja kammioiden välinen väliseinä ottaa pääkuorman: kehittyy konstriktiivinen sydänpussitulehdus. [ 7 ]
Oireet märkivä sydänpussitulehdus
Märkivä perikardiitti alkaa äkillisesti kuumeen, vilunväristysten ja hengenahdistuksen kera. Tautia edeltää usein nielurisatulehdus, keuhkotulehdus sekä tuhoisat muutokset keuhkoissa, sepsis ja niin edelleen. Usein esiintyy sydänkipuja ja kuuluu sydänpussin sivuääniä. Komplikaatioita kehittyy melko nopeasti (on tärkeää olla huomaamatta niitä): märkivä mediastiniitti, pleuraalinen empyema. Komplikaatioiden kertyminen lisää dramaattisesti kuoleman todennäköisyyttä jopa antibioottihoidolla. Potilaan kuolinsyyksi tulee usein:
- Sydämen tamponaatio;
- Supistavat muutokset;
- Kehon myrkytys.
Jos taustalla olevaa sairautta (perussyytä) on hoidettu antibiooteilla, märkivä perikardiitti voi alkaa epäselvästi, pyyhkiytyneesti, mikä tekee sen havaitsemisesta paljon vaikeampaa.
Perikardiitin yleisin oire on voimakas rintaontelon sisäinen kipu ja yskä. Kuva ei ole spesifinen, joten on tarpeen kiinnittää huomiota muihin mahdollisiin oireisiin - esimerkiksi potilas tuntee olonsa hieman helpommaksi, jos hän kallistaa vartaloaan eteenpäin. Lisäksi voi esiintyä:
- Hengenahdistus, myös levossa;
- Epämukavuuden tunne vasemmassa raajassa, olkapäässä, lapaluissa, kaulassa;
- Lisääntynyt kipuoireyhtymä syvällä hengityksellä tai uloshengityksellä.
Märkivän tulehdusprosessin kehittyessä kuume nousee. Tärkeää: kuume toisen, samanaikaisen infektioprosessin taustalla voi häiritä huomiota ja peittää märkivän perikardiitin. Siksi diagnoosia tulisi lähestyä mahdollisimman huolellisesti.
Kliiniset perusoireet katsotaan olevan seuraavat:
- Nouseva kuume;
- Vaivalloinen hengitys;
- Rintaontelon sisäinen kipu, johon voi liittyä "vetäytyminen" vartalon vasemmalle puolelle (pääasiassa vasempaan yläraajaan tai lapaluuhun);
- Pulssin paradoksaalisuus;
- Suurentunut maksa;
- Lisääntynyt keskuslaskimopaine;
- Lisääntynyt nesteen kertyminen vatsaonteloon;
- Auskultaatio: sydänpussin kitkaääniä.
Ylivoimaisesti suurin osa potilaista raportoi kuumetta ja kuumetilaa, ja monilla on hengitysvaikeuksia. Rintakipua esiintyy noin joka toisella potilaalla, ja paradoksaalinen pulssi ja kohonnut keskuslaskimopaine havaitaan 3–4 potilaalla kymmenestä.
Kliinisiä oireita voidaan täydentää kuvalla samanaikaisista tartuntataudeista, erityisesti:
- Keuhkokuume (erityisesti pneumokokkikeuhkokuume);
- Välikorvatulehdus;
- Dermatologiset infektiot;
- Aivokalvontulehdus (pääasiassa meningokokin aiheuttama);
- Osteomyeliitti (stafylokokki);
- Pallean alapuoliset paiseet.
Ensimmäiset merkit
Märkivä perikardiitti on useimmiten akuutti, vaikea kulku, johon liittyy huomattava myrkytys, vaikea kuume, merkkejä lähestyvästä sydämen tamponaatiosta akuutissa tai subakuutissa muodossa.
Märkivä variantti patologiasta esiintyy usein sydänvamman seurauksena, ja märkäerite kerääntyy sydänpussin bursaan. Tällaisessa tilanteessa potilas voi selvitä vain oikea-aikaisen diagnoosin ja kirurgisen toimenpiteen ansiosta. Mitä nopeammin märkäinen tulehdus kehittyy, sitä huonompi on potilaan ennuste.
Patologian akuutti muoto alkaa lämpötilan nousulla ja särkevän kivun ilmaantumisella sydämen yläosassa tai rintalastan alaosassa. Joskus tällainen kipu on terävää ja muistuttaa sydäninfarktia tai pleuriittia. Säteilytys vasempaan raajaan, olkapäähän tai kaulaan sekä epigastrium-alueelle on mahdollista.
Joillakin potilailla kipu ei ole kovin voimakasta, vaan ilmenee voimakkaana epämukavuutena, painon tunteena ja paineena rinnassa. Hengitys vaikeutuu kävellessä tai seistessä. Hengenahdistus helpottuu jonkin verran, jos potilas istuutuu ja kumartuu hieman eteenpäin.
Kun mätä painaa ylähengitysteitä, palleahermon ärsytyksen vuoksi esiintyy kuivaa yskää. Joillakin potilailla esiintyy refleksioksentelua.
Sydämen tamponaatio kehittyy, kun märkäisen eritteen määrä perikardiaalilimapussiin kasvaa. Komplikaatioon liittyy vasemman kammion verenkierron heikkeneminen ja sen seurauksena suuren verenkierron vajaatoiminta. Ongelma ilmenee turvotuksena, kaulan laskimoiden turpoamisena, nesteen kertymisenä vatsaonteloon ja maksan suurenemisena.
Samaan aikaan tai vähän ennen sitä lämpötila alkaa nousta. Aluksi se on subkuumeinen - noin 37,5 °C, sitten nousee kuume. Sydämen syke on paradoksaalinen (hidastaa sisäänhengitettynä), verenpaine laskee.
Useimmille märkivälle perikardiitille ominaiset oireet:
- Hektinen kuume ja voimakkaita vilunväristyksiä;
- Vakava heikkous, äkillinen energian menetys;
- Runsas hikoilu;
- Ruokahaluttomuus.
Sydämen toimintahäiriössä ilmenee raajojen sinerrystä, hengenahdistusta, sydämentykytystä, raskautta ja sydänkipua. Oireet muistuttavat usein angina pectorista.
Läheisten rakenteiden puristumiseen liittyy kohdunkaulan laskimoiden turvotus, yskä, nielemishäiriöt.
Tutkimuksessa paljastuu laajentunut sydämen tylsyyden alue kaikilta puolilta, verisuonikimpun laajentuminen II kylkivälitilassa, muutokset sydämen kokoonpanossa.
Auskultaatiossa sydämen äänet ovat vaimeita, "gallop"-rytmi ja rytmihäiriöt ovat mahdollisia, keuhkoputken ja keuhkoputkien hengitysäänet havaitaan.
Lyömäsoittimista kuuluu tylppä ääni, joka vaimenee, jos potilas nojaa eteenpäin.
Jos hoitoa ei aloiteta ajoissa, märkivä perikardiitti muuttuu fibroottiseksi tai adhesiiviseksi variantiksi, joka vaatii perikardiktomiaa. [ 8 ]
Vaiheet
Nykyaikaisessa lääketieteellisessä luokittelussa perikardiitti etenee seuraavien vaiheiden läpi:
- Fibroottinen vaihe (eritettä kertyy suhteellisen pieni määrä, fibriinin kertymistä on havaittavissa sydänpussin levyjen väliin ja sydänpussin imukyky säilyy);
- Serousvaihe (eritettä kertyy voimakkaammin, sisältää mesoteelialelementtejä, verisoluja ja fibriinihiutaleita);
- Märkivä vaihe (eritteessä on tartuntatauteja, voi esiintyä kalkkeutumisprosesseja, arpeutumista, mikä rajoittaa sydämen supistuvaa toimintaa).
Tulehdusprosessi alkaa sisäelimistä läheltä elimen pohjaa. Pieni määrä eritettä imeytyy verenkiertoelimistöön, fibriinikerrostuminen alkaa sydänpussin levyille. Vähitellen tulehdusreaktio valtaa koko sydänpussin, nesteen takaisinimeytyminen vaikeutuu. Eritettä alkaa kertyä. Infektio liittyy, johon liittyy kuumetta ja kehon myrkytysoireita. [ 9 ]
Lomakkeet
- Effusiivinen, nestemäinen, eksudatiivinen perikardiitti.
Tulehdusprosessin aikana sydänpussin onteloon kertyy eritteitä. Jos normina pidetään 15–50 ml:aa tätä nestettä, patologian yhteydessä tämä tilavuus kasvaa 0,5 litraan ja enemmän. Tämän seurauksena neste painaa sydämen rakenteita, sen toiminta heikkenee, hengitysvaikeuksia ilmenee, rintalastan takana on kipua, syke nousee ja verenpaine laskee. Kuoleman todennäköisyys kasvaa.
- Akuutti perikardiitti.
Akuutti patologian variantti esiintyy infektioprosessin, kuten sepsiksen, reuman ja tuberkuloosin, seurauksena. Tulehduksellinen reaktio leviää ulkoiseen ja sisäiseen sydänpussikalvoon. Aluksi tauti etenee "kuivana" tyyppinä, sitten se muuttuu eksudatiiviseksi sydänpussitulehdukseksi.
- Krooninen muoto.
Akuutin perikardiaalisen patologian oikea-aikaisen hoidon puuttuessa prosessi muuttuu krooniseksi: perikardiaalilevyt paksuuntuvat ja myöhemmin tarttuvat toisiinsa. Lämpötila nousee, potilaat valittavat vakavasta rintaontelon sisäisestä kivusta.
- Supistava muoto.
Konstriktiivinen variantti toimii akuutin eksudatiivisen perikardiitin komplikaationa. Patologia esiintyy usein potilailla, joilla on munuais- tai hematologisia sairauksia, tuberkuloosi, reuma tai aiempien vammojen jälkeen. Ongelmana on sydänpussin levyjen tarttuminen (liimautuminen), mikä vaikuttaa negatiivisesti elintärkeän elimen toimintaan. Sydänpussi paksuuntuu, siihen kertyy kalsiumsuoloja, kalkkeutumisprosessit alkavat: muodostuu erityinen "kuorisydän".
- Traumaattinen muoto.
Sydänalueen rintavammat (tylpät, lävistävät, ampuma-aseella tehdyt jne.) voivat johtaa traumaattisen tulehdusmuodon kehittymiseen. Oireet ovat klassisia: sydänkipu, hengenahdistus.
- Märkivä muoto.
Usein märkivä perikardiitti on sydänleikkauksen tai traumaperäisen tulehduksen komplikaatio, mutta valtaosassa tapauksista "syyllinen" on infektio - erityisesti laajalle levinnyt Staphylococcus aureus. Sairauteen liittyy märän kertyminen sydänpussin bursaan. Potilaalla ilmenee myrkytysoireita, kuumetta ja hengenahdistusta, melko voimakasta sydänkipua.
- Epäspesifinen muoto.
Kuivatyyppinen patologinen prosessi kehittyy allergisen tai infektioreaktion seurauksena ja etenee vuorotellen pahenemisvaiheina ja remissioina. Pahenemisvaiheiden aikana potilaalla on kuumetta, sydänkipuja ja sydänpussin kitkaääniä.
- Fibriininen muoto.
Fibrinoottinen eli kuiva patologian muoto on tyypillisempi lapsuudelle ja kehittyy usein reumaa sairastavilla potilailla. Taudin ydin on sydämen eritteen täydellinen katoaminen bursasta, mikä vaikeuttaa merkittävästi sen toimintaa. Ongelmaan liittyy voimakasta pistävää ja särkevää kipua sekä hengitysvaikeuksia.
Eksudatiivisen effuusion luonteen mukaan perikardiaalinen tulehdus voi olla seroosia, fibriinistä, märkivää ja sekoitettua - esimerkiksi märkivää-fibriinistä tai seroosista-märkivää.
Märkivä-fibroottinen perikardiitti ilmenee eritteen tiivistymisenä märkivien taskujen muodostumisen myötä.
Seroosi märkäinen perikardiitti on puolestaan ohimenevä tila, jossa seroosi erite muuttuu vähitellen märkäiseksi nesteeksi ja kirkas effuusio sameutuu: kehittyy märkäinen tulehdus. [ 10 ]
Komplikaatiot ja seuraukset
Oikea-aikaisella interventiolla märkivää perikardiittiä voidaan hoitaa onnistuneesti. Jos hoitoa ei viivytetä, märkivä tulehdus kulkee ilman komplikaatioita eikä vaikuta haitallisesti elimistön toimintakykyyn ja elämänlaatuun.
Peruuttamattomia muutoksia elimessä ja erilaisia komplikaatioita esiintyy, jos potilas hakee lääkärin apua myöhään, sekä kroonisten sepelvaltimoiden ja muiden patologioiden läsnä ollessa.
Mihin märkivään perikardiittiin voi johtaa:
- Sydämen tamponaatioon (perikardiaalinen bursa täyttyy mätällä, sydän puristuu toimintansa täydelliseen pysähtymiseen asti);
- Muiden kerrosten -- endokardiumin, sydänlihaksen -- tulehdukseen;
- Fibroottiseen sydänpussin paksuuntumiseen ja sitä seuraavaan sepelvaltimoiden toiminnan heikkenemiseen;
- Sydämen vajaatoimintaan, johon liittyy voimakas verenkiertohäiriö, joka vaikuttaa kaikkiin elimiin ja järjestelmiin;
- Septisiin komplikaatioihin.
Sydämen tamponaatio kehittyy, kun sydänpussitilaan kertyy suuria määriä märkiä ja bursan paine kohoaa. Tämä johtaa sydämen puristumiseen ja verenkiertokollapsiin sydämen minuuttitilavuuden pienenemisen ja systeemisen laskimoiden staasin vuoksi. Tamponaatio kehittyy nopeasti tai vähitellen eritteen kertymisnopeudesta riippuen. Komplikaation kliininen kuva vaihtelee hengitysvaikeuksista ja perifeerisen turvotuksen ilmaantumisesta verenkiertokollapsin kehittymiseen. Varhaisia oireita ovat sydämentykytys, vakavat hengitysvaikeudet, turvotus, kohonnut laskimopaine ja pullistuneet kaulalaskimot sekä sydämen suhteellisen tylsyyden rajojen laajeneminen. Verenpaine voi laskea kollaptoidiseen tilaan.
Tamponadin asteittaisen alkamisen myötä on kiinnitettävä huomiota oikean kammion vajauksen, maksan suurenemisen, askiteksen ja pleuraeffuusion oireisiin sekä pulssin paradoksaalisuuteen (systolisen verenpaineen huomattava lasku – yli 10 mmHg – sisäänhengityksen yhteydessä). [ 11 ]
Diagnostiikka märkivä sydänpussitulehdus
Standardidiagnoosiin kuuluu potilaan tutkimus, haastattelu, kuuntelu ja perkussiot. Laboratoriomenetelmistä seuraavat ovat johtavia:
- Yleinen verikoe valkosolujen ja sedimentaation tason määrittämiseksi;
- C-reaktiivisen proteiinin pisteytys;
- Troponiinin ja kreatiinikinaasin (sydänspesifisten proteiinien ja entsyymien) arviointi.
Verikokeissa havaitaan lisääntynyttä punasolujen sedimentaationopeutta ja leukosytoosia, leukosyyttikaava on siirtynyt vasemmalle ja plasman α-globuliini-, fibrinogeen- ja haptoglobiinipitoisuudet ovat koholla.
Instrumentaalinen diagnoosi suoritetaan yleensä seuraavilla menetelmillä:
- Elektrokardiografia;
- Sydämen kaikukuvaus;
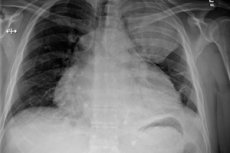
- Rintakehän elinten röntgenkuvaus;
- Joskus CT- tai MRI-kuvaus.
Röntgenkuvat paljastavat tällaisia poikkeavuuksia:
- Sydämen ääriviivojen laajeneminen;
- Akuutin sydän-keuhkokulman muuttuminen tylpäksi;
- Sydämen vyötärön menetys;
- Sydämen ääriviivojen pulsaation amplitudin jyrkkä lasku (jopa täydelliseen menetykseen asti suurten verisuonten pulsaation säilymisen taustalla).
Elektrokardiogrammissa näkyy QRS-kompleksin ja T-hampaan jännitteiden lasku.
Informatiivisin on sydämen kaikukuvaus. Tutkimus auttaa arvioimaan eritteen luonnetta ja määrää sekä havaitsemaan kalsiumkertymiä.
Sydänpussinsisäinen neste on märkäistä, proteiinia on runsaasti, leukosyyttien määrä effuusiossa ylittää 10 000/ml (pääasiassa makrofageja ja granulosyyttejä). Adenosiinideaminaasin taso ei ole koholla.
Tietokonetomografiaa ja magneettikuvausta käytetään eksudatiivisen leviämisen koon ja laajuuden määrittämiseen.
Perikardiocentesis suoritetaan vahvistetussa märkivässä perikardiitissa.
Jos epäillään sydänpussin märkivän tulehduksen tuberkuloosista alkuperää, sydänpussin erite tutkitaan suoraan. Mycobacterium tuberculosis voidaan havaita irtosolunäytteillä, viljelyllä ja histologialla. [ 12 ]
Differentiaalinen diagnoosi
Differentiaalidiagnoosi suoritetaan erilaisten tulehduksellisten perikardiaalisten prosessien sekä ei-tulehduksellisen etiologian patologioiden (hydropericardium, hemopericardium, kylopericardium) yhteydessä. Erottelu suoritetaan poissulkemalla yleisten diagnostisten toimenpiteiden tulosten perusteella.
Huomiota kiinnitetään muun kardiomegaliaa sairastavan tekijän todennäköisyyteen:
- Kardiomyopatiat;
- Eristetty sydänlihastulehdus;
- Tietyistä synnynnäisistä sydänvioista;
- Ylemmän onttolaskimon oireyhtymä mediastinaalikasvainprosesseissa;
- Vasemmanpuoleinen pleuraeffuusio (effuusion tilavuus muuttuu hengityksen mukana, havaitaan vasemman kammion takaa ja samalla puuttuu sen edestä, ei kerry vasemman eteisen takaa);
- Maksakirroosista johtuva kardiopatia.
Differentiaalidiagnoosi suoritetaan ottaen huomioon oireet, laboratoriodiagnostisten menetelmien ja kuvantamistutkimusten avulla.
Alkava tamponaatio vaatii lisädiagnostiikkaa.
Jos perikardiaaliseen bursaan kertyy ei-tulehduksellista eritettä, kyseessä voi olla eksudatiivinen perikardiitti. Tämä on otettava huomioon diagnoosia tehtäessä ja hoitoa määrättäessä. Näin ollen tällaisten tilojen kehittymisen todennäköisyyttä seurataan:
- Hydroperikardium - suuren määrän fibriinittömän sydänpussin eritteen (ns. transudaatti) kertyminen sydämen bursaan. Ongelma voi ilmetä vaikean oikean kammion vajaatoiminnan yhteydessä, ja siihen liittyy ääreisturvotusta, askitesta ja pleuraeritettä. Rintakipua, sydänpussin kitkaääntä tai EKG-muutoksia, jotka ovat tyypillisiä sydänpussitulehdukselle, ei ole.
- Hemoperikardi - veren kertyminen sydänpussitilaan esimerkiksi haavan tai trauman sattuessa sydänleikkauksen jälkeen. Sairaus vaatii kiireellistä sydänpussipunktiota.
- Kyloperikardi - esiintyy, kun sydänpussin tila yhdistyy rintakehän imusuonitiehyeseen. Se voi johtua traumasta, synnynnäisestä viasta tai komplikaationa mediastinaalisen lymfangiooman, hamartooman jne. kanssa.
Hoito märkivä sydänpussitulehdus
Märkivän perikardiitin terapeuttisiin toimenpiteisiin kuuluvat:
- Rutiinien ja ruokavalion noudattaminen;
- Tulehdusta estävä, oireenmukainen ja etiotrooppinen hoito;
- Eksudatiivisen mädän määrän vähentäminen ja sen dynamiikan lisävalvonta;
- Yksilöllisesti ja tarvittaessa sydämen vajaatoiminnan hoitona.
Vuodepaikka määrätään suositellulla puolimakuuasennolla - erityisesti kuumeen, verenkiertohäiriöiden ja kipuoireyhtymän ajaksi.
Ravitsemuksen muutokset edellyttävät jakoperusteista ruokavaliota, jossa suola poistetaan ja juominen normalisoidaan.
Sydämen tamponaation estämiseksi on aiheellista suorittaa sydänpussin hätätyhjennys. Antibiootteja annetaan parenteraalisesti vähintään 14–28 päivän ajan sekä sydämen sisäisen hoidon yhteydessä samanaikaisesti intensiivisen vieroitus-, immunotrooppisen ja oireenmukaisen hoidon kanssa.
Kun septinen tila kehittyy, antibakteeristen lääkkeiden annokset ovat samanlaisia kuin aivokalvontulehdukseen määrätyt annokset.
Jos patologian sieniperäinen luonne vahvistetaan, suoritetaan perikardiektomia.
Bakteeriperäistä märkivää perikardiittiä hoidetaan suojatuilla penisilliineillä yhdessä aminoglykosidien kanssa. Kun tulehduksellisen märkivän prosessin tarkka etiologia on selvitetty, määrätään etiotrooppinen hoito (riippuen aiheuttajasta).
Antibioottihoidon kesto on vähintään 14–28 päivää.
Laskimonsisäistä antibioottihoitoa suoritetaan, kunnes kuumeinen tila on kokonaan eliminoitu ja veren leukosyyttien taso normalisoituu. Jos potilas on kriittisessä tilassa tai penisilliinilääkkeiden käyttöönotto on mahdotonta, vahvistetun taudinaiheuttajan puuttuessa määrätään vankomysiiniä, fluorokinoloneja ja kolmannen sukupolven kefalosporiineja.
Antibioottihoitoa jatketaan bakteriologisen diagnostiikan kuvan ja märkäisen vuodon tutkimuksen valvonnassa. [ 13 ]
Kirurginen hoito
Yleisin märkivän perikardiitin hoidossa käytetty kirurginen toimenpide on perikardiocentesis eli sydänpussipunktio, jolla voidaan nopeasti estää ja hoitaa sydämen tamponaatio ja jopa selvittää tulehdusprosessin syy.
Toimenpidettä ei voida suorittaa potilailla, joilla on koagulopatia, eikä potilailla, jotka saavat aktiivista antikoagulanttihoitoa. Suhteellinen vasta-aihe on alle 50x109/l oleva verihiutaleiden määrä.
Perikardiocenteesiä ei voida suorittaa, jos potilas on läsnä:
- Aortan aneurysma;
- Sydänlihaksen repeämä infarktin jälkeen;
- Traumaattinen hemoperikardi.
Nämä tapaukset ovat merkkejä sydänleikkauksesta.
Kardiologin tulee tarkistaa rintakehän röntgenkuvauksen ja sydämen kaikukuvauksen tulokset ennen punktion aloittamista. Toimenpide voidaan suorittaa normaalitilassa tai EKG-ohjauksessa.
Jotta märän erite pääsee kulkeutumaan riittävästi sydänpussin bursassa, potilaan tulee asettua puoli-istuvaan asentoon. Lisäksi verenpaine ja saturaatioarvot tarkistetaan.
Perikardiocenteesin suorittamiseen tarvittavat instrumentit:
- Neulan sisäiset neulat;
- Laajeneva työkalu;
- Johtava instrumentti;
- Kaareva röntgenpositiivinen katetri;
- Monisuuntainen putkisovitin.
Perikardiaalipunktion kohta (jos käytetään Larreyn menetelmää) on vasemman puolen kylkiluun kaaren ja ytimen pohjan välisen kulman kärki. Jos käytetään Marfanin menetelmää, punktio tehdään vasemman puolen ytimen pohjasta.
Perikardiocenteesi on melko monimutkainen toimenpide, johon liittyy sepelvaltimoiden ja sepelvaltimoiden vaurioitumisriskejä. Epäsuotuisimpia komplikaatioita ovat sepelvaltimon tai sydänlihaksen puhkeaminen tai repeäminen, mutta tällaiset ongelmat ovat hyvin harvinaisia. Muita mahdollisia komplikaatioita ovat:
- Ilmarinta;
- Ilmaembolian muodostuminen;
- Sydämen rytmihäiriöt;
- Vatsan elinten perforaatio;
- Keuhkoödeema;
- Sisäisen rintavaltimon fistulan muodostuminen.
On tärkeää ymmärtää, että sydänpussipunktion suorittaminen märkivää sydänpussitulehdusta sairastavilla potilailla on välttämätön toimenpide, jota ilman on olemassa kaikki kuolemanvaarat.
Joissakin tapauksissa tarvitaan perikardiektomiaa - päälaen ja viskeraalisten kalvojen kirurgista poistoa tai laajaa resektiota. Toimenpide on tarkoitettu potilaille, joilla on suuria määriä märkivää eritettä, joilla on usein uusiutumisia, resistenssiä lääkehoidolle sekä toistuvien perikardiosentreesien vaikutusten puuttuessa.
Ennaltaehkäisy
Märkivän perikardiitin ehkäisy koostuu yleisistä toimenpiteistä, koska erityisiä ennaltaehkäiseviä toimenpiteitä ei ole kehitetty.
Ensinnäkin on välttämätöntä hoitaa ajoissa kaikki kehon tartuntatauti- ja tulehdusprosessit odottamatta ongelman pahenemista ja tartuntatautien leviämistä koko kehoon.
On suositeltavaa liikkua kohtuullisesti, elää aktiivista elämäntapaa, kävellä pitkiä kävelyretkiä raittiissa ilmassa, uida ja pyöräillä, tehdä patikkaretkiä. Lähes kaikki liikunta, joka tuo henkilölle iloa ja lievittää hermostunutta jännitystä, on tervetullutta.
On tarkoituksenmukaista tottua kovettumismenetelmiin: erinomainen palauttava vaikutus antaa kontrastisuihkun tai -kastelun, paljain jaloin kävelyn ruoholla, vedellä tai lumella, märkähankauksen ja käärimisen.
Riittävää lepoa ei pidä unohtaa. Terveen ihmisen riittävä unen kesto on vähintään 8 tuntia (optimaalisesti 9 tuntia) päivässä. Joidenkin erityisen aktiivisten ihmisten ei tulisi laiminlyödä mahdollisuutta levätä päiväsaikaan.
Ravinnolla on tärkeä rooli monien sairauksien, kuten sydänpussitulehduksen, muodostumisessa. On jo pitkään tiedetty, että rasvaisen, suolaisen ja mausteisen ruoan säännöllinen kulutus vaikuttaa negatiivisesti sydän- ja verisuonijärjestelmään: henkilölle kehittyy lihavuutta, verisuonten elastisuus heikkenee, verenkierto heikkenee ja verenpaineongelmia ilmenee. Lisäksi suuri määrä suolaa ruokavaliossa vaikuttaa haitallisesti munuaisten toimintaan, mikä johtaa turvotukseen ja sydämen tarpeettomaan kuormitukseen. Myös vahvan teen ja kahvin sekä alkoholijuomien säännöllinen kulutus on ei-toivottavaa.
Tartuntatautien ja immuunisuppression yhteydessä erityisistä ennaltaehkäisevistä toimenpiteistä tulisi keskustella hoitavan lääkärin - kardiologin, sisätautilääkärin, infektiosairauksien erikoislääkärin, reumatologin tai immunologin - kanssa. Ennaltaehkäisevien toimenpiteiden laiminlyöntiä ei pidä jättää huomiotta, koska mikä tahansa ongelma on helpompi ehkäistä. Älä missään tapauksessa ota antibiootteja "profylaksiaksi". Kaikki antibioottihoidon määräämisen tulisi suorittaa erikoislääkäri olemassa olevien käyttöaiheiden perusteella.
Ennuste
Märkivä perikardiitti vaatii kiireellistä lääketieteellistä hoitoa ja potilaan jatkuvaa seurantaa. Ilman oikea-aikaista ja asianmukaista hoitoa on kuolema. Jos patologia tunnistetaan ajoissa ja kaikki tarvittavat terapeuttiset toimenpiteet suoritetaan, 85 % potilaista toipuu ilman haitallisia pitkäaikaisia seurauksia. Suonensisäinen antibioottihoito tulee aloittaa empiirisesti jo ennen diagnostisten bakteriologisten tietojen saamista. Toinen erityisen tärkeä vaihe antibioottihoidon lisäksi on drenaaation käyttö. Märkäerite on valuvaa ja usein kertyy nopeasti. Eritteen tyhjenemisen estämiseksi käytetään intraperikardiaalista trombolyysiä: tätä lääkehoitoa käytetään, kunnes lopullinen päätös kirurgisesta toimenpiteestä on tehty. Joissakin tapauksissa subklaviaaninen perikardiostomia ja onteloinen perikardiaalinen huuhtelu ovat sopivia. Nämä toimenpiteet mahdollistavat märän täydellisemmän tyhjentymisen.
Pätevän hoidon puute on tae potilaalle, jolla on märkivä taudin muoto, kuolemasta: potilaan kuolema johtuu lisääntyvästä myrkyllisyydestä ja sydämen tamponaatin kehittymisestä. Riittävän ja oikea-aikaisen lääkehoidon avulla suotuisan lopputuloksen mahdollisuudet kasvavat dramaattisesti. Monimutkainen hoito, jonka suorittavat pätevät asiantuntijat erikoistuneessa kardiologian osastolla tai klinikalla, auttaa vähentämään kuolleisuutta 10–15 prosenttiin.
Todettu ja jopa onnistuneesti hoidettu märkivä perikardiitti on osoitus jatkorekisteröinnistä kardiologian tai sydänkirurgian erikoislääkärin kanssa.

