Lääketieteen asiantuntija
Uudet julkaisut
Kyhmyruusu
Viimeksi tarkistettu: 05.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Erythema nodosum (synonyymi: erythema nodosum) on oireyhtymä, joka perustuu ihonalaisen kudoksen allergiseen tai granulomatoottiseen tulehdukseen. Sairaus kuuluu vaskuliittien ryhmään. Erythema nodosum on syvän vaskuliitin polyetiologinen muoto.
Erythema nodosum on itsenäinen pannikuliitin muoto, jolle on ominaista punaisten tai violettien, tunnusteltavissa olevien ihonalaisten kyhmyjen muodostuminen sääriin ja joskus muille alueille. Se kehittyy usein systeemisen sairauden yhteydessä, erityisesti streptokokki-infektioiden, sarkoidoosin ja tuberkuloosin yhteydessä.
Mikä aiheuttaa kyhmyruusua?
Erythema nodosum kehittyy useimmiten 20–30-vuotiailla naisilla, mutta sitä voi esiintyä missä iässä tahansa. Etiologiaa ei tiedetä, mutta yhteyttä muihin sairauksiin epäillään: streptokokki-infektioon (erityisesti lapsilla), sarkoidoosiin ja tuberkuloosiin. Muita mahdollisia laukaisevia tekijöitä ovat bakteeri-infektiot (Yersinia, Salmonella, mykoplasma, klamydia, lepra, lymphogranuloma venereum), sieni-infektiot (koksidioidomykoosi, blastomykoosi, histoplasmoosi) ja virusinfektiot (Epstein-Barrin tauti, hepatiitti B); huumeiden käyttö (sulfonamidit, jodidit, bromidit, ehkäisypillereiden käyttö); tulehduksellinen suolistosairaus; pahanlaatuinen kasvain, raskaus. 1/3 tapauksista on idiopaattisia.
Erythema nodosumin aiheuttajia ovat primaarinen tuberkuloosi, lepra, yersinioosi, sukupuolitautien lymfogranulomatoosi ja muut infektiot. Taudin esiintymistä sulfanilamidiryhmän sisältävien lääkkeiden, ehkäisyvälineiden, käytön jälkeen on kuvattu. Puolella potilaista taudin syytä ei voida tunnistaa. Taudin patogeneesille on ominaista elimistön hypererginen reaktio tartuntatauteihin ja lääkkeisiin. Se kehittyy monissa akuuteissa ja kroonisissa, pääasiassa tartuntataudeissa (tonsilliitti, virusinfektiot, yersinioosi, tuberkuloosi, lepra, reuma, sarkoidoosi jne.), lääkeintoleranssissa (jodi, bromi, sulfonamidit), joissakin systeemisissä lymfoproliferatiivisissa sairauksissa (leukemia, lymfogranulomatoosi jne.), sisäelinten pahanlaatuisissa kasvaimissa (hypernefroidisyöpä).
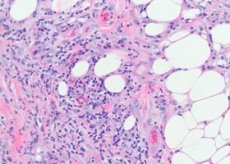
Erythema nodosumin patomorfologia
Pääasiassa vaurioituvat ihonalaisen kudoksen verisuonet - pienet valtimot, arteriolit, venulit ja kapillaarit. Dermiksessä muutokset ovat vähemmän ilmeisiä ja ilmenevät vain pieninä perivaskulaarisina infiltraatteina. Tuoreissa leesioissa rasvasolujen lobulusten väliin ilmestyy lymfosyyttiryppäitä ja vaihteleva määrä neutrofiilisiä granulospasmeja. Joissakin paikoissa voi nähdä massiivisempia lymfohistiosyyttisiä infiltraatteja, joihin on sekoitettu eosinofiilisiä granulosyyttejä. Havaitaan kapillaariittia, destruktiivisia-proliferatiivisia arterioliitteja ja venuliittia. Suuremmissa verisuonissa havaitaan endoteelin dystrofisten muutosten ohella tulehduselementtien infiltraatiota, minkä yhteydessä jotkut kirjoittajat uskovat, että vaskuliitti, jossa on primaarisia muutoksia verisuonissa, on tämän taudin taustalla ihovauriossa. Vanhoissa elementeissä neutrofiilisiä granulosyyttejä yleensä ei ole, vierassoluilla johtuvia granulaatiomuutoksia on vallitsevasti. Tälle taudille on ominaista pienten histiosyyttisten kyhmyjen esiintyminen, jotka sijaitsevat säteittäisesti keskihalkion ympärillä. Joskus neutrofiiliset granulosyytit lävistävät nämä kyhmyt.
Erythema nodosumin histogeneesiä ei tunneta hyvin. Huolimatta taudin epäilemättömästä yhteydestä monenlaisiin infektio-, tulehduksellisiin ja neoplastisiin prosesseihin, monissa tapauksissa etiologista tekijää ei ole mahdollista tunnistaa. Joillakin potilailla havaitaan verenkierrossa olevia immuunikomplekseja, kohonneita IgG-, IgM- ja komplementtikomponentti C3 -pitoisuuksia.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
Histopatologia
Histologisesti erythema nodosumin substraatti on perivaskulaarinen infiltraatti, joka koostuu lymfosyyteistä, neutrofiileistä, suuresta määrästä histiosyyttejä, ihonalaisten laskimoiden endoteelin lisääntymisestä, kapillaariarterioleista, verisuonten kalvon läpäisevyyden lisääntymisestä johtuvasta dermiksen turvotuksesta ja akuutista nodulaarisesta dermohypodermitista.
Erythema Nodosumin oireet
Erythema nodosumille on ominaista eryteemaisten pehmeiden plakkien ja kyhmyjen muodostuminen, johon liittyy kuumetta, yleistä huonovointisuutta ja nivelkipua.
Erythema nodosum -tyyppiset ihottumat ovat yksi Sweetin oireyhtymän (akuutti kuumeinen neutrofiilinen dermatoosi) pääasiallisista ilmenemismuodoista. Jolle on myös ominaista korkea lämpötila, neutrofiilinen leukosytoosi, nivelkipu ja muut polymorfiset ihottumat (vesikulopustulaarinen, bullous, erythema multiforme eksudatiivinen tyyppi, erythematoottinen, plakkimainen, haavainen), jotka sijaitsevat pääasiassa kasvoissa, kaulassa ja raajoissa, ja joiden kehittymisessä immuunikompleksivaskuliitti on tärkeä. Erotetaan akuutti ja krooninen erythema nodosum. Akuutti erythema nodosum esiintyy yleensä kuumeen ja huonovointisuuden taustalla, ja se ilmenee nopeasti kehittyvinä, usein usennettuina, melko suurina, soikeiden, puolipallon muotoisina, hieman ympäröivän ihon yläpuolelle koholla olevina ja palpaatiossa kivuliaina dermohypodermaalisina solmukkeina. Niiden rajat ovat epäselvät. Pääasiallinen lokalisaatio on säärien, polven ja nilkan nivelten etupinta, ja ihottuma voi olla myös laajalle levinnyttä. Solmujen yläpuolella oleva iho on aluksi kirkkaan vaaleanpunainen, sitten väri muuttuu sinertäväksi. Tyypillistä on värin muutos useiden päivien aikana, kuten "kukkiva" mustelma - kirkkaanpunaisesta keltavihreään. Solmujen imeytyminen tapahtuu 2-3 viikon kuluessa, harvemmin myöhemmin; uusiutumiset ovat mahdollisia.
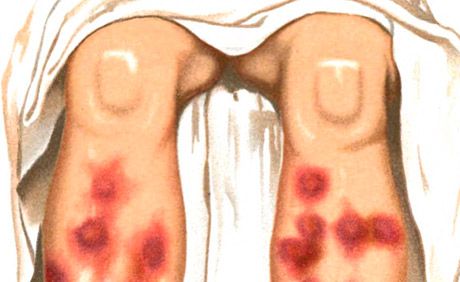
Akuutille prosessille on ominaista nodulaarinen, tiivis, tunnusteltaessa kivulias puolipallon muotoinen tai litistynyt ihottuma. Ihottuma esiintyy usein aaltoina, ja se sijaitsee symmetrisesti säärien ojennuspinnoilla, harvemmin reisissä, pakaroissa ja kyynärvarsissa. Muutaman päivän kuluttua ihottuma alkaa hävitä, ja sen väri muuttuu vaaleanpunaisesta vaaleanruskeanpunaisesta vaaleanruskeaan ja vihertävänkeltaiseen "kukkivan mustelman" tyypin mukaan. Elementin kehittyminen on 1-2 viikkoa. Solmut eivät sulaudu toisiinsa eivätkä haavaudu. Ihottumien puhkeaminen havaitaan yleensä keväällä ja syksyllä. Niihin liittyy yleisiä oireita: kuumetta, vilunväristyksiä, nivelkipuja. Nodulaarinen eryteema voi muuttua krooniseksi vaeltavaksi (Befverstedtin nodulaarinen vaeltava eryteema).
Erythema nodosumin diagnoosi
Erythema nodosumin diagnoosi tehdään kliinisesti, mutta syy-tekijöiden selvittämiseksi on tehtävä muita tutkimuksia, kuten koepala, ihotesti (puhdistettu proteiinijohdannainen), täydellinen verenkuva, rintakehän röntgenkuvaus, nielun näyte. Erytrosyyttien sedimentaatioaste on yleensä kohonnut.
Tauti tulee erottaa Bazinin kovettumasta erythemasta, Montgomery-O'Leary-Barkerin nodulaarisesta vaskuliitista, kupan aiheuttamasta subakuutista migroivasta tromboflebiitista, ihon primaarisesta kolikvatiivisesta tuberkuloosista, Darier Russin ihonalaisesta sarkoiditaudista ja ihokasvaimista.
Mitä on tutkittava?
Kuinka tarkastella?
Mitä testejä tarvitaan?
Kuka ottaa yhteyttä?
Erythema nodosumin hoito
Erythema nodosum häviää lähes aina itsestään. Hoitoon kuuluu vuodelepo, raajan nostaminen ylös, viileät kääreet ja tulehduskipulääkkeet. Kaliumjodidia 300–500 mg suun kautta kolme kertaa päivässä käytetään tulehduksen vähentämiseen. Systeemiset glukokortikoidit ovat tehokkaita, mutta niitä tulisi käyttää viimeisenä keinona, koska ne voivat pahentaa taustalla olevaa sairautta. Jos taustalla oleva sairaus tunnistetaan, hoito tulee aloittaa.
Määrätä antibiootteja (erytromysiini, doksisykliini, penisilliini, tseporiini, kefsoli); siedätysaineita; salisylaatteja (aspiriini, askofeeni); C-, B- ja PP-vitamiineja, askorutiinia, rutiinia, flugaliinia, sinkumaria, delagyyliä, plakenilia; angioprotektoreita - komplamiini, eskusaani, diprofeeni, trental; antikoagulantteja (hepariini); ei-steroidisia tulehduskipulääkkeitä (indometasiinia 0,05 g 3 kertaa päivässä, voltareenia 0,05 g 3 kertaa päivässä, medintol 0,075 g 3 kertaa päivässä - valinnaisesti); ksantinoli-nikotinaattia 0,15 g 3 kertaa päivässä (teonikolia 0,3 g 2 kertaa päivässä); prednisolonia 15-30 mg päivässä (hoidon tehottomuuden ja prosessin edetessä). Infektiopesäkkeiden puhdistus suoritetaan. Paikallisesti määrätään kuivaa lämpöä, UHF-säteilyä, UV-säteilyä ja 10-prosenttista ichtyoliliuosta sisältäviä kompressioita.

