Polymyosiitti ja dermatomyosiitti: syyt, oireet, diagnoosi, hoito
Viimeksi tarkistettu: 23.04.2024

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
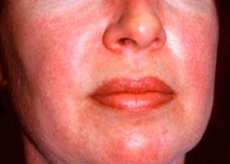
Polymyosiitti ja dermatomyosiitti ovat harvinaisia systeemisiä reumaattisia sairauksia, joille on tunnusomaista tulehdukselliset ja degeneratiiviset lihasmuutokset (polymyosiitti) tai lihakset ja iho (dermatomyosiitti). Tyypillisin ihon ilmeneminen on heliotrooppinen ihottuma.
Lihaksen vaurioita ovat symmetriset ja niihin sisältyy heikkous, jonkin verran arkuutta ja myöhempi yläraajavyöhkäiden proksimaalisten lihasten atrofia. Komplikaatioihin voi kuulua sisäistä elinten vaurioita ja pahanlaatuisuutta. Diagnoosi perustuu lihasten häiriöiden kliinisen kuvan analysointiin ja arviointiin määrittämällä relevanttien entsyymien pitoisuudet, suorittamalla MRI, elektromyografia ja lihaskudoksen biopsi. Hoito käyttää glukokortikoideja, joskus yhdistelmänä immunosupressanttien tai immunoglobuliinien kanssa laskimonsisäisesti.
Naiset sairastavat kaksi kertaa niin usein kuin miehet. Tauti voi esiintyä missä tahansa ikässä, mutta sitä esiintyy useammin 40-60 vuoden välein; 5-15-vuotiailla lapsilla.
Mikä aiheuttaa dermatomyosiitti ja polymyosiitti?
Taudin syyksi on tarkoitus olla autoimmuunireaktio lihaskudokselle geneettisesti alttiissa yksilöissä. Tauti on yleisempi, kun läsnä on suvussa ja median joitakin HLA-antigeenejä (DR3, DR52, DR56). Mahdollisia käynnistyskertoimia ovat viruksen myosiitti ja pahanlaatuiset kasvaimet. On raportoitu pikornavirusten kaltaisten rakenteiden havaitsemista lihassoluissa ; Lisäksi virukset voivat aiheuttaa samankaltaisia sairauksia eläimissä. Maligniteetit yhdessä dermatomyosiitti (paljon vähemmän kuin polymyosiitti) viittaa siihen, että tuumorin kasvu voi olla myös laukaisumekanismi johtuvien sairauksien autoimmuniteetin ajaa yhteisiä kasvainantigeenejä ja lihaskudosta.
Luuriperäisten lihasten verisuonien seinämiin havaitaan IgM: n, IgG: n ja kolmannen komplementtikomponentin kerrostumat; tämä pätee erityisesti lapsilla, joilla on dermatomyosiitti. Polymyosiittipotilaat voivat myös kehittää muita autoimmuuniprosesseja.
Patofysiologia dermatomyosiitti ja polymyosiitti
Patologisiin muutoksiin kuuluu solujen vaurioita ja niiden atrofia erilaistuneen tulehduksen taustalla. Ylä- ja alaraajojen lihakset sekä kasvot ovat vähemmän alttiita kuin muut luurankolihakset. Niskan sisäelinten lihasten ja ruosteen yläosien, harvemmin sydämen, mahan tai suoliston, tukahduttaminen voi johtaa näiden elinten toimintahäiriöihin. Suuret myoglobiinipitoisuudet, joita rabdomyolyysi aiheuttaa, voivat aiheuttaa munuaisvaurioita. Myös nivelissä ja keuhkoissa voi olla inflammatorisia muutoksia, erityisesti potilailla, joilla on antisynteettisiä vasta-aineita.
Dermatomyosiitin oireet ja polymyosiitti
Polymyosiitin puhkeaminen voi olla akuutti (erityisesti lapsilla) tai subakuutti (yleensä aikuisilla). Akuutti virusinfektio on joskus edeltänyt tai on taudin ilmenemisen lähtötekijä, jonka yleisimpiä ilmiöitä ovat proksimaalisten lihasten heikkous tai ihottuma. Kipu tuntemukset ovat vähemmän kuin heikkous. Ehkäpä polyarthralgia, Raynaudin ilmiö, dysphagia, keuhkojen leviäminen, yleiset oireet (kuume, masennuksen väheneminen, heikkous). Reynaudin ilmiötä esiintyy usein potilailla, joilla on samanaikaisia sidekudosvaurioita.
Lihaksen heikkous voi edistyä useita viikkoja tai kuukausia. Lihaksen heikkouden kliinisessä ilmentymisessä on kuitenkin vaikutettava vähintään 50% lihaskuiduista (näin ollen lihasheikkoutuminen osoittaa myosiitin etenemistä). Potilaat saattavat joutua vaikeuksiin nostaen käsivartensa yläpuolelta, nousevat ylös portaista, nousevat istuimelta. Lantionlihaksen ja olkavarren voimakasta heikkoutta johtuen potilaat voidaan kiinnittää pyörätuolille tai sängylle. Kaulan taipuisan tappion takia on mahdotonta repätä päätä tyynystä. Nielun lihasten tappion ja ruokatorven yläosat johtavat nielemiseen ja regurgitaatioon. Alaraajojen, yläraajojen ja kasvojen lihaksia ei yleensä heikennetä. Kuitenkin raajojen kontraktuurien kehitys on mahdollista.
Ihoutumishäiriöillä, jotka on todettu dermatomyosiitilla, on tavallisesti tumma väri ja erythematoosinen luonne. Luonteenomaista on myös purppuran värin (heliotrooppinen ihottuma) turvotus. Ihon puhkeaminen voi hieman nousta ihon tason yläpuolelle ja olla sileä tai peitetty vaa'alla; lokalisointi leesioiden - otsa, niskan, hartioiden, rinnan, käsivarsien, alaosat reisien kulmakarvojen, polven alueella, mediaalinen malleolus, takapintaa keskiniveliin ja metakarpofalangeaalinivelistä, jossa ulkosivun (Gottrona oire). Kynsien pohjan tai kehän mahdollinen hyperemia. Iholla sivupintojen sormien voi kehittyä hilseilevien ihottuma, mukana ulkonäkö halkeamia. Ensisijainen ihovaurioiden ratkaistaan usein ilman seurauksia, mutta voivat johtaa kehitystä johdetun muutosten muodossa tummapigmenttinen, surkastuminen, arpia tai vitiligo. Mahdollinen ihonalaiskalvojen muodostuminen, erityisesti lapsilla.
Noin 30% potilaista kehittää polyarthralgiaa tai polyartriittiä, johon liittyy usein turvotus ja yhteinen effuusio. Kuitenkin niveltulehdusten vakavuus on vähäinen. Useimmiten ne esiintyvät, kun potilaalla on vasta-aineita Jo-1: lle tai muille synteeseille.
Polymyosiitin sisäelinten (paitsi nielu ja ylempi ruokatorvi) häviäminen on harvinaisempaa kuin muissa reumaattisissa sairauksissa (erityisesti SLE ja systeeminen skleroderma). Harvinaisesti, erityisesti antisynteettisen oireyhtymän kohdalla, tauti ilmenee interstitiaalisena pneumoniittina (dyspnoa ja yskä). Sydämen rytmihäiriöt ja johtumishäiriöt voivat kehittyä, mutta ne ovat yleensä oireettomia. Ruoansulatuskanavasta ilmenevät ilmiöt ovat yleisempiä lapsilla, joilla on myös vaskuliittia, ja niihin voi kuulua oksentelu verensokerin, melenan ja suonien perforaation avulla.
Mihin sattuu?
Polymyosiitin luokittelu
Polymyosiitti on 5 varianttia.
- Primaarinen idiopaattinen polymyosiitti, joka voi esiintyä missä tahansa ikäisessä. Sen kanssa ei ole ihovaurioita.
- Primaarinen idiopaattinen dermatomyosiitti on samanlainen kuin primäärinen idiopaattinen polymyosiitti, mutta siinä on ihon vaurio.
- Pahanlaatuisten kasvainten yhteydessä esiintyvät polymyosiitti ja dermatomyosiitti voi esiintyä kaikenikäisille potilaille; jotka useimmiten havaitaan iäkkäillä potilailla sekä potilailla, joilla on muita sidekudosvaivoja. Pahanlaatuisten kasvainten kehittymistä voidaan havaita sekä 2 vuoden sisällä ennen että kahden vuoden kuluttua myosiitin puhkeamisesta.
- Lasten polymyosiitti tai dermatomyosiitti liittyy systeemiseen vaskuliittiin.
- Polymyosiitti ja dermatomyosiitti voi myös esiintyä potilailla, jotka kärsivät muista sidekudosvaivoista, useimmiten progressiivisen systeemisen skleroosin, sidekudoslihan ja SLE: n kanssa.
Kääntämällä ryhmään polymyosiitti elin myosiitti lihas on virheellinen, koska viimeksi mainittu on erillinen tauti, jolle kliinisiä oireita samanlaisia kuin kroonisen idiopaattisen polymyosiitti. Kuitenkin, se kehittyy vanhukset, usein vaikuttaa distaalisen lihakset kehon osien (esim, ylä- ja alaraajojen), on pidempi kesto, vähemmän hoitovastetta ja on karakteristista tyypillisiä histologisia kuvio.
Dermatomyosiitin ja polymyosiitin diagnosointi
Polymyosiitti syytä epäillä, jos potilas valituksia heikkous proksimaalisten lihasten, mukana niiden arkuus tai ilman sitä. Testaus dermatomyosiitti ei tarvitse muuttaa potilaille valittivat ihottumaa muistuttava heliotrope tai oire Gottrona sekä potilailla, joilla ilmenemismuodot polymyosiitti, yhdistää mihin tahansa ihovaurioita, dermatomyosiitti tarkoituksenmukaista. Kliiniset oireet polymyosiitti tai dermatomyosiitti saattavat muistuttaa systeeminen skleroosi tai harvemmin - SLE tai vaskuliitti. Diagnoosin luotettavuutta lisätään vastaamalla mahdollisimman suuri määrä näitä viittä kriteeriä:
- proksimaalisten lihasten heikkous;
- tyypilliset ihottumat;
- lihassekstin entsyymien lisääntynyt aktiivisuus (kreatiinikinaasi tai sen aktiivisuuden lisääntymisen puuttuessa aminotransferaasit tai aldolaasi);
- tyypilliset muutokset myografiassa tai magneettikuvauksessa;
- luonteenomaiset histologiset muutokset lihaskudoksen biopsiassa (absoluuttinen kriteeri).
Lihaksen biopsia voi sulkea pois sellaiset kliinisesti samankaltaiset olosuhteet, kuten lihasten vartalon lihasten ja rabdomyolyysi, jota aiheuttavat virusinfektio. Histologisessa tutkimuksessa ilmenevät muutokset voivat olla erilaisia, mutta tyypillisiä ovat krooninen tulehdus, lihasten rappeutuminen ja regenerointi. Ennen potentiaalisesti toksisen hoidon aloittamista olisi tehtävä tarkka diagnoosi (yleensä histologisella tarkastuksella). MRI: llä on mahdollista tunnistaa ääri- ja tulehduskipulit lihaksissa, joita seuraa kohdennettu biopsia.
Laboratoriotutkimukset sallivat vahvistamaan tai päinvastoin, poistamaan epäily taudin esiintyminen, ja ovat myös hyödyllisiä arvioitaessa sen vakavuudesta mahdollista yhdessä muiden diagnostiikka ja patologian vastaavia komplikaatioita. Huolimatta siitä, että antinuclear vasta-aineet havaitaan joillakin potilailla, tämä ilmiö on yhteinen muiden sidekudoksen sairaudet. Noin 60% potilaista vasta-aineita antigeenin ytimet (PM-1) tai kokonainen kateenkorva ja Jo-1-soluissa. Rooli autovasta taudin patogeneesissä jää epäselväksi, vaikka tiedetään, että vasta-aineet vastaan Jo-1 on spesifinen markkeri antisintetaznogo oireyhtymä, joka käsittää fibrosoiva alveoliitti, keuhkofibroosi, niveltulehdus, Raynaud'n ilmiö.
Kreatiinikinaasiaktiivisuuden säännöllinen arviointi on hyödyllistä hoidon seurannassa. Kuitenkin vakavan lihastatrofian yhteydessä entsyymin aktiivisuus voi olla normaalia, huolimatta kroonisen aktiivisen myosiitin esiintymisestä. MRI-tiedot, lihasbiopsiat tai kreatiinikinaasiaktiivisuuden suuret arvot auttavat usein erottamaan glukokortikoidien indusoiman polymyosiitin ja myopatian toistumisen.
Koska monet potilaat ovat diagnosoimatta syöpä, jotkut kirjoittajat suosittelevat arviointi kaikkien aikuisten dermatomyosiitti, ja henkilöt, jotka kärsivät polymyosiitti, vuoden iässä 60 seuraavasti: lääkärintarkastus, vkpyuchayuschy rintojen tutkimus, lantion tutkiminen ja peräsuolen tarkastus ( mukaan lukien tutkiminen ulosteesta piilevälle verelle); kliininen verikoke; biokemialliset verikokeet; mammografian syövän alkion antigeenin määrittäminen; virtsan yleinen analyysi; rinta röntgen. Tarvetta tällaiseen seulontaan potilaille nuorempina, joilla ei ole kliinisiä oireita syövän, jotkut kirjoittajat epäilevät.
Mitä on tutkittava?
Kuinka tarkastella?
Dermatomyosiitin ja polymyosiitin hoito
Ennen tulehduksen pysäyttämistä on tarpeen rajoittaa liikuntaa. Glukokortikoidit ovat ensilinjan lääkkeitä. Taudin akuutissa vaiheessa aikuispotilaat tarvitsevat prednisolonia (sisältäen) annoksella 40 - 60 mg päivässä. Kreatiinikinaasiaktiivisuuden säännöllinen toteaminen on tehokas aikaisin indikaattori: useimmilla potilailla sen väheneminen tai normalisointi tapahtuu 6-12 viikon kuluessa lihasvoiman lisääntymisestä. Entsyymiaktiivisuuden normalisoinnin jälkeen prednisoloniannos pienenee: ensin noin 2,5 mg päivässä viikon aikana, sitten nopeammin; kun lihasentsyymien aktiivisuus kasvaa, hormonin annos kasvaa jälleen. Palautetut potilaat voivat tehdä ilman glukokortikoideja, mutta useammin aikuispotilaat tarvitsevat pitkäaikaista glukokortikoidihoitoa (10-15 mg prednisolonia päivässä). Prednisolonin aloitusannos lapsille on 30-60 mg / m 2 kerran päivässä. Jos elpyminen on> 1 vuosi, lapsilla saattaa olla glukokortikoidihoidon lopettaminen.
Joissakin tapauksissa glukokortikoidien suuria annoksia saaneilla potilailla esiintyy äkillinen lihasten heikkeneminen, mikä voi johtua glukokortikoidipyopatian kehittymisestä.
Kun riittämätön vaste glukokortikoidihoidolle ja myös kehittämisessä glukokortikoidin myopatiaa tai muut komplikaatiot, jotka vaativat annoksen pienentämistä tai poistamista prednisoloni, käyttää immunosuppressantit (metotreksaatti, syklofosfamidi, atsatiopriini, syklosporiini). Jotkut potilaat voivat saada vain metotreksaatin (yleensä suuremman annoksen hoidossa RA) yli 5 vuotta. Suonensisäinen immunoglobuliini voi olla tehokas potilailla, jotka reagoivat huonosti lääkehoitoon, mutta niiden käyttö lisää hoidon kustannukset.
Pääasiallinen ja metastaattinen kasvain liittyvä myosiitti sekä runko-lihaksen myosiitti ovat yleensä glukokortikoidihoidon vastaisempia. Myosiitin pahanlaatuisten kasvainten aiheuttamien remission kehittäminen on mahdollista tuumorin poistamisen jälkeen.
Mitä ennusteita dermatomyosiitti ja polymyosiitti ovat?
Pitkäaikaista remissiota (ja jopa kliinistä palautumista) on havaittu viidessä vuodessa yli puolessa hoidetuista potilaista; lapsilla tämä indikaattori on korkeampi. Relapse voi kuitenkin kehittyä milloin tahansa. Viiden vuoden eloonjäämisaste on 75%, korkeampi lapsilla. Aikuisten kuolinsyy ovat vakava ja progressiivinen lihasheikkous, dysphagia, alentunut ravitsemus, keuhkokuume tai keuhkoinfektioista johtuva hengitysvajaus. Poliomyosiitti on vaikeampi ja kestää hoidossa sydämen ja keuhkojen vaurioitumisen vuoksi. Lasten kuolema voi ilmetä suoliston vaskuliitin takia. Taudin yleinen ennuste määräytyy myös pahanlaatuisten kasvainten läsnäolon perusteella.


 [
[