Lääketieteen asiantuntija
Uudet julkaisut
Ruokatorven leukoplakia
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
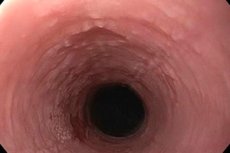
Jos ylemmän ruoansulatuskanavan limakalvon epiteelikerros alkaa voimakkaasti keratinisoitua, puhutaan ruokatorven leukoplakian kehittymisestä. Taudin alkuvaiheessa muodostuu tiheä plakki, joka voidaan poistaa eikä siihen käytännössä liity tulehdusprosessin merkkejä. Ajan myötä poskille, kielelle ja suuonteloon ilmestyy tuhoisia muutoksia limakalvoon. Hoidon puuttuessa pahanlaatuisen prosessin kehittymisen riski on suuri. [ 1 ]
Epidemiologia
Jos tarkastelemme ruokatorven leukoplakian hoitoon hakeutuvien potilaiden yleisiä tilastoja, tauti esiintyy useimmiten 30–70-vuotiailla potilailla ja useammin miehillä (yli 4 % miehillä verrattuna 2 %:iin naisilla).
Sataa leukoplakiaa sairastavaa potilasta kohden jopa 6 %:lla voi olla syöpää edeltäviä sairauksia ja jopa 5 %:lla syövän varhaisvaiheita. Puhumme pääasiassa potilaista, joilla on syylämäinen ja erosiivis-ulseratiivinen ruokatorven leukoplakia: tällaisilla potilailla syöpää edeltävä tila voidaan luokitella uudelleen invasiiviseksi levyepiteelikarsinoomaksi.
Alkuperäinen tai kasvava ruokatorven limakalvokarsinooma, joka johtuu voimakkaasta keratinisaatiosta, on joskus samanlainen kuin leukoplakia. Tämän vuoksi kaikki tätä tautia epäilevät henkilöt lähetetään histologisiin ja muihin tutkimuksiin syöpää edeltävän tai pahanlaatuisen tilan oikea-aikaiseksi diagnosoimiseksi.
On syytä huomata, että ruokatorven leukoplakia on erittäin harvinainen patologia verrattuna suuontelon leukoplakiaan. Voidaan sanoa, että nämä kaksi sairautta tunnistetaan usein kliinisten oireiden yhteisyyden vuoksi. Joissakin maissa diagnoosin tarkemman muotoilun vuoksi termi "ruokatorven leukoplakia" korvataan termillä "ruokatorven epidermoidimetaplasia".
Syyt ruokatorven leukoplakia
Asiantuntijat eivät ole vielä määrittäneet ruokatorven leukoplakian kehittymisen tarkkaa etiologiaa. Voidaan kuitenkin jo nyt sanoa varmasti, että patologia syntyy pääasiassa ulkoisten vahingollisten tekijöiden – erityisesti termisen, mekaanisen tai kemiallisen ärsytyksen – vaikutuksesta. Taudin riskit lisääntyvät merkittävästi useiden tällaisten tekijöiden samanaikaisen vaikutuksen seurauksena. Esimerkiksi ruokatorven ja suuontelon leukoplakiaa esiintyy usein "pahantahtoisilla" tupakoitsijoilla: heidän limakalvonsa altistuu säännöllisesti sekä nikotiinihartsien että tupakansavun sekä lämpö- että kemiallisille vaikutuksille. [ 2 ]
Jos tarkastelemme asiaa tarkemmin, seuraavat syyt voivat johtaa ruokatorven leukoplakian kehittymiseen:
- limakalvoihin vaikuttavat neurodystrofiset häiriöt;
- ihon ja limakalvojen krooniset tulehdusprosessit, ruoansulatusjärjestelmä;
- geneettinen alttius (ns. "perinnöllinen" dyskeratoosi);
- A-vitamiinin hypovitaminoosi;
- limakalvojen involuutio;
- hormonaaliset häiriöt, pitkittynyt tai vaikea hormonaalinen epätasapaino;
- suuontelon ja ruoansulatuskanavan tarttuvat vauriot;
- haitalliset ammatilliset tekijät, mukaan lukien krooniset ammattitaudit;
- tupakointi, alkoholin väärinkäyttö;
- liian kuuman ruoan syöminen, tulisien mausteiden ja mausteiden liiallinen käyttö;
- kuivan ruoan systemaattinen kulutus, karkean, kuivan ruoan säännöllinen kulutus;
- hammassairaudet, hammasimplanttien läsnäolo;
- hammasongelmat tai puuttuvat hampaat, jotka estävät sinua pureskelemasta ruokaa kunnolla;
- patologisesti heikentynyt immuniteetti.
Riskitekijät
Yli 30-vuotiaita voidaan pitää ruokatorven leukoplakian riskiryhmään kuuluvina. Lapsuudessa patologia esiintyy paljon harvemmin.
Asiantuntijat tunnistavat useita tekijöitä, jotka voivat vaikuttaa tämän häiriön esiintymiseen:
- virustaudit, virusinfektioiden kantajuus (erityisesti herpesvirus jne.);
- tarttuvat ja tulehdukselliset patologiat, erityisesti ne, joilla on pitkä tai krooninen kulku;
- säännölliset mekaaniset, kemialliset tai lämpövammat (usein toistuvat gastroduodenoskopiatoimenpiteet, liian karkean kuivan tai kuuman ruoan syöminen, aggressiivisten nesteiden juominen – esimerkiksi vahva alkoholi jne.);
- systemaattinen tupakointi;
- säännöllinen oksentelun aloittaminen (esimerkiksi syömishäiriöissä);
- ammatilliset haitalliset vaikutukset ja patologiat (kemiallisten höyryjen, pölyn hengittäminen, työskentely happojen ja emästen kanssa);
- vitamiinien imeytymisen heikkeneminen, vitamiinien riittämätön saanti elimistöön;
- immuunijärjestelmän jyrkkä tai vakava heikkeneminen (erityisesti HIV-potilailla ja muilla immuunipuutostiloilla);
- perinnöllinen tekijä (samanlaisen patologian esiintyminen lähisukulaisilla).
Ruokatorven leukoplakian välittömien syiden lisäksi lääkärit korostavat riskitekijöiden erityistä merkitystä, jotka liittyvät geneettiseen alttiuteen, yksilöllisiin ominaisuuksiin ja potilaan elämäntapaan. Näiden tekijöiden oikea-aikainen korjaaminen tai poistaminen voi olla tehokas askel tämän patologian ehkäisyssä: systemaattinen konsultaatio terapeutin tai gastroenterologin kanssa auttaa potilaita paitsi oppimaan lisää terveydestään, myös havaitsemaan patologian mahdollisimman varhaisessa vaiheessa. Tarvittaessa lääkäri määrää välittömästi asianmukaiset diagnostiset toimenpiteet ja suorittaa kohdennettua hoitoa. [ 3 ]
Synnyssä
Ruokatorven leukoplakian patologisten pesäkkeiden muodostumiseen vaikuttavat erilaiset etiologiset tekijät, joilla on negatiivinen vaikutus limakalvoihin ja koko kehoon. Taudin patogeneettistä mekanismia ei kuitenkaan ole tutkittu perusteellisesti: interferonien ja muiden immuunivälittäjien osallistuminen patogeneesiin ei todista leukoplakian kehittymisen spesifisyyttä.
Oletettavasti tiettyjen ärsykkeiden vaikutuksesta epiteelikudokselle spesifisen adheesioproteiinin ilmentyminen häiriintyy. Tämä johtaa epiteelisolujen lisääntyneeseen solujen väliseen vuorovaikutukseen, mikä aktivoi solujen hyperdifferentiaation prosesseja.
Tästä seuraa, että esiintyy liiallista keratinisaatiota, joka on fysiologisesti epänormaalia, ja samanaikaisesti solujen "kypsyys" lisääntyy apoptoosin tukahduttamisen myötä. Näiden prosessien seurauksena toisiinsa "sitoutuneet" keratinisoituneet "pitkäikäiset" solut eivät kuoriudu ja muodostuu tiheitä hyperkeratoottisia kerroksia. [ 4 ]
Ajan myötä erilaisten ulkoisten vaikutusten seurauksena kudoksissa tapahtuu tuhoisia muutoksia, jotka johtavat lisääntyneeseen solujen lisääntymiseen tyvikerroksessa. On huomionarvoista, että kaikki edellä mainitut prosessit tapahtuvat ilman leukoplakialle tyypillistä immuunireaktiivisuuden aktivoitumista. Tämän vuoksi patologian hoidon tulisi perustua solujen välisten vuorovaikutusten normalisointiin.
Oireet ruokatorven leukoplakia
Monille potilaille ruokatorven leukoplakiaan liittyy merkittävä elämänlaadun heikkeneminen, ja taudin pahanlaatuisuuden riski vaikuttaa negatiivisesti potilaiden yleiseen psykologiseen tilaan.
Ruokatorven leukoplakian päätyypit ovat:
- ruokatorven litteä tai yksinkertainen leukoplakia;
- syylätyyppinen tauti;
- eroosio-haavainen tyyppi;
- pehmeä leukoplakia.
Yksinkertainen leukoplakia on yleisin. Ulkoisessa tutkimuksessa ei yleensä voida havaita patologisia poikkeavuuksia. Läheisten imusolmukkeiden suurenemista ei havaita tunnustelemalla. Nielun tutkimuksessa lääkäri kiinnittää huomiota limakalvoon, jonka tulisi normaalisti olla riittävän kostea, kiiltävä ja vaaleanpunainen. Kun ruokatorven leukoplakia leviää nieluun ja suuonteloon, muodostuu rajattuja, selkeitä, vaaleita täpliä ilman pullistumia (valkoinen kalvo, jota ei voida erottaa). Usein keratoosivyöhykkeet leviävät pidemmälle - poskien ja huulten sisäpinnalle. Tärkeää: valkeahkoa täplää ei voida poistaa edes väkisin.
Sylkytyyppinen ruokatorven leukoplakia voi kehittyä yksinkertaisesta (litteästä) patologiasta. Potilaat valittavat polttavaa tunnetta rintalastan takana, jatkuvaa ärsytystä tai kuivuutta kurkussa, epämukavuutta nieltäessä ruokaa (etenkin kuivaruokaa syötäessä). Kipua tai muita oireita ei havaita. Potilastutkimuksessa paljastuu huonoja tapoja (tupakointi, alkoholin väärinkäyttö) sekä samanaikaisia ruoansulatuskanavan, umpieritysjärjestelmän tai sydän- ja verisuonijärjestelmän sairauksia.
Verrukoosinen leukoplakia voi esiintyä kahdessa variantissa:
- ruokatorven plakin leukoplakia (johon liittyy valkoisten plakin kaltaisten vaurioiden muodostuminen);
- ruokatorven känsileukoplakia (tiiviitä kasvaimia muodostuu, kuten syyliä).
Tällaisia muutoksia limakalvossa on mahdollista havaita vain endoskopiaa suoritettaessa tai kun prosessi leviää kielen takaosaan ja sen sivupinnoille, suuonteloon, alveolaariseen prosessiin ja kitalaeseen.
Plakkimuunnelmassa patologiset fokukset ovat rajalliset, työntyvät hieman limakalvon pinnan yläpuolelle ja niille on ominaista epäsäännöllinen muoto ja selkeät ääriviivat.
Syyläisessä variantissa limakalvon yläpuolelle ilmestyy tiheä kyhmy, johon on mahdotonta muodostaa taitetta. Kohouman väri vaihtelee valkoisesta tumman keltaiseen.
Ruokatorven leukoplakian erosiiviselle tyypille on ominaista erosiivisten vikojen ja halkeamien muodostuminen, mikä on seurausta patologian yksinkertaisten tai syylämäisten varianttien hoitamattomuudesta. Ilmeisen kudosvaurion vuoksi potilas kokee kipua, polttavaa tunnetta, puristusta ja painetta. Kipua ilmenee altistumisen jälkeen ehdottomasti mille tahansa ärsyttävälle aineelle - erityisesti syömisen ja juomisen aikana. Haavojen verenvuoto on mahdollista.
Ruokatorven leukoplakian ensimmäiset merkit eivät ole samoja kaikilla ihmisillä. Usein ongelma ilmenee ilman selviä oireita, koska se voi olla huomaamatta vuosia.
Toisissa tapauksissa leukoplakia ilmenee tietyinä epämukavina tuntemuksina – esimerkiksi nielemisvaikeuksina, kurkkukipuna ja polttavana tunteena rintalastan takana jne. Nämä oireet ilmenevät kuitenkin yleensä taudin suhteellisen myöhäisessä vaiheessa. [ 5 ]
Vaiheet
Ruokatorven ja suuontelon leukoplakian vaiheet määräytyvät taudin tyypin mukaan:
- Ensimmäisessä vaiheessa limakalvolle ilmestyy vaaleita kalvoja, joita ei voida poistaa näytteellä. Muita patologisia oireita ei yleensä ole. Hoito tässä vaiheessa on tehokkainta, koska vain ruokatorven submukoosinen kerros vaikuttaa.
- Toiselle vaiheelle on ominaista koholla olevien kyhmyjen esiintyminen, jotka voivat levitä ja yhdistyä. Samalla lähimmät imusolmukkeet voivat vaurioitua.
- Kolmannessa vaiheessa kyhmyjen alueelle muodostuu mikrovaurioita halkeamien tai eroosioiden muodossa. Lisäksi ilmenee kivuliaita oireita, kuten kipua ja polttelua, joita aiheuttavat haavoihin joutuneet ruoan ja juoman hiukkaset. Jatkuvan epämukavuuden taustalla potilaan psykoneurologinen tila on häiriintynyt, esiintyy ärtyneisyyttä ja unettomuutta. Ruokatorven luumenin merkittävä kaventuminen on mahdollista.
Kliininen kuva ruokatorven leukoplakian yhdessä tai toisessa vaiheessa voi ilmetä sekä kokonaisvaltaisesti että erikseen, koska se riippuu monista tekijöistä: muiden patologioiden esiintymisestä, potilaan yksilöllisistä ominaisuuksista, tautiprosessin esiintyvyydestä jne. Siksi, jos syömisen aikana tai sen jälkeen ilmenee epämukavuutta, tarvitaan ammattimainen konsultaatio sopivan profiilin lääkärin - erityisesti gastroenterologin tai hammaslääkärin - kanssa.
Lomakkeet
Maailman terveysjärjestön (WHO) esittämä nykyinen luokittelu jakaa leukoplakian homogeenisiin ja epähomogeenisiin muotoihin. Epähomogeeninen muoto jaetaan myös erytroplakiaan, nodulaariseen, täplikkääseen ja syylämäiseen muotoon.
On tietoa, että joissakin tapauksissa epähomogeeninen leukoplakia joka toisessa tapauksessa on epiteelin dysplasiaa ja sillä on suuri pahanlaatuisuuden riski.
On olemassa toinenkin luokittelu, joka sisältää sellaisen käsitteen kuin "epiteelin esisyöpätila": se sisältää erytroplakian ja leukoplakian. Tämän histologisen jaottelun mukaan leukoplakia jaetaan fokaaliseen epiteelin hyperplasiaan ilman solujen epätyypillisyyden merkkejä sekä lievään, kohtalaiseen ja vaikeaan dysplasiaan. Dysplasialle puolestaan on ominaista levyepiteelinen intraepiteliaalinen dysplasia (sillä on kolme vaikeusastetta).
Määriteltyä luokitusta käytetään patomorfologiseen kuvaukseen ja kliinisen diagnoosin täydentämiseen.
Komplikaatiot ja seuraukset
Tarvittavan hoidon puuttuessa tai leukoplakian epäasianmukaisen hoidon yhteydessä patologinen prosessi kasvaa, kudos tiivistyy, mikä voi myöhemmin aiheuttaa ruokatorven kaventumisen (jatkuva luumenin ahtauma). Tyypillisiä tilan heikkenemisen merkkejä ovat:
- käheyden, hengityksen vinkumisen esiintyminen;
- jatkuva yskä ilman näkyvää syytä;
- jatkuva tunne vierasesineestä kurkussa;
- kipua, erityisesti ruokaa niellessä.
Potilas alkaa kokea syömisvaikeuksia, laihtuu, tulee ärtyisäksi, uni häiriintyy ja työkyky heikkenee.
Ruokatorven leukoplakian monimutkaisin ja vaarallisin seuraus voi kuitenkin olla pahanlaatuisen etiologian kasvainprosessi. Useimmiten komplikaatio kehittyy syyläisten ja erosiivisten-haavaisten taudintyyppien taustalla. Ruokatorven syövällä on kaksi muotoa:
- levyepiteelisolukarsinooma, joka kehittyy ruokatorven limakalvoja reunustavista epiteelisoluista;
- adenokarsinooma, joka esiintyy ruokatorven alaosassa.
Muut ruokatorven pahanlaatuiset prosessit ovat suhteellisen harvinaisia.
Mutta kehityksen alkuvaiheessa leukoplakia reagoi hyvin hoitoon, joka suoritetaan samanaikaisesti mahdollisten ärsyttävien tekijöiden, mukaan lukien huonojen tapojen, poistamisen kanssa.
Diagnostiikka ruokatorven leukoplakia
Ruokatorven sairauksien yleinen diagnostiikka sisältää yleensä:
- anamneesin kerääminen;
- silmämääräinen tarkastus (tarkastus);
- ruokatorven tähystys;
- EKG (rintakivun erotusdiagnoosiin);
- Ruokatorven röntgentutkimus;
- ruokatorven manometria.
Testeihin kuuluvat yleiset veri- ja virtsakokeet. Jos epäillään pahanlaatuista rappeutumista, voidaan suorittaa verikoe kasvainmerkkiaineiden varalta – aineiden, joita kasvainsolut muodostavat ja erittävät biologisiin nesteisiin. Kasvainmerkkiaineita löytyy useimmiten onkologisista patologioista kärsivien potilaiden verestä. [ 6 ]
Instrumentaalinen diagnostiikka on aina tehokasta, kun sitä käytetään yhdessä muiden diagnostisten menetelmien kanssa. Päätoimenpiteenä pidetään ruokatorven endoskooppista tutkimusta: pehmeä endoskooppi työnnetään sen onteloon, jonka avulla suoritetaan koko limakalvokudoksen täydellinen tutkimus ja tarvittaessa otetaan jopa koepala - kudospala histologista analyysiä varten.
Endoskooppinen kuva riippuu ruokatorven leukoplakian tyypistä:
- Litteässä muodossa epiteelisoluissa havaitaan akantoosia, jossa on proliferatiivisia muutoksia tyvi- ja okakerroksissa, sekä dysplasiaa, jossa on parakeratoosi-dominanssi. Ulkoisesti tämä ilmenee rajoitettujen valkoisten täplien muodostumisena, jotka näyttävät liimautuneilta kalvoilta.
- Syylämuodossa, toisin kuin litteässä muodossa, hyperkeratoosi on vallitseva ilmiö. Oka- ja tyvikerrosten tyypillinen solulaajentuma havaitaan lievän atypian ja polymorfismin taustalla. Pohjarakenteissa kapillaariverkosto laajenee, ja havaitaan fokaalisen lymfoidi-infiltraation merkkejä, joissa on vain vähän eosinofiilejä ja plasmasoluja. Limakalvolla esiintyy erimuotoisia ja -kokoisia, tiivistyneitä, vaaleita kohoumia (plakkien tai syylämäisten kasvainten muodossa).
- Eroosi-ulseratiivisessa muodossa havaitaan kaikki kroonisen tulehdusprosessin merkit, joihin liittyy histiosyytti-lymfoidisen infiltraatin muodostuminen. Viallisen epiteelin kerrokseen kehittyy voimakas hyperkeratoosi, tyvikerroksen dysplasiaa esiintyy ja haavaumia esiintyy. Alla olevaan kudokseen muodostuu soluinfiltraatiota. Endoskooppinen tutkimus paljastaa eroosiota ja/tai halkeamia, joskus verenvuotoa. Eroosiopesäkkeiden halkaisija voi vaihdella yhdestä millimetristä kahteen senttimetriin. [ 7 ], [ 8 ]
Asiantuntijat pitävät hyperplastisia, parakeratoottisia ja hyperkeratoottisia muutoksia, lisääntynyttä mitoosien määrää, basaalipolariteettihäiriöitä, ydinpolymorfismia, solujen keratinisaatiota, hyperkromatismia ja muita oireita syöpää edeltävinä tiloina. Havaitaan virheellinen triadin suhde, mukaan lukien proliferatiivinen aktiivisuus, solujen erilaistuminen ja biokemialliset anaplasiaprosessit. [ 9 ]
Differentiaalinen diagnoosi
Litteä leukoplakian tyyppi vaatii erottelun tyypillisestä punajäkälän kulusta, jossa havaitaan tyypillinen morfologinen rakenne, monikulmaisten papulejen symmetrinen yhdistyminen. Punajäkälän patologisten elementtien vallitseva lokalisaatio on retromolaarinen alue ja punainen häpyhuulten reuna.
Tyypillinen leukoplakian tyyppi erotetaan rajoitetusta hyperkeratoosista, jossa muodostuu tasainen alue, joka on vuorattu tiheillä suomuilla ja jota ympäröi ohut vaalea kohouma.
Verrukoosinen leukoplakia erotetaan kandidiaasista. Tälle taudille on ominaista valkoisten harmahtavien kalvojen esiintyminen, jotka "istuvat" tiukasti limakalvolla. Kun kalvo yritetään poistaa väkisin, paljastuu voimakkaasti verta vuotava haavaumapinta. Lisädiagnostiikkaa varten suoritetaan sytologinen analyysi.
Leukoplakian eroosio-haavainen tyyppi vaatii erilaistumisen samanlaisesta jäkäläsplanuksesta , jossa pieniä kyhmyjä esiintyy patologisten vaurioiden reunoilla (ne voivat olla myös iholla).
Lisäksi tauti tulisi erottaa sekundaarisen kupan ilmentymistä, kroonisesta mekaanisesta limakalvovauriosta ja refluksiesofagiitista, ruokatorven kemiallisista ja termisistä palovammoista. Näiden patologioiden tunnistamiseksi on tärkeää ottaa huomioon leesioiden muoto, niiden korkeus limakalvon pinnan yläpuolella, kiillon esiintyminen, hiukkasten erottuminen kaapimisen aikana ja taustamuutosten esiintyminen.
Diagnoosia ei aina voida tehdä ulkoisen tutkimuksen ja potilaan anamneesin keräämisen perusteella. Ei pidä unohtaa sellaista patologian varianttia kuin idiopaattinen ruokatorven leukoplakia, joka kehittyy ilman näkyvää syytä. Tässä tapauksessa erotusdiagnostiikka on erityisen tärkeää.
Kaikki asiantuntijat eivät huomaa tarvetta erottaa toisistaan sellaisia käsitteitä kuin ruokatorven leukoplakia ja suuontelo: monin tavoin nämä termit kopioituvat. Ja histologisessa tulkinnassa tällainen raportoiva merkki kuin "ruokatorven leukoplakia" voi puuttua kokonaan: hoitavan lääkärin on paljon tärkeämpää tietää histologisten prosessien luonne - eli niiden, joiden seurauksena tiivistymispesäkkeet muodostuivat - atrofian, turvotuksen, infiltraation, keskiepiteelin akantoosin ja ruokatorven levyepiteelin pinnallisten alueiden hyperkeratoosin seurauksena. Myös tiedot epätyypillisten solujen ja dysplasian esiintymisestä ovat välttämättömiä. Tätä varten on tarpeen soveltaa laajennettua lähestymistapaa potilaiden tutkimiseen.
Kuka ottaa yhteyttä?
Hoito ruokatorven leukoplakia
Ruokatorven leukoplakiaa hoidetaan tehokkaimmin kirurgisella toimenpiteellä käyttäen nestemäistä typpeä, laseria tai sähkökoagulaattoria. Kryokirurgiaa pidetään optimaalisimpana menetelmänä, koska sillä on minimaalinen patologian uusiutumisriski.
Hoidon aikana on käytettävä kattavaa taktiikkaa. Patologisten pesäkkeiden polttamisen lisäksi on tarpeen suorittaa antibioottihoito ja noudattaa tiukkaa ruokavaliota riittävän pitkään, jolloin alkoholijuomat, vaikeasti sulavat, mausteiset ja happamat ruoat on kokonaan jätetty pois.
Yleensä ruokatorven leukoplakian hoitotoimenpiteet ovat paikallisia ja yleisiä.
Tehokkaan paikallisen toiminnan edellytys on haitallisen tekijän neutralointi. Esimerkiksi potilaan on lopetettava tupakointi ja alkoholin käyttö. Jos näin ei tehdä, tauti ei ainoastaan etene, vaan myös pahanlaatuisuuden riski kasvaa merkittävästi. Muita tärkeitä seikkoja ovat kaikkien suuhygieniasääntöjen noudattaminen, lisäpuhdistustoimenpiteet, lääkkeiden käyttö ja tarvittaessa kirurgin apu.
Asiantuntijat käyttävät erilaisia terapeuttisia menetelmiä ruokatorven leukoplakian hoidossa. Yleisin ja helpoin tapa on A-vitamiinin öljyliuoksen levittäminen patologian pesäkkeisiin sekä yhdistelmälääkkeen Aevit (A- ja E-vitamiinien yhdistelmä) sisäinen käyttö.
Radikaali hoito määrätään, jos ruokatorven leukoplakia on saavuttanut kriittisen vaiheen tai tapauksissa, joissa lääkkeiden käytöllä ei ole tarvittavaa terapeuttista vaikutusta. [ 10 ]
Kirurginen hoito käsittää sairastuneiden alueiden poiston skalpellilla, laserilla (CO2 tai helium-neon), sähkökoagulaattorilla tai kryodestruktorilla. Voidaan käyttää useita altistusmenetelmiä. Tällaisella hoidolla on kuitenkin haittojaan: arpikudoksen muodostuminen, kudosten epämuodostuminen ja ruokatorven toimintakyvyn heikkeneminen. Kudosten toipuminen on yleensä pitkä, epitelisaation keskimääräinen kesto on noin 2 kuukautta. Leikatuille alueille kehittyy seroosia turvotusta, muodostuu märkä rupi ja solujen toiminta, proteiini- ja hiilihydraattiaineenvaihduntaprosessit hidastuvat. Kaikki tämä vaikuttaa suoraan uudistumisjakson kestoon. Toinen tärkeä seikka: edes kirurginen toimenpide ei takaa uusiutumisten puuttumista eikä vähennä pahanlaatuisen kasvaimen kehittymisen todennäköisyyttä. [ 11 ]
Käytetään myös muita radikaaleja tekniikoita, erityisesti matalataajuista ultraääntä, fotodynaamista hoitoa, joka perustuu muuttuneiden kudosten selektiiviseen tuhoutumiseen käyttämällä valoherkkien elementtien stimulaatiota.
On otettava huomioon, että kirurgisen hoidon mahdollisuudet ovat rajalliset: ensinnäkin tämä viittaa ruokatorveen pääsyn erityispiirteisiin, toimenpiteen traumaan jne. [ 12 ]
Ruokatorven leukoplakian lääkehoito
Sisäiseen käyttöön määrätään retinolia, tokoferolia öljyliuosten muodossa ja B-ryhmän vitamiineja (erityisesti riboflaviinia, 0,25 g kahdesti päivässä kuukauden ajan).
On mahdollista käyttää yleisiä tonikoita, biogeenisiä stimulantteja ja keratoplastisia aineita.
Aevit |
Käytä pitkään, noin 1,5 kuukautta, 1 kapseli päivässä. Toista hoitojakso 3 kuukauden kuluttua. Mahdollisia sivuvaikutuksia: väsymys, unihäiriöt, ruokahaluttomuus. |
Plasmoli |
Anna ihon alle 1 ml päivittäin tai joka toinen päivä. Yksi hoitojakso vaatii 10 injektiota. Joillakin potilailla voi esiintyä yliherkkyysreaktioita lääkkeelle (kutinaa, ihottumaa, kohonnutta ruumiinlämpöä). |
Longidaza |
Annetaan ihon alle tai lihaksensisäisesti 3 000 IU:n annoksena. Kuuri vaatii viidestä 25 injektiota. Injektioiden välinen aika on 3–10 päivää. Uusintakuuri on mahdollinen 2–3 kuukauden kuluttua. Mahdolliset sivuvaikutukset: kipu pistoskohdassa, ihon lievä punoitus. |
Lavomax (Tiloron) |
Kaksi ensimmäistä päivää otetaan 125 mg kerran päivässä ja sitten 125 mg joka toinen päivä. Lääkkeellä on immunomodulatorinen ja antiviraalinen vaikutus. Joillakin potilailla voi kehittyä allergia lääkkeen ainesosille. |
Solcoseryl |
Käytetään laskimonsisäisiin infuusioihin natriumkloridiliuoksella tai 5 % glukoosiliuoksella. Annostuksen ja antotiheyden määrää hoitava lääkäri. Sivuvaikutukset ovat erittäin harvinaisia, lievä kipu pistoskohdassa on mahdollista. |
Hoitoannoksen määrää hoitava lääkäri ruokatorven leukoplakian muodon, leesioiden koon ja taudin etenemisnopeuden mukaan. A-vitamiinia otetaan suun kautta 3,4-prosenttisena retinoliasetaatin tai 5,5-prosenttisen retinolipalmitaatin öljyliuoksena, 10 tippaa kolme kertaa päivässä 6-8 viikon ajan. Hoitojakso toistetaan 4-6 kuukauden välein.
Fysioterapiahoito
Fysioterapeuttisiin menetelmiin kuuluu ruokatorven leukoplakia-alueiden poistaminen diathermokoagulaatiolla tai kryodestruktiolla. Diathermokoagulaatiota suoritetaan ajoittain, kunnes hyperkeratoosialueet ovat täysin koaguloituneet. Paranemisprosessi kestää 1-1,5 viikkoa.
Kryodestruktiota käytetään tällä hetkellä aktiivisesti syöpää edeltävien tilojen monimutkaisessa hoidossa. Toimenpiteellä ei ole käytännössä lainkaan vasta-aiheita, ja sitä voidaan määrätä myös potilaille, jotka kärsivät monimutkaisista systeemisistä patologioista. Kryodestruktiossa kontaktijäädytystä voidaan käyttää alueilla, joille on vaikea päästä kirurgisesti. Lämpötila-altistuksen indikaattorit ovat 160-190 °C, kesto 1-1,5 minuuttia. Sulatusaika on noin kolme minuuttia, paranemisaika jopa 10 päivää.
Ruokatorven leukoplakiaa sairastavien potilaiden fotodynaamista hoitoa pidetään yhtenä edistyneimmistä menetelmistä. Se käsittää valoherkistäjien levittämisen patologisesti muuttuneille alueille. Tietyn pituisille valoaalloille (väriaineen absorptiorajan mukaisesti) altistumisen aikana tapahtuu molekyylienergian väkevöityminen. Vapautuessaan se vaikuttaa molekyylihapen siirtymiseen ulkoisesta ympäristöstä aktiivisiin, epästabiileihin muotoihin - erityisesti singlettihapeksi, joka kykenee tuhoamaan mikrobisoluja. Tämä on suhteellisen uusi fysioterapeuttinen tekniikka, jota ei ole vielä saatavilla kaikissa lääketieteellisissä laitoksissa.
Yrttihoito
Ruokatorven leukoplakian perinteiset hoitomenetelmät eivät aina ole sopivia ja tehokkaita. Niiden käyttö on sallittua vasta hoitavan lääkärin hyväksynnällä. Tosiasia on, että lääkekasvien ennenaikainen ja virheellinen käyttö voi pahentaa patologisen prosessin kulkua, pahentaa olemassa olevia ruoansulatuskanavan ongelmia ja aiheuttaa komplikaatioiden kehittymistä.
Samaan aikaan seuraavia kansanreseptejä käytetään menestyksekkäimmin ruokatorven leukoplakiaan:
- Hemlock. [ 13 ] Kasvin kukinnot murskataan, kaadetaan löyhästi puolen litran purkkiin, täytetään vodkalla ja suljetaan kannella. Säilytä jääkaapissa kolme viikkoa. Sitten tinktuura suodatetaan ja otetaan seuraavan kaavan mukaisesti: ensimmäisenä päivänä otetaan 2 tippaa tinktuuraa 150 ml:aan vettä, minkä jälkeen tuotteen annosta lisätään päivittäin yhdellä tipalla, kunnes se on 40 tippaa annosta kohden. Tämän jälkeen tuotteen määrää vähennetään jälleen alkuperäiseen 2 tippaan.
- Männynneulashauduke. Kerää tuoreita männynneulasia, laita ne termospulloon ja kaada niiden päälle kiehuvaa vettä (130 g neulasia 500 ml:aan kiehuvaa vettä). Anna hautua 8 tuntia (optimaalisesti yön yli). Sitten suodata lääke ja aloita sen käyttö juomalla pari kulausta päivän aikana useassa eri annoksessa. On suositeltavaa valmistaa tuore hauduke joka päivä.
- Porkkana- ja punajuurimehu. Valmista ja juo tuoretta puristettua porkkana- ja punajuurimehua päivittäin (noin 50:50) tyhjään vatsaan tunti ennen ateriaa, 150 ml.
Perinteistä lääketiedettä käytetään parhaiten perinteisten hoitomenetelmien täydennyksenä. Sinun ei pitäisi luottaa pelkästään perinteisiin resepteihin, varsinkin kun on kyse ruokatorven leukoplakian pitkälle edenneistä vaiheista.
Ennaltaehkäisy
Ruokatorven leukoplakian kehittymisen ehkäisyyn kuuluu tupakoinnin lopettaminen, alkoholin käyttö, mausteisten ja happamien ruokien rajoittaminen ruokavaliossa, säännölliset hygieeniset toimenpiteet suuontelon puhdistamiseksi ja ruoansulatuskanavan mahdollisten patologioiden oikea-aikainen hoito. Listattuja toimenpiteitä täydentää A-vitamiinin tai muiden vitamiinivalmisteiden öljyliuoksen pitkäaikainen käyttö:
- Aevit on A- ja E-vitamiinien öljyliuosten kompleksi;
- Asepta on monimutkainen yhdistelmä vitamiineja, korallikalsiumia, koentsyymi Q10:tä ja kasviuutteita.
Luonnosta peräisin olevat rohdoskasvien uutteet ja eteeriset öljyt vaikuttavat positiivisesti suuontelon ja koko kehon kuntoon. On suositeltavaa käyttää korkealaatuisia, antibakteerisia hammastahnoja, jotka suojaavat limakalvoa patogeenisiltä bakteereilta eivätkä vaikuta negatiivisesti hyödylliseen mikroflooraan.
On hyödyllistä huuhdella suusi säännöllisesti ja juoda kamomillasta, salviasta, kehäkukasta ja muista tulehdusta ja uudistavia ominaisuuksia omaavista kasveista valmistettuja yrttiteetä.
Tyrnimarjan uutetta ja geraniumin eteeristä öljyä pidetään erinomaisina ennaltaehkäisevinä toimenpiteinä. Nämä tuotteet auttavat ylläpitämään ruokatorven limakalvon normaalia tilaa ja niillä on myös melko vahvat antiseptiset ominaisuudet.
Ennuste
Ruokatorven leukoplakian hoito suoritetaan useilla eri menetelmillä. Lievissä tapauksissa voidaan käyttää konservatiivista hoitoa, joka perustuu rasvaliukoisten vitamiinien (erityisesti A-vitamiinin) käyttöön sekä kehon luonnollisen puolustuskyvyn vahvistamiseen. Itse patologian kulku on arvaamaton ja yksilöllinen jokaiselle potilaalle: jotkut potilaat elävät taudin alkuvaiheen kanssa elämänsä loppuun asti valittamatta epämukavuudesta tai tilansa heikkenemisestä. Ja toisilla potilailla levyepiteelisyöpä voi kehittyä vuoden kuluessa.
Jos epäillään, että konservatiivinen hoito ei ole tehokasta, lääkäri määrää kirurgisen toimenpiteen patologisten fokusten poistamisella ja niiden perusteellisella histologisella tutkimuksella.
Ilman hoitoa pahanlaatuisen kasvaimen riski kasvaa merkittävästi. Siksi ruokatorven leukoplakia luokitellaan syöpää edeltäväksi tilaksi. Erityisen vaarallisia tässä mielessä ovat haavainen ja syylämäinen leukoplakia sekä taudin leviäminen kielen alueelle.

