Lääketieteen asiantuntija
Uudet julkaisut
Chlamydia trachomatis (Chlamydia trachomatis)
Viimeksi tarkistettu: 06.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Tällä hetkellä tunnetaan 14 Chlamydia trachomatis -biovarin serovaria, jotka aiheuttavat yli 20 nosologista muotoa:
- serovarit A, B, B1 ja C aiheuttavat trakoomaa ja sidekalvotulehdusta solunsisäisillä sulkeumilla;
- serovarit D, G, H, I, J, K aiheuttavat urogenitaalista klamydiaa, sidekalvotulehdusta, vastasyntyneiden keuhkokuumetta, Reiterin oireyhtymää;
- serovarit L1, L2, L1a, L2a - aiheuttavat lymphogranuloma venereumia.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Trakooma
Trakooma on krooninen tartuntatauti, jolle on ominaista sidekalvon ja sarveiskalvon vaurio, joka yleensä johtaa sokeuteen. Trakoomassa (kreikan sanasta trachys - karhea, epätasainen) sarveiskalvon pinta näyttää epätasaiselta ja kuoppaiselta granulomatoottisen tulehduksen seurauksena.
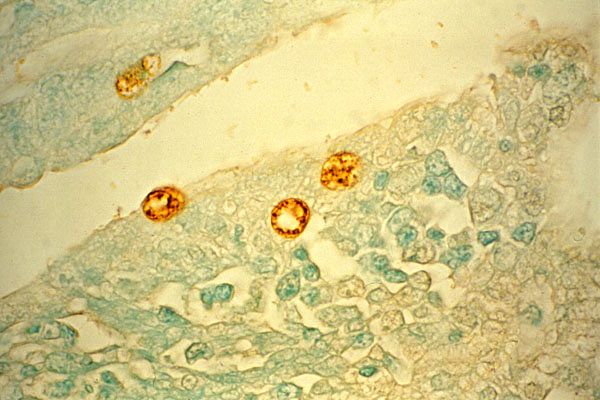
Trakooman aiheuttaja, Chlamydia trachomatis, löydettiin sarveiskalvon soluista vuonna 1907 S. Prowaczekin ja L. Halberstelterin toimesta. He todistivat taudin tarttuvuuden tartuttamalla orangeja sairaan henkilön sidekalvon kaapimista saadulla materiaalilla. Bakteeri esiintyy sidekalvon epiteelisolujen sytoplasmassa Prowaczek-Halberstelterin kappaleen sulkeumien muodossa.
Trakooman epidemiologia
Trakooma on kosketuksen ja kotitalouksien välityksellä (käsien, vaatteiden, pyyhkeiden välityksellä) tarttuva antroponoosi. Alttius on korkea, erityisesti lapsuudessa. Taudin pesäkkeitä tunnistetaan. Trakooma on endeeminen sairaus. Tautia esiintyy Aasian, Afrikan, Keski- ja Etelä-Amerikan maissa, joissa väestön elintaso ja terveyskulttuuri ovat alhaiset.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Trakooman patogeneesi ja oireet
Taudinaiheuttaja tunkeutuu silmien limakalvojen läpi alkuainekappaleiden muodossa ja lisääntyy solunsisäisesti. Kehittyy follikulaarinen keratokonjunktiviitti, joka etenee vuosien varrella ja päättyy arpikudoksen muodostumiseen , mikä johtaa sokeuteen. Usein opportunistinen floora aktivoituu, minkä seurauksena tulehdusprosessi saa sekalaisen luonteen.
Immuunipuolustus ei kehity sairauden jälkeen.
Trakooman mikrobiologinen diagnostiikka
Trakooman diagnosoimiseksi tutkitaan sidekalvon kaavinta. Lääkkeet värjätään Romanovsky-Giemsan menetelmällä, ja tässä tapauksessa sivelynäytteistä löytyy violetteja sytoplasmisia sulkeumia, joissa on punainen keskus ja jotka sijaitsevat lähellä tumaa - Prowaczek-Halberstelterin kappaleita.
Antigeenin havaitsemiseksi suoritetaan RIF ja ELISA.
Taudinaiheuttaja on mahdollista eristää soluviljelmässä in vitro. Tähän tarkoitukseen käytetään McCoy-, HeLa-229-, L-929- ja muita soluviljelmiä.
Trakooman hoito
Käytetään tetrasykliiniryhmän antibiootteja, interferonin indusoijia ja immunomodulaattoreita.
Ennaltaehkäisy
Trakooman erityistä ehkäisyä ei ole kehitetty. On tärkeää noudattaa henkilökohtaisia hygieniatoimenpiteitä ja parantaa väestön terveys- ja hygieniakulttuuria.
Urogenitaalinen klamydia (ei-gonokokkiperäinen virtsaputkitulehdus)
Urogenitaalinen klamydia (ei-gonokokkiperäinen virtsaputkitulehdus) on akuutti tai krooninen sukupuolitauti, joka vaikuttaa urogenitaalijärjestelmään ja jolle on ominaista hidas eteneminen ja sitä seuraava hedelmättömyyden kehittyminen.
Chlamydia trachomatis, serovar DK, voi urogenitaalialueen patologian lisäksi aiheuttaa silmävaurioita (sidekalvotulehdus sulkeumineen) sekä Reiterin oireyhtymää.
Urogenitaalisen klamydian epidemiologia
Urogenitaalinen klamydia on antroponeettinen infektio, jonka lähde on sairas henkilö. Tartuntatapa on kosketus, pääasiassa seksuaalinen. Kontakti-kotitarvike on mahdollinen (tällaisissa tapauksissa kehittyy familiaalinen klamydia), samoin kuin tartunta kosketuksessa silmien limakalvoon uidessa (altaan sidekalvotulehdus).
Tauti on hyvin yleinen (jopa 40–50 % kaikista virtsatiejärjestelmän tulehdussairauksista johtuu klamydiasta ), mutta se voi jäädä tunnistamatta (70–80 %:ssa tapauksista infektio on oireeton).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Urogenitaalisen klamydian patogeneesi ja oireet
Chlamydia trachomatis (chlamydia trachomatis) vaikuttaa virtsateiden limakalvon epiteeliin. Miehillä virtsaputki, naisilla kohdunkaula, saa tartunnan. Tällöin voi esiintyä lievää kutinaa ja limaista märkäistä vuotoa. Myöhemmin havaitaan nousevaa infektiota. Tulehdusprosessien seurauksena kehittyy miesten ja naisten hedelmättömyys.
Klamydia esiintyy infektiona yhdessä gonokokkien ja muiden patogeenisten ja opportunististen taudinaiheuttajien kanssa. Raskaana olevan naisen tartunta on vaarallinen sekä äidille että sikiölle: vastasyntyneillä voi esiintyä ennenaikaista synnytystä, synnytyksen jälkeisiä komplikaatioita, sidekalvotulehdusta, aivokalvontulehdusta, sepsistä ja keuhkokuumetta. Tartunta on mahdollinen, kun lapsi kulkee tartunnan saaneen äidin synnytyskanavan läpi.
Yksittäisten elinten vaurioiden lisäksi klamydian tyypillisiä ilmenemismuotoja ovat systeemiset oireet (Reiterin oireyhtymä). Sille on ominaista virtsa- ja virtsaelinten vauriot (eturauhastulehdus), silmäsairaudet (sidekalvotulehdus) ja nivelsairaudet (niveltulehdus). Tauti etenee remissioilla ja toistuvilla kohtauksilla. Taudin kehittyminen liittyy klamydian antigeeneihin, jotka provosoivat immunopatologisia prosesseja geneettisesti alttiilla henkilöillä (70 %:lla sairastuneista on histokompatibiliteettiantigeeni HLA B27).
Tartunnan jälkeen ei muodostu immuniteettia. Tartunnan saaneiden ihmisten verestä löytyy spesifisiä vasta-aineita, joilla ei ole suojaavaa funktiota.
Urogenitaalisen klamydian mikrobiologinen diagnostiikka
Tutkimusmateriaalina käytetään näytteitä virtsaputken, kohdunkaulan kanavan ja sidekalvon epiteelistä. Mikroskooppinen tutkimus on mahdollinen - näytteet värjätään Romanovsky-Giemsan ja Gramin värityksen mukaan. Klamydia-antigeenit määritetään tutkittavasta materiaalista RIF:n ja ELISA:n avulla. Luokkien M, G ja A immunoglobuliinien kattava määritys RNGA:lla. RIF ja ELISA ovat luotettavimmat menetelmät ja mahdollistavat kehitysvaiheen määrittämisen. Käytetään PCR:ää ja DNA-hybridisaatiota. Virtsatie- ja sukupuolielinten vaurioiden sattuessa käytetään taudinaiheuttajan viljelyä soluviljelmissä.
Urogenitaalisen klamydian hoito
Tetrasykliinisarjan antibiootteja, makrolideja, fluorokinoloneja käytetään pitkään (14-21 pep), samoin kuin interferonivalmisteita, interferonin indusoijia ja immunomodulaattoreita.
Urogenitaalisen klamydian ehkäisy
Urogenitaalisen klamydian spesifistä ehkäisyä ei ole kehitetty. Sukupuolitautien epäspesifiset ehkäisytoimenpiteet, urogenitaalisen klamydian oikea-aikainen havaitseminen ja hoito ovat tärkeitä.
Lymphogranuloma venereum
Lymphogranuloma venereum on sairaus, jolle on ominaista sukupuolielinten ja alueellisten imusolmukkeiden vauriot sekä yleistyneen infektion oireet. Taudin aiheuttaa Chlamydia trachomatis (chlamydia trachomatis), serovarit L1, L2, L1a, L2a
Lymphogranuloma venereumin epidemiologia
Tartuntalähde on sairas henkilö. Tartuntatapa on kontaktiseksuaalinen, paljon harvemmin kontakti-kotitalous. Tartunta on endeeminen maissa, joissa on kuuma ilmasto - Itä-Aasiassa, Keski- ja Etelä-Amerikassa, yksittäisiä tapauksia esiintyy kaikkialla. Väestön alttius on lisääntynyt.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Lymphogranuloma venereumin patogeneesi ja oireet
Infektion sisäänkäyntiaukona ovat sukupuolielinten limakalvot, joissa klamydia lisääntyy. Sukupuolielimiin ilmestyy haavaumia. Sitten mikrobit tunkeutuvat alueellisiin (yleensä nivusien) imusolmukkeisiin. Tulehtuneet imusolmukkeet avautuvat muodostaen märkäistä vuotoa sisältäviä fisteleitä. Muutaman kuukauden kuluttua ympäröiviin kudoksiin ilmestyy tuhoisia muutoksia – peräsuolen paiseita.
Immuniteetti
Sairauden jälkeen kehittyy pysyvä immuniteetti.
Lymphogranuloma venereumin mikrobiologinen diagnostiikka
Tutkimuksen materiaalina käytetään märkänäytettä imusolmukkeista ja biopsiaa sairastuneista imusolmukkeista. Näytenäytteistä otetaan mikroskopia, ja taudinaiheuttaja eristetään soluviljelmistä ja kanan alkioista. Serologisessa menetelmässä määritetään vasta-aineet mikroimmunofluoresenssireaktiossa. Allergiatestillä varmistetaan DTH:n läsnäolo taudinaiheuttajan antigeeneille (Freyn ihonsisäinen testi).
Lymphogranuloma venereumin hoito
Antibioottihoito tetrasykliini- ja makrolidilääkkeillä.
Lymphogranuloma venereumin ehkäisy
Sukupuolitautien lymfogranulooman spesifistä ehkäisyä ei ole kehitetty. Sukupuoliteitse tarttuvien infektioiden ehkäisyssä ei-spesifiset toimenpiteet ovat tärkeitä.

