Leuan ameloblastooma
Viimeksi tarkistettu: 18.10.2021

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Kasvaimen odontogeeninen prosessi - ameloblastooma - on luonteeltaan epiteelinen ja sillä on taipumus aggressiiviseen kasvuun. Kasvain ei ole pahanlaatuinen, mutta se voi aiheuttaa luun tuhoutumista ja harvinaisissa tapauksissa etäpesäkkeitä. Kirurginen hoito: leikkauksen laajuus riippuu pääasiassa patologian vaiheesta. [1]
Epidemiologia
Ameloblastoomaa esiintyy suunnilleen samalla taajuudella sekä miehillä että naisilla. Se muodostaa noin 1% kaikista suuontelon kasvaimista ja noin 9-11% odontogeenisistä kasvaimista. Se on yleensä hitaasti kasvava mutta paikallisesti invasiivinen kasvain. [2]Potilaiden keski -ikä on kaksikymmentä - viisikymmentä vuotta. Kasvaimen esiintyminen lapsuudessa ja murrosiässä on myös mahdollista, vaikka tämä tapahtuu paljon harvemmin - vain 6,5%: lla potilaista, joilla on leuan sijainnin hyvänlaatuisia kasvaimia.
Suurimmassa osassa tapauksista ameloblastooma vaikuttaa alaleukaan (80-85%) ja paljon harvemmin-yläosaan (15-20%):
- yleisin vaurio on alaleuan kulma ja ramus;
- 20% tapauksista suuret molaarit vaikuttavat kehoon;
- 10%: lla leuka vaikuttaa.
Naisilla sinusonaalisen järjestelmän ameloblastooma on yleisempi, joka muodostuu lisääntyvästä odontogeenisestä epiteelistä. Patologia on poly- ja monokystinen, mikä vaatii tarkimman differentiaalidiagnoosin kystat.
Odontogeenisten kasvainten ilmaantuvuus on 0,8 - 3,7% kaikista kasvainprosesseista, jotka vaikuttavat kasvojen ja leuan alueeseen. Niistä vallitsee odontomas (yli 34%), ameloblastooma (noin 24%), myxomas (noin 18%). [3]
Ameloblastooma on hyvänlaatuinen lähes 96-99%: ssa tapauksista. Pahanlaatuisuutta havaitaan vain 1,5-4%: lla potilaista. [4]
Muut ameloblastooman nimet ovat adamantoblastooma, adamantinoma (sanasta emali - substantia adamantina).
Syyt ameloblastoomat
Asiantuntijat eivät ole yksimielisiä ameloblastooman kehittymisen syistä. Jotkut tutkijat yhdistävät patologian hampaiden alkuosan muodostumisen rikkomiseen, kun taas toiset - odontogeenisiin epiteelijäännöksiin. Kuitenkin vielä ei ole selvää vastausta kysymykseen kasvainprosessin alkuperästä, ja riskitekijät ovat tuntemattomia.
Kasvaimen nimi tulee englannin ja kreikan sanojen yhdistelmästä: "amel" emali ja "blastos" rudiment. Patologia kehittyy hammaslevyn epiteelistä, sille on ominaista paikallinen aggressiivinen kasvu ja suuri uusiutumisriski. [5]
Tohtori Cusack kuvasi ensimmäisen kasvaimen, ja se tapahtui vuonna 1827. Lähes 60 vuotta myöhemmin toinen tiedemies Malassez kuvasi sairautta, jota hän kutsui adamantinoomaksi. Nykyään tämä termi viittaa harvinaiseen ensisijaiseen pahanlaatuiseen luukasvaimeen. Mutta nimi ameloblastooma otettiin ensimmäisen kerran lääketieteelliseen käyttöön vasta vuonna 1930, ja sitä käytetään edelleen.
Ameloblastooma on todellinen hyvänlaatuinen muodostuma, joka koostuu lisääntyvästä odontogeenisestä epiteelistä, joka sijaitsee kuitumaisessa stromassa.
Synnyssä
Ameloblastooman kehittymisen etiologiaa ei ole täysin ymmärretty. Asiantuntijat uskovat, että kasvaimen kasvu alkaa suuontelon solurakenteista tai Malasse -epiteelin saarekkeista, ylimääräisten hampaiden alkeista tai hammaslevyn ja hammaspussien hajallaan olevista solukomplekseista.
Ameloblastooman yhteydessä se erottuu vaaleanpunaisen harmaasta sävystä ja sienirakenteesta. Perusrakennetta edustaa kuituinen sidekudos, joka on rikastettu fusiformisilla soluilla ja odontogeenisen epiteelin säikeiden oksilla. Jokaisen säikeen lähellä kolonniepiteelin solut ovat paikallisia, ja sisäpuolella monikulmaiset rakenteet ovat niiden vieressä ja muuttuvat tähtikuvioiksi.
Lisäksi havaitaan epäsäännöllisen kokoonpanon solurakenteita: juuri niissä suurin ero ameloblastooman ja emali -elimen välillä on. Kystiset kasvainten sisäiset muodostumat vahingoittavat epiteelisoluja, joten mikroskooppisen tutkimuksen aikana havaitaan vain lieriömäisiä perifeerisiä soluja.
Ameloblastooman tuhoavien vyöhykkeiden koot vaihtelevat kolmesta millimetristä useisiin senttimetreihin. Vaikeissa tapauksissa turvotus leviää koko leuan runkoon. [6]
Tällä hetkellä asiantuntijat puhuvat useista patogeneettisistä teorioista ameloblastooman esiintymisestä. Näistä vain kahdella on suurin pätevyys:
- A. Abrikosovin teoria viittaa siihen, että kasvainprosessin kehitys alkaa hampaan muodostumisen aikana emali -elimen vaiheessa. Normaalisti hampaiden puhkeamisen jälkeen emali -elin kehittyy päinvastaiseksi. Mutta rikkomuksilla se jatkuu ja lisääntyy: tästä tulee syy ameloblastooman muodostumiseen.
- V. Braitsevin ja N. Astakhovin teoria osoittaa epiteelikudoksen jäännösten osallistumisen luuhun ja periodontiin (Malyassen saarekkeet). Tämä oletus on uskottava ensinnäkin siksi, että ameloblastooma erottuu suuresta histologisesta monimuotoisuudesta. Lisäksi monilla potilailla diagnosoinnin aikana samanlaisia emalirakenteita havaittiin kasvaimissa.
Tiedetään myös muita teorioita, joita ei ole tutkittu riittävästi tällä hetkellä. Esimerkiksi hypoteesi sidekudoksen metaplasiasta ja hypoteesi epiteelin proliferaatiosta yläleukassa ovat pohdinnassa.
Oireet ameloblastoomat
Tärkein oire ameloblastoomassa, jonka kanssa potilaat kääntyvät lääkäreiden puoleen, on epäsymmetria ja leuan muodon rikkominen, ja tällaisia ilmenemismuotoja vaihtelee. Useimmiten leuan alueella esiintyy eräänlainen ulkonema, turvotus. Kun kasvain sijaitsee alaleuan runkoa ja oksia pitkin, havaitaan kasvojen koko alemman sivuttaisen muodon muodonmuutos.
Kasvaimen tunteminen mahdollistaa tiivisteen havaitsemisen tasaisella tai kuoppaisella pinnalla. Myöhemmissä vaiheissa luukudoksen ohenemisen taustalla sen taivutus havaitaan, kun sitä painetaan sormilla. Ameloblastooman päällä oleva iho näyttää normaalilta, väri ja tiheys eivät muutu, ne muodostuvat helposti taitokseksi ja siirtyvät. Suuontelon tutkimisen avulla voit havaita alveolaarisen prosessin kokoonpanon rikkomisen. [7]
Jos puhumme yläleuan ameloblastoomasta, ulkonäkö voi kärsiä vain vähän, koska kasvain kasvaa poskionteloon. Kuitenkin kovan kitalaen muodonmuutos on havaittavissa, ja on myös huomattava osa todennäköisyydestä, että prosessi leviää kiertoradalle ja nenän onteloihin. [8]
Yleensä kliinistä kuvaa voivat edustaa seuraavat oireet:
- kivun tunteet, jotka lisääntyvät luukudoksen vaurioiden alkamisen myötä;
- leuan liikkuvuuden heikkeneminen;
- hampaiden epävakaus, hampaiden rikkominen;
- nielemisvaikeudet, pureskelu, haukottelu;
- epämiellyttävät äänet alaleuan liikkeen aikana, mikä johtuu kortikaalilevyn ohenemisesta;
- haavaumat, limakalvojen verenvuoto kasvaimen alueella;
- reaktion puute submandibulaarisista imusolmukkeista.
Jos komplikaatio kehittyy märkivän tulehdusreaktion muodossa, on merkkejä, jotka ovat ominaisia flegmonille tai akuutille osteomyeliitin muodolle. [9]
Ameloblastooman muodostumisen alkuvaiheessa henkilö ei yleensä tunne mitään epämiellyttävää. Kasvain etenee melko hitaasti, koska sen kasvu suuntautuu poskiontelon onteloon. Noin kuuden kuukauden tällaisen asteittaisen kehityksen jälkeen on jo mahdollista havaita leuan kokoonpanon rikkomus. Ulkonäkö on heikentynyt ja toiminta kärsii. Ameloblastooman lokalisoinnin alueella havaitaan tasoitettu tai mukulainen fusiforminen ulkonema, joka aiheuttaa alveolaarisen prosessin muodon muutoksen ja sen jälkeen purevien hampaiden löystymisen.
Patologisten prosessien vuoksi potilas tuntee kipua ja epämiellyttäviä napsautuksia alaleuan liikkeen aikana ajallisten luiden alueella. Tämä aiheuttaa ongelmia ruoan pureskelussa ja nielemisessä. [10]
Kasvaimen muodostumisen edelleen kasvaessa kehittyy märkivä tulehdusreaktio, johon mahdollisesti muodostuu fisteliä suuonteloon. Jos potilaalle ei ole tähän mennessä annettu pätevää kirurgista hoitoa, riski tuskallisen prosessin leviämisestä kierto- ja nenän onteloihin kasvaa.
Joissakin tapauksissa suuontelon limakalvoille voi ilmestyä fistuleita, joissa on märkivä sisältö. Hampaiden poiston jälkeen jääneet haavat ovat vaikeasti parannettavia. Kasvainkeskuksen puhkeamisen aikana havaitaan vaaleaa sameaa kolloidista ainetta tai kellertävää ainetta, joka voi sisältää kolesterolikiteitä.
Ameloblastooma on altis märkimiselle, joten sinun on mentävä lääkäriin mahdollisimman aikaisin. [11]
Ameloblastooma lapsilla
Lapsuudessa ameloblastooma esiintyy 6-7%: ssa kaikista hyvänlaatuisista leukakasvaimista. Patologia diagnosoidaan useammin 7-16 -vuotiaana, ja se sijaitsee pääasiassa alaleuan haaran ja kulman alueella. Syitä kasvaimen esiintymiseen ei ole vielä tutkittu.
Varhaisessa kehitysvaiheessa lapsi ei ilmaise valituksia. Harvemmin havaitaan kipuja, joita pidetään hammassärkyinä. Myöhemmin on nenän hengitysvaikeuksia, näkövamma, kyynelvuoto, ihon herkkyyden muutos kasvaimen puolelta. Käynti lääkärissä seuraa lähinnä kasvojen ja leuan epämuodostumien havaitsemisen jälkeen.
Lapsilla ameloblastooman pahanlaatuisuutta havaitaan erittäin harvinaisissa tapauksissa - esimerkiksi pitkäaikaisessa epäasianmukaisessa hoidossa. Hoito on yksinomaan kirurginen: kasvain poistetaan terveistä kudoksista (10-15 mm kasvaimesta). [12]
Lomakkeet
Asiantuntijat jakavat ameloblastooman seuraaviin lajikkeisiin:
- Kiinteä ameloblastooma.
- Kystinen ameloblastooma:
- yksittäinen kystinen;
- polykystinen.
Alaleuan ameloblastoomaa edustaa useimmiten kasvaimen polysystinen variantti, joka kasvaa odontogeenisen epiteelin hiukkasista.
Kiinteä kasvain makroskooppisessa tutkimuksessa näyttää löysältä vaaleanpuna-harmaalta, jossain paikoissa on ruskehtava sävy. Mikroskooppisen tutkimuksen aikana löytyy kystat. [13]
Kystisessä ameloblastoomassa on yksi tai useampi toisiinsa yhdistetty ontelo - sileäseinäinen tai hieman mukulainen, jaettu pehmytkudoskerroksilla, täytetty vaaleanruskealla tai kolloidisella sisällöllä. Histologian aikana useimmissa tapauksissa löydetään vyöhykkeitä, jotka on järjestetty analogisesti kiinteän kasvaimen kanssa.
Siksi sekä tiheitä että kystisiä vyöhykkeitä löytyy ameloblastooman rakenteesta. Jotkut asiantuntijat uskovat, että erityyppiset sairaudet edustavat vain kasvaimen muodostumisen eri vaiheita. [14]
Kystisessä variantissa on enemmän parenkymaalisia alueita ja vähemmän stromaa. On olemassa useita eri kokoisia ja kokoonpanoisia kystisiä onteloita sekä luun väliseinät. Kystien sisältä löytyy venytysneste, joka joskus sisältää kolesterolikiteitä.
Kiinteää patologian muotoa edustavat stroma ja parenchyma, siinä on kapseli. Stroma on sidekudos, jossa on verisuonten ja solujen sulkeumia. Parenkyymi koostuu epiteelikudoksen säikeistä, jotka ovat alttiita kasvulle. [15]
Yläleuan ameloblastooma on melko harvinainen eikä melkein koskaan ilmene leuan seinämän vikana, joka liittyy kasvaimen kasvuun poskiontelon onteloon. Kuitenkin, jos itäminen tapahtuu nenän ontelossa tai kiertoradalla, kovan kitalaen ja alveolaarisen prosessin kokoonpanoa rikotaan, silmämunan siirtyminen.
Mikroskooppisista ominaisuuksista riippuen alaleuan ameloblastooma on jaettu seuraaviin alalajeihin:
- follikulaarinen ameloblastooma - stromassa on erikoisia follikkelia tai epiteelin saarekkeita;
- pleomorfinen - sisältää epiteelisäikeiden verkoston;
- akantomatoottinen - eroaa keratiinin muodostumisesta kasvainsolujen alueella;
- tyvisolu - sillä on tyvisolusyövälle ominaisia merkkejä;
- rakeinen solu - sisältää happofiilisiä rakeita epiteelissä.
Käytännössä esiintyy useammin kahta ensimmäistä neoplasmatyyppiä: follikulaarisia ja pleomorfisia muotoja. Monilla potilailla on useiden histologisten varianttien yhdistelmä yhdessä kasvaimessa.
Komplikaatiot ja seuraukset
Ameloblastooma on kehittynyt uudelleen jopa useita vuosia sen poistamisen jälkeen. Noin 1,5-4% tapauksista pahanlaatuisuus on mahdollista, mikä ilmenee nopeutuneen kasvun ja muodostumisen itämisen läheisiin kudoksiin.
Välittömistä leikkauksen jälkeisistä seurauksista voidaan nimetä kipu ja turvotus, jotka häviävät itsestään useita päiviä. Kipu voi levitä leukaan, hampaisiin, päähän, kaulaan. Jos viikon aikana epämukavuus ei häviä, vaan pahenee, sinun tulee ehdottomasti käydä lääkärissä. [16]
Muut mahdolliset leikkauksen jälkeiset komplikaatiot:
- tulehdusprosessit;
- neuriitti;
- parestesia (tunnottomuus, poskien, kielen, leuan herkkyyden menetys);
- hematoomat, pehmytkudoksen paiseet.
Tulehdusprosessit voivat kehittyä, jos antiseptisiä aineita ei noudateta riittävästi, jos leikkauksen jälkeistä hoitoa ei suoriteta asianmukaisesti (esimerkiksi kun ruokaa pääsee haavaan).
Kiireellinen tarve kääntyä lääkärin puoleen, jos:
- muutaman päivän kuluessa turvotus ei häviä, vaan lisääntyy;
- kipu muuttuu voimakkaammaksi ja kipulääkkeet ovat tehottomia;
- kehon lämpötila nousee useita päiviä;
- ruokahaluttomuuden taustalla esiintyy yleistä heikkoutta ja pahoinvointia.
Kasvun aikana kasvaimen muodostuminen vääristää hampaita ja leukaa. Tapahtuu, että ameloblastooma suppurate, muodostuu pehmytkudosten turvotusta, mikä voi olla monimutkaista fistulien asettamisen vuoksi. [17]
Ameloblastooman toistuva kehittyminen uusiutumisen muodossa havaitaan 60%: ssa tapauksista konservatiivisen kuretaasin jälkeen, 5%: ssa tapauksista radikaalin kirurgisen poiston jälkeen.
|
Preoperatiiviset komplikaatiot |
|
|
Varhaiset leikkauksen jälkeiset komplikaatiot |
|
|
Myöhäiset komplikaatiot |
|
Diagnostiikka ameloblastoomat
Ameloblastooma diagnosoidaan hammaslääkärintarkastuksen ja röntgenkuvan avulla, joka voi havaita luun rakenteen tyypillisiä muutoksia. Diagnoosin vahvistamiseksi määrätään sytologinen tutkimus. [18]
Analyysit ovat epäspesifisiä ja ne voidaan määrätä osana yleistä kliinistä diagnoosia:
- yleinen verikoe otetaan kolme kertaa (ennen leikkausta, leikkauksen jälkeen ja ennen kotiutusta);
- virtsa -analyysi toimitetaan myös kolme kertaa;
- biokemiallinen verikoke otetaan kerran 14 päivässä koko hoitojakson ajan (kokonaisproteiini-, kolesteroli-, urea-, bilirubiini-, kreatiniini-, ALAT-, ASAT -arvot)
- koagulogrammi;
- SCC -tuumorimarkkerit;
- verikoe glukoosipitoisuuden mittaamiseksi.
Lisäksi suoritetaan sytologinen tutkimus kasvaimen pinnalta saadusta tahrasta.
Ameloblastooman tunnistamiseksi käytetään seuraavaa instrumentaalista diagnostiikkaa:
- Röntgenkuvaus (antaa tietoa kasvaimen koosta, sen rajoista ja rakenteesta);
- CT, tietokonetomografia (menetelmä, joka on tarkempi ja yksityiskohtaisempi kuin röntgenkuvaus);
- Magneettikuvaus, leukojen magneettikuvaus;
- biopsia (vaikeuksia lopullisen diagnoosin kanssa);
- sytologia, histologia (tutkia kasvaimen koostumusta, vahvistaa diagnoosin).
Histologinen tutkimus paljastaa, että ameloblastoomalla on samankaltaisuus emalirakenteen kanssa. Epiteelikasvujen reunoilla on lokalisoitu korkeita pylväs- tai kuutiosoluja, jotka sisältävät suuria hyperkromisia ytimiä, siirtymällä polyedrisiin ja kuutiollisiin, ja edelleen keskiosaan - tähtien solurakenteisiin. Löysästi jakautuneiden solujen välissä on erikokoisia kystat, jotka on täytetty rakeisella tai homogeenisella sisällöllä. [19]
Kystiset ontelot voidaan peittää sisältä kerrostuneella litteällä epiteelikudoksella. Tällaisissa tilanteissa lääkäri määrää leikkausbiopsian koko kasvaimen kudosten tutkimiseksi.
Kasvaimen parenkyymi voi sisältää pääasiassa levyepiteelisolujen yhdistelmiä tai naruja tai polyhedristen ja pylvässolujen kasvua. Joskus rakenne sisältää basaalin epiteelin soluja sekä sarakekudosta, joka on peitetty sarakkeellisella epiteelillä. Harvinaisissa tapauksissa havaitaan kasvaimen angiomaattinen rakenne. Kasvaimen stroma on hyvin kehittynyt; hyalinosis ja polttokalkkeutuminen voivat olla läsnä.
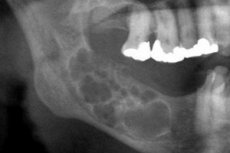
Ameloblastooman röntgenkuva on varsin spesifinen. Erottuva röntgenkuvauskriteeri on eriasteisten ontelovarjojen läpinäkyvyys. Ontelot voivat olla eri läpinäkyvyystasoja alhaisesta korkeaan. Kystan keskiosa on aina hyvin läpinäkyvä. Ameloblastooman kystisellä muunnoksella voidaan löytää yksi suuri kysta, joka on lokalisoitu alaleuan kulman ja oksien alueelle, tai polysytooma. Suuri kysta on radiografisesti ominaista selkeille muodostumisrajoille, usein homogeeniselle luun harvinaisuudelle. Joissakin tapauksissa iskenyt hammas projisoidaan kystiseen onteloon, mutta sen kruunu sijaitsee ulkopuolella erilaisella hammasjärjestelyllä. Röntgenkuva polykystomasta osoittaa useiden eri halkaisijoiden kystien läsnäolon, jotka ovat vierekkäin (kuten "saippuakuplat"). Muodostelmilla on selkeä pyöristetty muoto, joskus epätasaisia muotoja. Saattaa sisältää iskeytyneen hampaan. [20]
Röntgenogrammin kiinteä ameloblastooma määräytyy epätasaisen luun harvinaisuuden ja suhteellisen selkeiden rajojen perusteella. Joillakin potilailla esiintyy harvinaisuuden vuoksi tuskin erottuvia kystisiä onteloita, jotka osoittavat usein kasvaimen siirtymäajan kiinteästä ameloblastoomasta kystiseen.
Differentiaalinen diagnoosi
Ameloblastooma tulee erottaa seuraavista patologioista:
- osteoblastoklastooma;
- odontogeeniset kystat;
- kuituinen osteodysplasia;
- sarkooma ;
- krooninen osteomyeliitti (märkivä kasvain).
Jos kasvaimen muodostuminen sijaitsee alaleuan kulmassa, se on lisäksi erotettava odontomasta, hemangioomasta, cholesteatoma, fibroma, eosinophilic granuloma.
Kuka ottaa yhteyttä?
Hoito ameloblastoomat
Ameloblastooma voidaan parantaa vain leikkauksella, nimittäin poistamalla kasvaimen vaurioituneet leuan kudokset. Toimenpiteen laajuus määräytyy patologisen prosessin sijainnin ja vaiheen mukaan. Mitä aikaisemmin toimenpide suoritetaan, sitä vähemmän rakenteita on poistettava. Jos kasvain on saavuttanut suuren koon ja levinnyt luun vallitsevaan osaan, saattaa olla tarpeen poistaa osa leukasta ja jopa koko hammas. Koska leikkaus suoritetaan kasvojen alueella, jossa esteettinen tekijä on erityisen tärkeä, toimenpide suoritetaan poistettujen kudosten ja elinten korjaavalla korjauksella - eli näkyvän kosmeettisen vian poistamisella. [21]
Kasvainkeskuksen resektion jälkeen aloitetaan lääkehoito, jonka tarkoituksena on estää leikkauksen jälkeiset komplikaatiot ja patologian uusi kehittyminen.
Leikkauksen jälkeen antibiootit määrää kirurgi. Usein Amoxiclavista tulee valittu lääke, joka liittyy sen tehokkuuteen, vasta -aiheiden ja sivuvaikutusten vähimmäismäärään. Lääkkeet otetaan tiukasti lääkärin kuvaaman järjestelmän mukaisesti.
Kun kipua ilmenee, otetaan kipulääkkeitä ja tulehduskipulääkkeitä (esimerkiksi nimesulidi) sekä vitamiiniaineita immuniteetin tukemiseksi.
Klooriheksidiiniä, furaciliiniliuosta, Miramistinia käytetään yleensä suun huuhteluun.
Kuntoutusvaiheessa on tärkeää noudattaa erityistä ruokavaliota. Ruoan tulee olla pehmeää (optimaalisesti nestemäistä) ja miellyttävän lämpöistä. Mausteiset mausteet, suola ja sokeri, sooda, alkoholijuomat, raaka kasvisruoka tulee jättää ruokavalion ulkopuolelle. [22]
Lääkkeet
Lääkkeitä valittaessa on otettava huomioon vasta -aiheet, lääkkeiden toksisuusaste, mahdolliset sivuvaikutukset, tunkeutumisnopeus pehmytkudoksiin ja erittymisaika elimistöstä. [23]Seuraavien lääkkeiden määrääminen on mahdollista:
- Ibuprofeeni - ota yksi tabletti kolme kertaa päivässä kolmen päivän ajan. Pitkäaikainen käyttö voi vaikuttaa negatiivisesti ruoansulatuskanavan tilaan.
- Ketanov - otetaan suun kautta kerran tai toistuvasti, kivun vakavuudesta riippuen, 10 mg / annos, enintään 3-4 kertaa päivässä. Hoidon kesto on enintään viisi päivää, mikä välttää ruoansulatuskanavan eroosiota ja haavaumia.
- Solpadein - käytetään voimakkaan kivun poistamiseen, 1-2 tablettia kolme kertaa päivässä, pitäen vähintään 4 tunnin annosväli.Älä ota lääkettä yli viisi päivää. Pitkäaikaisessa käytössä vatsakipu, anemia, unihäiriöt, takykardia ovat mahdollisia.
- Tsetrin - turvotuksen lievittämiseksi ota 1 tabletti päivässä veden kanssa. Lääke on yleensä hyvin siedetty, vain joskus se voi aiheuttaa ruoansulatushäiriöitä, päänsärkyä, uneliaisuutta, suun kuivumista.
- Amoxiclav - leikkauksen jälkeisenä aikana nimitä 500 mg 2-3 kertaa päivässä enintään 10 päivän ajan. Mahdolliset haittavaikutukset: dyspepsia, päänsärky, kouristukset, allergiset reaktiot.
- Cifran (siprofloksasiini) on määrätty osana antibioottihoitoa yksittäisinä annoksina. Mahdollisia haittavaikutuksia ovat pahoinvointi, ripuli, allergiset reaktiot.
- Linkomysiini on linkosamidi-antibiootti, jota otetaan 500 mg kolme kertaa päivässä. Hoitoon voi liittyä pahoinvointia, vatsakipua, palautuvaa leukopeniaa ja tinnitusta. Hoitojakson lopussa tällaiset haittavaikutukset häviävät itsestään.
Fysioterapiahoito
Fysioterapiaa voidaan käyttää ameloblastooman leikkauksen jälkeen kudosten korjaamisen nopeuttamiseksi. Hyvän vaikutuksen tarjoaa:
- sähköinen altistuminen erittäin korkeille taajuuksille oligotermisellä tai athermal-annoksella, joka kestää 10 minuuttia, kuusi menettelyä hoitojaksoa kohti;
- Fluktoraatio, jonka kesto on 10 minuuttia, kuuden toimenpiteen määrässä (kolme - päivittäin ja loput - kerran kahdessa päivässä);
- infrapunalaser, jonka kesto on 15-20 minuuttia, päivittäin, 4 toimenpiteen määrä;
- magneettinen laserhoito aallonpituudella 0,88 mikronia, kokonaisteho 10 mW, magneettinen induktio 25-40 mT, kesto 4 minuuttia ja kahdeksan istunnon kesto.
Jos leikkausalueelle jää tiivisteitä ja sikiömuutoksia, ultraäänihoito on indikoitu jatkuvassa tilassa, istunnon kesto enintään 8 minuuttia ja pään pinta -ala 1 cm². Hoito koostuu 8-10 istunnosta.
Yrttihoito
Miten yrtit voivat auttaa ameloblastoomaa? Tietyt kasvit voivat lievittää kipua ja stimuloida immuunijärjestelmää nopeuttaen siten kudosten korjaamista. Muita kasviperäisten lääkkeiden etuja tunnetaan:
- yrtteillä voi olla syövän vastaisia vaikutuksia;
- monet kasvit ylläpitävät happo-emästasapainoa;
- kasviperäiset valmisteet imeytyvät hyvin myös heikentyneessä kehossa missä tahansa patologian vaiheessa;
- yrtit parantavat kehon sopeutumista uusiin olosuhteisiin, helpottavat leikkauksen jälkeisen vaiheen kulkua.
Lääkekasveja voidaan käyttää sekä kuivattuina että juuri korjattuina. Niistä valmistetaan infuusioita, keittämiä. Ameloblastoomassa seuraavat yrtit ovat merkityksellisiä:
- Katarantus on pensas, jolla on kasvaimenvastainen vaikutus. Tinktuurin valmistamiseksi ota 2 rkl. L. Oksia ja kasvien lehtiä, kaada 250 ml vodkaa, pidä pimeässä paikassa 10 päivää, suodata. Ota 5 tippaa puoli tuntia ennen ateriaa ja nosta annosta päivittäin 10 tippaan päivässä. Hoidon kesto on 3 kuukautta. Varoitus: kasvi on myrkyllinen!
- Vaahtokarkki on tunnettu yskän- ja tulehdusta ehkäisevä kasvi, joka ei ole yhtä tehokas erilaisissa kasvainprosesseissa. Yksi ruokalusikallinen murskattuja juurakoita kaadetaan termosiin 200 ml: lla kiehuvaa vettä, pidetään 15 minuuttia, kaadetaan kuppiin ja jäähdytetään huoneenlämpötilassa 45 minuuttia, sitten suodatetaan. Se otetaan suun kautta kolme kertaa päivässä aterioiden jälkeen, 50-100 ml, 2-3 viikon ajan.
- Marsh calamus - terpenoidi on läsnä tämän kasvin juurakossa, jolla on kipua lievittävä ja korjaava vaikutus. Infuusio valmistetaan nopeudella 1 rkl. L. Hienonnettu juuri 200 ml: aan kiehuvaa vettä. Ota 50 ml päivässä (jaettuna kahteen annokseen).
- Barberry - sisältää alkaloidia, jota käytetään menestyksekkäästi jopa pahanlaatuisten kasvainten hoitoon. Karhunvatukan (20 g) juuret ja nuoret versot kaadetaan 400 ml: aan kiehuvaa vettä, keitetään 15 minuuttia, sitten infusoidaan noin 3-4 tuntia. Suodatetaan ja lisätään tilavuus 500 ml: aan keitettyä vettä. Juo 50 ml 4 kertaa päivässä.
- Immortelle - lievittää erinomaisesti kouristuksia ja poistaa kipua leikkauksen jälkeen. Infuusion valmistamiseksi ota 3 rkl. L. Murskattu kasvi, kaada 200 ml kiehuvaa vettä, vaadi 40 minuuttia, suodata. Tilavuus lisätään 200 ml: aan keitettyä vettä. Ota 50 ml kolme kertaa päivässä puoli tuntia ennen ateriaa kuukauden ajan.
- Takiainen - sillä on kasvaimia estävä vaikutus. Se otetaan suun kautta keittämisen muodossa (10 g / 200 ml vettä), 100 ml kahdesti päivässä kuukauden ajan.
- Sedum - tämän yrtin keittäminen ja infuusio parantaa aineenvaihduntaa, sävyjä, poistaa kipua ja pysäyttää tulehdusprosessin. Infuusio valmistetaan 200 ml: sta kiehuvaa vettä ja 50 g: sta kasvien kuivista lehdistä. He juovat 50-60 ml päivittäin.
- Tatarnik - estää kasvaimen uusiutumisen kehittymisen. Infuusio valmistetaan nopeudella 1 rkl. L. Lehdet 200 ml: aan kiehuvaa vettä. Ota 100 ml 3 kertaa päivässä.
- Calendula - edistää patologisten polttimien resorptiota, verenpuhdistusta, haavan paranemista. Apteekin tinktuura otetaan 20 tippaa 15 minuuttia ennen ateriaa (vedellä) kolme kertaa päivässä kuukauden kuluessa.
Lääkekasvien käytön on oltava hoitavan lääkärin hyväksymää. Niitä ei saa missään tapauksessa käyttää perinteisen hoidon sijasta. [24]
Leikkaus
Hoito koostuu ameloblastooman nopeasta poistamisesta. Märkä tulehdusprosessi, kirurgi suorittaa suuontelon sanitaation. Kasvain kuoritaan, seinät pestään fenolilla: tämä on välttämätöntä aloittaa nekroottiset prosessit tuumorielementeissä ja hidastaa niiden kehitystä. Jos leikkaus suoritetaan alaleuan alueella, luunsiirto ja hammasproteesit suoritetaan lisäksi ortopedisen laitteen jatkuvalla kulumisella. Toimenpiteen lopussa onteloa ei ommella kasvaimen uusiutumisen riskin vähentämiseksi. Ompelun sijasta käytetään tamponadia, joka edistää ontelon seinämien epiteeloitumista. [25]
Monimutkaisissa vanhoissa tapauksissa suoritetaan osittainen leuan disartikulaatio (leuan operatiivinen kiertäminen niveltilan reunaa pitkin, mikä ei vaadi luun leikkaamista). Leuan poistetun osan sijasta istutetaan luulevy käyttämällä erityistä ortopedistä laitetta.
Jos ameloblastooman poistaminen on jostain syystä mahdotonta tai jos kasvain on pahanlaatuinen, sädehoito on määrätty. [26]
Leikkauksen jälkeen potilaille määrätään antibioottikuuri, selitetään leikkauksen jälkeisen ravitsemuksen pääkohdat. Potilas ei saa syödä kovaa ja karkeaa ruokaa useiden viikkojen ajan, ja jokaisen aterian jälkeen suu on huuhdeltava erityisellä liuoksella. [27]
Ameloblastooman poisto suoritetaan seuraavasti:
- Jos kasvain on lokalisoitu luumassaan, suoritetaan osittainen alaleuan resektio.
- Jos ameloblastooma on suuri ja ulottuu alaleuan reunaan, suoritetaan läpileikkaus. Jos oksalla on vakavia vaurioita ja kondylaarinen prosessi vaikuttaa, tämä on osoitus alaleuan ja kasvainten disartikulaatiosta terveen kudoksen rajoille.
- Toistuvan kasvaimen kasvun estämiseksi kirurgin on tunnettava ablastisen ja vasta -aineen leikkauksen periaatteet ja noudatettava niitä.
Potilas on sairaalahoidossa noin 2 viikkoa, minkä jälkeen hänet siirretään avohoitoon pakollisen lääkärikäynnin yhteydessä:
- ensimmäisen vuoden aikana leikkauksen jälkeen - kolmen kuukauden välein;
- seuraavan kolmen vuoden aikana - kerran kuudessa kuukaudessa;
- edelleen - vuosittain.
Ennaltaehkäisy
Tulehduksellisten prosessien, patologisten murtumien ja pahanlaatuisten kasvainten komplikaatioiden ehkäisemiseksi leikkausta edeltävässä vaiheessa ameloblastooma on tunnistettava mahdollisimman pian. Kaikille potilaille suositellaan poikkeuksetta monimutkaista hoitoa, jossa käytetään oireenmukaisia lääkkeitä ja antibioottihoitoa.
Verenvuodon estämiseksi leikkauksen jälkeisessä toipumisvaiheessa veren hyytymistä ja verenpaineindikaattoreita on seurattava.
Myöhäisten haittavaikutusten ehkäisy liittyy läheisesti pätevään diagnostiikkaan ja alustavaan stereolitografiseen mallintamiseen. Optimaalinen on radikaali interventio, johon liittyy myöhemmin luun plastiikkakirurgia, jossa asetetaan endoproteesit ja seepraimplantit, ääriviivamuovi, siirrettävät mikrovaskulaariset toimenpiteet.
Ennuste
Ameloblastooma diagnosoidaan usein jo kasvun myöhäisessä vaiheessa, mikä liittyy taudin riittämättömiin oireisiin ja sen vähäiseen leviämiseen. Tärkein vaihtoehto kasvaimen hoitoon on sen välitön poistaminen ja lisärakentaminen (jos mahdollista).
Suotuisan ennusteen perustekijä on taudin varhainen diagnosointi ja oikea -aikainen pätevä hoito, mukaan lukien kirurginen poisto, kemiallinen tai sähköinen hyytyminen, sädehoito tai leikkauksen ja säteilyn yhdistelmä.
Leikkauksen jälkeisen toipumisen jatkotulos riippuu hoidon määrästä ja luonteesta, mukaan lukien leikkaus. Esimerkiksi alaleuan radikaali poistaminen aiheuttaa merkittäviä kosmeettisia vikoja sekä puhe- ja pureskelutoimintoja. [28]
Radikaalien toimenpiteiden kohteena olevien potilaiden kuntoutuksen tärkein kohta on leuan toiminnan korjaaminen. Tätä varten suoritetaan ensisijainen tai viivästynyt luunsiirto, jota seuraa hammasproteesi. Tällaisen leikkauksen laajuuden määrittää leuan ja kasvojen kirurgi.
Tällä hetkellä yksittäisten hammasproteesien menetelmiä ei ole kehitetty riittävästi sen jälkeen, kun potilaalta on poistettu ameloblastooma, vaikka kasvojen kokoonpanon ja leuan toiminnallisuuden palauttaminen on tärkeä sosiaalisen ja lääketieteellisen kuntoutuksen kohta.

