Lääketieteen asiantuntija
Uudet julkaisut
Lääkehoito
Psykoosilääkkeet tai psykoosilääkkeet
Viimeksi tarkistettu: 23.04.2024

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Antipsykootit (neuroleptit) - psykotrooppisten lääkkeiden luokka, jota käytetään pääasiassa skitsofrenian hoitoon. Tällä hetkellä on tavallista erottaa kaksi ryhmää (tai luokkia): tyypilliset ja epätyypilliset psykoosilääkkeet. Alla on tietoja farmakologisista ominaisuuksista, hoidon nimityksistä ja hoidon sivuvaikutuksista kullekin näistä huumeiden ryhmistä.
Tyypilliset antipsykoottiset lääkkeet
Nykyisin tärkeimpiä merkkejä perinteisten neuroleptisten nimittämisestä psykofarmakemian arvovaltaisten tutkijoiden antamien suositusten mukaisesti ovat seuraavat:
- Psykomotorisen agitaation ja käyttäytymishäiriöiden stimulaatiot, jotka johtuvat voimakkaista psykoottisista oireista. Näissä tapauksissa, se osoittaa käyttö suun kautta tai parenteraalisia formulaatioita, joilla on antipsykoottinen vaikutus sekä maailmanlaajuisesti (hlopromazin, levomepromatsiini, tioproperatsiini, tsuklopentiksoli) ja selektiivinen - muodossa vaikutuksista hallusinaatioita-paranoidinen häiriö (haloperidoli, trifluoperatsiini).
- Antiretroviraalinen (ehkäisevä) hoito. Tätä tarkoitusta varten, annetaan depot-valmisteet, erityisesti potilailla, joilla on huono hoitomyöntyvyyden (haloperidolidekanoaatti, pitkittynyt muoto flupentiksoli), tai pieni tai keskisuuri annos lääkettä dezingibiruyuschego (antinegativnogo) vaikutus, näiden resurssien suuria annoksia käytetään helpotus akuutit psykoottiset häiriöt (flupenthixoli, zuklopentixoli). Tämän tyyppisessä hoitoa suositellaan nimittäminen ns pieni antipsykoottisia (tioridatsiini. Chlorprothixenum, sulpiridista), psykotrooppinen aktiivisuus, joka koostuu vaikutusta ilmentymä masennuksen vapa ja dissomnicheskie häiriö.
- Terapeuttisen vastustuskyvyn voittaminen epätyypillisille psykoosilääkkeille akuuttien psykoottisten oireiden hoidossa. Tätä tarkoitusta varten, käyttö on yleensä parenteraaliset perinteinen psykoosilääkkeiden, jolla on maailmanlaajuinen (klooripromatsiini, levomepromatsiini et ai.) Ja selektiivinen (haloperidoli) antipsykoottinen toimintaa.
Nämä lääkkeet aiheuttavat erilaisia haittavaikutuksia, joiden luonne riippuu kunkin lääkkeen farmakologisen profiilin ominaisuuksista. Psykoosilääkkeiden selvempi antikolinerginen vaikutus todennäköisemmin aiheuttaa akkommodaatiohäiriöt, ummetus, suun kuivuminen. Virtsan pidättäminen. Sedaatio on tyypillinen psykoosilääkkeiden selvemmin antihistamiinivaikutusta ja ortostaattista hypotensiota - salpaavia aineita a1-adrenoseptoreihin. Blockade tyypillinen neuroleptit kolinergisiin, ja dopaminergiseen välitykseen nordrenergicheskoy voi johtaa useita sairauksia seksuaalinen alalla, kuten kuukautisia ja dysmenorrea, anorgasmia, galaktorreaa, turvotus ja kipu rintakehän rauhaset, vähentää teho. Sivuvaikutukset sukuelinten alueella liittyvät pääasiassa holino- adrenoreseptorisalpaajan ominaisuuksia ja nämä lääkkeet, mutta myös - lisääntyessä prolaktiinierityksen vuoksi dopamiini aineenvaihduntaa. Tyypillisten neuroleptisten vakavimmat sivuvaikutukset ovat moottoritoiminnon rikkomuksia. Ne ovat tavallisin syy potilaiden hylkäämään lääkitys. Sillä kolme sivuvaikutuksia hoidon liittyvä vaikutus moottorin alalla, muun muassa varhainen ekstrapyramidaaliset oireyhtymä, tardiivi dyskinesia, ja NSA.
Ekstrapyramidaaliset oireyhtymät liittyvät, uskotaan, D2-reseptorien tukkeutumiseen perusgangliinissa. Niihin kuuluvat dystonia, neuroleptinen parkinsonismi ja akathisia. Akuutti dystonisia reaktioita (varhainen dyskinesia) - yhtäkkiä kehittämällä hyperkinesia, okulogyyriset kriiseissä vähentäminen kasvojen lihaksia ja vartalo, opisthotonos. Nämä häiriöt ovat annoksesta riippuvaisia ja ne esiintyvät usein 2-5 päivän hoidon jälkeen korkealaatuisten neuroleptien, kuten haloperidolin ja fluphenatsiinin, kanssa. Väärennetyn dyskinesian lopettamiseksi pienennä neuroleptisten lääkkeiden annosta ja määrätä antikolinergisiä lääkkeitä (biperiden, triexyphenidyl). Myöhäinen dyskinesia liittyy yleensä niskan lihaksisiin ja toisin kuin akuutti dystoninen reaktio, on vähemmän sopiva hoitoon antikolinergisilla. Neuroleptinen parkinsonismi, jolle on tyypillistä spontaanin motoristen taitojen, hypo- ja amymaami- sen, levoton vapinaa ja jäykkyyttä. Nämä oireet ovat tärkeitä erottaa ulkoisesti samankaltaisista negatiivisista häiriöistä skitsofreniaan, jota edustaa emotionaalinen vieraantuminen, tylsä vaikutus ja anergia. Näiden haittavaikutusten korjaamiseksi käy ilmi antikolinergisten aineiden käyttö, neuroleptisen annoksen pieneneminen tai sen korvaaminen epätyypillisellä psykoosilääkkeellä. Akathisia ilmenee sisäisestä ahdistuksesta, kyvyttömyydestä pysyä yhdessä paikassa pitkään ja tarpeesta siirtää kädet tai jalat jatkuvasti. Käytä antokolinergisia lääkkeitä, samoin kuin keskeisiä beetasalpaajia (propranololia).
Myöhäinen dyskinesia ilmaantuu minkä tahansa lihasryhmän tahdosta riippumattomiin liikkeisiin, useammin kielen ja suun lihaksia. Kliinisesti erottaa useita muodoissaan: pakkoliikkeet Poskilihakset, kielen, suun (toistuvat vähentäminen puremalihasten, mielikuva mies irvistäen, kieli voi vahingossa työntyä ulos potilaan suuhun); myöhäinen dystonia ja myöhäinen akathisia; (potilas suorittaa pään, rungon, ylä- ja alaraajojen koreoatteoidiset liikkeet). Tämä häiriöiden muoto on pääasiassa rekisteröity pitkäaikaisella hoidolla perinteisillä psykoosilääkkeillä, ja se havaitaan noin 15-20 prosentissa potilaista, jotka otti heidät ylläpitohoitona. Luultavasti, joillakin potilailla riskiä sairastua dyskinesian oireita lisääntynyt, koska jotkut niistä on havaittu klinikalla skitsofrenian ennen "neuroleptisen aikakauden." Lisäksi tardive dyskinesia on kuvattu vanhuksilla ja potilailla, joilla on affektiivisia häiriöitä. Oletetaan, että tardiivi dyskinesian liittyy määrä kasvaa dopamiinireseptoreita striatumissa, vaikka sen patogeneesi on todennäköisesti mukana myös GABAergisiä ja muut neurotransmitterijärjestelmiin. Tällaisten haittavaikutusten tehokas yleismaailmallinen hoito ei ole olemassa. Uskotaan, että anto pienet annokset neuroleptien vysokopotentnyh ottaa dofaminblokiruyuschim toiminta, tai E-vitamiini voi olla kohtalainen edullinen vaikutus näissä taudeissa. Tärinän dyskinesian tehokkain toimenpide on tyypillisen neuroleptisen annoksen pienentäminen tai sen korvaaminen epätyypillisellä psykoosilääkkeellä.
Pahanlaatuista neuroleptistä oireyhtymää nykytietojen mukaan havaitaan noin 0,5 prosentissa psykofarmakoterapian tapauksista. Luultavasti harvinainen esiintyvyys on nyt sellainen hengenvaarallisia komplikaatioita potilaan selittyy laaja käyttöönotto epätyypilliset psykoosilääkkeet, kuten riski NMS hoidossa nämä varat on merkityksetön. Uskotaan, että pääasiallinen syy kehittämiseen CSN - liiallinen salpauksen dopaminergisen järjestelmän hoidossa neuroleptien, varsinkin kun suurempia annoksia antipsykoottisten vysokopotentogo. Tärkeimmät oireet NMS - kuume, lisääntynyt sävy luurankolihaksessa ja jännerefleksit, tajunnan häiriöt, joiden siirtyminen koomaan. Veritesti paljastaa leukosytoosin, lisääntyneen veren punasolujen sedimentaation, maksan transaminaasiaktiivisuuden; virtsan analyysissä havaitaan albuminuria. Veden ja elektrolyyttitasapainon rikkomukset tapahtuvat nopeasti, mikä luo edellytykset aivojen turvotuksen muodostumiselle. ZNS on akuutti sairaus, joka vaatii potilaan kiireellistä sairaalahoitoa intensiivisen infuusion hoidossa. NSA: n hoito on tärkein hydraatio ja oireen hoito. Tässä tilanteessa kaikki määrätyt antipsykootit vaativat välittömästi vetäytymistä. Joissakin tapauksissa dopamiinireseptorin agonistit (esim. Bromokriptiini) tai lihasrelaksantit ovat myönteisiä vaikutuksia, vaikka niiden tehokkuutta ei ole tutkittu. NSA: n poistamisen jälkeen sinun ei tule jatkaa antipsykoottisen lääkkeen ottamista vähintään kahden viikon ajan. Tulevaisuudessa on mahdollista määrätä pienen potentiaalisen psykoosilääkkeen, edullisesti uuden sukupolven huume. Noudatetun lääkkeen annosta tulee lisätä hyvin huolellisesti, tarkkailla elintoimintojen tilaa ja laboratoriotietoja (verikokeet, virtsatestit).
Tyypilliset neuroleptit aiheuttavat suhteellisen harvoin vaarallisia kuolemaan johtavia komplikaatioita. Yliannostuksen ilmenemismuodot liittyvät pääasiassa lääkkeen anti-adrenergisten ja antikolinergisten vaikutusten yksilölliseen profiiliin. Koska näillä aineilla on voimakas antiemeettinen vaikutus, mahahuuhtelu osoitetaan eliminoimasta niitä kehosta eikä emetiikan antamisesta. Arteriaalinen hypotensio on pääsääntöisesti seurausta adrenoreseptoreiden estämisestä, ja se on korjattava dopamiinin ja noradrenaliinin antamalla. Jos syke on häiriintynyt, lidokaiinin käyttö on ilmoitettu.
Tyypillisten antipsykoottisten aineiden toiminta- ja farmakologiset vaikutukset
Psykofarmakologian kehittymisen myötä ehdotettiin erilaisia variantteja antipsykoottisten aineiden vaikutuksesta neuroreceptoreihin. Tärkeimmät hypoteesi jää niiden vaikutusta dopamiinin neyrostruktury (pääasiassa D2-reseptoreihin), joka perustuu tietoihin repeämä psykoosin normaalin aineenvaihdunnan dopamiinin aivoissa rakenteisiin. Dopamiini-D2-reseptorit sijaitsevat basaaliganglioiden, accumbens-tumakkeen ja otsalohkon, niillä on keskeinen rooli säätelyssä tiedonkulun välillä aivokuoren ja talamuksen pallonpuoliskolla.
Kuvassa on hienostunut esitys rikkomisesta dopamiinin lähetyksen aivokuoren ja toistuvia alueilla aivoissa ja rooli näiden sairauksien kehittymisessä skitsofrenian oireita (mukautettu kirjasta RV Jones, Buckley PF, 2006).
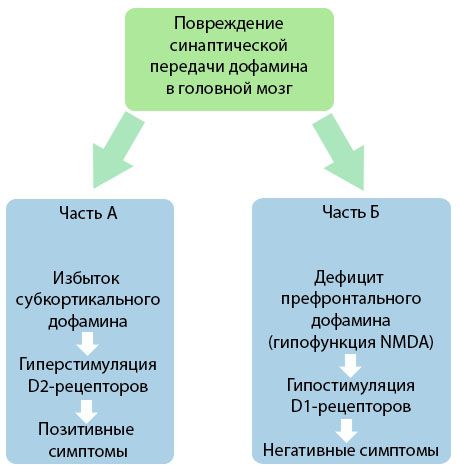
Osa "A" edustaa klassista, dopamiinin alussa teoria oletetaan, ylimäärä dopamiinin aivokuorenalaisia alueilla hyperstimulaation ja D2-reseptoreihin, mikä johtaa tuottava oireita. Osa "B" osoittaa teoreettisen uudistamisen 90-luvun alussa. Viime vuosisadalla. Tähän mennessä saadut tiedot osoittivat, että dopamiinin puute reseptoreissa D; yhdessä esilääkekorvan reseptoreiden riittämättömän stimulaation kanssa johtaa negatiivisten oireiden ja kognitiivisten vajeiden ilmaantumiseen. Näin ollen, mukaan nykyinen käsitys, molemmat häiriöiden dopaminergiseen välitykseen - ylitarjonta ja toistuvia dopamiinin puute prefrontaalikorteksissa - ovat kumulatiivinen tulos on rikottu synaptisen transmission otsalohkon etuosassa ja vajaatoiminta, jotka liittyvät N-metyyli-N-aspartaatti. Myös alun perin eristetty dopamiini, identifioitiin myöhemmin ja muiden välittäjäaineiden patogeneesiin liittyvien skitsofrenian, kuten serotoniinia, gammaaminobutirovaya happo, glutamaatti, noradrenaliinin, asetyylikoliinin ja eri neuropeptidien. Vaikka rooli näiden välittäjäaineiden, ei täysin ymmärretä, Kuitenkin tietämyksen käy ilmi, että osoitus lukuisten neurokemialliset muutokset kehossa. Näin ollen, kliininen vaikutus antipsykoottisen lääkkeen vaikutuksia on summattu eri reseptorin muodostumista ja johtaa poistaa häiriöitä homeostaasin.
Viime vuosina uusien radioaktiivisten ligandien ja skannaavan PET: n sitomisen jälkeen uusien tutkimustekniikoiden yhteydessä on tapahtunut merkittävää edistystä neuroleptisten herkän biokemiallisen toiminnan mekanismin selvittämisessä. Erityisesti määritetään lääkkeiden vertaileva lujuus ja tropisyys, joka sitoutuu yksittäisiin neuroreceptoreihin eri alueilla ja aivojen rakenteissa. Kuviossa on esitetty lääkeaineen antipsykoottisen vaikutuksen suora riippuvuus sen estävän vaikutuksen lujuuteen erilaisille dopaminergisille reseptoreille. Viime aikoina on erotettu neljä tyyppiä näistä reseptoreista:
- D1 sijaitsevat pääasiassa mustan aineen ja striatumin alueella (niin sanottu nigrostrinen alue) kuin myös esikaupunkialueen;
- D2 - nigrostriset, mesolimbiset alueet ja aivolisäkkeen eturaajat (prolaktiinieritys);
- D3 (presynaptinen) - aivojen eri rakenteissa kontrolloi dopaminergista aktiivisuutta negatiivisen palautteen lain mukaan;
- D4 (presynaptinen) - pääasiassa nigrostrinen ja mesolimbiset alueet.
Kuitenkin, tällä hetkellä voidaan pitää osoituksena siitä, että se esto D2-reseptorin aiheuttaa kehitys antipsykoottisten, toissijainen rauhoittavia vaikutuksia ja ekstrapyramidaalisia sivuvaikutuksia muissa kliinisten oireiden esto tämän reseptorin tyyppiä ovat analgeettisia ja antiemeettisen vaikutuksen neuroleptien (vähentää pahoinvointi, oksentelu estymiseen johtaen oksentelu keskus), ja vähentää kasvuhormonin ja kasvu prolaktiini (neuroendokriinisiä sivuvaikutuksia, mukaan lukien ha lactorrhea ja kuukautisten epäsäännöllisyydet). Pitkäaikainen saarto nigrostrialnyh D2-reseptoreihin johtaa niiden yliherkkyyttä vastuussa kehittämisestä liikehäiriöt ja "psykoosit yliherkkyys." Mahdollista kliinisiä oireita presynaptinen salpauksen D3- ja D4-reseptorit liittyvät ensisijaisesti stimuloivaa vaikutusta neuroleptien. Koska osittainen salpaus näiden reseptorien nigrostrialnoy mezolimbokortikalnoy ja aktivoimalla domeenit ja terävä (voimakas, korkean tason) neuroleptien pieninä annoksina voi edistää, ja suurina annoksina estävät dopaminergiseen välitykseen.
Viime vuosina kiinnostus serotonergisten aivojen systeemien, mukaan lukien serotoniinireseptorien, toimintaan on lisääntynyt jyrkästi. Tosiasia on, että aivojen eri osissa serotonergisella järjestelmällä on moduloiva vaikutus dopaminergisiin rakenteisiin. Erityisesti mesokortikaalisella alueella serotoniini estää dopamiinin vapautumista, vastaavasti postsynaptisten 5-HT-reseptorien estäminen johtaa dopamiinipitoisuuksien nousuun. Kuten tiedetään, negatiivisten oireiden kehittyminen skitsofreniaan liittyy dopamiini-hermosolujen hypofunktionaaliin aivokuoren esilääketieteellisissä rakenteissa. Tällä hetkellä tiedetään noin 15 tyyppistä keskeistä 5-HT-reseptoria. On kokeellisesti havaittu, että neuroleptit sitoutuvat pääasiassa kolmen ensimmäisen tyypin 5-HT-reseptoreihin.
5-HT1a-reseptoreilla näillä lääkkeillä on pääasiassa stimuloiva (agonistinen) vaikutus. Todennäköiset kliiniset seuraukset; antipsykoottisen aktiivisuuden tehostuminen, kognitiivisten häiriöiden vakavuuden väheneminen, negatiivisten oireiden korjaaminen, masennuslääkkeiden vaikutus ja väheneminen ekstrapyramidaalisten sivuvaikutusten määrässä.
On olennaista, antipsykoottisia vaikutuksia 5-HT2-reseptoreihin, erityisesti 5-HT2A-alatyyppiä. Ne ovat pääasiassa aivokuoressa ja niiden herkkyys skitsofreniapotilailla lisääntyy. Salpaus 5-HT2A-reseptoriin sitova kyky uuden sukupolven psykoosilääkkeiden vakavuuden vähentämiseen negatiivisten oireiden, kognitiivisten toimintojen paranemisen säädellä uni lisäämällä kokonaiskestoa hidas aalto (L-aalto) nukkua vaiheissa, vähentää aggressiivisuus ja vaimentavat masennusoireiden ja migreeni (aiheutuvat sosudisto aivojen häiriöt) päänsärkyä. Toisaalta, saarto 5-HT2A reseptorit voivat saada verenpainetta alentavaa vaikutusta ja epänormaali siemensyöksy miehillä.
Uskotaan, että neuroleptien vaikutus 5-HT2c-reseptoreihin aiheuttaa sedatiivisen (anksiolyyttisen) vaikutuksen, ruokahalun lisääntymisen (johon liittyy kehon painon nousu) ja prolaktiinin tuotannon väheneminen.
5-HT3-reseptoreja esiintyy pääasiassa limbisellä alueella ja niiden saarto muodostaa pääasiassa antiemeettisen vaikutuksen ja myös lisää antipsykoottista ja anksiolyyttistä vaikutusta.
Esiintyminen Parkinsonin kaltaiset oireet riippuu myös voima estää lääkkeen kolinergisiin muskariinireseptoreihin. Holinoliticheskoe ja dofaminblokiruyuschee toimia jossain määrin ovat keskinäisten suhteiden. On tunnettua, esimerkiksi, että alueella nigrostrialnoy D2-reseptoreihin inhiboivat asetyylikoliinin vapautumista. Kun esto on suurempi kuin 75% D2-reseptorin nigrostrialnoy kenttä häiriintyy hyväksi kolinergisen järjestelmän. Tämä on syy korjata vaikutuksen Neuroleptisten ekstrapyramidaaliset sivuvaikutukset antikolinergisten (siirtymät). Klooriprotikseeni, klotsapiini ja olantsapiini on korkea affiniteetti muskariinireseptoreihin ja ovat käytännöllisesti katsoen vailla ekstrapyramidaalisia sivuvaikutuksia, koska sekä lohko kolinergisiin ja dopaminergisiin reseptoreihin. Haloperidoli ja fenotiatsiinit piperatsiini sarja on huomattava vaikutus dopamiinireseptoreihin, mutta hyvin vähän vaikutusta koliini. Tämä johtuu niiden kyky aiheuttaa ekstrapyramidaalisia sivuvaikutuksia, jotka pelkistetään, kun käytetään hyvin suuria annoksia, kun holinoliticheskoe vaikutus tulee havaittavissa. Lisäksi vähentää dofaminblokiruyuschego toimia D2-reseptoreihin nigrostrialnoy alue ja tasoitus ekstrapyramidaalisia sivuvaikutuksia, vahva kolinerginen vaikutus voi aiheuttaa heikkenemistä kognitiivisia toimintoja, mukaan lukien mnestic häiriöt, ja perifeerinen sivuvaikutuksia (limakalvojen kuivumista, näön hämärtyminen tai vastaava, ummetus, virtsaumpi, sekaannus jne.). Riittävän voimakas esto neuroleptit aiheuttavat vaikutukset histamiinin reseptoreihin tyypin I, liittyy joka, erityisesti, vakavuuden sedaatiota ja painonnousua, koska lisääntynyt ruokahalu. Allergialääke ja kutinaa vaikutus psykoosilääkkeet sitoutuvat myös niiden antihistamiiniominaisuuksia.
Dopamiini-estävien, antiserotonergisten, antikolinergisten ja antikolinergisten vaikutusten lisäksi useimmilla psykoosilääkkeillä on adrenolyyttisiä ominaisuuksia, ts. Estävät sekä keskus- että perifeeriset a1-adrenergiset reseptorit. Tällaisilla adrenoblockereilla, kuten klooripromatsiinilla ja klorproti- xeenillä, on voimakas rauhoittava vaikutus. Lisäksi näiden lääkkeiden estävä vaikutus on neurovegetatiivisten haittavaikutusten (valtimon hypotensio, takykardia jne.) Syy sekä vahvistavat adrenoblockerien verenpainetta alentavaa vaikutusta.
Monien kirjoittajien teoksissa annetaan tietoja yksittäisten neuroleptien erilaisten neuroreceptoreiden sitomislujuudesta (affiniteetista).
Neurokemikaalisen profiilin mukaan tyypilliset ja epätyypilliset antipsykootit, joita käytetään ensisijaisesti kliinisessä käytännössä, voidaan ehdollisesti jakaa kuuteen ryhmään.
Ensimmäinen ryhmä käsittää selektiivisiä salpaajia D2 ja D4-reseptoriin (sulpiridi, amisudprid, haloperidoli et ai.) Ryhmien bentsamidi ja butyrofenonijohdannaisten. Pieniä annoksia pääasiassa salpauksen vuoksi presynaptisia D4-reseptorit aktivoivat dopaminergistä neurotransmissiota, ja niillä on stimuloiva (dezingibiruyuschee) toiminta suurina annoksina - lohko D2-reseptorien kaikilla aivojen alueilla, jotka kliinisesti manifestien lausutaan antipsykoottinen vaikutus, sekä ekstrapyramidaaliset ja hormonitoimintaa (kun otetaan huomioon prolaktiinipitoisuus).
Toinen ryhmä ovat erittäin D2-reseptorin salpaajat, samoin kuin lääkkeet estää heikosti tai kohtalaisesti NT2a - 5 ja 5-HT1A-reseptoreita (flupentiksolia, flufenatsiini, tsuklopentiksoli et ai.), Eli, pääasiassa fenotiatsiinin tai tioksa- mittien piperatsiinijohdannaisia, jotka ovat lähellä niitä stereokemiallisessa rakenteessa. Kuten ensimmäisen ryhmän valmisteissa, näillä psykoosilääkkeillä on ennen kaikkea voimakas antipsykoottinen vaikutus (heikentävä vaikutus) ja aiheuttavat myös ekstrapyramidaalisia haittavaikutuksia ja prolaktiinipitoisuutta. Pienissä annoksissa niillä on kohtalaisesti aktivoiva (psykoskooppinen) vaikutus.
Kolmas ryhmä koostuu; multivalentti rauhoittavia neuroleptejä, erottelivat suurimman osan neuroreceptoreista. Näillä lääkkeillä on selkeästi estävä vaikutus dopamiinireseptoreihin, ja ne aiheuttavat myös voimakkaita adrenoliittisia ja kolinolyyttisiä vaikutuksia. Nämä ovat useimmat neuroleptien sedatiivisia pääasiassa alifaattisia ja piperidiinijohdannaisten fenotiatsiinia, ja lähellä niitä stereokemiallisessa rakenne tioksanteenien (klooripromatsiini, levomepromatsiini, klooriprotikseeni et ai.). Spektri psykotrooppinen aktiivisuus näiden lääkkeiden hallitsee pääasiassa lausutaan sedaatio ensisijainen, joka kehittää riippumatta käytetystä annoksesta ja lievä antipsykoottisen vaikutuksen. Lisäksi, tämä ryhmä lääkkeitä, koska lausutaan holinoliticheskogo aiheuttaa lieviä tai kohtalaisia ekstrapyramidaalisia sivuvaikutuksia ja neuroendokriiniset, mutta johtavat usein kehittämiseen ortostaattista hypotensiota ja muut autonomisen johtuvat reaktiot ilmaistaan a1-adrenoseptorin salpauksen.
Neljännessä ryhmässä neuroleptit, tasapainoinen, eli yhtä esto D2-ja 5-HT2A-reseptoreita (viimeksi mainitut ovat jonkin verran enemmän) ja kohtalaisen - .. A1-adrenoseptorit. Tähän ryhmään kuuluu edustajia uuden sukupolven epätyypilliset psykoosilääkkeet (risperidoni, tsiprasidoni, sertindoli), jolla on erilainen kemiallinen rakenne. Toiminnan neurokemiallinen mekanismi määrittää niiden selektiivisen vaikutuksen ensisijaisesti aivojen mesolimbisiin ja mesokortisiin alueisiin. Yhdessä eri antipsykoottisen vaikutuksen tai puute heikon ekstrapyramidaaliset sivuvaikutukset (kun käytetään terapeuttisia annoksia), lievä tai kohtalainen, ja kohtalainen prolactinemia adrenolyyttiset ominaisuudet (hypotensiivinen reaktio), tämä ryhmä pystyy korjaamaan neuroleptien negatiivisia oireita välittämä stimulaatio dopaminergiseen välitykseen aivokuoressa.
Viides ryhmä koostuu moniarvoisen epätyypilliset psykoosilääkkeet, trisykliset dibenzodiazepinovoy tai lähellä rakenteen (klotsapiini, olantsapiini ja ketiapiini). Aivan kuten kolmannen ryhmän huumeet, he väistämättä estävät useimmat neuroreceptoreista. Kuitenkin 5-HT2a-reseptorit estävät voimakkaammin kuin D2- ja D4-reseptorit, jotka sijaitsevat erityisesti nigrostriosilla. Tämä määrittää lähes olemattoman tai heikkoja ekstrapyramidaalisia vaikutuksia ja puute liittyy lisääntynyt prolaktiini neuroendokriini sivuvaikutuksia, kun selvästi antipsykoottista vaikutusta ja kyky lievittää negatiivisia oireita. Lisäksi kaikki tämän ryhmän lääkkeet ovat ilmaisseet adrenoliittisia ja antihistamiinisia ominaisuuksia, jotka määrittävät rauhoittavia ja verenpainetta alentavia vaikutuksia. Clotsapiini ja olanpsiini ovat melko voimakkaita estäviä vaikutuksia myös muskariinireseptoreihin ja johtavat kololinolyyttisten sivuvaikutusten kehittymiseen.
Näin ollen kyky estää postinaptiset dopaminergiset reseptorit dopamiinin synteesin ja aineenvaihdunnan kompensoivalla parannuksella on ainoa yhteinen biokemiallinen ominaisuus kaikissa näissä ryhmissä tutkittujen neuroleptien osalta.
Kuudennella ryhmällä on toistaiseksi ainoa epätyypillinen antipsykoottinen aripipratsoli, joka on verrattain äskettäin ilmestynyt kotimaisille psykofarmakologisille markkinoille. Tämä lääke - osittainen agonisti dopamiini D2-reseptorin, lisäksi toimii funktionaalisena antagonistina giperdofaminergicheskom kunnossa ja toiminnallisena agonisti gipodofaminergicheskom profiili. Aripipratsolin ainutlaatuinen reseptorin profiili mahdollistaa ekstrapyramidaalisten häiriöiden ja hyperprolaktinemian riskin käytön, kun sitä käytetään. Lisäksi aripipratsoli toimii 5-HT1a-reseptorien osittaisena agonistina ja samanaikaisesti se on 5-HT2a-reseptorien antagonisti. On ehdotettu, että tällainen vuorovaikutus reseptoreihin johtaisi serotoniini- ja dopamiinijärjestelmien tasapainotettuun toimintaan, joten aripipratsolin vaikutusmekanismi voidaan osoittaa dopamiini-serotoniinijärjestelmän stabiloimiseksi.
Niinpä neuroleptien neurokemiallisten mekanismien nykyisen tietämyksen taso antaa meille mahdollisuuden ehdottaa uutta psykotrooppisten lääkeaineiden ryhmän patogeenisesti perusteltua farmakodynaamista luokittelua. Tämän luokittelun avulla voidaan ennustaa suurelta osin tietyn lääkkeen psykotrooppisen aktiivisuuden, sietokyvyn ja todennäköisten lääkevaihtoehtojen spektri. Toisin sanoen valmisteen neurokemiallisen aktiivisuuden ominaisuudet määrittelevät suurelta osin sen kliinisen aktiivisuuden ominaispiirteet, joiden tulisi ohjata tietyn potilaan antipsykoottisen lääkkeen valintaa.
Tehokkuus tahansa maailmanlaajuinen neuroleptien antipsykoottisiin vaikutuksiin arvioitiin ns yhtä klooripromatsiini, joka on otettu 1. Esimerkiksi, haloperidoli, klooripromatsiini yhtä = 50. Tämä merkitsee sitä, että 1 mg antipsykoottisen tehon verrattavissa haloperidolin 50 mg klooripromatsiini. Tämän luokituksen perusteella indeksi kehittäminen, joka tarjoaa jakamista neuroleptien, on korkea (vastaa klooripromatsiini> 10,0), kohtalainen (vastaa klooripromatsiini = 1,0-10,0) ja alhainen (vastaa klooripromatsiini = 1,0) antipsykoottinen aktiivisuus, kutsutaan patenttia. Tyypillisiä antipsykoottisia lääkkeitä (ensimmäisen sukupolven psykoosilääkkeitä) lähes puoli vuosisataa, käytetään laajalti kliinisissä lääkehoidon. Heidän terapeuttisen aktiivisuutensa spektri sisältää:
- globaali antipsykoottinen vaikutus, jolla on kyky differentiaalisesti ja erilaisesti vähentää psykoosin eri ilmentymiä:
- ensisijainen sedatiivinen (inhibitorinen) toiminta - lääkkeiden kyky pysäyttää nopeasti psykomotorisen agitaation;
- selektiivinen, selektiivinen psykoosilääkkeiden vaikutus, joka ilmenee kyvyssä vaikuttaa yksittäisiin oireisiin: delirium, aistiharhat, käyttöhäiriöt, jne.;
- aktivoivat (disinhibiting, disinhibiting, anti-aureettiset) neurotrooppiset vaikutukset, jotka ilmenevät ekstrapyramidaalisten oireiden kehittymisen myötä;
- somatotrooppinen vaikutus neuroendokriinisten ja kasvullisten haittavaikutusten kehittymisen muodossa;
- masennuksen vaikutus ilmaistuna joidenkin antipsykoottisten aineiden kykyä aiheuttaa masentuneita oireita.
Ensimmäisen sukupolven psykoosilääkkeiden tehokkuus psykoottisten häiriöiden lisäksi myös rajojen psykiatrian puitteissa tapahtuvien rikkomusten hoidossa on toistuvasti todistettu ja kiistaton. Siksi, huolimatta hoidon korkeista haittavaikutuksista, kun niitä on määrätty, niitä käytetään edelleen lääketieteellisessä käytössä.
epätyypilliset psykoosilääkkeet
Nykyaikaiset suuntaviivat sisältävät tietoja toisen psykoosilääkkeiden sukupolven käytöstä farmakologisessa hoidossa. Termi "epätyypillinen" (synonyymi - toisen sukupolven antipsykoottiset aineet) on ehdollinen ja käyttää sitä lähinnä uusien sukupolvien osoittamiseksi. Tämän ryhmän valmisteet perinteisiin neuroleptisiin verrattuna ovat tehokkaampia negatiivisten, affektiivisten ja kognitiivisten häiriöiden korjaamiseksi, mikä yhdistyy parempaan siedettävyyteen ja pienempiin ekstrapyramidaalisiin oireisiin. Erot erilaisten epätyypillisten psykoosilääkkeiden terapeuttisen vaikutuksen luonteesta selittävät, kuten tyypillisten neuroleptien ryhmässä, sen yksittäiset farmakologisten vaikutusten profiilit.
Psykofarmoterapian epätyypillisten psykoosilääkkeiden mahdollisuuksien selvittämiseksi on suositeltavaa jäädä kiinni Venäjälle rekisteröityyn ryhmään.
 [29], [30], [31], [32], [33], [34],
[29], [30], [31], [32], [33], [34],
Closapine (dientsodiatsepiini)
Epätyypillisten antipsykoottisten ryhmien esi-isä. Klotsapiinin vaikutusmekanismille on tunnusomaista D2-reseptoreiden pieni estäminen, jolla on samanaikainen korkea antagonismi 5-HT2a-reseptoreihin, a1-, a2-adrenergisiin ja H1-histamiinireseptoreihin. Se on vakiinnuttanut itsensä tehokkaaksi psykoosilääkkeeksi, kun se on resistentti muille antipsykoottisille aineille (vararyhmän huume), ja se on myös tarkoitettu kroonisen manian, psykoottisen agitaation ja aggression hoitoon. Kotikäytännössään klotsapiini on usein määrätty sedaation aikaansaamiseksi ja hypnoottiseksi psykoottisilla potilailla. On huomattava, että tällainen klotsapiinin käyttö ei vastaa sen tärkeintä profiilia terapeuttisissa käyttöaiheissa. On todennäköistä, että tämä antipsykoottinen asenne toissijaisena merkitsevänä valmisteena on harkittava uudelleen, koska se on nykyään ainoa keino korjata resistenttien potilaiden todettu tehokkuus.
Klotsapiini, toisin kuin tyypilliset neuroleptit, ei aiheuta vakavia epilepsiamidihäiriöitä johtuen 02-reseptoreihin edellä mainitusta alhaisesta affiniteetista. Lisäksi kävi ilmi, että sitä voidaan käyttää myöhäisen dystonian ja vakavan akatisian hoitoon. Ottaen huomioon ZAN: n pienen riskin, klotsapiinia voidaan pitää lääkkeenä, joka on valittu potilailla, jotka ovat aikaisemmin kärsineet tämän komplikaation.
Klotsapiinihoidon yhteydessä voi kuitenkin kehittyä useita vakavia haittavaikutuksia. Vaarimmista niistä (jopa pienillä annoksilla) on agranulosytoosi, joka esiintyy 0,5-1,0%: lla potilaista. Muita tärkeitä haittavaikutuksia, joita voi esiintyä käytettäessä lääkettä, on huomattava uneliaisuus, syljeneritys ja painonnousua, joka lisääntyy usein aikaan nimittäminen klotsapiinin vaikutuksen alaisena edellisen Psykoosilääkityksen. Sen on myös kiinnitettävä huomiota mahdollisuuteen kehittyä takykardian saannin, valtimon hypotension ja epileptisten kohtausten takia. Kohtausten todennäköisyys riippuu annoksesta. Niiden riski kasvaa merkittävästi, jos klotsapiiniannos ylittää 600 mg / vrk. Kouristuskohtausten kehitys ei ole vasta-aiheinen lääkeaineen edelleen antamiseksi, mutta vaatii puoli annoksen pienentämistä ja antikonvulsanttien, kuten valproiinihapon, antamista. Klotsapiinihoidon haittavaikutusten ehkäiseminen sisältää valkoisen veren kuvan huolellisen seurannan sekä EKG: n ja endokriinisten parametrien.
Mikäli yliannostukseen klotsapiini mahdollinen masennus tajunnan kunnes kehittämistä koomaan, ja oireet liittyvät antikolinergiset vaikutukset (takykardia, delirium), kouristuksia, hengityksen lamaantumista, ekstrapyramidaalioireita. Kuolevainen tulos voi ilmetä annettaessa yli 2500 mg lääkettä.
 [35], [36], [37], [38], [39], [40], [41], [42],
[35], [36], [37], [38], [39], [40], [41], [42],
Risperidoni
Bentsisoksatsolijohdannainen, jolla on suuri affiniteetti serotoniinille ja dopamiini Dj -reseptoreille, joilla on vallitseva vaikutus serotoniinijärjestelmään. Lääkeaineella on laaja käyttöaihe, mukaan lukien helpotus pahenemiseen, anti-relapsihoito, ensimmäisen psykoottisen episodin hoito, skitsofrenian negatiivisten oireiden korjaaminen. Huomattakoon, että lääke kykenee parantamaan skitsofrenian potilaiden kognitiivista toimintaa. Alustavia tietoja on saatu siitä, että risperidoni vähentää myös koehollisia affektio-oireita skitsofreniapotilailla, ja se voi olla vaihtoehtoinen lääkitys kaksisuuntaisten mielialahäiriöiden hoidossa.
Risperidoni-hoidon sivuvaikutukset, erityisesti ekstrapyramidaaliset häiriöt, ovat annoksesta riippuvaisia ja esiintyvät useammin annoksella, joka ylittää 6 mg / vrk. Muita haittavaikutuksia ovat pahoinvointi, oksentelu, ahdistuneisuus, uneliaisuus, lisääntynyt seerumin prolaktiinipitoisuus. Risperidonin pitkäaikainen käyttö voi johtaa kehonpainoon ja tyypin 2 diabeteksen kehittymiseen, mutta vähemmän todennäköistä kuin klotsapiini, olanzapiinihoito.
Yliannostuksen, uneliaisuuden, epileptisten kohtausten, QT-ajan pitenemisen ja QRS-kompleksin laajenemisen vuoksi valtimon hypotensio on mahdollinen. Tapauksissa, joissa tappavaa tulosta risperidoniannoksessa on kuvattu.
Lääkkeen epäilyttävä etu - nestemäinen ja nopeasti liukeneva (sublingvaalinen) muoto, jonka käyttö nopeuttaa lääkkeen saamista potilaan kehossa ja helpottaa sen saannin hallintaa. Lääkeaineen pitkittynyt muoto on myös jauhe suspension valmistamiseksi lihaksensisäiseen injektioon (konstapperipiperidoni mikropalloissa). Suositellaan skitsofreenisten potilaiden tukevalle hoidolle erityisesti potilaille, joilla on heikko noudattaminen. On otettava huomioon, että saada lääke verenkiertoon kestää noin kolme viikkoa, joten alussa hoidon Constan-risperidoni Potilaan tulee lisäksi olla muodoltaan suullisen risperidoni ainakin 3 viikon kuluttua ensimmäisestä annoksesta.
Olantsapiini
Farmakologisin toiminta samanlainen kuin klotsapiini kuin pleyomorfnym reseptorin profiili on merkittävä affiniteetti serotoniinin, muskariini, a1-adrenergisiin, histamiinireseptoreihin. Olanzapiinin terapeuttisella aktiivisuudella on samankaltaisuuksia klotsapiinin ja risperidonin tehoon vaikuttamalla skitsofrenian positiivisiin, negatiivisiin ja masentaviin oireisiin. Kuitenkin tulokset saatiin tehokkaampaa olantsapiini verrattuna muihin epätyypilliset psykoosilääkkeet potilaalla on ensimmäisellä psykoosijakson ja korjauksen kognitiivinen suorituskyky. Olisi pidettävä mielessä, että hoidon alussa lääkkeen tablettiformaa- tion avulla on mahdollista saada nopeasti disinhiboiva vaikutus psykomotorisen levottomuuden ja ahdistuksen lisääntymiseen. Siksi hoidettaessa kouristuksia, joihin liittyy vakava psykomotorinen agitaatio, on ilmoitettu lääkkeen ruiskeen muodon käyttö.
Olantsapiini harvoin aiheuttaa ekstrapyramidaalisia häiriön tai tardiivi dyskinesia, ja yleisimmät sivuvaikutuksia käytettäessä - aineenvaihdunnan häiriöt ja painonnousu. Todettiin, että potilailla, jotka saivat olantsapiini usein kohonnut kolesterolipitoisuus, plasman lipideihin ja on taipumus tyypin 2 diabetes, mutta samanlaisia vaikutuksia esiintyy yhtä usein potilailla, joita hoidetaan olantsapiini ja klotsapiini. Kuitenkin saadut tiedot, että lisääntynyt painoindeksi korreloi myönteisen vastauksen vastaanottamiseen olantsapiini (eli toimii tärkeänä ennustaja hoitoa), ja muuttuu lihavuus - vain 20-30%: lla potilaista, jotka voineet saada ylipainoisia hoitoa.
Yliannostustapauksessa on rauhoittava vaikutus, toksinen kolinolyyttinen vaikutus, epileptiset kohtaukset, valtimon hypotensio. Tähän mennessä ei ole vakuuttavia todisteita kuoleman riskin arvioimiseksi lääkkeen yliannostuksessa.
Ketiapiini
Katso dibentsotiatsepiiniyhdisteitä. Sen reseptoriprofiili on monin tavoin samanlainen kuin klotsapiini. Ketiapiinin sitoutumisaste D2-reseptoreihin on alhainen (alle 50%) ja lyhytaikainen, vaikka suuria annoksia käytetäänkin. Lääke on tehokas skitsofrenian positiivisten, negatiivisten ja yleisten oireiden hoitoon. On näyttöä siitä menestystä sen soveltamisen tapauksissa kestää hyvin hoidon ja parantaa suorituskykyä kognitiiviset toiminnot potilaiden, joka antaa oikeuden suositella sitä ensilinjan psykoosilääkkeet ylläpitoon skitsofrenian hoitoon. Lopuksi kvetiapiinilla on kohtalaisen masennuslääke, aktivoiva vaikutus. Sen vuoksi se on osoitettu depressio-hämmentävien hyökkäysten ja senesto-hypochondriacal -häiriöiden hoidossa.
Ketiapiinin vakiintunut tymotrooppinen aktiivisuus selittää sen, että se on rekiste- röity masennuksen häiriöiden lievittämiseksi ja toissijaiseksi ehkäisemiseksi. Mania-episodien hoitoon tyypin I ja II bipolaaristen häiriöiden puitteissa keta- tiini käytetään lisäaineena. Injektion puute muodostaa jonkin verran sen käyttöä potilaille, joilla on kiihottuvuus ja aggressiivinen käyttäytyminen.
Ketiapiinilla on melko hyvä sietokyky, se ei käytännössä aiheuta ekstrapyramidaalisia oireyhtymiä, paitsi silloin, kun maksimaalisia annoksia käytetään. Ketiapiini ei aiheuta hyperprolaktinemiaa, harvemmin kuin olantsapiinilla ja klotsapiinilla, mikä lisää ruumiinpainoa ja heikentää glukoositoleranssia.
Tsiprasidoni
On ainutlaatuinen reseptorin aktiivisuusprofiili. Koska se on 5HT2a-reseptorien ja D2-reseptorien voimakas antagonisti, se on myös serotoniinin ja noradrenaliinin takaisinoton aktiivinen estäjä. Kliiniset tutkimukset ovat osoittaneet merkitsevän ziprasidonin ylivoimaisuuden sen vaikutuksesta psykoottisiin oireisiin ja aggressiotilanteisiin verrattuna haloperidoliin. Lisäksi saatiin dataa ziprasidonin positiivisesta vaikutuksesta skitsofreenisten potilaiden kognitiivisiin toimintoihin, samoin kuin koehollisiin affektioihin liittyviin oireisiin, sosiaalisen toiminnan osoittimiin. Ziprasidoni on yleensä hyvin siedetty ja erittäin harvoin aiheuttaa ekstrapyramidaalisia oireyhtymiä, painonnousua ja aineenvaihduntahäiriöitä. Usein QT-ajan pidentäminen yli 460 ms, joten potilaat, jotka saavat tätä lääkettä, on suositeltavaa tehdä EKG-tutkimus ennen lääkkeen nimeämistä ja seurata seurantaa hoidon aikana. Erityistä huomiota olisi kiinnitettävä samanaikaiseen hoitoon (rytmihäiriölääkkeisiin), jotka voivat pahentaa QT-ajan pidentymistä ja johtaa sydämen rytmihäiriöön, kammiovärinä.
SERTINDOLI
Katso fenyylidolin johdannaiset. Se on korkean funktionaalisen antagonismin suhteessa D2-, serotoniiniin (erityisesti 5-HT2a-reseptoreihin) ja a1-adrenergisiin reseptoreihin. Elektroneurokemiallisten tutkimusten mukaan sertindoli estää selektiivisesti dopamiinireseptoreita ventrallisella segmenttialueella. Tämä selektiivisyys antaa todennäköisesti pienen riskin ekstrapyramidaalisten oireyhtymien ja hyperprolaktinemian hoidosta lääkkeen käytön yhteydessä. Vertailututkimusten tulokset ovat osoittaneet, että sertindoli on vertailukelpoinen haloperidolin kanssa antipsykoottisen aktiivisuuden suhteen. Lääkeaineella on voimakas disinhibioraalinen vaikutus potilailla, joilla on negatiivisia ja masentavia oireita, mikä ylittää rispoleptin samanlaisen vaikutuksen. On myös tietoja, jotka vahvistavat sertindolin tehokkuutta kognitiivisen heikkenemisen korjaamiseksi skitsofreniapotilailla. Sertindoli tavallisesti sietää potilaat hyvin, aiheuttaa harvoin sedaatiota, ja siksi sitä suositellaan korvaavana lääkkeenä muiden haittavaikutusten esiintymisen aikana muiden nykyaikaisten psykoosilääkkeiden hoidossa.
Vaikeista haittavaikutuksista huomasi lääkeaineen kyky laajentaa Q-T: n intervallia, mikä voi johtaa sydämen rytmihäiriöön. Analysoitaessa markkinoille saattamisen jälkeistä tutkimusta kävi ilmi, että sertindolin kardiologinen profiili ei eroa muiden sukupolvien psykoosilääkkeiden kanssa.
Aripipratsolia
Se on verrattavissa muihin epätyypillisiin aineisiin antipsykoottiseen aktiivisuuteen, mutta sillä on suurempi vaikutus skitsofreenisten potilaiden kognitiivisen toiminnan parametreihin. Yllä mainitun lääkkeen ainutlaatuinen farmakologinen vaikutus, D2-reseptorien osittainen agonisti, mahdollistaa ekstrapyramidaalisten oireyhtymien ja hyperprolaktinemian riskin käytön, kun sitä käytetään.
 [43], [44], [45], [46], [47], [48]
[43], [44], [45], [46], [47], [48]
Amisulpridia
He viittaavat substituoitujen bentsamidien luokkaan. Lääke sitoutuu valikoivasti alatyypin D2 ja D3-dopaminergisiin reseptoreihin ei ole affiniteettia alatyyppien D1, D4- ja D5-, sekä serotoniini, histamiini H1, ja adrenergisiin a1-kolinergisiin reseptoreihin. Kun sitä käytetään suurina annoksina, se sulkee postsynaptisen D2-reseptorin. Pieninä annoksina siltä dezingibiruyuschy vaikutus salpauksen vuoksi presynaptisen D2, D3-reseptoriin ja näin ollen sen käyttö on myös tehokas hoidettaessa negatiivisia oireita, vaikka se on - ei ole yhdistetty D2-reseptorin antagonistia ja serotoniinireseptoreihin. Useat tutkimukset viittaavat siihen, että voimakas antipsykoottinen aktiivisuus lääkkeen suurina annoksina, mikä on parempi kuin tavanomaisten lääkkeiden.
Antipsykoottisen hoidon sivuvaikutukset
Taulukossa on esitetty epätyypillisten antipsykoottisten lääkkeiden pääasialliset haittavaikutukset.
|
Lääke |
Extra-pyramidaaliset |
EKG: n johtavuushäiriö |
Aineenvaihduntahäiriöt (painonnousu, glukoosin kasvu, kolesteroli, triglyseridit veressä) |
||
|
Klotsapiini |
. |
++ |
++ |
++ - |
|
|
Risperidoni |
++ |
+/- |
++ |
+/- |
|
|
Olantsapiini |
+ |
+/- |
+++ |
++ |
+++ |
|
Ketiapiini |
+/- |
+ |
+/- |
--- |
|
|
Tsiprasidoni |
+ |
++ |
+/- |
+/- |
+/- |
|
SERTINDOLI |
++ |
- |
+/- |
- |
|
|
Ariliprazol |
- |
--- |
+/- |
- |
- |
|
Amisulpridia |
++ |
+/- |
|||
Huom. Haittavaikutusten vakavuus: "+++" - korkea: "++" - keskiarvo; "+" - alhainen; "+/-" - kyseenalainen; "-" - ei ole.
Extrapyramidaaliset oireyhtymät
Yksi tärkeimmistä piirteistä epätyypilliset psykoosilääkkeet, toisin kuin perinteiset, niiden alhainen kyky aiheuttaa ekstrapyramidaalisia oireyhtymiä, joka oli läpimurto tukemisessa lääkehoitoa skitsofrenian. Kuitenkin ilmenee taulukosta, jossa yksittäisten lääkkeiden tässä sarjassa (risperidoni, amisulpridista) oireita voi esiintyä, joka edellyttää nimittämistä heidän erityistä huomiota.
 [3], [4], [5], [6], [7], [8], [9], [10],
[3], [4], [5], [6], [7], [8], [9], [10],
EKG-häiriöt
Mahdollisuus kehittää kardiologisia haittavaikutuksia on vakava ongelma käytettäessä joitakin nykyaikaisia psykoosilääkkeitä hoidossa. Näissä tapauksissa se on Q-T-välin jatke, joka voi johtaa rytmihäiriöön. Johtopäästöjä, erityisesti Q-T-ajan pidentymistä, havaitaan useimmiten klotsapiinilla, sertindolilla ja ziprasidonilla. Samanaikainen patologia bradykardian, atrioventrikulaarisen eston, kilpirauhasen vajaatoiminnan muodossa voi osaltaan vaikuttaa tämän komplikaation esiintymiseen edellä mainittujen lääkkeiden hoidossa. Tällä hetkellä EKG-seuranta on suositeltavaa noin 3 kuukauden välein potilailla, jotka saavat ylläpitohoitoa epätyypillisillä psykoosilääkkeillä.
Hormonaaliset häiriöt
Tällä hetkellä suurin huolenaihe on epätyypillisten psykoosilääkkeiden kyky aiheuttaa painonnousua. Lisääntynyt kehon paino, glukoosi, triglyseridit, veressä voi johtaa aineenvaihduntahäiriöiden ja diabeteksen kehittymiseen tyypin 2. Erityisesti varovaista ja viikottaista biokemiallisten parametrien seurantaa klotsapiini- ja olantsapiini-hoidon aikana on tarpeen. J. Geddes et ai. (2000), R.V. Jones, PF Buckley (2006), että olisi tunnustettava suositeltavaa tehdä perusteellinen tutkimus potilaista ennen määrättäessä heitä tiettyyn psykoosilääkkeen moderni sukupolvi, koska tiedetään, että aineenvaihdunnan häiriöt ovat yleisempiä potilailla, joilla oli suvussa, ylipaino, lipidejä taajuuksien ja hyperglykemia ennen hoidon aloittamisesta. P. V. Jonesin, PF Buckley (2006) esittämä seuranta-algoritmi sisältää useita kohteita.
- Anamneesin ja perheen tekijöiden keruu aineenvaihdunnan häiriöiden riskin suhteen.
- Elimistön massan indeksin, EKG: n, verenpaineen ja pulssien rekisteröinti ennen hoitoa.
- Laboratoriotietojen kerääminen (glukoosi, rasva-spektri, kolesteroli) ennen hoidon aloittamista.
- Säännöllinen seuranta kehon massan indeksistä, elintärkeitä merkkejä hoidon aikana.
- Laboratoriotietojen valvonta hoidon aikana.
Ilmestyminen hyperprolaktinemian vuoksi psykoosilääkkeiden keskeinen salpauksen dopamiinireseptoreita hypotalamuksessa, joka johtaa prolaktiinin vapautumista aivolisäkkeen etuosan. Yleisin hyperprolaktinemia esiintyy hoidettaessa olantsapiinia, risperidonia ja amisulpridia.
Agranulosytoosi
Toinen vakava komplikaatio psykoosilääkkeelle. Se voidaan havaita klotsapiinilla ja olantsapiinilla. J. Geddes et ai. (2000), hänet diagnosoitiin ensimmäisen kolmen kuukauden aikana 1-2%: lla potilaista, jotka käyttivät näitä lääkkeitä. Tässä suhteessa suositellaan viikottaista verikokea potilaille, jotka käyttävät näitä lääkkeitä ensimmäisen 18 hoitoviikon aikana ja kuukausittaisen seurannan jatkossa. Osoitettiin, että kun edellä mainittujen neuroleptien annos väheni, kliininen verikoke palasi normaaliksi. Samaan aikaan on tunnustettava, että tällä hetkellä ei ole selkeää strategiaa potilaille, jotka kokevat aineenvaihduntahäiriöön liittyviä sivuvaikutuksia. Useimmiten korvataan yksi epätyypillinen psykoosilääke toiselle. Toinen lupaava alue olisi nimettävä erityinen korjaava hoito, erityisesti huumeiden bromokriptiinin käyttö hyperprolaktinemian korjaamiseksi. Ihanteellista olisi pidettävä tilanteena, jossa potilas, jolla on tällaisia häiriöitä, paranee sisäistinten, erityisesti endokrinologien, kardiologien ja muiden asiantuntijoiden, säännöllisellä osallistumisella.
Lopuksi on huomattava, että toisen sukupolven huumeet ovat edellä mainittujen algoritmien mukaisesti paitsi potilaiden henkistä vaan fyysistä tilaa myös turvallisempia kuin tyypilliset neuroleptit.
Tällä hetkellä kehitetään useita psykoosilääkkeitä. Seuraavan sukupolven huumeet ovat todennäköisesti eri vaikutusmekanismi (esimerkiksi olla GABAergisiä profiilin) ja pystyy vaikuttamaan eri ilmenemismuodot skitsofrenia, myös todellinen alijäämä häiriöt.
Huomio!
Tietojen käsityksen yksinkertaistamiseksi tämä huumeiden käyttöohje "Psykoosilääkkeet tai psykoosilääkkeet" käännetään ja esitetään erityisessä muodossa huumeiden lääketieteellisen käytön virallisten ohjeiden perusteella. Ennen käyttöä lue merkintä, joka tuli suoraan lääkkeeseen.
Kuvaus on tarkoitettu informaatioteknisiin tarkoituksiin, eikä se ole opas itsehoitolle. Tämän lääkkeen tarve, hoito-ohjelman tarkoitus, lääkkeen menetelmät ja annos määräytyy yksinomaan hoitavan lääkärin mukaan. Itsehoito on vaarallista terveydelle.

