Lääketieteen asiantuntija
Uudet julkaisut
Alaraajojen laskimotulehduksen jälkeinen oireyhtymä
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
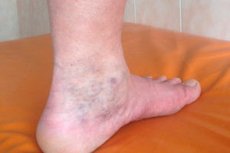
Oireyhtymä on oireyhtymä, joka ilmenee tietyissä olosuhteissa olemassa olevien terveysongelmien taustalla. Niinpä suonikohjujen ja flebotromboosin taustalla voi kehittyä oireyhtymä nimeltä "posttromboflebiittioireyhtymä" (PTFS). PTFS:n erityispiirre on, että sille ominaiset vakavat oireet kehittyvät jonkin ajan kuluttua akuutin tromboosin episodista, ja niitä on vielä vaikeampi torjua kuin perussairautta.
Syyt post-tromboottinen oireyhtymä
Kun tarkastellaan eri patologioiden syitä, kohtaamme yleensä tilanteen, jossa useita tekijöitä voi samanaikaisesti aiheuttaa tietyn sairauden. Tromboflebiittisessa oireyhtymässä erittäin epämiellyttävien oireiden syy on yksi - alaraajojen verisuonissa oleva trombi ja sen aiheuttamat hemodynaamiset häiriöt.
Tiedämme jo, että mikä tahansa verenkierron este vähentää sen voimakkuutta, minkä seurauksena elimet, joiden verenkiertoa sairastuneen aluksen kautta tarjottiin, kärsivät. Alaraajojen osalta kaksi sairautta pidetään yhtenä yleisimmistä verenkiertohäiriöiden syistä niissä:
- flebotromboosi, jossa trombin muodostuminen alkaa lihaskudoksen välissä kulkevissa syvissä päälaskimoissa,
- tromboflebiitti, joka useimmissa tapauksissa on suonikohjujen komplikaatio, kun verihyytymiä muodostuu ihonalaisen rasvan lähellä sijaitseviin pinnallisiin laskimoihin.
Posttromboflebiittioireyhtymä on syvän laskimotukoksen (flebotromboosi) tyypillinen oireyhtymä, jota tilastojen mukaan diagnosoidaan 10–20 prosentilla maailman väestöstä. Ja noin 2–5 prosentilla ihmisistä, muutaman vuoden kuluttua akuutin verisuonitukoksen kohtauksesta, on voimakkaita PTFS:n oireita, jotka ilmenevät kroonisen laskimoiden vajaatoiminnan kehittymisen taustalla.

Vaikka PTSF diagnosoidaan pääasiassa flebotromboosipotilailla, posttromboflebiittioireyhtymän kehittymisen riskitekijöinä voidaan pitää mitä tahansa laskimosairauksia, jotka aiheuttavat trombin muodostumisen ja laskimoiden tukkeutumisen riskin (suonikohjut, tromboflebiitti). Tässä tapauksessa flebotromboosi on edellä mainittujen sairauksien komplikaatio. Toisaalta PTSF:lle itselleen on ominaista sekundaarinen laskimoiden laajeneminen ja siitä johtuva pehmytkudostrofian heikkeneminen.
Synnyssä
PTSF:n oireiden aiheuttajana on siis verisuonen luumeniin muodostuva verihyytymä (trombi), joka voi kulkeutua sitä pitkin, kasvaa ja lopulta aiheuttaa akuutin verenkiertohäiriön alaraajoissa. Posttromboflebiittisen oireyhtymän patogeneesi perustuu trombin käyttäytymiseen laskimossa.
Tuloksena olevalla verihyytymällä on kaksi itsensä toteuttamisen polkua:
- trombin hajoaminen tai liukeneminen (mitä nopeammin ja nopeammin tämä tapahtuu, sitä vähemmän negatiivisia seurauksia se aiheuttaa),
- liukenemattoman trombin rakenteen muutos tiheän sidekudoksen muodostuessa, joka kasvaessaan tukkii verisuonen luumenin ja häiritsee verenkiertoa siinä (verisuonten tukkeuma).
Tulos riippuu siitä, mikä prosessi on vallitseva: trombin hajoaminen vai korvaaminen sidekudoksella.
Useimmissa tapauksissa trombin hajoaminen entsyymien ja lääkkeiden vaikutuksesta tapahtuu lyhyessä ajassa ja syvien laskimoiden luumen palautuu. Tämä ei sulje pois toistuvaa trombin muodostumista, mutta PTFS:n oireita ei myöskään havaita.
Käy ilmi, että trombi ei imeydy kokonaan, vaan vain osittain, mikä estää veren virtausta, mutta ei niin vakavasti, että se aiheuttaisi peruuttamattomia kudostrofisia häiriöitä. Vaikka ajan myötä ei voida sulkea pois mahdollisuutta, että niitä silti esiintyy, koska jos verisuonikudosten tulehdusta ei poisteta, on vaikea välttää veren liikkumisesta suonissa vastaavien rakenteiden tuhoutumista.
Jos trombi jostain syystä ei liukene pitkään aikaan, estäen verenkierron ja aiheuttaen hemodynaamisia häiriöitä, sekä itse verisuoni että sen ravitsemat elimet kärsivät. Yleensä trombin hajoaminen alkaa pari kuukautta sen muodostumisen jälkeen. Se tapahtuu laskimoiden seinämien tulehdusprosessin taustalla, ja mitä kauemmin tulehdus kestää, sitä suurempi on sidekudoksen muodostumisen riski.
Tässä tapauksessa on sidekudoksen liikakasvua, lähellä olevien päälaskimoiden venttiilien tuhoutumista, jotka jakautuvat verisuonia pitkin ja toimivat pumpun periaatteella, ohjaavat verta sydämeen, ja niissä verenkierto häiriintyy vakavasti ja peruuttamattomasti.
Tosiasia on, että tulehdusprosessi jättää jälkensä alaraajojen laskimoiden seinämien ja läppien kuntoon. Läpät tuhoutuvat vähitellen, useiden kuukausien tai vuosien aikana, samanaikaisesti trombin muutosten kanssa. Läppien tuhoutuminen johtaa verenpaineen nousuun verisuonissa, ne täyttyvät yli, eivätkä tulehdusprosessin heikentämät kovettuneet laskimoiden seinämät kestä tällaista painetta ja venymistä. Veren stagnaatiota esiintyy syvän laskimon verisuonissa.
Normaalisti verenkierto alaraajoissa suuntautuu alhaalta ylöspäin, ja veri tulee syviin suoniin pinnallisista, eikä päinvastoin. Kun syvien laskimoiden läppävika vaurioituu ja nämä suonet ylivuotovat, myös lävistävät laskimot, joita voidaan pitää siirtymävaiheina pinnallisten ja syvien laskimoiden välillä, osallistuvat prosessiin. Lävistävät laskimot eivät enää pysty pidättelemään syvien laskimoiden verenpainetta ja sallimaan sen virtauksen vastakkaiseen suuntaan.
Päälaskimoiden vajaatoiminta ja kyvyttömyys pumpata verta tehokkaasti johtaa veren vuotamiseen pieniin verisuoniin, jotka eivät ole suunniteltu näin voimakkaalle paineelle ja jotka myös venyvät liikaa. Tätä ilmiötä kutsutaan suonikohjuiksi, jotka tässä tapauksessa ovat PTFS:n seurausta.
Kaikki alaraajojen laskimot ovat osallisina patologisessa prosessissa, joka aiheuttaa vakavia hemodynaamisia häiriöitä, ja niiden mukana myös ympäröivien kudosten elintärkeät prosessit. Loppujen lopuksi ne saavat veren mukana ravinteita ja happea, mutta jos veri pysähtyy, se ei rikastu hyödyllisillä aineilla ja hapella. Pehmytkudokset, joiden aineenvaihdunta on häiriintynyt, alkavat kärsiä ensin.
Vaikea laskimoiden vajaatoiminta aiheuttaa jalkojen turvotusta ja pitkäaikaisten, paranemattomien troofisten haavaumien muodostumista alaraajojen iholle. Jalkojen turvotus johtuu verisuonten paineen noususta, minkä seurauksena veren nestemäinen osa virtaa osittain ympäröiviin kudoksiin. Tämä johtaa verisuonissa jäljellä olevan veren määrän vähenemiseen, ja itse turvotus estää ravinteiden vapautumisen ja tunkeutumisen verestä pehmytkudosten syviin kerroksiin. Tämä johtaa haavaumien muodostumiseen iholle ja vaikeissa tapauksissa kuoliomuutoksiin syvemmissä rakenteissa.
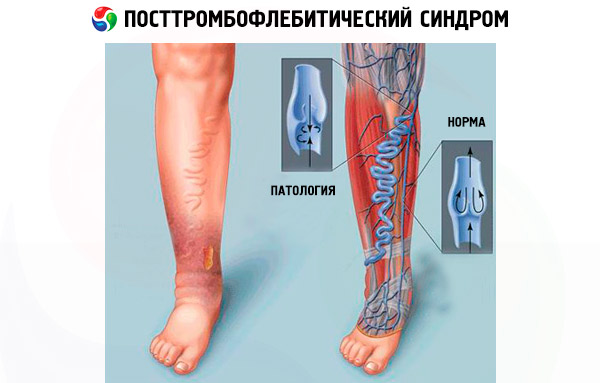
Alaraajojen verisuonten verenpaine saavuttaa maksiminsa, kun henkilö seisoo. Ei ole yllättävää, että jopa lyhyellä seisoma-ajalla PTFS-potilailla esiintyy voimakasta jalkojen turvotusta ja kivuliasta painon tunnetta niissä.
Koska tapahtumien aiheuttajaksi katsotaan trombi, olisi hyödyllistä mainita tekijät, jotka voivat johtaa sen muodostumiseen. Verisuonten sisäisten verihyytymien yleisistä syistä voimme korostaa:
- sairaudet, jotka johtavat lisääntyneeseen veren viskositeettiin, mukaan lukien sydämen ja keuhkojen vakavat patologiat,
- kirurgiset toimenpiteet, joiden aikana verisuonet vaurioituvat,
- pitkäaikainen immobilisaatio, joka aiheuttaa veren stagnaatiota ja tulehdusprosesseja verisuonissa,
- verisuonten sisäseinien vaurioituminen taudinaiheuttajien tai kemikaalien, mukaan lukien lääkkeiden, vaikutuksesta,
- erilaisia raajojen vammoja.
Ylipaino, diabetes, lantionpohjan syöpä, hormonaaliset lääkkeet (kortikosteroidit, ehkäisyvälineet), raskaus ja synnytys vaikuttavat negatiivisesti alaraajojen laskimoiden kuntoon. Nämä tekijät eivät itsessään aiheuta posttromboflebiittioireyhtymää, mutta ne voivat aiheuttaa laskimosairauksia ja tromboosia, jotka joskus voivat olla PTFS:n komplikaatio.
Oireet post-tromboottinen oireyhtymä
Jotkut kirjoittajat kutsuvat PTFS:ää sairaudeksi, koska tälle oireyhtymälle ominaiset oireet ovat laskimoiden vajaatoiminnan ilmentymä, joka johtaa vakaviin terveysongelmiin. Ei ole syyttä, että posttromboflebiittioireyhtymää kutsutaan vaikeasti hoidettavaksi sairaudeksi, koska sille on ominaista krooninen kulku ja oireiden eteneminen.
Ensimmäisiä PTFS-merkkejä voidaan pitää seuraavina ilmentyminä, joihin kannattaa kiinnittää huomiota odottamatta tyypillisempien oireiden ilmaantumista:
- läpikuultavan kapillaarien, hämähäkkisuonien tai pienten paksuuntumien verkoston ulkonäkö jalkojen iholle tuberkuloiden muodossa, jotka muodostuvat suonien vierestä (eri lähteiden mukaan pinnallisten laskimoiden toissijaisia suonikohjuja havaitaan 25–60 %:lla potilaista, joilla on tromboflebiittinen oireyhtymä),
- vakava, pitkäaikainen, jatkuva alaraajojen kudosten turvotus, joka ei liity munuaissairauteen (tämä oire on tyypillinen kaikille potilaille, vaikka sen vakavuus voi vaihdella),
- väsyneiden jalkojen ja raskauden tunne niissä jopa kevyillä kuormilla (esimerkiksi henkilön piti seistä jonossa 10–15 minuuttia),
- jalkakramppeja, jotka eivät liity kylmässä vedessä olemiseen (useimmiten ne esiintyvät yöllä ja häiritsevät potilaiden unta),
- alaraajojen kudosten herkkyyden heikkeneminen,
- jalkojen heilumisen tunne pitkittyneen seisomisen tai kävelyn seurauksena.
Hieman myöhemmin jaloissa ilmenee kipua ja turvotusta, jota voidaan hoitaa vain nostamalla raaja horisontin yläpuolelle, mikä varmistaa veren ulosvirtauksen. Potilaat yrittävät maata alas tai ainakin istua alas ja antaa kipeälle raajalle vaakasuoran asennon, mikä vähentää verenpainetta verisuonissa. Tässä tapauksessa he kokevat huomattavaa helpotusta.
On huomattava, että PTFS:n ensimmäisten oireiden ilmaantuminen ei ole merkki taudin puhkeamisesta. Laskimoiden vajaatoiminta on etenevä sairaus, joka alkaa trombin hajoamishetkellä, mutta sen ensimmäiset merkit voidaan havaita vasta useiden kuukausien ja useimmiten 5–6 vuoden kuluttua. Niinpä akuutin verisuonitukoskohtauksen jälkeisenä vuonna PTFS:n oireita havaitaan vain 10–12 %:lla potilaista. Tämä luku kasvaa tasaisesti lähestyttäessä kuuden vuoden rajaa.
Tromboflebiitin jälkeisen oireyhtymän pääasiallinen oire on säären voimakas turvotus. Miksi sääri kärsii? Verenkierto laskimoissa kulkee alhaalta ylöspäin, ja riippumatta siitä, missä kohtaa trombi tukkii verisuonen, trombin alapuolella olevalla alueella havaitaan ruuhkaa. Tämä on sääri, gastrocnemius-lihaksen alue ja nilkka.
Kohonneen verenpaineen seurauksena nestettä kertyy lihaksiin, eikä sillä yksinkertaisesti ole paikkaa minne mennä, ennen kuin sairastuneen verisuonen luumen on palautunut. Tilannetta monimutkaistaa laskimoiden vajaatoiminnalle ominainen imusuonten virtauksen häiriintyminen. Suurten nestemäärien poistamisen tarpeen vuoksi imusuonet kompensoivat toisiaan, mikä vaikuttaa negatiivisesti niiden sävyyn, heikentää venttiilien toimintaa ja aiheuttaa imusuonten vajaatoimintaa.
PTFS:ään liittyvä turvotusoireyhtymä on laajalle levinnyt ja pitkäkestoinen. Useiden kuukausien kuluttua säären ja nilkan turvotettujen pehmytkudosten tilalle muodostuu tiheää, joustamatonta sidekudosta, joka puristaa hermokuituja ja verisuonia ja siten vaikeuttaa tilannetta aiheuttaen häiriöitä jalkojen tuntoaistimuksessa ja kipua.
Yleisin turvotuspaikka on sääri ja nilkka, mutta joissakin tapauksissa, jos trombi on korkealla (lonkka- tai reisilaskimot ovat vaurioituneet), turvotusta voi esiintyä myös reisissä ja polvessa. Ajan myötä turvotuksen voimakkuus voi jonkin verran vähentyä, mutta se ei häviä kokonaan.
Posttromboflebiittisessa oireyhtymässä esiintyvä turvotus muistuttaa huomattavasti jalkojen suonikohjujen oireita. Turvotus on voimakkaampaa illalla, mikä aiheuttaa vaikeuksia kenkien pukemisessa ja saappaiden vetoketjujen kiinnittämisessä. Oikea jalka kärsii yleensä vähemmän kuin vasen.
Päivän aikana pehmytkudosten turvotuksen vuoksi iholla voi illalla näkyä raitoja ja kolhuja sukkien ja tiukkojen kenkien elastisen nauhan puristumisesta.
Aamulla sairastuneen jalan turvotus on vähäisempää, mutta yöunen jälkeenkään väsyneiden jalkojen ja painon tunne ei katoa. Potilasta voi vaivata lievä tai voimakas kalvava kipu raajassa, joka jonkin verran vähenee liikkuessa. Jalkaa halutaan venytellä, mutta kramppeja voi esiintyä. Kramppeja voi esiintyä myös, kun sairastunut raaja on yliväsynyt, kun potilaan on seistävä tai käveltävä pitkään.
PTFS:ään liittyvä kipu ei ole akuuttia, mikä ei kuitenkaan tee siitä vähemmän sietämätöntä. Se on tylsää kipua, johon liittyy verisuonten ylivuodon ja pehmytkudosten turvotuksen aiheuttamaa turvotusta. Vain nostamalla jalan horisontin yläpuolelle voi tuntea helpotusta, mutta tämä on vain väliaikainen ratkaisu kipuongelmaan.
Mutta kipu, toisin kuin ödeemaoireyhtymässä, ei ole pakollista PTFS:lle. Jotkut potilaat tuntevat kipua vain painettaessa kipeän jalan kudoksia pohjelihasten alueella tai pohjallisen sisäreunassa.
Laskimoiden vajaatoiminnan edetessä nilkkojen ja säärien sisäpuolelle alkaa ilmestyä pitkäaikaisia, paranemattomia haavoja – troofisia haavaumia. Tämä oire havaitaan joka sadannella posttromboflebiittioireyhtymää sairastavalla potilaalla. Tällaiset haavaumat eivät kuitenkaan ilmesty yhtäkkiä. Haavautumista edeltää joitakin merkkejä:
- Hyperpigmentaatioalueiden esiintyminen säären ja nilkan alaosassa, jotka ympäröivät jalkaa eräänlaisena renkaana. Iho voi saada kirkkaan vaaleanpunaisen tai punertavan sävyn, mikä selittyy punasolujen tunkeutumisella vaurioituneista suonista ihonalaiseen kerrokseen.
- Myöhemmin ihon väri tällä alueella muuttuu, tummenee ruskealla sävyllä.
- Myös pehmytkudosten tunto-ominaisuudet muuttuvat. Iho ja lihakset tihenevät, iholle voi ilmestyä ihottuma-alueita ja vuotavia ekseemaa, ja iho voi kutista.
- Jos kaivaudut syvemmälle, voit nähdä tulehduspesäkkeiden läsnäolon sekä alaraajojen pinnallisissa että syvissä kudoksissa.
- Kroonisten verenkiertohäiriöiden vuoksi pehmytkudokset surkastuvat ja muuttuvat valkoisiksi.
- PTFS:n viimeisessä vaiheessa lihaskudoksen ja ihonalaisen kudoksen degeneratiivisten muutosten lokalisointikohdassa muodostuu spesifisiä haavoja, joista eritettä vapautuu jatkuvasti.
On syytä huomata, että posttromboflebiittioireyhtymä voi edetä eri tavoin eri ihmisillä. Joillakin potilailla oireet ilmenevät nopeasti ja täydellisesti, kun taas toiset eivät ehkä edes epäile tautia.
Lomakkeet
Posttromboflebiittioireyhtymä voi esiintyä eri muodoissa. Yleisimpiä ovat patologian edematoottiset ja edematoottiset-variantit. Ensimmäisessä tapauksessa pääasiallinen oire on raajojen voimakas turvotus, toisessa esiintyy suonikohjujen ilmenemismuotoja, joille on ominaista kudosturvotus, joka voimistuu illalla, verisuoniverkostojen esiintyminen kehossa ja tiivisteet syvien laskimoiden varrella.
Viime vuosisadan puolivälissä 60-luvun puolivälissä tutkijoiden GH Prattin ja MI Kuzinin kehittämän maailmankuulun luokituksen mukaan on olemassa neljä tyyppiä posttromboflebiittioireyhtymää, joka on akuutin laskimotromboosin etäinen seuraus:
- Turvotuskipu. Sen pääasiallisia ilmenemismuotoja ovat jalkojen turvotus, painon tunne, turvotus ja kipu jaloissa, varsinkin jos henkilö joutuu seisomaan tai kävelemään pitkään, sekä kouristukset alaraajoissa.
- Suonikohjut. Tässä tapauksessa turvotusoireyhtymä on vähemmän ilmeinen, mutta toissijaisten suonikohjujen oireet ovat ilmeisiä.
- Sekoitettu. Sille on ominaista yhdistelmä taudin aiempien muotojen oireita.
- Haavainen. Harvinaisin PTFS-tyyppi, jolle on ominaista troofisten haavaumien esiintyminen jaloissa.
Kuten olemme jo sanoneet, PTSD on etenevä sairaus, joka käy läpi kolme päävaihetta:
- Vaihe 1 – raskaiden jalkojen oireyhtymä, jossa oireita, kuten sairastuneen raajan turvotus päivän päätteeksi, kipu siinä, turvotuksen tunne ja väsymys pienimmästäkin rasituksesta, ovat vallitsevia.
- Vaihe 2 – troofisten häiriöiden aiheuttamat kudosten degeneratiiviset muutokset: laajalle levinnyt jatkuva turvotusoireyhtymä, kudosten tiivistyminen, ihon värjäytyminen, ekseeman ja tulehduksellisten pesäkkeiden esiintyminen.
- Vaihe 3 – troofisten haavaumien muodostuminen.
Neuvostoliiton kirurgi V. S. Saveljevin laatima toinenkin luokittelu vuodelta 1972. Sen mukaan posttromboflebiittioireyhtymä jaetaan seuraaviin tyyppeihin ja muotoihin:
- Vaurioituneen alueen lokalisoinnin mukaan:
- reisiluun ja polvilumpion alaosa (turvotus esiintyy pääasiassa säären ja nilkan alueella),
- iliofemoraalinen tai keskimmäinen muoto (turvotus voi ulottua reiden distaaliseen osaan, polven alueelle, sääreen)
- ylempi muoto (alaonttolaskimo vaikuttaa, koko raaja voi turvota).
- Vaurioituneen alueen koon mukaan:
- yleinen muoto,
- paikallinen muoto.
- Muodon (oireiden) mukaan:
- turvotusta aiheuttava
- ödeemaattinen suonikohju.
VS Savelyev tunnistaa seuraavat posttrombofobisen oireyhtymän vaiheet:
- korvausvaihe,
- dekompensaation vaihe ilman troofisten häiriöiden ilmenemistä,
- dekompensaation vaihe, jossa kudostrofia häiriintyy ja haavaumien ilmaantuu.
Venäläisten tiedemiesten L. I. Klionerin ja V. I. Rusinin vuonna 1980 kehittämän luokituksen mukaan posttromboflebiittioireyhtymä jaetaan seuraavasti:
- vaurioituneen laskimon lokalisoinnin mukaan:
- alaonttolaskimo (sen runko ja segmentit),
- suolilaskimo
- iliofemoral-suonet,
- laskimoiden reisiluun segmentit.
- aluksen avoimuuden tilan mukaan:
- laskimoiden täydellinen tukkeutuminen tai tukkeutuminen,
- rekanalisaatio (laskimoiden avoimuuden osittainen tai täydellinen palauttaminen).
- verenkierron häiriön asteen mukaan:
- korvattu lomake
- subkompensoitu muoto
- PTFS:n dekompensoitu muoto.
Koska PTFS on kroonisen laskimoiden vajaatoiminnan kliininen ilmentymä, lääkärit käyttävät usein CVI:n kansainvälistä luokitusta CEAP-järjestelmän mukaisesti, joka kehitettiin vuonna 1994. Sen mukaan voidaan harkita seuraavia laskimoiden vajaatoiminnan asteita:
- sille on ominaista taudin oireiden täydellinen puuttuminen fyysisen tutkimuksen tai palpaation aikana,
- hämähäkkisuonien (telangiektasia) ja läpikuultavien, enintään 3 mm halkaisijaltaan olevien verisuonten ulkonäkö tummien raitojen tai verkon muodossa,
- suonikohjut (tummien, melko pehmeiden solmujen ja pullistuneiden laskimoiden ulkonäkö),
- turvotus (veden ja elektrolyyttien vuoto sairaista verisuonista ympäröiviin kudoksiin),
- laskimopatologioita vastaavien iho-oireiden esiintyminen:
- ihon värin muutos ruskeaksi ja mustaksi, joka johtuu punasolujen vuotamisesta ja tuhoutumisesta, jolloin vapautuu hemoglobiinia, mikä aiheuttaa ihon tumman värin,
- pehmytkudosten tiivistyminen, joka johtuu hapenpuutteesta ja leukosyyttien aktivoitumisesta (lipodermatoskleroosi),
- tulehduspolttimien esiintyminen ekseemisen ihottuman ja erosiivisen prosessin kanssa, jonka aiheuttaa verenkierron hidastuminen ja tulehdusvälittäjien aktivoituminen.
- trofisen haavauman esiintyminen olemassa olevien iho-oireiden taustalla, joka myöhemmin paranee,
- vakavia kudostrofismin häiriöitä, jotka aiheuttivat pitkäaikaisten, paranemattomien troofisten haavaumien esiintymisen.
Tässä järjestelmässä on myös asteikko, jonka mukaan potilas voi saada työkyvyttömyyskorvauksen:
- 0 – ei taudin oireita,
- 1 – potilaan työkyky säilyy olemassa olevien oireiden vuoksi ilman erityisiä tukitoimenpiteitä,
- 2 – taudin ilmenemismuodot eivät estä henkilöä työskentelemästä kokopäiväisesti, vaikka tukitoimenpiteitä olisi saatavilla,
- 3 – tukitoimenpiteet ja jatkuva terapia eivät anna potilaan työskennellä täysin, hänet todetaan työkyvyttömäksi.
Komplikaatiot ja seuraukset
Posttromboflebiittioireyhtymä on etenevä krooninen sairaus, jota useimmissa tapauksissa pidetään olemassa olevien tulehduksellisten ja degeneratiivisten laskimosairauksien komplikaationa. On sanottava, että PTFS ei ole yhtä vaarallinen komplikaatio kuin trombin irtoaminen ja siirtyminen alaraajojen laskimoiden akuutissa tromboosissa. Oireyhtymällä on melko vakava kulku ja epämiellyttävä kliininen kuva, mutta se ei itsessään aiheuta potilaan kuolemaa, vaikka se vaikeuttaa merkittävästi hänen elämäänsä.
PTFS:stä on mahdotonta päästä kokonaan eroon. Tehokas hoito ja elämäntapamuutos vain hillitsevät trofisten häiriöiden etenemistä. Pitkäaikainen turvotus aiheuttaa imunesteen virtaushäiriöitä ja lymfedeeman muodostumista, joka on jalan kudosten voimakasta turvotusta, joka johtuu imusuoniston pysähtyneisyydestä. Tässä tapauksessa raaja kasvaa huomattavasti, tiivistyy ja sen liikkuvuus heikkenee, mikä voi lopulta johtaa vammaisuuteen.
Lymfedeeman muodostuminen liittyy myös pehmytkudosten troofisiin häiriöihin. Pehmytkudosten surkastuminen johtaa niiden sävyn heikkenemiseen, raajan herkkyyden heikkenemiseen ja siten motorisen aktiivisuuden rajoittumiseen, mikä aiheuttaa osittaisen tai täydellisen työkyvyn menetyksen.
Ajan myötä kehoon voi ilmestyä haavaumia, jotka vuotavat eivätkä halua parantua, koska kudosten uudistumiskyky on nyt huomattavasti heikentynyt. Ja mitä tahansa avohaavoja voidaan pitää infektioprosessin kehittymisen riskitekijänä. Infektion, pölyn ja lian pääsy haavaan on täynnä verenmyrkytyksen tai märkivän nekroottisen prosessin (kuolio) kehittymisen riskiä. Henkilö voi yksinkertaisesti menettää raajansa, jos hänen henkensä riippuu siitä.
Joka tapauksessa PTSF:n eteneminen oireyhtymän muodosta riippumatta johtaa lopulta vammaisuuteen. Se, kuinka nopeasti tämä tapahtuu, riippuu taudin kehittymisen hidastamiseksi toteutetuista toimenpiteistä. On erittäin tärkeää ymmärtää, että laskimoiden vajaatoiminta ei ole vain kosmeettinen vika, joka ilmenee raajan turvotuksena ja turvonneina laskimoina. Tämä on vakava ongelma, joka vaikuttaa potilaan elämänlaatuun ja ammatillisiin kykyihin, mikä on tärkeää työikäisille. Ja vaikka prosessi on peruuttamaton, on aina mahdollista pysäyttää se ja viivästyttää vamman alkamista.
Diagnostiikka post-tromboottinen oireyhtymä
Posttromboflebiittioireyhtymä on oireyhtymä, joka vastaa laskimoiden vajaatoiminnan eri kehitysvaiheita ja voi kehittyä useista eri syistä. On erittäin tärkeää, että flebologi selvittää nämä syyt ja pyrkii vähentämään potilaiden elämään negatiivisesti vaikuttavien oireiden vakavuutta määrätyllä hoidolla.
Taudin kliininen kuva eli fyysisessä tutkimuksessa, tunnustelussa ja potilaan kuulustelussa ilmenevät oireet auttavat alustavan diagnoosin tekemisessä. Monissa tapauksissa potilaat eivät kuitenkaan valita mistään eivätkä muista alaraajojen verisuonten akuuttia tromboosia. Jos puhumme suurten verisuonten tukkeutumisesta, voi esiintyä voimakasta kipua, painon tunnetta ja turvotusta jalassa, kudosturvotusta, kohonnutta ruumiinlämpöä ja vilunväristyksiä. Mutta pienten laskimoiden tromboosi ei välttämättä ilmene millään tavalla, joten henkilö ei välttämättä edes muista tällaista tapahtumaa, jolla on niin epämiellyttävät seuraukset.
Tässä tapauksessa määrätyt testit (yleinen verikoe ja koagulogrammi) voivat vain todeta tulehduksen ja lisääntyneen veren hyytymisen, jotka ovat altistava tekijä verihyytymien muodostumiselle. Tämän perusteella lääkäri voi olettaa jonkin patologioista: tromboflebiitti, suonikohjut, verisuonitukos tai niiden komplikaatio - posttromboflebiitti.
Jos potilas on aiemmin hakenut apua verisuonisairauksiin, lääkärin on helpompi olettaa PTFS:n kehittymistä. Mutta ensimmäisellä käynnillä ei ole niin helppoa ymmärtää epämiellyttävien oireiden syitä, jotka ovat samankaltaisia edellä kuvatuissa patologioissa. Ja tässä instrumentaalinen diagnostiikka tulee apuun, sillä se auttaa arvioimaan verisuonten läpikulkua, havaitsemaan suonikohjujen pesäkkeitä ja tekemään johtopäätöksiä piilossa olevien troofisten kudosvaurioiden esiintymisestä.
Aiemmin laskimopatologiat diagnosoitiin testeillä. Tällainen voisi olla Delbe-Perthesin "marssitesti", jossa potilaan jalka sidottiin kiristyssiteellä reisialueelle ja pyydettiin marssimaan 3–5 minuuttia. Ihonalaisten verisuonten supistumisen ja turvotuksen perusteella arvioitiin syvien laskimoiden läpäisevyyttä. Tämä testi antoi kuitenkin monia virheellisiä tuloksia, joten sen merkitystä kyseenalaistettiin.
Prattin testiä nro 1 käytetään myös syvien verisuonten tilan arviointiin. Sitä varten potilaan säären ympärysmitta mitataan sen keskeltä. Sitten jalka sidotaan tiukasti joustavalla siteellä makuuasennossa ihonalaisten verisuonten puristamiseksi. Kun potilas on noussut seisomaan ja liikkunut aktiivisesti 10 minuuttia, häntä pyydetään kertomaan tuntemuksistaan ja arvioimaan silmämääräisesti säären tilavuutta. Nopea väsymys ja kipu pohjelihasten alueella sekä säären ympärysmitan kasvu, joka mitataan mittarilla, viittaavat syvien laskimoiden patologiaan.
Lävistävien laskimoläppävöiden toimintaa ja kuntoa voidaan arvioida Prattin testillä nro 2 käyttäen kumisidettä ja kiristyssidettä, kolmen kiristyssiteen Sheinis-testillä ja Talmanin kehittämällä muunnellulla versiolla tästä testistä. Troyanovin ja Gakkenbrukhin testejä käytetään pinnallisten laskimoiden tilan arviointiin.
Nämä tutkimukset antavat lääkärille riittävästi tietoa, koska instrumentaalisia tutkimuksia ei ole mahdollista suorittaa. Nykyään useimmat lääketieteelliset laitokset ovat tosin varustettu tarvittavilla laitteilla, eivätkä ne rajoitu pelkästään ultraäänilaitteisiin (US). On sanottava, että instrumentaalisten tutkimusmenetelmien tietosisältö ja tulosten tarkkuus ovat paljon korkeammat kuin luetelluilla diagnostisilla testeillä.
Nykyään laskimosairauksien tarkka diagnosointi tehdään ultraääni-dupleksiskannauksella (USDS). Tällä menetelmällä voidaan diagnosoida sekä trombin läsnäolo syvissä laskimoissa että verisuonten luumenin ahtauma, joka johtuu tromboottisten massojen kertymisestä sinne tai sidekudoksen lisääntymisestä trombin liukenemisen aikana. Tietokoneen näytöllä näkyvät tiedot mahdollistavat lääkärille patologian vakavuuden arvioinnin eli sen, kuinka paljon tromboottiset massat estävät verenvirtausta.
Yhtä merkityksellinen posttromboflebiittisessa oireyhtymässä on alempien verisuonten laskimoiden sairauksien diagnosointimenetelmä, kuten dopplerografia (UZGD). Tämän tutkimuksen avulla voit arvioida verenkierron tasaisuutta, tunnistaa sen rikkoutumisen syyn, arvioida laskimoläppien elinkelpoisuutta ja verisuonten kompensointikykyä. Normaalisti lääkärin tulisi nähdä suonien sileät seinämät ilman vieraita sulkeumia verisuonten sisällä, ja venttiilien tulisi värähdellä rytmisesti hengityksen tahdissa.
Väri-Doppler-kartoitus on tullut erityisen suosituksi PTFS:ssä, jonka avulla voidaan havaita alueet, joilla verenkierto puuttuu tromboottisten massojen aiheuttaman laskimotukoksen vuoksi. Trombin lokalisaatiokohdassa voidaan havaita useita ohitusverenkiertoreittejä (kollateraaleja). Tällainen verenvirtaus tukkeumavyöhykkeen alapuolella ei reagoi hengitysliikkeisiin. Tukkeutuneen laskimon yläpuolella laite ei vastaanota heijastunutta signaalia.
Funktionaalinen dynaaminen flebografia (yksi verisuonten tilan arviointimenetelmistä) varjoaineella PTFS:ssä tehdään paljon harvemmin. Sen avulla voidaan havaita laskimoiden ääriviivojen epäsäännöllisyyksiä, kääntää veren virtaus syvistä laskimoista pinnallisiin laajentuneiden lävistävien laskimoiden kautta ja havaita sivusuonten läsnäolo. Tiettyjen harjoitusten aikana voidaan havaita varjoaineen poistumisen hidastumista laskimoista ja varjoaineen puuttumista laskimoiden tukkeuman alueella.
Myös diagnostiset menetelmät, kuten tietokone- ja magneettikuvaus, mahdollistavat verisuonten tukkeuman määrittämisen. Ne eivät kuitenkaan anna tietoa laskimojärjestelmän dynaamisesta tilasta.
Laskimosairauksien diagnostiikkamenetelmänä käytetään lisäksi flebomanometriaa, jolla voidaan mitata laskimonsisäistä painetta. Radionuklidiflebografian avulla veren virtauksen luonne ja suunta määritetään paitsi alaraajoissa, myös koko laskimojärjestelmässä.
Differentiaalinen diagnoosi
Postitromboflebiittioireyhtymän erotusdiagnostiikka mahdollistaa PTFS:n erottamisen saman oireyhtymän omaavista sairauksista. On erittäin tärkeää ymmärtää, minkä kanssa lääkäri on tekemisissä: perinnöllisyyden tai potilaan elämäntapojen aiheuttamien suonikohjujen vai posttromboottiselle sairaudelle tyypillisten sekundaaristen suonikohjujen kanssa. PTFS kehittyy laskimotukoksen seurauksena, mikä voi olla merkkinä anamneesissa. Tai tämä ilmenee esimerkiksi useimmille potilaille tyypillisinä suonikohjujen "hajanaisina" muotoina, trofisten häiriöiden vaikeusasteina, jalkojen epämukavuutena käytettäessä joustavia sukkia, sukkahousuja, korkeita sukkia tai joustavaa sidettä – tapauksissa, joissa pinnalliset laskimot puristuvat.
Akuutti laskimotukos, joka on myös oireiltaan samanlainen kuin PTFS, ilmenee voimakkaana puristavana kipuna jaloissa, mikä saa potilaan horroksessa. Lisäksi taudin akuutti vaihe kestää enintään 2 viikkoa, minkä jälkeen oireet häviävät ilman, että ilmenee troofisia muutoksia. Ja useiden kuukausien ja vuosien kuluttua henkilö voi jälleen kokea epämiellyttäviä tuntemuksia jaloissa, mikä voi viitata posttromboflebiittioireyhtymän kehittymiseen.
Myös synnynnäisissä antriofenoosisissa fistuloissa voidaan havaita alaraajojen lisääntynyttä tilavuutta. Mutta tässä tapauksessa jalat voivat myös kasvaa pituudeltaan, niissä havaitaan useita suonikohjujen ilmentymiä, liiallista karvankasvua ja eri järjestyksissä hajallaan olevia muodottomia tummia täpliä.
Sydämen ja munuaisten vajaatoimintaa sairastavat potilaat voivat myös valittaa jalkojen voimakasta turvotusta. Tässä tapauksessa puhumme kuitenkin vain turvotuksesta, eikä kipuja tai troofisia muutoksia ole. Lisäksi PTFS:ssä kärsii useimmiten toinen jalka, johon trombi muodostui, kun taas sydämen tai munuaisten vajaatoiminnassa turvotusta havaitaan molemmissa raajoissa kerralla.
Muita verisuonisairauksia, joilla on samat oireet kuin PTFS:llä, ovat obliteroiva endarteriitti ja alaraajojen verisuonten ateroskleroosi. Tässä tapauksessa ei kuitenkaan puhuta laskimoiden, vaan suurten ja pienten ääreisvaltimoiden vaurioista, jotka voidaan havaita instrumentaalisessa diagnostiikassa.
Hoito post-tromboottinen oireyhtymä
Lue lisää hoidosta näistä artikkeleista:
Perinteinen lääketiede ja posttromboflebiittisen oireyhtymän hoito lääkkeiden ja leikkauksen avulla.
Ennaltaehkäisy
Kuten voimme nähdä, PTFS:n hoito on kiittämätön tehtävä. Todennäköisesti monet verisuonikirurgien potilaat ovat samaa mieltä siitä, että taudin ehkäiseminen olisi helpompaa kuin sen seurausten hoitaminen nyt. Mutta posttromboflebiittioireyhtymän ehkäisy koostuu akuutin laskimotukoksen jaksojen ehkäisemisestä, mikä itse asiassa muistuttaa enemmän terveellisten elämäntapojen vaatimuksia.
Tärkeimmät säännöt verisuonitukoksen ja sen komplikaatioiden ehkäisemiseksi ovat seuraavat:
- Pidättäydytään huonoista tavoista, olipa kyse sitten alkoholin käytöstä, tupakoinnista tai syömishäiriöistä. Alkoholismi ja tupakointi vaikuttavat myrkyllisesti elimistöön, mikä vaikuttaa väistämättä veren laatuun ja verisuonten kuntoon. Ylensyönti puolestaan aiheuttaa ylipainoa ja lisääntynyttä rasitusta alaraajoille ja kaikille niiden rakenteille (suonet, luut, rusto, lihakset jne.).
- Tasapainoisen ruokavalion suosiminen. Ihmisen ruokavalion tulisi sisältää runsaasti tuotteita, joissa on runsaasti vitamiineja, kivennäisaineita, aminohappoja, bioflavonoideja - kaikkia niitä aineita, jotka osallistuvat elävien solujen rakentamiseen ja niiden elintärkeisiin prosesseihin. Mutta rasva- ja hiilihydraattipitoisten ruokien määrää tulisi rajoittaa, varsinkin jos henkilö on jo ylipainoinen tai hänellä on diabetes.
- Keväällä ja talvella, kun kehomme ei saa tarpeeksi ravintoaineita ruoasta, meidän on autettava sitä ylläpitämään toimintojaan ottamalla apteekista vitamiini- ja kivennäisainekomplekseja.
- On tärkeää kiinnittää huomiota juomajärjestelmiin. Riittämätön nesteen saanti lisää usein veren viskositeettia. Lääkärit suosittelevat vähintään kahden litran veden juomista päivässä, mukaan lukien juomissa, alkuruoissa ja mehuissa oleva neste.
Jos ruoansulatuskanavassa on ongelmia, joihin liittyy ripulia ja oksentelua, on tarpeen suorittaa nestehukkahoito, joka estää veren paksuuntumisen ja verihyytymien muodostumisen.
- Hypodynamia on paras ystävä kaikille pysähtyneille oireille, mukaan lukien laskimoiden vajaatoiminta. Istumatyö ja istumatyö hidastavat solujen aineenvaihduntaa. Tästä johtuen voi esiintyä ylipainoa, aineenvaihduntahäiriöitä, verisuonten heikkenemistä jne.
Päivittäisten fyysisten harjoitusten lisäksi sinun tulisi sisällyttää elämääsi kävelyretkiä raittiissa ilmassa, pyöräilyä, uintia ja joogaa.
Tietokoneella työskennellessä tai muuta istumatyötä tehdessä on tärkeää pitää taukoja, joiden aikana on suositeltavaa napauttaa kantapäitään lattiaan, kävellä varpaillaan, rullata kantapäältä varpaille, nostaa polvia jne.
- Jos sinulla on veren hyytymishäiriöitä, on tärkeää ottaa antikoagulantteja lääkärin määräämällä tavalla ja hoitaa alkavia laskimosairauksia odottamatta niiden ilmaantumista kaikenlaisine komplikaatioineen.
Ei ole järkevää pitää posttromboflebiittioireyhtymää itsenäisenä sairautena, koska se ei esiinny itsenäisenä, vaan on seurausta akuutista verisuonitukoksesta. Mutta tromboosi ei ole muuta kuin seurausta ihmisen epäterveellisistä elämäntavoista. Patologia, jonka esiintyminen useimmissa tapauksissa olisi voitu välttää. Mutta elämässämme kiinnitämme useimmiten huomiota terveyteemme vasta silloin, kun taudin oireet ilmenevät ja ennaltaehkäisystä tulee merkityksetöntä, ja hoitotoimenpiteet ovat ohi.
Ennuste
Huolimatta monista olemassa olevista posttromboflebiittisen oireyhtymän konservatiivisen ja kirurgisen hoidon menetelmistä ja erilaisten ei-perinteisten hoitomenetelmien käytöstä tässä patologiassa, taudin ennuste on edelleen epäsuotuisa. Jopa tehokkaat kirurgiset hoitomenetelmät antavat hyviä tuloksia vain, jos potilas on nuori ja tauti ei ole pitkälle edennyt. Laskimoläpän tuhoutuessa on vain vähän toivoa positiivisesta tuloksesta, koska läppäproteesit ovat vielä kehitysvaiheessa.
PTFS on etenevä laskimosairaus, ja ainoa saavutettavissa oleva asia on pitkäaikainen remissio, joka on mahdollinen, jos laskimoiden ja niiden läppäsien tuhoutumisprosessia voidaan hidastaa. Tässä tapauksessa vakaa remissio on saavutettavissa vain, jos potilas noudattaa johdonmukaisesti ja säännöllisesti kaikkia lääkärin ohjeita ja suosituksia.
Vaikka posttromboflebiittisen oireyhtymän epämiellyttävät oireet olisivatkin kadonneet ja potilas olisi tuntenut huomattavaa helpotusta, on vielä liian aikaista lopettaa hoito. Loppujen lopuksi toistuvan verisuonitukoksen riski on edelleen olemassa, ja taudin uusiutumisen estämiseksi potilaiden on käytettävä tietyn ajan antikoagulantteja, jotka auttavat ohentamaan verta ja estämään verihiutaleiden aggregaatiota.
Antikoagulaatiohoidon kesto voi vaihdella taudin vaiheen ja sitä aiheuttavien syiden mukaan. Kuinka kauan potilaan on käytettävä edellä mainittuja lääkkeitä ja kuinka usein hoitojakso on toistettava, määrää hoitava lääkäri, jonka vastaanotolla potilas on koko elämänsä ajan. Yleensä hoitojakso kestää vähintään kuusi kuukautta, ja toistuvien tromboosien tapauksessa antikoagulantteja määrätään pysyvästi koko elämän ajaksi. Jos mitään ei tehdä, tauti etenee ja pian henkilö yksinkertaisesti vammautuu.
Pahin ennuste on troofisista haavaumista kärsivillä potilailla, koska pitkäaikaiset, paranemattomat haavat houkuttelevat bakteeri-infektioita, aiheuttaen märkiviä prosesseja ja kudosnekroosia. Joissakin tapauksissa kehittyy kuolio, ja jalka on amputoitava. Ja vaikka näin ei tapahtuisikaan, kehon krooninen tulehdusprosessi tekee omat sopeutumisensa ihmisen terveyteen ja hyvinvointiin aiheuttaen immuunijärjestelmän häiriöitä ja allergioiden kehittymistä.


 [
[