Lääketieteen asiantuntija
Uudet julkaisut
Tromboottisen oireyhtymän jälkeinen hoito
Viimeksi tarkistettu: 08.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.

Huolimatta siitä, että PTFS:n kaltaista patologiaa, jolle on ominaista alaraajojen laskimoiden läppälaitteiden peruuttamaton tuhoutuminen, ei voida parantaa lääkkeillä, lääkärit eivät anna periksi. Loppujen lopuksi tehokkaiden lääkkeiden, kompressio- ja fysioterapian, liikuntaterapian ja elämäntapamuutoksen avulla on mahdollista hidastaa taudin etenemistä, ylläpitää työkykyä ja helpottaa elämää potilaille, jotka taudin vuoksi eivät käytännössä pysty seisomaan.
Lääkehoito
Tromboflebiitin jälkeisen oireyhtymän hoitoon lääkärit määräävät useita lääkkeitä, jotka voivat vahvistaa laskimoiden seinämiä ja suojata niitä haitallisten tekijöiden kielteisiltä vaikutuksilta, palauttaa veren mikrokiertoa, poistaa tulehdusprosessin verisuonten sisällä ja vähentää kipua, estää verihyytymien (trombi) muodostumisen. Lääkehoidon avulla on mahdollista palauttaa imunesteen virtaus ja estää aktivoituneiden lymfosyyttien tunkeutuminen verestä pehmytkudoksiin.
Potilaille määrätään hoitojakso, jossa käytetään parenteraalista (annettuna injektiona tai tiputuksena), oraalista (suun kautta annettavaa) ja paikallisesti otettavaa ainetta. Hoitojakson tavanomainen kesto on vähintään 2 kuukautta.
Koska tromboflebiitin jälkeisen oireyhtymän syynä pidetään muodostunutta trombia ja sen mukanaan tuomia muutoksia, etusijalle tulevat trombin muodostumista estävät lääkkeet: verihiutaleiden vastaiset aineet ja antikoagulantit. Ensimmäiset vähentävät trombosyyttien tarttumisen mahdollisuutta, ja jälkimmäiset parantavat verenkiertoa vähentämällä veren viskositeettia, mikä on myös trombin muodostumisen ehkäisy.
Verihiutaleiden vastaisia aineita ovat: asetyylisalisyylihappo, tiklopidiini, klopidogreeli, pentoksifylliini, aspiriini jne.
Syvän laskimotromboosin ehkäisyyn käytettävistä antikoagulanteista voidaan erottaa seuraavat: varfariini, hepariini, fenindioni, daltepariini, sulodeksidi, nadropariini jne.
Pelkkä trombien ehkäisy ei kuitenkaan auta. Se auttaa palauttamaan verenkierron verisuonten rekanalisaation aikana, mutta sillä ei ole vaikutusta laskimoiden seinämien ja venttiilien kuntoon.
On olemassa useita lääkkeitä, jotka voivat parantaa laskimoiden seinämien ja venttiilien tilaa, lisätä verisuonten sävyä ja siten normalisoida veren mikrokiertoa ja imunesteen virtausta. Tällaisia lääkkeitä kutsutaan flebotonisiksi. Tällaisten tehokkaiden PTFS-lääkkeiden luetteloon kuuluvat: Detralex, Rutoside, Vazoket, Endotelon, Antistax, Troxevasin, Phlebodia.
Toissijaisissa suonikohjuissa on myös osoitettu paikallisten flebotonisten lääkkeiden käyttö voiteiden, kermien ja tinktuuroiden muodossa. Nämä ovat samat "Troxevasin", "Venoruton", "Troxerutin", "Venoton".
Ulkoiset aineet, kuten hepariinivoide, Lyoton, Venobene, Venoruton, Rutoside, Indovazin, joilla on flebotoninen, tulehdusta ja tromboosia estävä vaikutus, voivat myös lievittää PTFS-potilaiden tilaa. Nämä ovat paikallisia aineita, joilla on erilaisia vaikutuksia, ja jotkut edellä mainituista lääkkeistä ovat yhdistelmälääkkeitä, joilla on samanaikaisesti useita hyödyllisiä vaikutuksia.
Näin ollen "Venobene" sisältää hepariinia ja dekspantenolia, jotka antavat lääkkeelle antitromboottisen, tulehdusta estävän ja regeneratiivisen vaikutuksen, eli se parantaa veren mikrokiertoa pinnallisissa verisuonissa ja aineenvaihduntaprosesseja pehmytkudoksissa käyttökohdassa. "Indovazin" sisältää tulehdusta ja turvotusta estävän komponentin indometasiinin, joka myös auttaa lievittämään kipua, sekä angioprotektiivisen ja venotonisen trokserutiinin, joka muun muassa parantaa pehmytkudosten trofiaa vaurioituneella alueella.
Posttromboflebiittisessa oireyhtymässä verisuonissa havaitaan krooninen tulehdusprosessi. Sen torjumiseksi potilaille määrätään suun kautta otettavia tulehduskipulääkkeitä (NSAID), jotka auttavat vähentämään tulehduksen vakavuutta ja sen aiheuttamaa kipua. Nämä voivat olla seuraavia lääkkeitä: diklofenaakki, ibuprofeeni, nimesulidi, ketoprofeeni, riopyriini jne.
Jalkojen turvotuksen ja laskimoiden tukkoisuuden torjumiseksi määrätään suosittuja diureetteja, kuten furosemidi, mannitoli ja lasix. Vaikka monet lääkärit uskovat, että tällainen hoito on tässä tapauksessa tehotonta ja jopa vaarallista, koska nesteen pakotettu poistaminen kehosta tekee verestä viskoosimpaa, mikä on erittäin ei-toivottua verisuonisairauksissa. Lisäksi laskimoiden vajaatoiminnassa turvotuksen luonne on jonkin verran erilainen kuin niissä sairauksissa, joissa diureetit ovat aktiivisesti osa hoitoa (munuaisten, sydämen ja maksan vajaatoiminta).
Kotimaiset flebologit, toisin kuin eurooppalaiset, jotka yleensä rajoittuvat flebotonicsien ja paikallisten lääkkeiden määräämiseen, noudattavat kolmivaiheista hoito-ohjelmaa käyttäen kaikkia edellä mainittuja lääkeryhmiä.
Vaiheessa 1, joka kestää 1–1,5 viikkoa, potilaille määrätään injektiohoitoa verihiutaleiden vastaisten aineiden ja ei-steroidisten tulehduskipulääkkeiden luokasta. Lisäksi määrätään antioksidantteja, joista osa on vitamiineja (esimerkiksi B6, E jne.). Ja troofisten haavaumien läsnä ollessa suoritetaan bakteeriviljely ja määrätään antibioottihoito.
Vaiheessa 2, joka kestää 2–4 viikkoa, verihiutaleiden vastaisten aineiden ja antioksidanttien saanti jatkuu (voit siirtyä suun kautta otettaviin muotoihin), mutta niihin lisätään flebotonisia lääkkeitä ja lääkkeitä, jotka parantavat kudosten regeneratiivisia prosesseja (reparantit), esimerkiksi Solcoserylin tai Actoveginin injektioita.
Flebotonicsia jatketaan hoidon vaiheessa 3, joka kestää vähintään 6 viikkoa. Myös ulkoisia aineita, jotka normalisoivat verenkiertoa ja aineenvaihduntaprosesseja pintakudoksissa, käytetään aktiivisesti. Jos esiintyy troofisia häiriöitä, jotka ilmenevät dermatiitin ja ekseeman muodossa, potilaille voidaan määrätä lisäksi antihistamiineja.
Suonikohjujen ja PTFS:n fysioterapeuttinen hoito
Fysioterapiaa posttromboflebiittisessa oireyhtymässä voidaan määrätä eri hoitojaksoina. Tässä tapauksessa erilaiset fyysisen vaikutuksen menetelmät pyrkivät omiin tavoitteisiinsa:
- kudosten sisäinen lääketieteellinen elektroforeesi venotonikoilla pyrkii parantamaan laskimoiden seinämien tilaa, lisäämään niiden sävyä, vastustuskykyä kohonneelle verenpaineelle,
- tyhjiöhoito, joka on määrätty toissijaisiin suonikohjuihin ja troofisiin haavaumiin, parantaa mikroverenkiertoa ja imusolmukkeiden virtausta taudin vaikutusalueilla, vähentää turvotusta, auttaa puhdistamaan mätä- ja eritehaasteita, estää infektion leviämistä ja tehostaa regeneratiivisia prosesseja,
- elektroforeesi proteolyyttisten entsyymien kanssa on määrätty troofisiin haavaumiin ja edistää tällaisten ihovaurioiden paranemista,
- lymfahieronta stimuloi imunesteen virtausta, hoitaa lymfostaasia ja suonikohjuja, vähentää jalkojen turvotusta, joka johtuu nesteen kertymisestä solujen väliseen tilaan,
- Matalataajuinen magneettiterapia parantaa imunesteen virtausta, auttaa vähentämään turvotusta ja kipua, stimuloi verenkiertoa, kun taas korkeataajuinen magneettiterapia parantaa autonomisen hermoston toimintaa.
- elektroforeesi lääkkeillä, jotka estävät laskimoiden seinämän fibroosia (sidekudoksen kehittymistä trombin resorptiokohdassa) (esimerkiksi trypsinillä),
- ultraäänihoito auttaa vähentämään antibioottien annostusta troofisten haavaumien hoidossa ja aiheuttamaan haavan paranemista viikon kuluessa,
- Laserhoidolla suonikohjuihin ja PTFS:ään on tulehdusta estäviä, turvotusta lievittäviä ja kipua lievittäviä vaikutuksia,
- mutahoitoa käytetään jalkojen turvotuksen, kivun ja painon lievittämiseen,
- darsonvalisointia käytetään imunesteen virtauksen stimulointiin, kudosten aineenvaihduntaprosessien parantamiseen ja regeneratiivisten prosessien nopeuttamiseen,
- elektroforeesi antikoagulanttien kanssa auttaa vähentämään veren viskositeettia ja parantamaan veren virtausta laskimojärjestelmässä,
- Infrapunasaunat auttavat vahvistamaan verisuonten seinämiä, lievittämään kipua ja raskautta jaloissa, stimuloimaan verenkiertoa alaraajojen verisuonissa,
- pulssitettu magneettiterapia, amplipulssi, diadynaaminen hoito auttavat lisäämään laskimoiden seinämän sävyä, vahvistamaan verisuonia ja parantamaan verenkiertoa niissä,
- Happihoito, happi- ja otsonikylvyt vähentävät verenkiertohäiriöiden aiheuttaman kudoshapen puutteen seurauksia.
Tromboflebiitin jälkeisen oireyhtymän aiheuttamissa toissijaisissa suonikohjuissa lääkärit voivat määrätä useita jalkakylpyjä: tärpättiä, suolaa, radonia, rikkivetyä, mutaa jne. Lääkäri määrää fysioterapiamenetelmän valinnan laskimosairauden vaikeusasteen ja asteen mukaan lääkehoidon täydennyksenä.
Kompressiohoito. Tälle PTFS:n ja troofisten haavaumien laskimosairauksien hoitomenetelmälle kiinnitetään erityistä huomiota, koska sen monivuotinen käyttökokemus osoittaa huomattavia tuloksia. Yli 90 % potilaista, jotka ovat käyttäneet tätä hoitomenetelmää pitkään, totesivat epämiellyttävien oireiden huomattavan vähenemisen. Toistetut diagnostiikat osoittivat merkittävää paranemista jalkojen laskimoiden tilassa. Valtaosa troofisista haavaumista kärsivistä potilaista totesi niiden paranemisen nopeaksi ja tehokkaaksi, mikä on vaikea saavuttaa muilla menetelmillä.
Kompressiohoito sisältyy yleiseen hoito-ohjelmaan ja sitä käytetään koko hoitojakson ajan. Potilaan on käytettävä jatkuvasti tukisukkia ja -sukkahousuja, ja jos niitä ei ole saatavilla, hoidettava raaja on sidottava joustavalla siteellä. Muuten, joustavaa sidettä pidetään tehokkaampana hoidon alussa, koska sen avulla voidaan säätää siteen tiheyttä ja puristusvoimaa. Mutta kun potilaan tila normalisoituu, on parempi siirtyä erityisiin kompressiosukkiin.
Tukisukkahousujen käyttäminen vaikuttaa positiivisesti jalkojen laskimoihin, estäen niitä venymästä veren paineen alla ja antaen niille eräänlaisen levon toipumisen aikana, kun taas lääkehoito auttaa vahvistamaan ja kiinteyttämään verisuonten seinämiä.
Valitettavasti jotkut potilaat raportoivat tietystä epämukavuudesta, joka pahentaa heidän tilaansa ja elämänlaatuaan. Tällaisille ihmisille voidaan neuvoa turvautumaan saksalaisen Varolast-yrityksen erityisiin venymättömiin siteisiin, jotka säätelevät puristusta riippuen siitä, onko henkilö levossa vai liikkuuko aktiivisesti. Verisuoniin kohdistuvan paineen korjaaminen auttaa välttämään epämukavuutta sidosta käytettäessä. Sinkkipastan sisällyttäminen siteisiin mahdollistaa niiden käytön troofisten haavaumien hoitoon, jotka paranevat nopeammin antiseptisen aineen vaikutuksesta.
Jos posttromboflebiittioireyhtymä on vaikea ja siihen liittyy lymfedeeman muodostumista, eivätkä trofiset haavaumat parane pitkään edes hoidon vaikutuksesta, lääkärit käyttävät pneumaattista jaksottaista puristusta, jossa käytetään erityistä laitetta, jossa on erityiset ilmamansetit, joissa on säädettävä ilmansyöttö. Näin painetta voidaan säätää tasaisesti raajan eri osien tarpeiden mukaan. Toimenpiteen tarkoituksena on parantaa laskimoiden ulosvirtausta, ja se on erityisen hyödyllinen potilaille, jotka eri syistä eivät voi käyttää antikoagulantteja.
Potilaiden elämäntapa. PTFS:n hoidon tehokkuus riippuu pitkälti potilaan halusta palata täyteen elämään. Ja tätä varten sinun on luovuttava joistakin huonoista tavoista, ehkä vaihdettava työpaikkaasi tai ammattiasi ja tarkistettava ruokavaliotasi.
Mitä vaatimuksia lääkärit asettavat potilaille, joilla on posttromboflebiittioireyhtymä:
- Koska potilaan tilan vakiintumisen jälkeen hänen hoitonsa suoritetaan avohoidossa, potilas rekisteröidään flebologin tai verisuonikirurgin vastaanotolle ja hänen on suoritettava säännöllisiä lääkärintarkastuksia ja määrättyjä diagnostisia testejä, joiden tiheys määritetään yksilöllisesti.
- Kipeät jalat vaativat fyysisen aktiivisuuden rajoittamista, eli raskas fyysinen työ, raskaiden esineiden kantaminen ja pitkäaikainen seisominen ovat potilaille ehdottomasti kiellettyjä, koska kaikki tämä aiheuttaa suuren kuormituksen alaraajojen laskimoille.
- Työtehtävien vaihtamisen vaatimus liittyy myös fyysisen aktiivisuuden rajoittamiseen, jos henkilön on työtehtäviensä suorittamiseksi seistävä pitkään jaloillaan, työskenneltävä korkeissa tai matalissa lämpötiloissa, lisääntyneessä tärinässä tai kannettava raskaita esineitä.
- Huonot tavat, kuten tupakointi ja alkoholin käyttö, vaikuttavat negatiivisesti verisuonten kuntoon, koska tupakansavu ja alkoholi suurina annoksina katsotaan myrkyksi keholle, mikä aiheuttaa päihtymystä ja tuhoaa verenkiertoelimistön. Joskus nämä monien suosikkitavat ovat yksi syy kiusalliseen kipuun jaloissa, mikä on merkki epäterveestä verisuonijärjestelmästä. On selvää, että terveytensä palauttamiseen pyrkivän henkilön on luovuttava haitallisista riippuvuuksista.
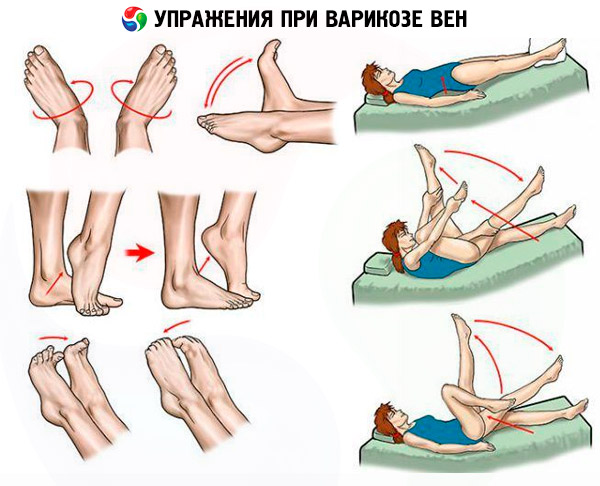
- Hypodynamia ei ole koskaan edistänyt terveyden palautumista. Kyse on vain fyysisen aktiivisuuden rajoittamisesta, mutta motorista aktiivisuutta ei tulisi ainoastaan ylläpitää, vaan sitä tulisi myös täydentää terapeuttisilla fysioterapiaharjoituksilla. Hoitava lääkäri määrää, milloin ja missä määrin terapeuttisia fysioterapiaharjoituksia määrätään. Ja itse harjoitukset tulisi suorittaa kokeneen valmentajan ohjauksessa.
- Ketään ei enää yllätä se, että ruoan laatu vaikuttaa verisuonten kuntoon, koska sekä hyödyllisiä että haitallisia aineita sen koostumuksesta pääsee verenkiertoon. Potilaan ruokavaliota tulisi säätää siten, että siitä poistetaan tuotteet, jotka lisäävät veren viskositeettia ja voivat vaikuttaa negatiivisesti verisuonten seinämiin (esimerkiksi korkea haitallisen kolesterolin pitoisuus tai kemialliset lisäaineet, joilla on myrkyllinen vaikutus kehoon).
Posttromboflebiittioireyhtymä on sairaus, jota ei voida parantaa kokonaan, mutta potilaan hyvinvointi riippuu lääkärin vaatimuksista hoitotoimenpiteiden ja elämäntapamuutosten suhteen. Ja mitä kauemmin taudin etenemistä voidaan hidastaa, sitä kauemmin henkilö säilyttää työkykynsä ja kykynsä huolehtia itsestään ilman ulkopuolista apua.
Tehokkaat lääkkeet
Lääkehoito ei voi toipua, mutta se voi pitää verisuonet toimintakunnossa pitkään, vahvistaa niitä ja pysäyttää laskimoissa ja valtimoissa tapahtuvat tuhoisat prosessit. Laskimojärjestelmän toiminnan ylläpitämiseksi lääkärit määräävät erilaisia lääkkeitä. Tarkastellaan joitakin tehokkaimmista lääkkeistä.
Aloitetaan tarkastelu flebotonics-lääkkeistä, jotka lisäävät verisuonten sävyä ja parantavat imunesteen virtausta. Tämän ryhmän tunnustettu johtaja on moniarvoinen flebotonic-lääke "Detralex", jota on saatavana tablettimuodossa ja joka on tarkoitettu suun kautta otettavaksi. Lääkkeellä on voimakas venotoninen ja angioprotektiivinen vaikutus. Se estää laskimoiden ruuhkautumista, lisää laskimoiden vastustuskykyä venytystä vastaan ja vähentää pienten verisuonten läpäisevyyttä. Lääke on toistuvasti osoittanut tehokkuutensa alaraajojen kroonisten laskimosairauksien hoidossa.
Posttromboflebiittisesta oireyhtymästä johtuvan laskimoiden vajaatoiminnan ja lymfostaasin tapauksessa Detralexia määrätään 1000 mg:n vuorokausiannoksella, joka tulee jakaa kahteen annokseen. Ensimmäinen annos otetaan lounaalla, toinen illalla. Ota tabletit aterioiden aikana.
Ainoa lääkkeen käytön vasta-aihe, joka on mainittu virallisissa ohjeissa, on yliherkkyys sen ainesosille. Lääkettä voidaan määrätä raskaana oleville naisille vain synnytyslääkärin-gynekologin luvalla. Kokeet eivät ole osoittaneet lääkkeen negatiivista vaikutusta sikiöön, mutta tutkimuksia ei ole tehty ihmisillä.
Yleisiä sivuvaikutuksia lääkkeen ottamisen aikana ovat ruoansulatuskanavan reaktiot: pahoinvointi, oksentelu, turvotus, ripuli. Harvinaisempia ovat huimaus, päänsärky, yleisen tilan heikkeneminen, iho-oireet ihottuman muodossa ja kutina.
"Rutosidi" on glykosidikversetiinin, jota kutsutaan myös rutiiniksi, angioprotektori, joten lääkkeen vaikutus on samanlainen kuin P-vitamiinin ottamisen vaikutukset. Se vähentää pienten verisuonten läpäisevyyttä, vahvistaa laskimoiden ja valtimoiden seinämiä, hidastaa punasolujen aggregaatiota. Laskimoiden vajaatoiminnassa ja imusuonten kongestiivisissa prosesseissa, jotka ovat tyypillisiä posttromboflebiittiselle oireyhtymälle, lääke vähentää merkittävästi pehmytkudosten kipua ja turvotusta, auttaa torjumaan troofisia häiriöitä ja haavaista prosessia.
Lääke on saatavilla tablettien (forte) tai kapseleiden muodossa sisäiseen käyttöön ja geelin muodossa paikalliseen hoitoon.
Tabletit ja kapselit tulee ottaa ruoan kanssa. Kapselit otetaan yleensä 2-3 kertaa päivässä ja tabletit - 2 kertaa (yksi annosta kohden) vähintään 2 viikon ajan. Mutta kroonisten laskimosairauksien ja lymfostaasin tapauksessa annosta voidaan suurentaa 2-3 kertaa, joten lääkkeen yliannostuksesta ei tarvitse huolehtia. Paras vaikutus saavutetaan, jos otat samanaikaisesti askorbiinihappoa.
Geelillä on viilentävä vaikutus ja se auttaa lievittämään kipua ja turvotusta ulkoisesti käytettynä. Sitä tulee levittää iholle ja hieroa hierovin liikkein kahdesti päivässä. Oireet häviävät 2–3 viikon kuluessa. Lääkärit kuitenkin suosittelevat hoidon jatkamista vähintään kaksi viikkoa tuloksen vakiinnuttamiseksi.
Lääke on vasta-aiheinen raskauden kolmen ensimmäisen kuukauden aikana (erityisesti suun kautta otettavana) sekä yksilöllisen herkkyyden tapauksessa sen ainesosille, mikä ilmenee allergisina reaktioina. Lääkkeen sivuvaikutukset rajoittuvat ruoansulatuskanavan reaktioihin (vatsan painon tunne, ilmavaivat, ulostehäiriöt), päänsärkyyn (joskus vaihdevuosien aikana esiintyy kuumia aaltoja muistuttavia tuntemuksia) ja allergisiin reaktioihin. Paikalliseen hoitoon voi liittyä ihoärsytystä ja ihottumaa käyttökohdassa.
"Phlebodia" on ranskalainen angioprotektiivi, joka perustuu bioflavonoideihin ja jolla on selektiivinen vaikutus. Sillä ei ole vaikutusta valtimoiden sävyyn. Sen vaikutus pyrkii lisäämään pienten laskimoiden (venulien) sävyä, mikä auttaa parantamaan laskimoiden ulosvirtausta ja imunesteen virtausta. Lääkkeellä on myös kohtalainen tulehdusta estävä ja verihiutaleiden vastainen vaikutus.
Lääke on saatavana tablettien muodossa suun kautta otettavaksi, ja sen annos on 600 mg. Se tunkeutuu ruoansulatuskanavasta vereen ja keskittyy pääasiassa suurten ja pienten laskimoiden seinämiin. Vaikuttavan aineen pitoisuus ympäröivissä kudoksissa on paljon pienempi.
Lääkettä määrätään posttromboflebiittisen oireyhtymän kliinistä kuvaa vastaaviin oireisiin, kuten alaraajojen raskauteen ja kipuun, jalkojen turvotukseen ja trofisiin häiriöihin. Tabletit tulee ottaa aamulla ennen aterioita, yksi tabletti päivässä. Lääkkeen hoito kestää keskimäärin 2 kuukautta.
Lääkettä ei ole määrätty yliherkkyyteen lääkkeen ainesosille. Useimmiten tällaiset reaktiot esiintyvät lääkkeessä olevan punaisen väriaineen (lisäaine E124) suhteen. Raskauden aikana lääkkeen käyttö ei ole kiellettyä, mutta sen ottamisen tarpeesta ja turvallisuudesta on keskusteltava lääkärin kanssa. Mutta imetyksen aikana lääkkeen käyttö on yleensä ei-toivottavaa.
Lääkkeen sivuvaikutukset ovat samanlaisia kuin muiden venotonisten lääkkeiden: ruoansulatuskanavan häiriöt, päänsäryt, lievät allergiset reaktiot ihottumien ja kutinan muodossa kehossa.
"Indovazin" on yhdistelmävalmiste, joka perustuu trokserutiinin (suositun Troxevasin-lääkkeen vaikuttava aine) angioprotektiiviseen bioflavonoidiin ja indometasiiniin, ei-steroidiseen tulehduskipulääkeaineeseen. Trokserutiini vähentää kapillaarien läpäisevyyttä ja lisää laskimoiden sävyä, sillä on tulehdusta ja turvotusta estävä vaikutus lähellä oleviin pehmytkudoksiin ja se parantaa solujen ravitsemusta. Indometasiini tehostaa troksevasiinin vaikutusta, koska sillä on voimakas tulehdusta estävä vaikutus, se lievittää hyvin jalkojen kipua ja turvotusta.
Lääke on valmistettu geelin tai voiteen muodossa ja se on tarkoitettu paikalliseen käyttöön vauriokohdassa. Lääke tunkeutuu helposti syvälle kudokseen ja lievittää nopeasti kipua ja kuumetta tulehduskohdassa.
Lääke on tarkoitettu yli 14-vuotiaiden potilaiden hoitoon. Sitä tulee levittää kipeän jalan iholle 3-4 kertaa päivässä ja hieroa kevyesti. Tehokas annos määräytyy tuubista puristetun voideliuskan pituuden mukaan. Keskimäärin sen tulisi olla 4-5 cm, mutta enintään 20 cm päivässä.
Tällä yhdistelmälääkkeellä on hieman enemmän vasta-aiheita. Lääkkeen ja tulehduskipulääkkeiden (NSAID) yliherkkyyden lisäksi tähän kuuluvat astma, raskaus ja imetys. Ulkoista ainetta ei voida käyttää avohaavoihin, joten sen käyttö on rajoitettua troofisissa haavaumissa.
Useimmissa tapauksissa Indovazin ei aiheuta sivuvaikutuksia. Harvoin on valituksia lääkkeen ärsyttävästä vaikutuksesta, joka ilmenee ihon polttavana tunteena ja lämmönä, kudosten punoituksena, ihottuman ja kutinan esiintymisenä. Pitkäaikaisessa käytössä paikallisten reaktioiden lisäksi voi esiintyä myös systeemisiä: dyspeptisiä ilmiöitä ja lieviä maksan toimintahäiriöitä, jotka ilmenevät spesifisten entsyymien lisääntymisenä, astmakohtauksina ja anafylaktisina reaktioina.
"Venoton" on rohdosvalmiste, jolla on venotoninen, tulehdusta ja turvotusta vähentävä vaikutus. Se on saatavilla balsamin (tinktuuran), geelin ja kapseleiden muodossa, joiden koostumus voi vaihdella hieman, mutta kaikkia niitä voidaan käyttää tromboflebiitin jälkeisen oireyhtymän hoitoon.
Balsami sisältää hevoskastanjan ja kauransiementen, soforan ja pihlajan hedelmien, pähkinäpensaan lehtien, keltakuoriaisen ja mesiangervouutteen. Tämän koostumuksen ansiosta luonnonmukainen lääke vähentää kapillaarien läpäisevyyttä, vahvistaa laskimoiden seinämiä ja tekee niistä joustavampia, palauttaa laskimoiden verenkierron, vähentää veren hyytymistä, auttaa poistamaan huonoa kolesterolia kehosta ja torjuu tehokkaasti tulehdusta ja turvotusta.
Geelillä on samanlainen koostumus, jota on täydennetty eteerisillä öljyillä (minttu, sitruuna, kataja), jotka auttavat tehokkaasti torjumaan jalkojen hämähäkkisuonia. Kuten tinktuurassa, sen pääkomponentti on hevoskastanjauute, jota käytetään hyvänä venotonisena ja antitromboottisena aineena.
Kapselit "Venoton" ovat täysin erilainen koostumus:
- valkosipuliuutetta, joka parantaa verenkiertoa, puhdistaa verisuonia ja jolla on antibakteerinen vaikutus koko kehoon,
- tattariuute, joka on rikas terveellisestä verisuonistoa edistävästä aineesta, kuten rutiinista, joka vahvistaa valtimo- ja laskimoverisuonia, estää niiden skleroosia, vähentää kapillaarien läpäisevyyttä ja vähentää imusuonten vajaatoiminnan aiheuttamaa turvotusta,
- C-vitamiini, joka vähentää veren viskositeettia ja vahvistaa verisuonia, jolla on voimakas antioksidanttivaikutus.
Voide on tarkoitettu suonikohjujen ja PTFS:n systeemiseen hoitoon eli se otetaan suun kautta laimentamalla 1 teelusikallinen valmistetta 50–60 ml:aan vettä. Ota lääke puoli tuntia ennen aterioita 3 tai 4 kertaa päivässä, mutta enintään 20 ml päivässä. Hoitojakso kestää 20 päivää, minkä jälkeen voit pitää kymmenen päivän tauon ja toistaa hoidon.
"Venoton"-kapseleita tulee ottaa aterioiden aikana, 1 kpl 3 kertaa päivässä. Hoitojakso on 21-28 päivää, ja sitä voidaan toistaa 2-3 kertaa vuodessa.
Geeliä käytetään taudin paikalliseen hoitoon. Sitä levitetään iholle ohuena kerroksena 2 tai 3 kertaa päivässä ja hierotaan sitten hierontaliikkein. Tuotteen levittämisen jälkeen hyvän vaikutuksen antaa tukisukkahousujen käyttö tai elastisten siteiden käyttö, jotka kiristävät sairaiden raajojen pinnallisia laskimoita.
Lääkkeen käytön vasta-aiheita missä tahansa vapautumismuodossa ovat yliherkkyys lääkkeen aineosille, sisäisen verenvuodon esiintyminen tai alttius niille, vaikea munuaisten vajaatoiminta (erityisesti suun kautta otettaessa), angina pectoris, epilepsia. Lääkettä ei käytetä raskauden ja imetyksen aikana (edes ulkoisissa muodoissa).
"Venoton" -kapselit on hyväksytty käytettäväksi 12-vuotiaista alkaen; tinktuuraa ja geeliä ei käytetä lainkaan lasten hoidossa.
Geelin levittäminen vaatii varovaisuutta. Sitä ei voida levittää haavojen pinnalle, mutta sitä voidaan levittää ehjälle iholle PTFS:n yhteydessä mahdollisesti esiintyvien troofisten haavaumien ympärille. Tuotetta ei myöskään suositella hierottavaksi voimakkaasti ihoon. Liikkeiden tulee olla pehmeitä ja traumaattisia.
Lääkkeen eri muotojen yleinen sivuvaikutus on allergisten reaktioiden kehittymisen mahdollisuus, jolloin elimistön herkkyys monimutkaisen rohdosvalmisteen eri komponenteille voi lisääntyä. Paikallisesti käytettynä kaikki rajoittuu yleensä ihon punoitukseen, ihottumaan ja kutinaan, joskus potilaat huomaavat kuumotusta ja polttelua geelin levityskohdassa. Suun kautta otettuna on mahdollista myös komplikaatio, kuten Quincken edeema.
Tinktuuran ja kapseleiden ottamiseen voi liittyä myös kipua vasemmalla rintalastan takana, sydämen sykkeen nousua (takykardia), verenpaineen laskua ja epämiellyttäviä tuntemuksia ruoansulatuskanavassa (pahoinvointia, ruoansulatushäiriöitä, närästystä, ripulia).
Lääkkeen oraalisten muotojen annosten ylittäminen voi aiheuttaa yliannostusoireita, jotka ilmenevät päänsärynä, ruoansulatuskanavan häiriöinä (jopa oksentelu on mahdollista), huimauksena ja pyörtymisenä, hengitysvaikeuksina. Jos tällaisia oireita ilmenee, on välittömästi huuhdeltava vatsa ja otettava riittävä määrä tablettia "aktiivihiiltä" (1 tabletti jokaista 10 kg:aa uhrin painoa kohden) tai muuta sorbenttia.
Kaikkia posttromboflebiittisen oireyhtymän hoito-ohjelmissa käytettyjä lääkkeitä voi ostaa apteekista ilman reseptiä. Mutta ne kaikki vaativat annostuksen säätämistä olemassa olevan patologian ja sen vakavuuden mukaan, mikä on mahdotonta ilman lääkärin määräystä. Itsehoito tässä tapauksessa ei välttämättä tuo odotettua tulosta, vaan vain haittaa, pahentaen jo ennestään epämiellyttävää tilannetta.
Kirurginen hoito
Koska posttromboflebiittisen oireyhtymän konservatiivinen hoito ei mahdollista täydellistä paranemista, on kehitetty rinnakkain erilaisia kirurgisia hoitomenetelmiä tähän vakavaan sairauteen. Posttromboottisen taudin kirurginen hoito on kuitenkin mahdollista vasta, kun verenkierto vaurioituneessa syvässä suonessa on palautettu eli se on uudelleenkanalisoitu. Tässä tehtävässä lääkkeet ja fysioterapia tulevat etusijalle. Loppujen lopuksi, jos verenkiertoa ei palauteta, leikkaus, joka tarkoittaa ohitusverenkierron (kollateraalisten) reittien tukahduttamista, voi vaikuttaa negatiivisesti potilaan hyvinvointiin.
Kun alaraajojen laskimoiden verenkierto on palautunut normaaliksi, lääkäri voi tarjota potilaalle yhden tehokkaista PTS:n hoitoon tarkoitetuista kirurgisista vaihtoehdoista. Suosituimpia ovat lävistävien ja pinnallisten laskimoiden kirurgiset toimenpiteet, joissa usein riittää paikallispuudutus.
Yleisin PTFS:n leikkaus on ristisektomia. Sen ydin on suurten ja pienten ihonalaisten laskimoiden ligaatio niiden ja syvien laskimoiden yhtymäkohdissa (lävistävien suonten alueella). Nivus- tai polvitaipeen tehdään viilto, vaurioitunut suoni ligoidaan kahdesta kohdasta ja poistetaan sitten erityisellä koettimella.
Itsenäisenä leikkauksena ristisuonileikkausta tehdään harvoin. Se on usein osa monimutkaista leikkausta, johon kuuluu ristisuoni (tulehduksellisten pinnallisten laskimoiden ligaatio), strippaus (niiden poisto koettimella), miniflebektomia (poistetun laskimon poisto) ja lävistävän laskimon, joka ei täytä tehtäväänsä ja mahdollistaa veren takaisinvirtauksen syvistä laskimoista pinnallisiin, poisto.
Pohjimmiltaan puhumme pinnallisten laskimoiden osan poistamisesta refluksin kaltaisen komplikaation yhteydessä. Mutta on olemassa muitakin menetelmiä heikentyneen laskimoverenkierron palauttamiseksi. Esimerkiksi Psatakis-menetelmässä verenkiertoa korjataan polvitaipeen alueella olevan jänteen avulla. Jänteen eristetystä osasta tehdään eräänlainen silmukka vaurioituneelle laskimolle, joka puristaa sitä kävellessä pumpun periaatteella.
Kun suolilaskimoiden avoimuus on heikentynyt, apuun tulee Palm-menetelmällä tehtävä suonen ohitusleikkaus. Suntti työnnetään nivusalueen sairaaseen laskimoon kohtaan, jossa se yhdistyy normaalisti toimivaan laskimoon. Usein spiraalin muotoinen rakenne pitää suonen luumenin vakiona estäen sen seinämien liiallisen venymisen veren paineessa.
Tämä varmistaa laskimoläppien tiiviimmän istuvuuden, jolloin veri pääsee virtaamaan vain yhteen suuntaan ja toimii pumpun periaatteella. Löysät läpät tai niiden vaurioituminen aiheuttavat veren pysähtymistä alaraajoissa, koska veri itsessään ei virtaa ylöspäin. Valitettavasti tällaiset leikkaukset eivät ole kovin suosittuja toistuvien tromboosien suuren riskin vuoksi.
Reisi- ja polvitaipeen alueen tukkeumaa hoidetaan flebektomialla ja autografti-suonen asentamisella (useimmiten kainalosta otettua, läppien kanssa varustettua laskimopätkää käytetään implanttina). Jos refluksi jatkuu, osa ihonalaisista suonista poistetaan. Pitkälle edenneissä posttromboflebiittisessa oireyhtymässä, jossa suuret laskimot ovat vaurioituneet niiden rekanalisaation jälkeen, määrätään safenektomia, jossa tällaiset suonet poistetaan.
Koska useimmat flebologit näkevät laskimoiden vajaatoiminnan syynä läppäjärjestelmän toimintahäiriön, keinotekoisten verisuoniläppien (intra- tai ekstravaskulaaristen) aktiivinen kehittäminen on käynnissä. Tällä hetkellä tällaiset leikkaukset ovat testausvaiheessa ja niitä parannetaan, koska alle viidenkymmenen prosentin onnistumisprosentti ei ole riittävän vakuuttava näyttö laskimoläppien toiminnan korjaamiseksi käyttöön otettujen menetelmien tehokkuudesta.


 [
[