Lääketieteen asiantuntija
Uudet julkaisut
Osteokondropatia
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Ryhmä sairauksia, joilla on pitkä syklinen kulku, luukudoksen ravinnon häiriintyminen ja sen myöhempi aseptinen nekroosi, on osteokondropatia.
Tällä patologialla on dystrofinen luonne ja se liittyy läheisesti geneettisiin tekijöihin. Kansainvälisen tautiluokituksen ICD 10 mukaan se kuuluu XIII-ryhmään Tuki- ja liikuntaelimistön sekä sidekudoksen sairaudet (M00-M99):
M80-M94 Osteopatia ja rustosairaus:
- M80-M85 Luun tiheyden ja rakenteen häiriöt.
- M86-M90 Muut osteopatiat.
- M91-M94 Rudon limakalvojen sairaus.
Radiologisten ilmentymien ja toissijaisten kliinisten oireiden mukaan tautiin liittyy tuhoutuneiden luualueiden resorptiota ja korvaamista. Aseptiselle osteokondronekroosille on ominaista seuraavien prosessien syklinen muutos:
- Ei-tulehduksellinen (aseptinen) luunekroosi.
- Patologinen murtuma vaurioituneella alueella.
- Luun nekroottisten osien resorptio ja hyljintä.
- Vahinkojen korjaaminen.
Jos nivelrusto on osallisena patologisessa prosessissa, on olemassa suuri riski sen toiminnan heikkenemiselle. Taudille on ominaista pitkä ja krooninen kulku. Oikea-aikaisella ja riittävällä hoidolla sillä on suotuisa tulos.
Epidemiologia
Lääketieteellisten tilastojen mukaan monet tuki- ja liikuntaelimistön sairaudet liittyvät luiden rakenteen ja tiheyden häiriintymiseen, ja niitä esiintyy useimmiten iäkkäillä ihmisillä. Mutta osteokondropatiassa kaikki on päinvastoin, se ilmenee kehon aktiivisen kasvun aikana. Se diagnosoidaan pääasiassa 10–18-vuotiailla urheilullisilla potilailla. Samaan aikaan suurin osa potilaista on nuoria miehiä.
Vaurioalueita ovat pääasiassa luut ja nivelet, jotka altistuvat lisääntyneelle lihaskuormitukselle ja mikrotraumoille: polvet, lonkkanivelet, jalat. Aikuisilla potilailla, joilla on degeneratiivisia nivelvaurioita, diagnosoidaan nivelrikko, jonka kliininen kuva on samanlainen kuin aseptisen nekroosin.
Syyt osteokondropatiat
Tähän mennessä tiettyjen luuosien degeneratiivisten-nekroottisten vaurioiden kehittymisen tarkkaa syytä ei ole selvitetty. Tutkimukset osoittavat, että osteokondropatia liittyy seuraaviin tekijöihin:
- Perinnöllinen alttius.
- Hormonaalinen epätasapaino.
- Umpierityssairaudet.
- Aineenvaihduntahäiriöt.
- Usein esiintyvät vammat ja mikrotraumat.
- Tartuntataudit.
- Epätasapainoinen ruokavalio.
- Luukudon ja verisuonten välisen vuorovaikutuksen rikkominen.
- Hermoston trofismin häiriöt ja verenkierron säätely.
- Raajat ja selkäranka ovat luonnottomassa asennossa pitkään.
- Reiden lihasten surkastuminen.
- Tiettyjen lääkeryhmien pitkäaikainen käyttö.
Diagnostiikkaprosessin aikana kaikki edellä mainitut syyt otetaan huomioon, ja hoidon tarkoituksena on estää niitä tulevaisuudessa.
 [ 5 ]
[ 5 ]
Riskitekijät
On olemassa useita tekijöitä, jotka lisäävät merkittävästi luuston ravitsemushäiriöiden riskiä:
- Lapsuus ja nuoruus.
- Kehittynyt lihasmassa.
- Ylipainoinen.
- Miespuolinen sukupuoli.
- Geneettinen tekijä.
- Endokriiniset patologiat.
- Aliravitsemus.
- Vitamiinien ja kalsiumin aineenvaihdunnan häiriöt.
- Liiallinen fyysinen rasitus, vammat.
- Systeeminen sidekudossairaus.
- Kortikosteroidien käyttö.
- Neutrofiset häiriöt.
- Ikään liittyvät muutokset.
- Synnynnäiset poikkeavuudet elinten ja järjestelmien kehityksessä.
- Väärin valitut kengät.
Mitä enemmän edellä mainittujen tekijöiden yhdistelmiä, sitä suurempi on osteokondropatian kehittymisen riski.
 [ 6 ]
[ 6 ]
Synnyssä
Luu- ja nivelvaurioiden kehittymismekanismia ei täysin ymmärretä. Osteokondropatian patogeneesi liittyy liialliseen fyysiseen aktiivisuuteen ja vammoihin. On myös useita muita altistavia tekijöitä, jotka voivat liittyä taudin kehittymiseen:
- Metabolinen oireyhtymä (välttämättömien aineiden aineenvaihdunnan häiriö).
- Hormonaalinen epätasapaino hormonaalisten patologioiden vuoksi.
- Aivolisäkkeen, kilpirauhasen, munasarjojen, lisämunuaisten sairaudet.
- Erilaisia tartuntatauteja.
- Magnesiumin, kalsiumin ja muiden hyödyllisten aineiden puutos kehossa.
- Luukudon verenkierron häiriö.
- Minkä tahansa vaiheen lihavuus.
- Ammattimainen urheilutoiminta ja usein mikrotraumat.
Luiden degeneratiivinen-dystrofinen prosessi liittyy läheisesti perinnöllisiin tekijöihin. Jos yksi vanhemmista kärsii luu- ja nivelvaurioista, lapsi voi periä tämän ongelman edellä mainittujen tekijöiden vaikutuksesta.
Oireet osteokondropatiat
Osteokondropatiaa on useita tyyppejä, joilla jokaisella on omat oireensa.
Tarkastellaan yleisimpien patologioiden oireita:
- Lonkkanivelen vauriot:
- Potilaat 4–9-vuotiaat.
- Rajoitettu liike nivelessä.
- Lihasten surkastuminen alaraajoissa ja reiteissä.
- Reisiluun pään vaurio.
- Vakava kipu loukkaantumisalueella.
- Kipu polvessa.
- Vaurioituneen raajan lyheneminen 1-2 cm.
- Mukulamainen sääriluu:
- Potilaat 12–15-vuotiaita, miehiä.
- Turvotus vaurioituneella alueella.
- Lisääntynyt kipu voimakkaiden liikkeiden yhteydessä.
- Nivelen toimintahäiriö.
- Metatarsaaliluu:
- Potilaiden lapsuuden ikä.
- Systemaattinen kipu vaurioituneella alueella.
- Jalan takaosan ihon turvotus ja punoitus.
- Moottoritoiminnan rajoittuminen.
- Vaurioituneen raajan toisen ja kolmannen sormen lyheneminen.
- Nikamien ja selkärangan vauriot:
- Keskirintakehän ja alemman rintarangan kyfoosi.
- Epämukavuus selässä.
- Nikamavälin hermokipu.
- Nopea selän väsymys.
- Vaurioituneen segmentin muodonmuutos.
Kipuoireyhtymän lokalisointi riippuu täysin vaurioituneesta alueesta, ja kivun vakavuus riippuu patologisen prosessin vakavuudesta. Kaikissa tapauksissa epämukavuus lisääntyy fyysisen rasituksen myötä, mikä aiheuttaa useita lisäoireita.
Aseptisen nekroosin kehittymiseen viittaa useita oireita. Taudin ensimmäisiä oireita ovat:
- Fyysinen aktiivisuus pahentaa kipua vaurioituneella alueella.
- Vaurioituneiden kudosten turvotus.
- Nivelet narskuvat liikkeen aikana.
- Rajoitettu motorinen toiminta ja ontuminen.
- Rakenteen muutokset ja lihasten surkastuminen.
Edellä mainittujen oireiden sivuuttaminen on mahdotonta hyväksyä. Ilman oikea-aikaista lääketieteellistä hoitoa ne alkavat pahentua nopeasti aiheuttaen akuuttia kipua ja komplikaatioita.
Vaiheet
Tiettyjen luuosien degeneratiivisella nekroottisella sairaudella on useita vaiheita, joista jokaisella on tiettyjä oireita:
- Luukudosnekroosi – lievää kipua esiintyy vaurioituneella alueella ja raajan toiminta on heikentynyt. Alueelliset imusolmukkeet ovat normaalit, tunnustelu ei paljasta mitään. Röntgenkuvia muutoksia ei ole. Se kestää useista kuukausista kuuteen kuukauteen.
- Kompressiomurtuma – luu roikkuu ja vaurioituneet alueet kiilautuvat toisiinsa. Röntgenkuvassa vaurioitunut alue on tasaisesti tummunut eikä rakenteellista kuviota ole. Tämä vaihe kestää 2–6 kuukautta tai kauemmin.
- Fragmentaatio on kuolleiden luualueiden imeytymistä. Vaurioituneet alueet korvautuvat granulaatiokudoksella ja osteoklasteilla. Röntgenkuvat osoittavat luun korkeuden laskua sekä vaurioituneiden alueiden fragmentoitumista vuorotellen tummilla ja vaaleilla alueilla. Kesto on kuudesta kuukaudesta 2–4 vuoteen.
- Toipuminen – luun muodon ja rakenteen asteittainen palautuminen. Kestää useista kuukausista useisiin vuosiin.
Kaikkien vaiheiden kesto on 2–4 vuotta. Jos tauti jätetään ilman lääketieteellistä apua, toipumisprosessi jatkuu jäännösmuodonmuutoksella, mikä johtaa muodonmuutosta aiheuttavan nivelrikon kehittymiseen.
Lomakkeet
Aseptista nekroosia voi esiintyä minkä tahansa luun sienimäisissä osissa. Patologinen tila on jaettu useisiin tyyppeihin, joista jokaisella on omat ominaisuutensa kurssin ja hoidon suhteen.
- Putkiluut (epifyysi):
- Reisiluun pää - Legg-Calvé-Perthesin tauti.
- I-III metatarsaaliluun pää, solisluun rintalastan pää, sormet – Kellerin tauti II.
- Lyhyet putkimaiset luut:
- Jalan navikulaarinen luu - Köhler I -tauti.
- Käden kuuluu - Kienbockin tauti.
- Scaphoid ranneluun - Preiserin tauti.
- Selkärangan runko - Calven tauti.
- Apofyysit:
- Sääriluun kyhmy - Osgood-Schlatterin tauti.
- Kantaluun kyhmy - Haglund-Schinzin tauti.
- Nikamien apofyysirenkaat - Scheuermann-Mau-tauti.
- Nivelpinnat - Koenigin tauti.
Aseptinen osteokondronekroosi jaetaan myös lääkkeillä hoidettaviin ja kirurgista toimenpidettä vaativiin sairauksiin. Jälkimmäisiin kuuluvat:
- Koenigin tauti (reisiluun nivelnastan).
- Diazin tauti (talus).
- Legg-Calvé-Perthesin tauti (reisiluun pää).
- Larsenin tauti (polvilumpion alempi napa).
- Leuvenin tauti (polvilumpion nivelpinta).
Patologisen tilan tyyppi määrää hoitomenetelmän ja toipumisennusteen.
Luiden degeneratiivisen-dystrofisen prosessin on määrä kehittyä useissa vaiheissa. Jokaisella vaiheella on omat lajikkeensa ja ominaispiirteensä.
Tarkastellaanpa tarkemmin osteokondropatian luokittelua:
- Putkiloluiden (epifyseesi) dystrofiset ja nekroottiset häiriöt. Tähän luokkaan kuuluvat:
- Metatarsaaliluun pää.
- Solisluu (osa rintarangan luuta).
- Yläraajojen sormien falangit.
- Lyhyiden putkiluiden vauriot:
- Jalan navikulaarinen luu.
- Käden kuuluu.
- Ranteen scaphoid-luu.
- Nikama.
- Patologinen prosessi apofyyseissä:
- Sääriluun kyhmy.
- Kantapään tuberkula.
- Selkärangan apofyysirenkaat.
- Cuneiform- ja pinnallisten nivelten pinnan vaurioituminen:
- Kyynärnivel.
- Nilkka.
- Polvinivel.
Useimmissa tapauksissa degeneratiivinen nekroottinen sairaus esiintyy lapsilla ja nuorilla, ja se vaikuttaa luihin ja niveliin. Kaikille taudin muodoille on ominaista hyvänlaatuinen krooninen kulku ja suotuisa lopputulos.
Leuvenin osteokondropatia
Polvilumpion nivelpinnan vaurio on Leuvenin degeneratiivinen-nekroottinen sairaus. Se perustuu polvilumpion aseptiseen nekroosiin ja rustovaurioon. Patologia esiintyy 12–14-vuotiailla potilailla ja on yksipuolinen. Se kehittyy polvilumpion alueen kroonisen mikrotrauman, sijoiltaanmenojen ja nelipäisen reisilihaksen biomekaniikan häiriintymisen seurauksena.
Oireita ovat ajoittainen kohtalainen kipu polvinivelessä. Niiden esiintyminen ei aina liity fyysiseen aktiivisuuteen. Samalla nivelen liike on kivutonta ja täysin säilynyttä.
Diagnostiikka koostuu anamneesin keräämisestä sekä laboratorio- ja instrumentaalisista menetelmistä. Informatiivisimpia ovat TT, MRI ja röntgenkuvaus. Artroskopia suoritetaan lopullisen diagnoosin varmistamiseksi. Hoito on konservatiivista. Lääkäri määrää lääkekuurin, fysioterapiaa ja liikuntaterapiaa. Oikea-aikaisella hoidolla taudin ennuste on suotuisa.
Komplikaatiot ja seuraukset
Osteokondropatian mahdollisista komplikaatioista ja seurauksista potilaat kohtaavat useimmiten seuraavat ongelmat:
- Nivelten toimintahäiriöt.
- Luun rakenteen muokkaaminen.
- Rajoitus loukkaantuneen raajan nivelessä.
- Dystrofiset prosessit nivelissä.
- Luukudon hidas tuhoutuminen.
Komplikaatioiden välttämiseksi sinun tulee hakea lääkärin apua ajoissa ja noudattaa täysin lääkärin määräyksiä.
Diagnostiikka osteokondropatiat
Jos epäillään tiettyjen luuosien degeneratiivista-nekroottista sairautta, suoritetaan joukko laboratorio- ja instrumentaalisia menetelmiä sekä differentiaalinen lähestymistapa.
Osteokondropatian diagnostiikka aloitetaan anamneesin ja kliinisen kuvan tutkimuksella. Tämän jälkeen määrätään verikokeita ja reumatestejä. Erityistä huomiota kiinnitetään röntgenkuvaukseen.
Taudin alkuvaiheessa röntgenkuva ei ole kovin informatiivinen, joten MRI ja CT tehdään luurakenteen pienimpien muutosten havaitsemiseksi. Hoidon aikana on myös osoitettu diagnostisia tutkimuksia sen tehokkuuden määrittämiseksi.
Testit
Aseptisen nekroosin laboratoriodiagnostiikka on tarpeen veren mineraalipitoisuuden, luunmuodostuksen ja luun resorption merkkiaineiden määrittämiseksi biologisissa nesteissä. Yleiset veri- ja virtsakokeet eivät ole informatiivisia luiden degeneratiivisissa prosesseissa, mutta niitä käytetään kehon yleisen tilan arvioimiseksi ja tulehdusprosessien tunnistamiseksi.
- Analyysi veren mineraalien määrittämiseksi.
- Kalsium on luun pääkomponentti ja osallistuu luuston rakentamiseen. Sen normaali pitoisuus laskimoveressä on 2,15–2,65 mmol/l. Jos arvot ovat normaalia alhaisemmat, mineraalivaje kompensoituu huuhtoutumalla luista. Tämä johtaa luun asteittaiseen tuhoutumiseen eikä heijastu elimistön näkyvään terveyteen.
- Fosfori ja magnesium vuorovaikuttavat kalsiumin kanssa parantaen sen tunkeutumista luukudokseen. Fosforiarvon kohotessa kalsium huuhtoutuu pois elimistöstä. Normaali kalsiumin ja fosforin suhde on 2:1. Veren fosforipitoisuus on 0,81–1,45 mmol/l ja magnesiumin 0,73–1,2 mmol/l. Jos sienimäisten luiden kasvuvyöhykkeellä on häiriö, niiden arvot voivat laskea tai pysyä normaalirajoissa.
- Luukudosten tuhoutumisen biokemialliset indikaattorit
Luukudoselle lujuutta ja elastisuutta antava proteiinikollageeni on luulevyjen välissä sijaitsevan luuväliaineen pääainesosa. Kun luut vaurioituvat, proteiini, kuten kollageenikin, tuhoutuu ja hajoaa useiksi merkkiaineiksi. Aineet pääsevät vereen ja erittyvät muuttumattomana virtsaan.
Aseptisen nekroosin tärkeimpiä markkereita ovat deoksipyridonoliini (DPID), pyridinoliini ja Cross-Laps. Jälkimmäinen on kahdeksan aminohappoa, jotka muodostavat kollageenin ja osallistuvat proteiinien rakentamiseen.
Diagnostiikan aikana analysoidaan myös luunmuodostuksen lisääntymisen indikaattoreita. Informatiivisin on osteokalsiini. Osteoblastit tuottavat tätä ainetta luukudoksen muodostumisen aikana ja se tunkeutuu osittain systeemiseen verenkiertoon. Kun luut vaurioituvat, sen taso nousee.
 [ 19 ]
[ 19 ]
Instrumentaalinen diagnostiikka
Pakollinen osa diagnostiikkaa epäillyn osteokondropatian yhteydessä on joukko instrumentaalisia tutkimuksia. Laitteistomenetelmillä on useita käyttöaiheita:
- Viimeaikaiset vammat.
- Akuutti, krooninen kipu, joka säteilee muihin kehon osiin.
- Hoidon tehokkuuden seuranta.
- Valmistautuminen leikkaukseen.
- Luuston ja verisuonten tilan arviointi.
- Röntgenkuvaus – antaa yleiskuvan sairastuneen luun tilasta. Ei paljasta verenkiertohäiriöitä. Yleensä kuvat otetaan useissa projektioissa tarkemman analyysin saamiseksi.
- Tietokonetomografia on luiden ja pehmytkudosten kerros kerrokselta tehtävä tutkimus. Siinä määritetään vaurioituneen luun rakenne ja verisuonten tila varjoaineen avulla.
- Magneettikuvaus – paljastaa patologiset muutokset varhaisessa vaiheessa. Sähkömagneettisia aaltoja käytetään vaurioituneen alueen visualisointiin.
- Skintigrafia – havaitsee luuston poikkeavat prosessit varhaisessa vaiheessa, ennen kuin ne näkyvät röntgenkuvassa. Käytetään useimmiten lisämenetelmänä magneettikuvauksen tai tietokonetomografian rinnalla. Käytetään harvoin lasten lääketieteessä.
- Artroskopia – mahdollistaa polvinivelen tilan mahdollisimman tarkan arvioinnin ja jatkohoitotaktiikan kehittämisen. Yhdistää diagnostiset ja terapeuttiset toiminnot. Käytetään useimmiten Koenigin taudin eli reisiluun nivelnastan vaurioiden diagnosointiin.
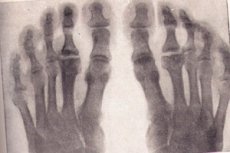
Osteokondropatia röntgenkuvassa
Radiografia on tutkimuksen kultainen standardi, kun epäillään degeneratiivista-nekroottista luusairautta. Tarkastellaan osteokondropatian tärkeimpiä oireita missä tahansa röntgenkuvauksessa:
- Sienimäisen luun ja luuytimen nekroosi. Nivelrusto ei ole altis nekroosille.
- Patologinen murtuma – nekroottinen luukudos ei ole toiminnassa, huokoisesta aineesta koostuvat trabekulat eivät kestä niihin kohdistuvaa kuormitusta. Röntgenkuvassa näkyy merkkejä luun muodonmuutoksesta, lyhenemisestä ja tiivistymisestä. Tämä vaihe kestää noin kuusi kuukautta.
- Nekroottisten massojen imeytymisvaihe lyysin avulla. Röntgenkuvassa nekroottisia massoja osteoklastien ympäröiminä. Epifyysillä on epätasainen rakenne, merkkejä verenvuodosta ja sitä seuraavasta kalkkeutumisesta, kystiset muutokset ovat mahdollisia.
- Korjausvaiheessa eli luurakenteen palauttamisessa röntgenkuvassa näkyy kystisten muutosten aiheuttamia valaistumisalueita vasta muodostuneessa luukudoksessa.
Taudin vaiheen määrittämiseksi radiografian tuloksia verrataan taudin kliinisiin oireisiin.
Differentiaalinen diagnoosi
Lopullista diagnoosia tehtäessä osteokondropatia erotetaan muista samankaltaisia oireita omaavista sairauksista. Taudin oirekompleksia verrataan seuraaviin patologioihin:
- Muodonmuutos nivelrikossa.
- Luiden tuberkuloosi.
- Niveltulehdus.
- Ateroskleroosi.
- Degeneratiiviset-proliferatiiviset muutokset luissa.
- Uudet kasvut.
- Tarttuva ja tulehduksellinen sairaus.
- Kompressio-oireyhtymät ja ääreishermojen puristuminen.
Differentiaalidiagnostiikkaa suoritettaessa analysoidaan joukko laboratorio- ja instrumentaalisia tutkimuksia ja määritetään myös aseptisen nekroosin vaihe.
Hoito osteokondropatiat
Diagnostisten tulosten perusteella ortopedi laatii aseptisen nekroosin hoitosuunnitelman. Ensinnäkin potilaille määrätään lääkekuuri, joka sisältää seuraavat lääkkeet:
- Kipulääkkeet.
- Ei-steroidiset tulehduskipulääkkeet.
- Verenkierron parantamiseksi.
- Vitamiinikompleksit.
Ennaltaehkäisy
Sienimäisten luiden kasvuvyöhykkeen häiriöiden ehkäisy koostuu joukosta menetelmiä, joilla pyritään vahvistamaan kehoa yleisesti, lisäämään immuunijärjestelmän suojaavia ominaisuuksia ja toimittamaan hyödyllisiä mikro- ja makroelementtejä.
Osteokondropatian ehkäisy koostuu seuraavista suosituksista:
- Tasapainoinen fyysinen aktiivisuus lihaskorsetin luomiseksi ja vahvistamiseksi.
- Rajoita lisääntynyttä fyysistä aktiivisuutta.
- Vammojen välttäminen.
- Rationaalinen ravitsemus.
- Vitamiini- ja kivennäisainekompleksien ottaminen.
- Viruksen, tartuntatautien ja muiden kehon sairauksien oikea-aikainen hoito.
- Käytä oikein istuvia kenkiä, joissa on ortopediset pohjalliset.
- Säännölliset lääkärintarkastukset.
Ennaltaehkäiseviin toimenpiteisiin kuuluu myös raajojen ja muiden kehon osien säännöllinen hieronta. Ensimmäisen luu- ja nivelkivun ilmaantuessa sinun tulee hakeutua lääkärin hoitoon kivuliaan tilan syiden selvittämiseksi ja poistamiseksi.
Ennuste
Oikea-aikaisella diagnoosilla ja hoidolla osteokondropatialla on suotuisa ennuste. Vaikeita aseptisen nekroosin muotoja on vaikea korjata, joten niillä voi olla epäsuotuisa lopputulos. Ennuste pahenee merkittävästi taudin komplikaatioiden kehittyessä.
Osteokondropatia ja armeija
Tiettyjen luuosien rappeuttava nekroottinen sairaus ei ole vapautus asepalveluksesta. Asepalveluksen välttämiseksi on välttämätöntä käydä sotilaslääkärintarkastuksessa, joka varmistaa palveluksen estävien toiminnallisten häiriöiden olemassaolon.
Luettelo patologioista, jotka voivat olla asepalveluksen kielto, sisältävät luuston sairaudet ja niiden komplikaatiot:
- Kiinteän tyypin selkärangan synnynnäinen kaarevuus.
- Vaikea rintakehän epämuodostuma, johon liittyy vaikea hengitysvajaus.
- Selkärangan hankitut kaarevuudet nikamien pyörimisen myötä.
- Kyvyttömyys pysyä pystyasennossa luuston epämuodostumien vuoksi.
- Selkärangan segmenttien epävakaus.
- Raajojen lihasheikkous, lihaspareesi ja dekompensaatio.
- Motoristen toimintojen häiriöt.
Edellä mainittujen sairauksien esiintyessä asevelvollinen lähetetään suoritettavaksi sarjaan tutkimuksia, jotka vahvistavat patologiset muutokset: TT, MRI, röntgen, radioisotooppikuvaus. Tutkimustulosten ja lääketieteellisen toimikunnan johtopäätösten perusteella asevelvollinen vapautetaan asepalveluksesta osteokondropatian tai sen komplikaatioiden vuoksi.

