Lääketieteen asiantuntija
Uudet julkaisut
Eturauhasen biopsia eturauhassyövän varalta
Viimeksi tarkistettu: 07.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
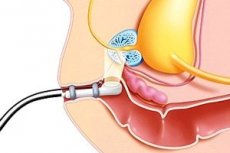
Ennen PSA-määritysmenetelmän käyttöönottoa eturauhasen biopsia tehtiin vain diagnoosin selventämiseksi ja hormonihoidon määräämiseksi, jos eturauhasessa havaittiin tuntuvia muutoksia tai eturauhassyövän etäpesäkkeitä.
Tällä hetkellä varhainen diagnoosi mahdollistaa eturauhassyövän paikallisten muotojen havaitsemisen ja radikaalin hoidon, joten koepalasta odotetaan saatavan lisätietoa, joka vaikuttaa hoitomenetelmän valintaan.
Eturauhasen biopsian tyypit
Tärkein biopsiamenetelmä on eturauhasen monipunktiokoopia transrektaalisessa ultraääniohjauksessa 18 G:n neulalla. Samanaikaisen antibakteerisen hoidon yhteydessä komplikaatioiden riski on pieni. Biopsian suorittaminen 14 G:n neulalla on täynnä infektiokomplikaatioiden ja verenvuodon suurta riskiä.
Noin 18 % eturauhassyövistä diagnosoidaan, kun eturauhasessa havaitaan tunnusteltavissa oleva massa. 13–30 %:ssa tapauksista PSA-taso on 1–4 ng/ml. Kun rauhasen imusolmuke tunnustellaan, suositellaan kohdennettua koepalaa. Dupleksultraäänellä varjoaineen kanssa tehdyn koepalan herkkyys ei ole huonompi kuin useiden koepalaiden herkkyys. Tämä tutkimusmenetelmä ei kuitenkaan ole vielä saavuttanut yleistä tunnustusta.
Tutkimusten mukaan PSA-pitoisuudella noin 4–10 ng/ml syöpä varmistuu vain 5,5 %:ssa tapauksista. Samanaikaisella primaarisella biopsialla tämä luku nousee 20–30:een. Suhteellinen indikaatio biopsialle on PSA-kynnysarvon lasku 2,5 ng/ml:aan. Sekstanttibiopsiassa, jossa PSA-taso on 2,5–4 ng/ml, eturauhassyövän havaitsemisaste on 2–4 %, mutta laajennetulla biopsiatekniikalla (12–14 pistosta) se nousee 22–27 %:iin. On huomattava, että latenttia syöpää havaitaan 20 %:ssa tapauksista (kasvaimen tilavuus alle 0,2 cm3 ). Siten PSA-normin ylärajan lasku johtaa kliinisesti merkityksettömien kasvainten havaitsemiseen, jotka eivät olisi hengenvaarallisia edes ilman hoitoa. PSA-normin ylärajan määrittämiseksi, joka mahdollistaisi ei-palpoitavien, mutta kliinisesti merkittävien kasvainten havaitsemisen, ei ole vielä riittävästi tietoa. Suhteellisia lukemia määritettäessä on otettava huomioon muut PSA-indikaattorit (nousu, kaksinkertaistumisaika jne.). PSA-arvon ylärajan nostaminen, jolla koepala on tarpeen, on järjetöntä, koska eturauhassyövän havaitsemisen todennäköisyys on edelleen suuri. Vasta yli 75-vuotiaana ylärajaa on mahdollista nostaa 6,5 ng/ml:aan.
Kohdennettu eturauhasen biopsia on tarpeen vain, jos kasvain on tunnusteltavissa ja PSA-taso on yli 10 ng/ml. Diagnoosin selventämiseksi metastaattisessa tai paikallisesti edenneessä prosessissa riittää 4–6 biopsiaa. Muissa tapauksissa suositellaan useita biopsioita.
Viimeisten 15 vuoden aikana KK Hodge ym. (1989) ehdottama biopsiatekniikka on yleistynyt. Sen ydin on biopsianäytteiden otto eturauhasen keskiuurteen ja sivureunan puolivälistä molempien lohkojen tyvestä, keskiosasta ja kärjistä, minkä vuoksi tekniikkaa kutsuttiin sektanttibiopsiaksi (6-pistebiopsiaksi). 6-pistebiopsiamenetelmää parannettiin myöhemmin siten, että biopsianäytteisiin sisällytettiin myös eturauhasen perifeerisen alueen posterolateraaliset osat, joihin standarditekniikalla ei päästä käsiksi. Lisäksi eturauhasen tilavuuden kasvaessa syövän havaitsemisen tiheys sektanttitekniikalla pienenee. Vaadittavien kudosnäytteiden määrä vaatii selvennystä. Lähes kaikissa tutkimuksissa biopsianäytteiden määrän kasvu lisäsi menetelmän herkkyyttä (verrattuna 6-pistebiopsiaan). Biopsian herkkyys on sitä suurempi, mitä suurempi on tutkittujen biopsianäytteiden määrä. Rauhasmalleilla tehdyissä testeissä havaittiin, että jos kasvaimen tilavuus on 2,5, 5 tai 20 % rauhasen tilavuudesta, sektoribiopsialla kasvain diagnosoidaan 36, 44 ja 100 %:ssa tapauksista. Biopsiaa suoritettaessa on otettava huomioon, että 80 %:ssa tapauksista kasvain esiintyy ääreisvyöhykkeellä. Erään tutkimuksen mukaan 13–18 biopsian ottaminen lisäsi menetelmän herkkyyttä 35 %. Wienin normogrammit (2003) heijastavat injektioiden määrän, potilaan iän ja eturauhasen tilavuuden välistä suhdetta. Ennusteen tarkkuus on 90 %.
Biopsioiden lukumäärän riippuvuus potilaan iästä ja eturauhasen tilavuudesta 90 %:n positiivisella ennustetarkkuudella
Ikä, vuotta |
Eturauhasen tilavuus, ml |
|||
<50 |
50–60 |
70 |
>70 |
|
20–29 |
6 |
8 |
8 |
8 |
30–39 |
6 |
8 |
10 |
12 |
40–49 |
8 |
10 |
12 |
14 |
50–59 |
10 |
12 |
14 |
16 |
69 |
12 |
14 |
16 |
- |
>70 |
14 |
16 |
18 |
- |
On osoitettu, että rauhasen siirtymäalueen näytteenotto ensisijaisen koepalan aikana on sopimatonta, koska syöpä on siellä hyvin harvinaista (alle 2 % tapauksista). Tällä hetkellä yleisin on 12-pisteinen koepala. Pistosten lukumäärän lisäksi myös neulan kulmalle annetaan suuri merkitys.
Eturauhassyövän biopsian johtopäätös
Histologisen raportin on välttämättä heijastettava seuraavia seikkoja:
- biopsioiden lokalisointi; erityisen tärkeää radikaalia prostatektomiaa suunniteltaessa; kasvaimen leviäminen yhteen tai molempiin lohkoihin otetaan huomioon hermoja säästävää leikkausta suoritettaessa; jos rauhasen kärki on vaurioitunut, sen mobilisaatiovaihe on monimutkaisempi; virtsaputken sulkijalihaksen eristämisessä on suuri todennäköisyys positiiviselle leikkausreunalle;
- biopsian suuntaus suhteessa rauhasen kapseliin; selvennystä varten distaalinen (peräsuolen) osa värjätään erityisellä liuoksella;
- PIN-koodin saatavuus;
- biopsialeesion tilavuus ja positiivisten punktioiden lukumäärä;
- Kasvainsolujen Gleason-erilaistuminen;
- ekstrakapsulaarinen laajennus - eturauhasen kapselin, viereisen rasvakudoksen ja tunkeutuvan kasvainkudoksen havaitseminen biopsioissa, mikä on tärkeää hoitomenetelmän valinnassa;
- perineuraalinen invaasio, joka osoittaa kasvaimen leviämisen eturauhasen ulkopuolelle 96 %:n todennäköisyydellä;
- verisuonten invaasio;
- muut histologiset muutokset (tulehdus, eturauhasen liikakasvu).
Jos edellä mainitut indikaattorit eivät näy histologisessa raportissa, on tarpeen ilmoittaa positiivisten biopsioiden sijainti ja lukumäärä sekä kasvaimen erilaistumisaste Gleasonin mukaan.
 [ 7 ]
[ 7 ]
Biopsiatietojen tulkinta eturauhassyövässä
Biopsiatietojen tulkinta vaatii yksilöllistä lähestymistapaa. Jos ensimmäinen biopsia on negatiivinen, tarvitaan uusi biopsia, sillä syövän havaitsemisen todennäköisyys on 10–35 %. Vaikeassa dysplasiassa syövän havaitsemisen todennäköisyys on 50–100 %. Tässä tapauksessa uusi biopsia on pakollinen seuraavien 3–6 kuukauden aikana. On osoitettu, että kahdella biopsialla voidaan havaita useimmat kliinisesti merkittävät kasvaimet. Jopa suuren määrän biopsioiden ottamisen ja ensimmäisen biopsian negatiivisen tuloksen jälkeen uusi biopsia havaitsee usein syövän. Jos epäillään eturauhassyöpää, mikään diagnostisista menetelmistä ei tarjoa riittävää herkkyyttä uusintabiopsian välttämiseksi. Yksittäisen leesion havaitseminen vaatii erityistä huomiota. Kliinisesti merkityksetöntä syöpää (kasvaimen tilavuus alle 0,5 cm3 ) havaitaan radikaalin prostatektomisen jälkeen 6–41 %:ssa tapauksista. Tässä tilanteessa on tarpeen arvioida kliininen tilanne kokonaisvaltaisesti ja määrittää hoitotaktiikka. Tärkeimmät tekijät ovat potilaan ikä, PSA-taso, kasvaimen erilaistumisaste, biopsialesioiden tilavuus ja kliininen vaihe. Korkea-asteisen eturauhasen intraepiteliaalisen neoplasian (PIN) esiintyminen koepalanäytteissä voi viitata eturauhasen pahanlaatuiseen prosessiin. Tällaisille potilaille suositellaan uusintakoepalaa 3–12 kuukauden kuluttua, erityisesti jos alun perin otettiin kuusi koepalanäytettä. Uusintakoepalan indikaatioita ovat tunnusteltavissa oleva massa eturauhasessa, PSA-pitoisuuden nousu ja vaikea dysplasia ensimmäisessä koepalassa.
Kuka ottaa yhteyttä?

