Lääketieteen asiantuntija
Uudet julkaisut
Akuutti ja krooninen nefroottinen oireyhtymä
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
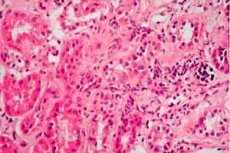
Jos potilaan munuaiset vaurioituvat ja ilmenee turvotusta, ja diagnostiikka määrittää proteinurian, elektrolyytti-, proteiini- ja rasva-aineenvaihdunnan häiriöiden esiintymisen, lääkäri voi diagnosoida "nefroottisen oireyhtymän" - tätä termiä on käytetty lääketieteessä noin 70 vuotta. Aiemmin tautia kutsuttiin nefroosiksi tai lipoidinefroosiksi.
Nefroottinen oireyhtymä kehittyy usein munuaisten tulehdusprosessien seurauksena sekä muiden monimutkaisten patologioiden, mukaan lukien autoimmuunisairauksien, taustalla.
Nefroottisen oireyhtymän määritelmä: Mikä se on?
Tarkastelemamme sairaus on oireiden kokonaisuus, patologinen tila, jossa proteiinia erittyy virtsaan merkittävästi päivittäin (yli 3,5 g/1,73 m²). Patologialle on ominaista myös hypoalbuminuria, lipiduria, hyperlipidemia ja turvotus.
Terveillä ihmisillä munuaisten kautta erittyy päivittäin alle 150 mg proteiinia fysiologisesti (yleensä noin 50 mg). Tällaisia proteiineja ovat plasman albumiinit, entsyymi- ja hormonaaliset aineet, immunoglobuliinit ja munuaisglykoproteiini.
Nefroottisessa patologiassa havaitaan sellaisia häiriöitä kuin hypoalbuminuria, dysproteinemia, hyperlipidemia, lipiduria sekä voimakas turvotus kasvoissa, onteloissa ja koko kehossa.
Nefroottinen oireyhtymä jaetaan primaariseen ja sekundaariseen tyyppiin taudin etiologiasta riippuen. Primaarisesta tyypistä puhutaan, jos se kehittyy muiden munuaissairauksien taustalla. Sekundaarista tyyppiä diagnosoidaan jonkin verran harvemmin: sen kehittyminen liittyy muiden sairauksien (kollagenoosi, reuma, hemorraginen vaskuliitti, krooniset märkivä-tulehdusprosessit, infektiot, kasvaimet, allergiat jne.) "interventioon".
Epidemiologia
Syyt nefroottinen oireyhtymä
Nefroottisen oireyhtymän syyt vaihtelevat, mutta useimmiten tauti kehittyy glomerulonefriitin seurauksena - joko akuutin tai kroonisen. Tilastot osoittavat, että glomerulonefriitissä komplikaatioita esiintyy noin 75 prosentissa tapauksista.
Muita yleisiä tekijöitä ovat:
- primaarinen amyloidoosi;
- hypernefrooma;
- nefropatia raskauden aikana.
Toissijainen nefroottinen oireyhtymä kehittyy taustalla:
- diabetes mellitus;
- tartuntataudit (kuten malaria, kuppa, tuberkuloosi);
- autoimmuunisairaudet (systeeminen lupus erythematosus, systeeminen skleroderma, nivelreuma);
- allergiset prosessit;
- periarteriitti;
- septinen endokardiitti;
- hemorraginen vaskuliitti;
- lymfogranulomatoosi;
- vakava myrkytys;
- pahanlaatuiset prosessit;
- munuaislaskimoihin, alaonttolaskimoon, vaikuttavat tromboottiset komplikaatiot;
- usein ja pitkiä hoitojaksoja erilaisilla lääkkeillä, mukaan lukien kemoterapia.
Tämän tyyppistä nefroottista sairautta, jonka syytä ei voida määrittää, kutsutaan idiopaattiseksi. Sitä esiintyy pääasiassa lapsilla.
Riskitekijät
Nefroottisen oireyhtymän kehittymistä voivat laukaista seuraavat riskitekijät:
- pitkäaikainen tai säännöllinen hoito ei-steroidisilla tulehduskipulääkkeillä (asetyylisalisyylihappo, voltaren);
- usein ja pitkään jatkunut antibioottihoito;
- tartuntataudit (tuberkuloosi, kuppa, malaria, hepatiitti B ja C, ihmisen immuunikatovirus);
- allergiset prosessit;
- autoimmuuniprosessit;
- hormonaaliset sairaudet (kilpirauhasen sairaus, diabetes jne.).
Synnyssä
Nykyään on olemassa useita teorioita, jotka oletettavasti selittävät nefroottisen oirekompleksin kehittymistä. Immunologista käsitystä sairaudesta pidetään uskottavimpana. Todisteena siitä on patologian yleinen kehittyminen ihmisillä, joilla on allergisia ja autoimmuuniprosesseja kehossaan. Tätä teoriaa vahvistaa myös korkea onnistuneiden hoitojen prosenttiosuus immunosuppressanttien avulla. Nefroottisen oireyhtymän kehittymisen aikana vereen muodostuu immuunikomplekseja, jotka ovat seurausta sisäisten ja ulkoisten antigeenien ja vasta-aineiden välisestä suhteesta.
Muodostuneet immuunikompleksit pystyvät laskeutumaan munuaisten sisään, mikä aiheuttaa vasteen tulehdusprosessiin. Glomerulien kapillaariverkostossa esiintyy mikrokiertohäiriöitä, ja verisuonten sisällä oleva hyytyminen lisääntyy.
Glomerulaarinen suodatus heikkenee permeabiliteetin muutosten vuoksi. Tämän seurauksena proteiiniaineenvaihduntaprosessit häiriintyvät: proteiini pääsee virtsaan ja poistuu elimistöstä. Lisääntynyt proteiinin erittyminen aiheuttaa hypoproteinemiaa, hyperlipidemiaa jne.
Nefroottisessa oireyhtymässä myös elimen ulkonäkö muuttuu: munuaisen tilavuus kasvaa, medulla muuttaa väriä ja muuttuu punertavaksi, ja aivokuori muuttuu harmahtavaksi.
Patofysiologia
Proteiinin erittyminen virtsaan tapahtuu kapillaariverkon endoteelisoluihin, glomerulaariseen tyvikalvoon, vaikuttavien häiriöiden seurauksena - eli rakenteisiin, jotka normaalisti suodattavat plasman proteiinia selektiivisesti, tiukasti tietyn tilavuuden ja massan mukaan.
Primaarisissa glomerulaarisissa vaurioissa näiden rakenteiden vaurioitumisprosessi on huonosti ymmärretty. Oletettavasti T-lymfosyytit alkavat erittää liikaa verenkierrossa olevaa permeabiliteettitekijää tai tukahduttaa estävän permeabiliteettitekijän tuotannon reagoimalla määrittelemättömien immunogeenien ja sytokiinien esiintymiseen. Muiden todennäköisten tekijöiden ohella ei voida sulkea pois raon glomerulaarisen diafragman muodostavien proteiinien perinnöllisiä poikkeavuuksia.
Oireet nefroottinen oireyhtymä
Kliiniset oireet riippuvat pitkälti patologian taustalla olevasta syystä.
Ensimmäiset tärkeimmät oireet ovat turvotus, lisääntyvä anemia, yleinen terveydentilan heikkeneminen ja heikentynyt diureesi kohti oliguriaa.
Nefroottisen oireyhtymän yleiskuvaa edustavat seuraavat oireet:
- samea virtsa, sen päivittäisen tilavuuden jyrkkä lasku;
- vaihteleva turvotusaste, kohtalaisesta erittäin voimakkaaseen;
- voimien menetys, lisääntyvä väsymyksen tunne;
- ruokahaluttomuus, jano, kuiva iho ja limakalvot;
- harvoin (esimerkiksi askiteksen läsnä ollessa) – pahoinvointi, ripuli, vatsavaivat;
- usein kipua päässä, alaselässä;
- lihaskrampit ja kipu (pitkittynyt nefroottinen oireyhtymä);
- hengenahdistus (askiteksen ja/tai hydroperikardiitin vuoksi);
- apatia, liikkuvuuden puute;
- kalpea iho, ihon, kynsien, hiusten tilan heikkeneminen;
- lisääntynyt syke;
- paksun pinnoitteen ulkonäkö kielen pinnalla, vatsan koon kasvu;
- merkkejä lisääntyneestä veren hyytymisestä.
Nefroottinen oireyhtymä voi kehittyä eri tahtiin – sekä vähitellen että nopeasti. Lisäksi erotetaan toisistaan puhdas ja sekamuotoinen tauti. Ero on siinä, että lisäksi esiintyy korkeaa verenpainetta ja hematuriaa.
- Nefroottisessa oireyhtymässä esiintyvä turvotus voi ilmetä eri tavoin, mutta sitä on aina läsnä. Aluksi nestettä kertyy kasvojen kudoksiin – silmien alle, poskille, otsaan ja alaleukaan. Tätä oiretta kutsutaan "nefroottiseksi kasvoksi". Ajan myötä nesteen kertyminen leviää muihin kudoksiin – havaitaan raajojen ja alaselän turvotusta, kehittyy askites, hydroperikardium ja hydrothorax. Vaikeissa tapauksissa kehittyy anasarka – koko kehon turvotus.
Nefroottisessa oireyhtymässä turvotuksen mekanismi voi olla erilainen. Esimerkiksi turvotusta aiheuttaa usein veren natriumkloridin lisääntynyt pitoisuus. Kun kehossa on liikaa nestettä, kosteus alkaa tunkeutua verisuonen seinämän läpi viereisiin kudoksiin. Lisäksi nefroottiseen oireyhtymään liittyy lisääntynyt albumiinin menetys virtsan mukana, mikä johtaa onkoottisen paineen epätasapainoon. Tämän seurauksena kosteus tulee kudoksiin ulos entistä voimakkaammin.
- Oliguria nefroottisessa oireyhtymässä on vaarallinen, koska se voi aiheuttaa munuaisten vajaatoiminnan kaltaisen komplikaation kehittymisen. Potilailla päivittäinen virtsamäärä voi olla 700-800 ml tai jopa vähemmän. Samalla se sisältää huomattavasti enemmän proteiinia, lipidejä, patogeenisiä mikro-organismeja ja joskus vertakin (esimerkiksi glomerulonefriitissä ja systeemisessä lupus erythematosuksessa).
- Nefroottisessa oireyhtymässä askites havaitaan vakavan patologian taustalla. Nestettä kertyy paitsi kudoksiin, myös kehon onteloihin - erityisesti vatsaonteloon. Askitesin samanaikainen muodostuminen kosteuden kertymisen kanssa sydänpussin ja keuhkopussin onteloihin viittaa kehon diffuusin (laajalle levinneen) turvotuksen välittömään esiintymiseen. Tällaisessa tilanteessa puhutaan yleisen vesipöhön eli anasarkan kehittymisestä.
- Nefroottisessa oireyhtymässä valtimoverenpainetauti ei ole perus- tai pakollinen oire. Verenpaineindikaattorit voivat nousta nefroottisen oireyhtymän sekamuotoisessa kulussa - esimerkiksi glomerulonefriitissa tai systeemisissä sairauksissa.
Nefroottinen oireyhtymä aikuisilla
Aikuiset kärsivät nefroottisesta oireyhtymästä pääasiassa 30–40-vuotiailla. Sairaus havaitaan useimmiten aiemman glomerulonefriitin, pyelonefriitin, primaarisen amyloidoosin, hypernefroman tai raskauden aikaisen nefropatian seurauksena.
Toissijainen nefroottinen oireyhtymä ei liity suoraan munuaisvaurioon ja esiintyy kollageenien, reumaattisten patologioiden, kehon märkivien prosessien, tartuntatautien ja loisten vaikutuksesta.
Nefroottinen oireyhtymä kehittyy suunnilleen samalla taajuudella naisilla ja miehillä. Useimmissa tapauksissa tauti ilmenee yhden "skenaarion" mukaisesti, jonka johtava oire on proteinuria yli 3,0 g/vrk, joskus jopa 10–15 g tai enemmän. Jopa 85 % virtsaan erittyvästä proteiinista on albumiinia.
Hyperkolesterolemia voi myös saavuttaa maksimitason 26 mmol/litra tai enemmän. Lääketieteessä kuvataan kuitenkin myös tapauksia, joissa kolesterolitasot ovat olleet normaalin ylärajoissa.
Turvotuksen osalta tätä oiretta pidetään melko spesifisenä, koska sitä esiintyy useimmilla potilailla.
Nefroottinen oireyhtymä lapsilla
Nefroottinen oireyhtymä on valtaosalla lapsista idiopaattinen. Tämän minimaalisilla häiriöillä esiintyvän sairaustilan patogeneesiä ei ole vielä täysin tutkittu. Oletettavasti glomerulusten läpäisevyys plasman proteiinille lisääntyy verenkiertotekijöiden vaikutuksesta glomerulusten kapillaariverkostoon, mikä johtaa podosyyttien prosessojen välisten palleoiden vaurioitumiseen. Todennäköisesti aktiiviset T-tappajat erittävät lymfokiineja, jotka vaikuttavat glomerulusten tunkeutumiskykyyn plasman proteiineihin nähden, mikä johtaa proteinuriaan.
Ensimmäiset kliiniset oireet lapsilla ovat turvotus, joka voi ilmetä vähitellen tai voimakkaasti ja vaikuttaa yhä useampiin kudokseen.
Nefroottisen oireyhtymän ennuste lapsuudessa riippuu hoitovasteesta glukokortikosteroideilla ja immunosuppressanteilla. Steroidiherkässä nefroottisessa oireyhtymässä remissio saavutetaan 95 %:ssa tapauksista ilman munuaisten toiminnan heikkenemistä.
Steroidiresistentti variantti voi edetä kroonisen munuaisten vajaatoiminnan terminaalivaiheeseen (5–10 vuoden kuluessa).
Vaiheet
- Akuutille nefroottiselle oireyhtymälle on ominaista turvotus, jota esiintyy kasvoissa aamulla ja "laskee" alaraajoihin illalla. Myös sameutta ja virtsamäärän vähenemistä havaitaan. Potilaat valittavat heikkoutta, apatiaa ja päänsärkyä. Jos oireet eivät ilmene jyrkästi, vaan lisääntyvät vähitellen, he puhuvat taudin subakuutista kulusta.
- Krooninen nefroottinen oireyhtymä diagnosoidaan, kun patologian pääoireet ilmestyvät ja katoavat (yleensä eri aikavälein - eli pahenemisvaihe voi tapahtua muutaman kuukauden välein tai kuuden kuukauden kuluttua). Pahenemisvaiheen kliininen kuva muistuttaa akuutin nefroottisen oireyhtymän oireita. Säännöllisillä toistoilla puhutaan taudin siirtymisestä krooniseen uusiutuvaan muotoon.
Lomakkeet
Nefroottinen oireyhtymä jaetaan yleensä primaariseen ja sekundaariseen tyyppiin (olemme jo kirjoittaneet tästä edellä). On kuitenkin tarpeen kiinnittää huomiota muihin olemassa oleviin patologiatyyppeihin taudin yleisen ymmärryksen laajentamiseksi.
- Synnynnäinen nefroottinen oireyhtymä on sairaus, joka kehittyy lapsella ennen 3 kuukauden ikää. Synnynnäinen sairaus voi olla primaarinen (geneettisesti määräytyvä oireyhtymä) tai sekundaarinen (synnynnäisten sairauksien, kuten sytomegaloviruksen, toksoplasmoosin, kupan, tuberkuloosin, HIV:n tai munuaislaskimotromboosin taustalla). Primaarinen oireyhtymä on autosomaalisesti peittyvästi periytyvä perinnöllinen sairaus, joka ilmenee kirjaimellisesti vauvan ensimmäisestä elinpäivästä lähtien. Vaikeassa proteinuriassa ja munuaisten vajaatoiminnan kehittymisessä on suuri kuolleisuuden riski - muutaman kuukauden kuluessa.
- Idiopaattinen nefroottinen oireyhtymä on patologia, joka diagnosoidaan lapsilla 90 %:ssa tapauksista. Idiopaattista patologiaa on useita histologisia muotoja: minimaalisen muutoksen tauti, mesangiaalisen proliferaation ja fokaalisen segmentaalisen glomeruloskleroosin oireyhtymä. Minimaalisen muutoksen tauti päättyy potilaiden täydelliseen toipumiseen 95 %:ssa tapauksista. Mesangiaalisen proliferaation yhteydessä mesangiaalisolujen ja matriisin diffuusia proliferaatiota esiintyy 5 %:ssa tapauksista. Sama havaitaan fokaalisen segmentaalisen glomeruloskleroosin yhteydessä, mutta kuvaa täydentää myös segmenttisen kudoksen arpeutuminen. Idiopaattinen nefroottinen oireyhtymä esiintyy missä tahansa iässä, useimmiten 2–6 vuoden iässä. Lievä infektio tai lievä allergia tai jopa hyönteisen purema voi olla provosoiva tekijä.
- Nefroottinen oireyhtymä glomerulonefriitissä kehittyy noin 75 %:ssa tapauksista. Voidaan sanoa, että taudin kehittyminen on glomerulusten tulehduspatologian komplikaatio. Taudin kulun muunnelman mukaan erotetaan seuraavat:
- akuutti glomerulonefriitti nefroottisella oireyhtymällä (kesto alle kolme kuukautta);
- subakuutti glomerulonefriitti (kesto kolmesta kahteentoista kuukauteen);
- krooninen glomerulonefriitti nefroottisella oireyhtymällä (oireet lisääntyvät vuoden aikana, munuaisten vajaatoiminnan riski on suuri).
- Nefroottinen oireyhtymä amyloidoosissa on yksi systeemisen amyloidoosin ilmentymistä, jossa proteiini-hiilihydraattiaineenvaihdunta häiriintyy ja munuaiskudokseen kertyy amyloidia - monimutkaista polysakkaridi-proteiiniyhdistettä, joka aiheuttaa elimen toimintahäiriön. Amyloidoosin kulku liittyy aina nefroottisen oireyhtymän kehittymiseen, ja sen seurauksena munuaisten vajaatoiminta muuttuu krooniseksi.
- Nefroottinen edematoottinen oireyhtymä diagnosoidaan kolmen pakollisen komponentin läsnä ollessa: muutokset verisuonten seinämien läpäisevyydessä, natriumin kertymisessä ja veren onkoottisen paineen laskussa. Tällaisen oireyhtymän patogeneesi määräytyy natrium-vesi-homeostaasin ylläpitoa säätelevien eri kehon järjestelmien aktiivisuuden suhteen perusteella.
- Suomalaistyyppinen nefroottinen oireyhtymä on autosomaalinen peittyvästi periytyvä synnynnäinen sairaus, joka havaitaan vastasyntyneestä kolmeen kuukauteen. Histologiassa näkyy nefronin proksimaalisten osien selkeitä ketjulaajentumia ja muita muutoksia, sekä useita suurentuneita glomeruleja ja sikiön glomeruleja. Tämän sairauden syynä on geenimutaatio (NPHS1-geeni). Termin käyttöä selittää taudin korkea esiintyvyys Suomessa.
- Täydellinen patologian tyyppi on ominaista tälle taudille tyypillisten oireiden täydellinen joukko. Epätäydelliseen nefroottiseen oireyhtymään liittyy tyypillisten oireiden puuttuminen - esimerkiksi lievällä turvotuksella diagnosoidaan voimakas proteinuria.
- Nefroottinen oireyhtymä diabeteksessa kehittyy diabeettisen nefropatian taustalla. Tätä patologista tilaa pidetään erittäin vaarallisena potilaalle ja se koostuu useista vaiheista: mikroalbuminuriasta, proteinuriasta ja kroonisen munuaisten vajaatoiminnan terminaalivaiheesta. Nefroottisen oirekompleksin kehittyminen tässä tapauksessa johtuu muutoksista ja häiriöistä, joita yleensä esiintyy diabeteksen pitkäaikaisen kulun aikana.
- Infantiili nefroottinen oireyhtymä on pediatrinen termi, joka tarkoittaa, että tauti esiintyy alle 1-vuotiaalla lapsella.
- SLE:hen liittyvä nefroottinen oireyhtymä johtuu niin kutsutun lupusnefriitin kehittymisestä, joka on yksi taudin vaarallisimmista ja ennusteellisesti tärkeimmistä ilmenemismuodoista. Taudin ilmenemismekanismi viittaa immuunikompleksivariantteihin. DNA:han ja muihin autovasta-aineisiin kohdistuvien vasta-aineiden sitoutuminen munuaisglomerulusten tyvikalvoon johtaa komplementin stimulaatioon ja tulehdusrakenteiden rekrytointiin glomeruluksiin.
- Nefroottinen oireyhtymä hematurialla ei kuulu taudin klassisen kulun muunnelmiin. Jos kivuliaaseen tilaan liittyy veren esiintyminen virtsassa, he puhuvat sekamuotoisesta patologiasta.
Nefroottinen oireyhtymä jaetaan steroidiherkkään ja steroidiresistenttiin muotoon riippuen siitä, miten elimistö reagoi yleisesti hyväksyttyyn prednisolonihoitoon.
Steroidiherkälle oireyhtymälle on ominaista remission alkaminen 2–4 viikon kuluessa (harvemmin 6–8 viikon kuluessa) hoidon aloittamisesta. Steroidiherkkä muoto puolestaan jaetaan alaluokkiin:
- ei-uusiutuva tyyppi (täydellinen pitkäaikainen remissio);
- harvoin toistuva tyyppi (relapseja esiintyy harvemmin kuin kaksi kertaa kuudessa kuukaudessa);
- usein toistuva tyyppi (relapseja esiintyy vähintään kaksi kertaa kuuden kuukauden aikana);
- steroidiriippuvainen nefroottinen oireyhtymä (taudin uusiutuminen havaitaan prednisolonin annoksen pienentämisen taustalla tai viimeistään kahden viikon kuluessa lääkkeen lopettamisesta);
- myöhäisherkkä variantti (remissio tapahtuu 8–12 viikkoa steroidien käytön aloittamisen jälkeen.
Steroidiresistentti nefroottinen oireyhtymä on taudin kulku, jossa elimistön vaste remission muodossa puuttuu kahden kuukauden prednisolonihoidon aikana.
Komplikaatiot ja seuraukset
Nefroottisessa oireyhtymässä kehossa esiintyy erilaisia patologisia muutoksia. Pitkäaikaisen olemassaolon aikana ne voivat johtaa negatiivisten seurausten kehittymiseen, esimerkiksi:
- Tarttuva komplikaatio on seurausta sekä heikentyneestä immuniteetista että organismin lisääntyneestä alttiudesta taudinaiheuttajille. Sairastumisriskiä lisäävät sellaiset tekijät kuin immunoglobuliinin menetys virtsan mukana, proteiinin puutos ja immunosuppressanttien käyttö. Tarttuva komplikaatio voi laukaista streptokokki- ja pneumokokki-infektiot sekä muut gram(-)bakteerit. Yleisimmin raportoituja sairauksia ovat keuhkokuume, sepsis ja vatsakalvontulehdus.
- Rasva-aineenvaihdunnan häiriöt, ateroskleroottiset muutokset, sydäninfarkti – näitä komplikaatioita yleensä laukaisee veren kolesterolipitoisuuden nousu, maksan proteiinisynteesin kiihtyminen ja lipaasipitoisuuden lasku veressä.
- Kalsiumin aineenvaihdunnan häiriöt puolestaan aiheuttavat luuntiheyden vähenemistä ja luurakenteen muutoksia, mikä on täynnä monia ongelmia. Oletettavasti tämän komplikaation laukaisee D-vitamiinia sitovan proteiinin menetys virtsassa, kalsiumin imeytymisen heikkeneminen sekä intensiivinen steroidihoito.
- Tromboottisia komplikaatioita diagnosoidaan usein nefroottista oireyhtymää sairastavilla potilailla. Lisääntynyt hyytyvyys selittyy antikoagulanttiproteiinien profibrinolysiinin ja antitrombiini III:n häviämisellä virtsassa. Samalla veren sakeuttamistekijöiden määrä lisääntyy. Tämän komplikaation välttämiseksi lääkärit suosittelevat antikoagulanttien käyttöä ensimmäisten kuuden kuukauden aikana nefroottisen patologian kehittymisestä.
- Verenkiertävän veren tilavuuden lasku tapahtuu hypoalbuminemian ja onkoottisen plasmanpaineen laskun taustalla. Komplikaatio kehittyy, kun seerumin albumiinipitoisuus laskee alle 1,5 g/dl.
Muiden harvinaisempien nefroottisen oireyhtymän seurausten joukossa voidaan erottaa verenpainetauti ja raudanpuuteanemia.
Nefroottisen oireyhtymän uusiutuminen voi kehittyä taudin steroidiriippuvaisessa muodossa. Taudin uusiutumisen estämiseksi potilaille tehdään yksityiskohtainen tutkimus ja he valitsevat huolellisesti hoidon ottaen huomioon kaikki käytettävissä olevat vaihtoehdot. Relapsien esiintymistiheys riippuu taudin vakavuudesta sekä potilaan yleisestä kunnosta.
Diagnostiikka nefroottinen oireyhtymä
Nefroottisen oireyhtymän tärkeimmät diagnostiset kriteerit ovat kliiniset ja laboratoriotestitiedot:
- vaikean proteinurian indikaattoreiden esiintyminen (yli 3 g/vrk aikuisilla, yli 50 mg/kg/vrk lapsilla);
- alle 30 g/l:n hypoalbuminemia sekä dysproteinemia;
- vaihtelevat turvotusasteet (suhteellisen lievästä turvotuksesta anasarkaan);
- hyperlipidemian ja dyslipidemian esiintyminen;
- aktiiviset hyytymistekijät;
- Fosforin ja kalsiumin aineenvaihdunnan häiriintyminen.
Myös kuulustelut, tutkimukset ja instrumentaalinen diagnostiikka ovat pakollisia ja informatiivisia. Jo tutkimuksen aikana lääkäri voi huomata yleistynyttä turvotusta, ihon kuivumista, plakin esiintymistä kielellä, positiivisen Pasternatsky-oireen.
Lääkärintarkastuksen lisäksi seuraavan vaiheen tulisi olla diagnostiset toimenpiteet - sekä laboratorio- että instrumentaaliset.
Laboratoriotestit sisältävät pakollisen veri- ja virtsanäytteenoton:
Täydellinen verenkuva nefroottista oireyhtymää varten |
Taudille on ominaista verihiutaleiden, leukosyyttien ja ESR:n lisääntyminen sekä hemoglobiinin lasku. |
Biokemiallinen verikoe nefroottisen oireyhtymän varalta |
Proteiiniaineenvaihdunnan laatua kuvaavat hypoproteinemia, hypoalbuminemia ja α-globuliinien määrän lisääntyminen. Lisäksi havaitaan kolesterolin ja triglyseridien määrän nousua. Munuaisten vajaatoimintaan viittaavat kohonneet urea-, virtsahappo- ja kreatiniinipitoisuudet. Jos nefroottisen oireyhtymän taustalla on glomerulonefriitti, lääkäri kiinnittää huomiota tulehdusprosessin merkkeihin (kohonnut C-reaktiivinen proteiini, kohonneet seromukoiditasot, hyperfibrinogenemia). |
Immunologinen verikoe |
Mahdollistaa T- ja B-lymfosyyttien, immuunikompleksien ja lupus-solujen läsnäolon määrittämisen verenkierrossa. |
Nefroottisessa oireyhtymässä esiintyvä hyperlipidemia voi olla ensimmäinen merkki munuaisten vajaatoiminnan kehittymisestä, mutta ei aina: joskus se viittaa yksinkertaisesti ateroskleroosin esiintymiseen tai tiettyihin potilaan ravitsemukseen liittyviin ongelmiin. Erityisillä laboratoriotutkimuksilla voidaan havaita lipideihin kuuluvia fraktioita. Puhumme matalatiheyksisistä lipoproteiineista, korkeatiheyksisistä lipoproteiineista, kokonaiskolesterolista ja triglyseridi-indeksistä.
Nefroottisessa oireyhtymässä hyperkolesterolemia on toissijainen sairaus. Terveellä henkilöllä kohonneet kolesterolitasot määritellään arvoiksi > 3,0 mmol/l (115 mg/dl). ESC/EAS-ohjeiden mukaan ei ole olemassa kolesterolitasoa koskevia ohjeita, jotka määrittäisivät hyperkolesterolemian. Siksi LDL-kolesterolitasoja on viisi tiettyä vaihteluväliä, jotka määräävät hoitostrategian.
Yleinen virtsa-analyysi |
Taudille on ominaista sylindruria, hyperproteinuria. Punasoluja voi esiintyä virtsassa, ominaispaino kasvaa. |
Virtsan bakteriologinen tutkimus |
Auttaa tunnistamaan virtsasta löytyviä bakteereja (bakteriurian läsnä ollessa). |
Testi Nechiporenkon mukaan |
Sylinterien, leukosyyttien ja punasolujen pitoisuuden kasvu havaitaan. |
Zimnitsky-testi |
Mahdollistaa nefroottiselle oirekompleksille ominaisen hyperisostenurian ja oligurian määrittämisen. |
Rehberg-Tareev-testi |
Oliguriaa ja heikentynyttä glomerulaarista suodatusta havaitaan. |
Proteinuria määritetään yleisessä virtsanäytteessä: proteiinin määrä on yleensä yli 3,5 g/vrk. Virtsa on sameaa, mikä toimii lisätodisteena proteiinin, patogeenisten mikro-organismien, rasvojen ja liman esiintymisestä.
Instrumentaalinen diagnostiikka sisältää:
Munuaisbiopsia |
Se suoritetaan ottamalla elinkudosta mikroskopiaa varten. Tämän toimenpiteen avulla voidaan karakterisoida munuaisvaurioita. |
Munuaisten ultraäänitutkimus |
Auttaa tutkimaan elinten rakennetta, kokoja, sijaintia, munuaisten muotoa, määrittämään kasvainten ja kystojen esiintymisen. Nefroottista oireyhtymää ultraäänellä kuvaa myös askites. |
Keuhkojen röntgenkuvaus |
Häiriöt koostuvat patologisista muutoksista keuhkojärjestelmässä ja välikarsinassa. |
Dynaaminen skintigrafia |
Voit arvioida virtsanesteen virtausta munuaisista virtsanjohtimien kautta virtsarakkoon. |
Urografia |
Radiologinen toimenpide, joka perustuu munuaisten kykyyn erittää erityisiä varjoaineita niiden antamisen jälkeen elimistöön. Nefroottisen oireyhtymän radiologiset merkit voivat ilmetä häiriöiden polymorfismina ja epäsymmetrisinä muotoina, jotka riippuvat elinten tulehdus- ja skleroottisten prosessien suhteesta. |
Elektrokardiografia |
Se suoritetaan arvioimaan elektrolyyttihäiriöitä kehossa nefroottisen patologian yhteydessä. |
Differentiaalinen diagnoosi
Eri glomerulopatiat erotetaan toisistaan, jotka puolestaan voivat aiheuttaa taudin kehittymisen:
- Minimaalisen muutoksen tauti (lipoidinefroosi) on yleisin idiopaattisen nefroottisen oireyhtymän taustalla oleva syy pediatrisilla tutkimuksilla;
- fokaalinen segmentaalinen glomeruloskleroosi on harvinainen steroidiresistentti nefroottinen oireyhtymä;
- glomerulonefriitti (mukaan lukien taudin membranoproliferatiivinen muoto);
- kalvomainen ja IgA-nefropatia.
Akuutille pyelonefriitille on ominaista äkillinen lämpötilan nousu 38–39 °C:een, äkillinen heikkous, pahoinvointi ja turvotus. Sylindruriaa, proteinuriaa ja erytrosyturiaa ei pidetä pyelonefriitille ominaisina oireina, ja siksi ne ovat ensimmäisiä erotusdiagnostiikan merkkeinä.
Akuutti munuaisten vajaatoiminta voi kehittyä nefroottisen oireyhtymän komplikaationa. Siksi on erittäin tärkeää havaita tilan heikkeneminen ajoissa ja tarjota potilaalle asianmukaista lääketieteellistä hoitoa. ARF:n ensimmäiselle kehitysvaiheelle on ominaista sydämen sykkeen nousu, verenpaineen lasku, vilunväristykset ja ruumiinlämmön nousu. 1-2 päivän kuluttua havaitaan oligoanutriaa, pahoinvointia ja oksentelua. Myös hengityksessä on ammoniakin haju.
Krooninen munuaisten vajaatoiminta on seurausta taudin akuutin kulun seurauksena, ja siihen liittyy munuaiskudoksen asteittainen nekroosi. Typen aineenvaihduntatuotteiden määrä veressä kasvaa, iho kuivuu ja muuttuu kellertäväksi. Potilaan immuniteetti heikkenee jyrkästi: tyypillisiä ovat usein esiintyvät akuutit hengitystieinfektiot, tonsilliitti ja nielutulehdus. Tauti etenee ajoittain tilan paranemisen ja heikkenemisen myötä.
Nefroottisen ja nefriittisen oireyhtymän väliset erot
On olemassa kaksi oireyhtymää, joiden nimet sekoitetaan usein: nämä ovat kuitenkin kaksi täysin erilaista sairautta, jotka kehittyvät munuaisten glomerulusten tulehdusprosessin taustalla. Nefriittinen oireyhtymä johtuu yleensä glomerulusten autoimmuunirakenteellisesta vauriosta. Tähän tilaan liittyy aina verenpaineen nousu sekä virtsatiesairauksien merkkejä (virtsatieoireyhtymälle on ominaista erytrokyturia, proteinuria jopa 3,0-3,5 g/l, leukosyturia, sylindruria). Turvotus ei ole välttämätöntä, kuten nefroottisessa oireyhtymässä, mutta sitä voi esiintyä - silmäluomien, kyynärvarsien tai sormien lievänä turvotuksena.
Nefriittisessä variantissa turvotus ei johdu proteiinin puutteesta, vaan natriumin kertymisestä verenkiertoon.
Kuka ottaa yhteyttä?
Hoito nefroottinen oireyhtymä
Nefrologi hoitaa munuaissairauksia ja nefroottista oireyhtymää sairastavia potilaita. Yleensä potilaat otetaan sairaalaan sairauden syyn selvittämiseksi, ensiavun antamiseksi ja myös komplikaatioiden ilmetessä.
Nefroottisen oireyhtymän hoidon kliiniset ohjeet
Nefroottinen oireyhtymä on oireiden ja kliinisten löydösten kokonaisuus, joka liittyy yleensä munuaissairauteen ja johtaa proteiinin hukkaan virtsassa ja turvotukseen. Nefroottisen oireyhtymän hoito vaatii tiivistä lääkärin valvontaa ja voi sisältää seuraavat kliiniset ohjeet:
- Taustalla olevan sairauden tunnistaminen ja hoito: Nefroottinen oireyhtymä voi johtua useista munuaissairauksista, kuten minimaalimuutosmunuaissairaudesta, diabeteksesta, nefropatiasta, johon liittyy diffuuseja muutoksia tyvikalvon kalvoissa, ja muista. On tärkeää tunnistaa taustalla oleva sairaus ja hoitaa sitä sen luonteen mukaisesti.
- Verenpaineen hallinta: Useimmilla nefroottista oireyhtymää sairastavilla potilailla voi olla kohonnut verenpaine. Verenpaineen hallinta ja tarvittaessa hoito voivat auttaa vähentämään proteiinin menetystä ja suojaamaan munuaisia.
- Turvotuksen hoito: Turvotus on yleinen nefroottisen oireyhtymän oire. Turvotuksen hoitoon voi kuulua suolan saannin rajoittaminen, diureettien käyttö ja ruokavalion proteiinipitoisuuksien hallinta.
- Dyslipidemian korjaus: Monilla nefroottista oireyhtymää sairastavilla potilailla on korkeat kolesteroli- ja triglyseridipitoisuudet veressä. Hyperlipidemian hoito voi olla tarpeen sydän- ja verisuonitautien riskin vähentämiseksi.
- Tromboosin ehkäisy: Nefroottista oireyhtymää sairastavilla potilailla on suurentunut veritulppien kehittymisen riski. Lääkärisi voi määrätä antikoagulantteja tai verihiutaleiden vastaisia lääkkeitä tromboosin ehkäisemiseksi.
- Tukeva hoito: Joissakin tapauksissa voidaan tarvita tukevaa hoitoa, mukaan lukien proteiini (albumiini) korvaushoito tai immuunimodulaattorit.
- Säännöllinen lääkärin seuranta: Nefroottista oireyhtymää sairastavien potilaiden munuaisten tilan ja hoidon tehokkuuden on oltava lääkärin säännöllisessä tutkimuksessa ja seurannassa.
Kuten minkä tahansa sairauden kohdalla, nefroottisen oireyhtymän hoidon tulee tapahtua pätevän terveydenhuollon ammattilaisen valvonnassa, joka voi räätälöidä hoidon kunkin potilaan yksilöllisiin tarpeisiin.
Ennaltaehkäisy
Nefroottisen sairauden kehittymisen estämiseksi sinun tulee yrittää noudattaa näitä sääntöjä:
- On tärkeää ylläpitää optimaalista nesteen saantia. Voit juoda tavallista puhdasta vettä, vihreää teetä, kuivattujen hedelmien tai marjojen kompottia, karpalo- tai puolukkamehua. Liian vähäinen nesteen saanti voi johtaa bakteerien "kiinnittymiseen" virtsateihin sekä munuaiskivien muodostumiseen.
- On suositeltavaa juoda säännöllisesti yrttiteetä, joka perustuu "munuaisyrtteihin": persiljaan, sianpuolukkaan, puolukanlehtiin, sianpuolukkaan.
- Sopivana vuodenaikana on tarpeen kiinnittää riittävästi huomiota koivunmahlan, marjojen, vihannesten ja hedelmien (omenat, kurkut, kesäkurpitsat, vesimelonit) kulutukseen.
- Jotkut dieetit, erityisesti tiukat monodieetit, voivat häiritä munuaisten normaalia toimintaa. Munuaiset tarvitsevat sekä nestettä että ruokaa säännöllisesti.
- Hypodynamia on haitallista munuaisille. Siksi sinun on elättävä aktiivista elämäntapaa aina kun mahdollista: kävele, ui, tanssi, pyöräile jne.
Munuaisongelmien ensimmäisistä merkeistä on otettava yhteyttä lääkäriin: et voi itsehoitoa (etenkin antibakteeristen ja muiden voimakkaiden lääkkeiden kanssa). Väärä hoito voi johtaa vakavien komplikaatioiden kehittymiseen, jotka usein jäävät ihmisen elämään.
Ennuste
Nefroottisen oireyhtymän ennuste voi vaihdella taudin etiologiasta riippuen. Täydellistä toipumista voidaan toivoa, jos oireyhtymä oli seurausta parannettavasta sairaudesta (esimerkiksi tartuntataudista, kasvainprosessista, lääkemyrkytyksestä). Tämä havaitaan noin joka toisella lapsella, mutta aikuisilla - paljon harvemmin.
Suhteellisen suotuisasta ennusteesta voidaan keskustella, jos nefroottisen taudin tietty tapaus soveltuu hormonihoitoon tai immunosuppressiivisiin tiloihin. Joillakin potilailla patologian relapsien spontaani katoaminen havaitaan viiden vuoden aikana.
Autoimmuunisairauksissa käytetään pääasiassa palliatiivista hoitoa. Diabeettinen nefroottinen oireyhtymä saavuttaa usein lopullisen hoitotuloksensa 4–5 vuodessa.
Minkä tahansa potilaan ennuste voi muuttua tartuntatautien vaikutuksesta, kohonneen verenpaineen ja verisuonitromboosin taustalla.
Munuaisten vajaatoiminnan monimutkaisemmalla nefroottisella oireyhtymällä on epäsuotuisin kulku: viimeinen vaihe voi tapahtua kahden vuoden kuluessa.


 [
[