Krooninen odontogeeninen osteomyeliitti
Viimeksi tarkistettu: 07.06.2024

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
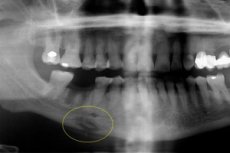
Monimutkaisen akuutin osteomyeliitin seurauksesta voi tulla krooninen odontogeeninen osteomyeliitti - vakava hammaspatologia, joka kulkee märkivällä tulehduksellisella reaktiolla ja märjentävien massojen kertymisellä luukudoksen onteloihin. Vaikuttaa luuhun, luuytimeen sekä ympäröiviin pehmytkudoksiin kehon aikaisemman herkistymisen taustalla. Taudilla on tietysti erilaisia variantteja, sen diagnostisia ja terapeuttisia piirteitä. [1]
Epidemiologia
Lapsuudessa krooninen odontogeeninen osteomyelitis johtuu pääasiassa pakollisista anaerobisista ja facustatiivisista ja anaerobisista mikro-organismeista. Nukuttavan mikroflooran koostumus riippuu potilaan iästä. Siten, mitä vanhempi potilas, sitä suurempi assosiaatioiden ja tiukkojen anaerobien lukumäärästä voidaan keskustella.
On todettu, että odontogeenisessä osteomyeliitissa mikroflooraa edustaa usein keskimäärin viisi tai kuusi aerobisia ja anaerobisia mikro-organismeja tai enemmän.
Krooninen odontogeeninen osteomyeliitti ei ole harvinainen tila hammaskirurgien käytännössä. Se esiintyy yhtä usein kuin leuan periostiitti tai krooninen periodontiitti. Kaikista osteomyeliitin tapauksista odontogeenisen patologisen prosessin osuuteen on noin 30%. Tauti esiintyy useammin nuorilla ja keski-ikäisillä ihmisillä (sairaiden keski-ikä on 25–35 vuotta). Miehet ovat jonkin verran useammin sairaita kuin naiset. Useimmissa tapauksissa alaleuka vaikuttaa.
Syyt krooninen odontogeeninen osteomyeliitti.
Kroonisen odontogeenisen osteomyeliitin ensisijainen syy on todella akuutti osteomyeliitti, jota ei ole hoidettu tai sitä hoidettiin väärin tai puutteellisesti. Akuutti patologia puolestaan voi kehittyä useiden syiden seurauksena, jotka liittyvät läheisesti taudinaiheuttajien pääsyyn luukudokseen verenkiertoelimen läpi. "Syylliset" tulee useammin bakteereja, harvemmin - viruksia ja sieni-infektiota.
Luun tartunta tapahtuu seuraavien tekijöiden vuoksi:
- Hammasvallan, karioisten hampaiden, muiden hammaspatologian, mukaan lukien parodontiitti, periostiitti, granulooma jne.;
- Sepsis, baktereemia;
- Kaikki kehon akuuttit ja krooniset tartuntataudit;
- Suuhygienian puute tai hygieniasääntöjen riittämättömästi huolellinen noudattaminen;
- Kasvojen kiehuu;
- Puurin otitis-väliaineet, tonsilliitti;
- Tulirokko;
- Napanuoran tulehdukselliset reaktiot (märkän-septiset komplikaatiot);
- Kurkkumätä.
Lapsuudessa syyt ovat usein erityisiä, koska ne liittyvät lapsen kehon anatomisiin ja toiminnallisiin piirteisiin. Siten seuraavat yleisimmät "lastenlääketieteelliset" syyt:
- Aktiivinen luun kasvu;
- Vauvan hampaiden muutos ja pysyvien molaarien muodostuminen;
- Maxillofaciaalisen rakenteen muutos;
- Ohenevat hammaslevyt ja leveät putkimaiset tilat;
- Laaja kapillaariverkko;
- Epätäydellinen immuunijärjestelmä, liiallinen herkkyys patologisille patogeeneille.
Odontogeeninen osteomyeliitti tapahtuu, kun taudinaiheuttajat saapuvat sairaita hampaita tai muita hampaiden tarttuvia polttoja. [2]
Riskitekijät
- Leuan rakenteen fysiologiset ja anatomiset piirteet:
- Luujärjestelmän aktiivinen kasvu;
- Muutokset lehtipuiden hampaiden korvaamisessa;
- Laajennetut haversian-kanavat;
- Luun herkkä trabekulae;
- Infektio-viallinen myeloidinen luuydin;
- Laaja veri ja imusolmukkeet.
- Heikot epäspesifiset puolustukset, joita väsymys, stressi, hypotermia, tartuntataudit (ARVI, adenovirus jne.), Vähenee, heikentävät vammoja, muita patologisia tiloja.
- Immunopatologiat, sekä synnynnäiset että hankitut, liittyvät diabetekseen mellitukseen, hemopatologioihin jne.
- Yleiset immunologiset häiriöt, pitkäaikainen olemassa oleva odontogeeninen patologia, epäsuotuisat muutokset luuytimen kudoksissa ja verisuonissa.
Synnyssä
Tähän päivään mennessä tiedetään seuraavat patogeneettiset versiot kroonisen odontogeenisen osteomyeliitin kehityksestä:
- BOBROV-LEXER-tarttuva-embolinen versio: tulehduksellinen luureaktio kehittyy tartunta-aineen embolisen kuljetuksen vuoksi tukkeutumalla kapillaarisuonien loppusegmenteissä tai kun ne ovat tromboituja. Verenvirtaushäiriö ja virheellinen luun trofismi johtaa luun nekroosiin, ja sitä seuraava infektio edellyttää märkivän tulehduksen kehitystä.
- Dr. S. Derijanovin versio allergisesta ilmastoinnista: luun väheneminen tapahtuu uudelleen muodostettujen autoimmuunirungojen myrkyllisistä vaikutuksista vasteena "vieraiden" proteiinien toistuvalle tunkeutumiselle.
- Tulehduksellinen reaktio ulottuu periodontaalisten rajojen ulkopuolelle, ja tartunta-aineiden ensisijaisesta lähteestä ja pinta-alasta tulee pehmytkudoksen tai kovan kudoksen hammasrakenteiden ja periodontiumin aikaisempi patologia.
- Periosteumin ja luun uudistumisprosessit akuutissa osteomyeliitissa puuttuvat tai riittämättömästi ilmenevät, mikä johtaa luun tuhoamisen hallintaan ja seuraavien tuhoisten polttojen muodostumiseen.
Oireet krooninen odontogeeninen osteomyeliitti.
Siitä hetkestä lähtien, kun infektio tulee luukudokseen ensimmäisten patologisten oireiden ulkonäköön, voi viedä kauan. Aluksi potilas alkaa kokea epämukavuutta pureskellessaan ruokaa - ja rauhallisessa tilassa. Periostiitti alkaa kehittyä. Tulehduksellisten ilmiöiden lisääntyessä kliininen kuva laajenee:
- Kivun oireyhtymä kasvaa, korvaan, temppeliin on säteilytetty;
- Suukudokset turpoaa, ikenet muuttuvat tuskallisiksi;
- Tulehtuneella puolella olevat hampaat muuttuvat patologisesti liikkuviksi;
- Vaikeuksia pureskelua ja nielemistä ruokaa;
- Mandibulaarisessa odontogeenisessä osteomyeliitissa leuka-alue on tunnoton;
- Siellä on huono hengitys;
- Puheesteet;
- Alueelliset imusolmukkeet ovat laajentuneet;
- Muuttaa kasvojen pyöreyttä.
Nukuttavan paiseen kehittyessä lämpötila nousee, muodostuu nyrkkikanava, jonka kautta märkivät massat virtaavat ulospäin.
Akuutin ajanjakson jälkeen (noin 2 viikkoa) patologia kulkee subakuuttiseen vaiheeseen: Puurin massa tulee ulos fistulin kautta, turvotus lakkaa, kipu lakkaa, mutta pureskeluongelmat jäävät, hampaat ovat edelleen löysät (voivat myös pudota). Sitten muodostettiin suoraan odontogeenisen osteomyeliitin krooninen kulku. Kliinisestä kuvasta tulee hitaampaa, useita viikkoja on kudoksen hylkääminen. Jonkin ajan kuluttua nekrotisoidut kudokset yhdessä männän kanssa tulevat esiin nyrkkikanavan läpi tai havaitaan laajan paiseen kehitys. [3]
Ensinnäkin, kroonisen odontogeenisen osteomyeliitin pahenemisessa on merkkejä yleisestä päihteestä:
- Kohonnut lämpötila;
- Yleinen heikkous, pahoinvointi, vilunväristykset;
- Dyspepsia;
- Potilas on passiivinen, iho on vaalea, yleinen tila on kohtalainen tai vaikea.
Ulkoisessa tutkimuksessa kasvojen epäsymmetria on huomionarvoista. Siellä on muftimainen tunkeutuminen, kärsimättömissä puolilla olevat hampaat ovat liikkuvia, limakalvon ekingivan ja siirtymäkauden taitoksen turvotus. Kudokset ovat hyperemisia, ieni on tuskallinen palpaatiossa.
Alueelliset imusolmukkeet ovat suurennettuja ja tuskallisia. Potilas ei voi avata suun tai avaa sen vaikeudella ja puutteellisesti. Suuontelosta on tupl-haju. [4]
Lasten krooninen odontogeeninen osteomyeliitti
Lapsuudessa odontogeenisen osteomyeliitin kurssin piirteet:
- Lasten prosessin kroonisuus on paljon harvempaa kuin aikuisilla potilailla;
- Kehittyy useammin komplikaatioita, kuten lymfadeniitti, flegmonit, paiseet;
- Jos patologinen prosessi leviää hampaiden alkeisuuksiin, voi esiintyä osittaista adentiaa;
- Patologia etuhampaissa ei ole yhtä vakava kuin molaareissa;
- Lasten odontogeeniselle osteomyeliitille on ominaista erityisen intensiivinen alku, tulehduksellisen vasteen nopea kehitys ja nopeampi toipuminen (toimitettu pätevä radikaali hoito);
- Sekoilakapselin muodostumista ei käytännössä ole.
Vaiheet
Kroonisen odontogeenisen osteomyeliitin kulku käy läpi kolme vaihetta:
- Ensimmäisessä vaiheessa akuutti oireiden laisku on myös lämpötilan indikaattorit stabiloituvat normaaliin, päihteiden merkit tasoitetaan. Jonkin aikaa tulehduksellisen reaktion alkamisen jälkeen havaitaan jonkin verran helpotusta: kipuoireyhtymä lakkaa häiritsemästä, potilaat palaavat käytännössä edelliseen elämäntapaan. Tällainen "tuska" voi kestää useita viikkoja. Samanaikaisesti luussa muodostuu onkalotilat, märkä massa fistulireikistä ei melkein tule ulos. Ulkoisessa tutkimuksessa turvotusta on läsnä vain pienessä määrin.
- Toisessa vaiheessa toistuva tulehdus kehittyy kuin akuutti odontogeenisen osteomyeliitin muoto, mutta lämpötila ei ylitä +38 ° C, kipu ei ole vakava ja päihteiden merkkejä ei välttämättä ole lainkaan. Fistulireiä tukkeutuu. Nukuinen massa leviää luun ja pehmytkudoksen rakenteisiin. On mahdollista kehittää komplikaatioita flegmonin tai paiseen muodossa. Niiden muodostuminen aiheuttaa vakavan kivun oireyhtymän ja kuumetta: tila normalisoituu vasta, kun mätä on toistuva läpimurto ulkopuolella.
- Kolmannelle vaiheelle on ominaista kärsivien luusarakenteiden muodonmuutos kroonisen odontogeenisen osteomyeliitin toistumisen taustalla. Ulkoisesti kaarevuus ja muutokset luun ja koko kasvojen koko on havaittavissa.
Lomakkeet
Kliinisestä ja radiologisesta kuvasta riippuen seuraavat kroonisen odontogeenisen osteomyeliitin muodot erottuvat:
- Tuhoisa;
- Tuottava;
- Tuhoava tuottava muoto.
Kaikille kroonisen osteomyeliitin muodolle on pitkäaikainen kurssi ja säännölliset uusiutumiset, joten tauti vaatii pitkäaikaista hoitoa ja lääketieteellistä valvontaa.
Mitä tahansa taudin muodoista voidaan pitää epävakaana tilana, joka provosoivan tekijän (voimakas immuniteetin lasku virusinfektioiden, stressin, hypotermian jne.) Vaikutuksen perusteella ilmenee jälleen uusiutumisena.
- Kroonisen odontogeenisen osteomyeliitin tuhoisa variantti sisältää suuren osan luukuolesta. Limakalvojen tai ihon alueella ilmestyy nyrkkikanavat, joissa on ulkoneva rakeistus. Röntgenkuvat osoittavat luun hajoamista sekvestran muodostuessa.
- Tuhoavaa tuottavaa varianttia edeltää yleensä akuutti osteomyeliitti ja siellä on toissijainen immuunikatotila. Luukudoksen tuhoaminen ja palauttaminen tapahtuu tasapainossa. Luuaine sulautuu diffuusiin (pienet harvat polttoaineet ja pieni sekvestointi). Sekvestraatiokapselia ei ole määritelty.
- Tuottava variantti tunnetaan muuten hyperplastisena: se kehittyy lapsilla ja nuorilla aikuisilla kasvojen luun kehityksen aktiivisen ajanjakson aikana (noin 12-18-vuotiaita). Tällaiselle osteomyeliitille on ominaista erityisen pitkä kurssi ja usein uusiutuvat uusiutumiset (noin 7 kertaa vuodessa). Tämän odontogeenisten leesioiden muodon patogeneettiset indikaattorit: virulentit mikro-organismit ja kehon heikko immuunivaste. Infektion toissijaiset polttoaineet edustavat yleensä tartunnan saaneet hampaat ja kuolleiden hampaiden alkiot. Radiografia paljastaa periosteaalisen luukudoksen voimakkaan kerroksen, jolla on pieni trabekulaarinen kuvio ja pieni fokuskleroosi.
Patologisen prosessin lokalisoinnista riippuen erotetaan odontogeeninen mandibulaarinen tai yläosaan osteomyeliitti.
- Alakalvojen krooninen odontogeeninen osteomyelitis leviää pääasiassa alveolaariseen luurankaan, joskus mandibulaariseen kehoon ja haaraan. Anatomisten ja rakenteellisten piirteiden vuoksi patologialla on vakava kurssi, muodostuu useita pieniä ja suuria sekvestraatioita (6-8 viikon kuluessa). Monilla potilailla tapahtuu tuhoavien muutosten seurauksena patologisia murtumia, jotka johtuvat jopa leuan vähäisestä pistoksesta.
- Krooniselle odontogeeniselle osteomyeliitille on ominaista nopeampi kehitys ja suhteellisen helppo kurssi, toisin kuin mandibulaariset vauriot. Sekvestraatioiden muodostuminen tapahtuu 3-4 viikon kuluessa. Hajapatologialle on ominaista tuhoisat muutokset yläosan sinus etuseinämässä, ja joskus prosessi leviää silmäontelon alaosaan.
Komplikaatiot ja seuraukset
Monissa tapauksissa edellyttäen, että potilas viitataan ajoissa maxillofacial-leikkauksen asiantuntijoille ja suunnitellut terapeuttiset toimenpiteet potilaat toipuu täysin.
Jos potilas hakee lääkärinhoitoa myöhässä tai saa riittämätöntä tai virheellistä hoitoa, haittavaikutusten ja komplikaatioiden todennäköisyys on lisääntynyt, kuten:
- Kroonisen odontogeenisen osteomyeliitin toistuminen (uudistaminen);
- Leuan ja kasvojen epämuodostumat;
- Patologiset murtumat (tapahtuu, kun tapahtuu pieni mekaaninen vaikutus, joka ei rikkoisi tervettä luuta);
- Kasvokudosten flegmonit ja paiseet;
- Verisuonitromboosi, kavernoosisen sinuksen tukkeutuminen;
- Välimerkin tulehdus.
Joitakin yleisimpiä komplikaatioita ovat:
- Sepsis - aktiivisen märkivän tulehduksellisen prosessin tulos - erityisen monimutkainen ja vaarallinen patologia;
- Puurin tartunnan leviäminen maxillofacial-tilassa, paiseiden ja flegmonien muodostuminen;
- Tulehduksellisten prosessien kehitys sinusissa;
- Kasvojen laskimo-alusten fletiisi;
- Lymfadeniitti;
- Temporomandibulaarisen nivelen tulehdukselliset vauriot, lihassolujen supistukset;
- Traumaattiset murtumat.
Suurin määrä komplikaatioita esiintyy lasten ja vanhusten potilailla. [5]
Diagnostiikka krooninen odontogeeninen osteomyeliitti.
Diagnostiset toimenpiteet epäillyssä kroonisessa odontogeenisessä osteomyeliitissa alkavat anamnesiksen keräämisellä ja potilaan tutkimuksella ja jatkavat radiografiaa.
Anamnesiksen kerääminen antaa sinun selvittää, onko henkilöllä ollut akuutti osteomyelitis (mahdollisesti etsimättä lääkärinhoitoa vai noudattamatta terapeuttisia perussuosituksia). Kummassakin tapauksessa suoritetaan potilaan täydellinen seurantatutkimus. [6]
Kroonisen odontogeenisen osteomyeliitin oire on yleensä laaja, joten pelkästään kliinisen kuvan perusteella on melkein mahdotonta tehdä diagnoosia. Potilas monissa tapauksissa pystyy avaamaan suun normaalisti, mutta joskus aukko on epätäydellinen, mikä johtuu tulehduksellisista muutoksista mastinen lihaksissa.
Imusolmukkeet ovat normaaleja tai hiukan suurennetut ja palpattorien tuskalliset.
Suuontelon tutkimus paljastaa tulehduksellisen turvotuksen, limakalvojen punoituksen, sairaan hampaan tai patologisesti muuttuneen onkalon aiemmin uutetun hampaan. Limakalvon tai ihon puolella on nyrkkikanavia, joiden kautta muodostetut sekvestraatiot tutkitaan.
Instrumentaalidiagnostiikkaa edustaa pääasiassa radiografia, magneettikarsonanssi tai tietokonetomografia. Sekvenssit ovat läsnä radiografissa: Ortopantomogrammi tai röntgenkuvaus on optimaalinen eteenpäin ja sivuttaisprojektioissa taudin havaitsemiseksi. Taudin tuottavassa kulussa sekvestointia ei määritetä, mutta kudoksen mineralisaation tilavuus kasvaa, mikä johtuu periosteaalireaktiosta. Ulkoisesti havaitaan kasvojen epäsymmetria ja lisääntynyt luun tilavuus.
Laboratoriokokeet määrätään osana yleisiä diagnostisia toimenpiteitä. Verianalyysi osoittaa tulehduksellisia merkkejä, virtsa-analyysiä - ei muutoksia. [7]
Differentiaalinen diagnoosi
Sairaudet, jotka vaativat differentiaalidiagnoosia |
Differentiaalidiagnoosin perusta |
Diagnostiset mittaukset ja arviointikriteerit |
Ihonalainen granulooma (odontogeeninen) |
Hitaassa odontogeeninen tulehduksellinen prosessi kasvojen ihonalaisessa kudoksessa. Ensisijainen tarttuva keskittyminen on sairas hammas, jonka tasolla muodostuu halkaisijaltaan pyöristetty kivuton tunkeutuminen 15 mm. Sen päällä oleva iho saa sinertävän mustan värin, suun ontelon sivulla on työntövoima, se voi tuntea submukousikerroksessa, joka alkaa vastaavasta hammasontelosta ja tunkeutumiseen asti. Ajoittain tunkeutumisen ja sen riippumattoman aukon muodostumisella on summaus fistulin muodostumisella: märkivän purkauksen määrä on pieni. Granulooman tila on täynnä hitaita rakeita. |
Röntgentutkimus suoritetaan - panoraama-, hammaslääketiede, sivuttaisprojektiossa. Mikroskopia paljastaa kypsyyden eri vaiheiden rakeistukset. |
Leuka-aktinomikoosi |
Toissijainen patologia liittyy spesifisen infektion leviämiseen pehmytkudoksesta tunkeutuneena leuan lähellä. Sisälleen tunkeutumisen rakenne on tiheä, useita nyrkkikanavia on mahdollista, josta mureneinen massa vapautuu. Aktinomikoosin ensisijaisella muodolla on monia samankaltaisuuksia hyperplastisen osteomyeliitin kanssa. |
Erittyneen massan mikroskooppinen tutkimus, ihokokeet aktinolysaatilla, immunokompetenttien solujen reaktion määrittäminen aktinolysaattiin. |
Leukaluut tuberkuloosi |
Tyypillisiä ovat hidas kurssi, terävä kipu, merkitty laajentuminen ja kivuliaat imusolmukkeet. Muita kasvojen luita voi olla mukana, ja tulehduksellisen reaktion alueelle muodostuu ominaisia "sisäänvedettyjä" arpia. |
Fluorografia (röntgen- tai CT-skannaus), Mantoux-testi (lapsilla), erikseen viljely, erityiset ihokokeet. |
Leuka-syfilis |
Patologia kehittyy luusarakenteiden gummoosin sulamisen vuoksi syfilis-tertiäärisessä vaiheessa. Nasaaliset luut, ylä- ja ylä- ja ylä- ja ylä- ja yläosan alveolaariset prosessit vaikuttavat useimmiten. Pehmentämisalueiden muodostuminen ja periostiitti (taudin muodosta riippuen) on tyypillinen. |
Käytetään serologisia diagnoosimenetelmiä. |
Hyvänlaatuiset kasvainprosessit (odontogeenisen kysta, osteoklastooma, eosinofiilinen granulooma, osteoidosteoma). |
Hyvänlaatuiset kasvaimet kasvavat usein kivuttomasti, akuutteja tulehduksellisia merkkejä ei ole. Määräaikainen väheneminen ja kasvatus kasvaimen tilavuudessa ei ole ominainen tällaisille patologioille. |
Röntgenkuva (panoraama, hammas, sivuttainen mandibulaarinen projektio), tietokonetomografia. Histologisen analyysin tulos on ratkaiseva. |
Ewingin sarkooma |
Patologialla on monia oireita, jotka ovat samanlaisia kuin krooninen osteomyeliitti. Ewingin sarkoomaa liittyy kuume, leukosytoosi, paikallinen luukipu, turvotus. Kasvaimen eteneminen on aluksi hidasta, sitten kiihdytetty jyrkästi. Sekvestraatioiden muodostuminen ei ole tyypillistä. |
Röntgensäteitä, tietokoneistettua tai magneettikuvausta, biopsiaa käytetään. Diagnoosi määritetään histologisen analyysin tuloksen perusteella. |
Hoito krooninen odontogeeninen osteomyeliitti.
Terapeuttiset toimenpiteet sisältävät seuraavat vaiheet:
- Kirurginen hoito:
- Fokushampaan poisto;
- Periostomy;
- Osteoperforation;
- Peri-mandibulaarisen märkivän tulehduksellisen painopisteen avaaminen.
- Konservatiivinen terapia:
- Antibioottihoito makrolideilla, jotka estävät 100%: n bakteroidien ja fusobacterium-kantojen, III-muodostumisen kefalosporiinien, estäjien suojaamien penisilliinien kasvua;
- Vankomysiinistä ja karbapeneemistä tulee varantolääkkeitä vaikeissa tilanteissa;
- Lääkkeiden ja immunokororektorien desensibilin ottaminen;
- Verisuonten ja tulehduksen vastainen hoito;
- Infuusio ja vitamiiniterapia.
Tehokkaan hoidon kriteerit ovat kivun puuttuminen vaurioituneella alueella, tulehduksellisten oireiden ja fistulan puuttuminen.
Mahdolliset lääkitysreseptit:
- Kefatsoliini 500-1000 mg, kefuroksimi 750-1500 mg metronidatsolilla 0,5% 100 ml;
- Ketoprofeeni 100 mg / 2 ml tai suun kautta 150 mg (pitkäaikainen versio on 100 mg), ibuprofeeni 100 mg / 5 ml tai suun kautta 600 mg;
- Hemostaattinen etamsilat 12,5% 2 ml laskimonsisäisesti tai lihaksensisäisesti.
Hoidon päätyttyä potilas rekisteröi ja havaitsee maxillofacial-leikkauksen asiantuntija (vierailut - kahdesti vuodessa). Seuranta radiografia tai panoraamatomografia on pakollinen, ja jos sitä ilmoitetaan, hammasproteesit suoritetaan. [8]
Ennaltaehkäisy
Kroonisen odontogeenisen osteomyeliitin kehittämisen estämiseksi on täysin mahdollista - esimerkiksi jos kuuntelet lääkäreiden neuvoja ja noudatat seuraavia suosituksia:
- Tarkkaile perusteellista suuhygieniaa, oikea-aikainen desinfiointi hammaslääketieteellisistä polttoaineista - erityisesti karies, sellpiitti ja parodontiitti;
- Ajankohtainen käy hammaslääkärillä, älä sivuuta taudin ensimmäisiä ilmenemismuotoja;
- Seurata koko kehon terveyttä;
- Seuraa tiukasti kaikkia lääkärin käskyjä, älä itsehoitoa.
Yleensä ehkäisy koostuu tekijöiden eliminoinnista, jotka voivat johtaa odontogeenisen osteomyeliitin kehittymiseen, samoin kuin tämän taudin hoidon rationaalisuuteen sen akuutista vaiheesta. On tärkeää lokalisoida märkivä tulehduksellinen prosessi mahdollisimman pian, estää luukudoksen nekroosia ja edelleen sekvestointia: Potilaan ensimmäisissä patologian merkkeissä tulisi sairaalahoidossa kirurgisessa potilaiden osastossa.
Ennuste
Valitettavasti tautia monimutkaistaa usein patologiset murtumat, ylä- ja yläosan ankyloosit, väärien nivelten muodostuminen ja mastical-lihaksen arpien supistukset. Patologian tuottavassa tyypissä munuaisten ja sydämen amyloidoosi voi kehittyä.
Ennusteen parantamiseksi on tärkeää etsiä lääketieteellistä apua ajoissa, puhdistaa kehon tarttuvat polttoaineet, vahvistaa immuniteettia, täytä huolellisesti kaikki lääkärin reseptit.
Tarjoa oikea-aikainen diagnoosi potilaan kroonisen odontogeenisen osteomyeliitin oikean hoidon oikea-aikainen diagnoosi useimmissa tapauksissa paranemisen päättyessä. Epäsuotuisa kulku, jolla on nouseva, nöyryyttävän tarttuvan reaktion leviäminen voi aiheuttaa aivokalvontulehduksen, enkefaliitin, aivojen paiseen kehittymisen. Laskevan leviämisen myötä on vaara kehittää keuhkojen paise, mediastiniitti, sepsis. Tällaiset komplikaatiot lisäävät merkittävästi kuoleman riskiä.
Kirjallisuus
Dmitrieva, L. A. Terapeuttinen stomatologia: Kansallinen opas / toimittanut L. A. Dmitrieva, Y. M. Maksimovskiy. - 2. painos. Moskova: Geotar-media, 2021.

