Imusolmukkeiden biopsia
Viimeksi tarkistettu: 07.06.2024

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
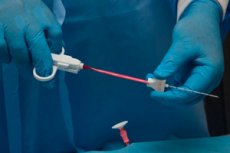
Suurentuneiden imusolmukkeiden syiden ymmärtämiseksi on tarpeen suorittaa useita diagnostisia testejä. Informatiivisin ja yleisin diagnoosimenetelmä on tällä hetkellä imusolmukkeiden biopsia. Tämä on menettely, jossa pala biomateriaalia otetaan pois lisätutkimuksia varten.
Ihmiskehossa imusolmukkeet toimivat eräänlaisina suodatusasemina, jotka houkuttelevat ja neutraloivat taudinaiheuttajia. Kun patogeenit pääsevät solmuun, sen lisääntyminen tapahtuu, mikä on ominaista myös tulehdusreaktioihin tai pahanlaatuisiin prosesseihin. Ymmärtää tarkalleen, mitä patologiaa esiintyy lymfaattisessa linkissä, ja suorittaa tällainen toimenpide biopsiana. [1]
Mitä eroa on LP:n ja imusolmukebiopsian välillä?
Histologinen analyysi on määrätty monien patologioiden diagnosointiin, koska se auttaa onnistuneesti määrittämään sairausprosessin tyypin, tunnistamaan sen vaiheen, erottamaan kasvaimen jne. Usein juuri tämän tutkimuksen avulla voidaan määrittää tarkasti diagnoosi ja määrätä oikea hoito. .
Imusolmukkeet edustavat elimistön immuunijärjestelmän tärkeimpiä linkkejä. Ne ovat tietyn kudoksen "varastoja", jotka varmistavat T- ja B-lymfosyyttien kypsymisen, muodostavat plasmasoluja, jotka tuottavat vasta-aineita, ja puhdistavat imusolmukkeet. Imusolmukkeissa suodatetaan bakteerit ja vieraat hiukkaset imusolmukkeiden mukana. Niiden ylimäärässä elimistön puolustusmekanismi aktivoituu, muodostuu immunoglobuliineja ja muodostuu solumuistia. Kaikki nämä reaktiot ovat olennainen osa immuniteettia, tartunta- ja pahanlaatuisten tekijöiden eliminaatiota.
Tällainen normin puolustus toimii aina, ja henkilö itse ei ehkä edes epäile, että hänen kehossaan on tällaisia reaktioita. Vain massiivisella hyökkäyksellä tai immuniteetin heikkenemisellä solmut voivat kasvaa ja kipu voi ilmaantua. Useimmilla potilailla kaikki kuitenkin palautuu normaaliksi muutaman päivän kuluttua.
Jos useita imusolmukkeiden ryhmiä suurennetaan kerralla, potilaan hyvinvointi heikkenee jyrkästi, kuume nousee, ilmenee muita kivuliaita merkkejä, niin tällaisessa tilanteessa tarvitaan diagnoosi, mukaan lukien biopsia tai imusolmukkeen punktointi. Usein näitä käsitteitä pidetään synonyymeinä, mutta näin ei ole.
Termiä "punktio" käytetään yleensä, kun viitataan pistokseen, joka sisältää nesteerityksen keräämisen solujen kanssa sytologista lisätutkimusta varten. Biopsiaan viitataan, kun suuri osa biomateriaalista poistetaan myöhempää histologista analyysiä varten.
Punktio on minimaalisesti invasiivinen hienoneulainen toimenpide, joka on käytännössä kivuton. Imusolmukebiopsia vaatii traumaattisemman toimenpiteen, usein käyttämällä skalpellia. On kuitenkin olemassa myös "punktiobiopsian" käsite, jossa solmu lävistetään paksummalla neulamaisella laitteella, joka mahdollistaa tarvittavan määrän kudosta näytteiden ottamisen.
Menettelyn tiedot
Lymfoproliferatiivisia ja pahanlaatuisia patologioita diagnosoitaessa on tärkeää paitsi vahvistaa diagnoosi morfologisesti, myös tarkentaa se sytologian ja histologian avulla. Tällaisia tietoja voidaan saada imusolmukkeen puhkaisulla ja biopsialla.
Punktiota käytetään indikatiivisena diagnostisena manipulaationa. Punktio ei sovellu lymfoproliferatiivisen patologian määrittämiseen: tarvitaan biopsia (joko leikkaus tai pistos) sekä biopsianäytteen sytologinen ja histologinen lisätutkimus.
Punktion merkkejä voivat olla:
- suurentunut yksittäinen imusolmuke, ilman muodostuneita konglomeraatteja ja ilman merkkejä lymfoproliferatiivisesta patologiasta;
- Ultraäänimerkit nestemassasta;
- Tarve poistaa biomateriaalia lisätutkimusta varten biopsian suorittamisen jälkeen.
Imusolmukebiopsia on kirurginen toimenpide, joka suoritetaan paikallispuudutuksessa tai yleispuudutuksessa. Toimenpiteen tuloksena imusolmukkeen partikkeli tai koko solmu saadaan lisätutkimuksia varten. Mikroskooppinen analyysi on avain tarkan ja oikean diagnoosin tekemiseen.
Biopsian perusaiheet ovat:
- suuret kasvaimen muodostumisen riskit kliinisen tiedon mukaan;
- epäselvää alkuperää oleva lymfadenopatia (kaikki diagnostiset menetelmät eivät auttaneet diagnoosin tekemisessä);
- suoritetun hoidon tehon puute.
On mahdotonta sanoa tarkalleen, minkä kokoisen imusolmukkeiden biopsia on pakollinen. Useimmat asiantuntijat uskovat kuitenkin, että imusolmuke, joka on suurempi kuin 30 mm ja joka ei liity infektioprosessiin, vaatii biopsian.
Joskus yksi biopsia ei riitä: potilaalle määrätään uusintatoimenpiteet. Tämä on mahdollista, jos edellisessä biopsiassa on löydetty useita histologisia muutoksia:
- imusolmukkeiden nekroosi;
- sinus histiosytoosi;
- skleroosi;
- parakortikaalinen vaste, jossa on suuri määrä makrofageja ja plasmasoluja.
Valmistautuminen
Valmisteleva vaihe ennen imusolmukebiopsiaa voi sisältää yleislääkärin, kirurgin, endokrinologin, anestesiologin, onkologin ja hematologin kuulemisen. On pakollista suorittaa yleinen ja biokemiallinen verikoe, veren hyytymisjärjestelmän tutkimus.
Ultraäänitutkimus määrätään patologisen fokuksen sijainnin selvittämiseksi.
Lääkäri keskustelee potilaan kanssa etukäteen:
- selventää allergiatilannetta;
- saa tietoa käyttämistäsi lääkkeistä;
- Naisilla se selventää kuukautiskierron vaihetta ja sulkee pois raskauden mahdollisuuden.
Jos potilas käyttää verenohennuslääkkeitä, ne lopetetaan 7-10 päivää ennen biopsiaa.
Jos toimenpide suoritetaan yleisanestesiassa, valmistelu on perusteellisempaa:
- ruoan ja veden nauttiminen on kielletty interventiopäivänä;
- Edellisenä iltana illallisen tulee olla mahdollisimman kevyt, ja sen tulee sisältää pääasiassa kasvipohjaista, helposti sulavaa ruokaa.
- 2-3 päivää ennen toimenpidettä ei pidä ottaa alkoholia, tupakointi ei ole toivottavaa;
- Aamulla ennen koepalatoimenpiteeseen menoa potilaan tulee käydä suihkussa ilman voiteita tai vartalovoiteita.
Tekniikka imusolmukkeiden biopsia
Matalien imusolmukkeiden biopsiat ovat yleensä lyhytkestoisia - monilla potilailla toimenpide suoritetaan noin 20 minuutissa. Yleensä käytetään paikallispuudutusta, vaikka pistosta pidetään yleensä kivuttomana. Jos ultraääniohjausta käytetään, lääkäri määrittää ultraäänianturin avulla kipeän rakenteen sijainnin, asettaa erityisen merkin, joka heijastuu monitoriin. Punktivyöhykkeen ihoa käsitellään antiseptisellä aineella ja sitten anestesialla tai tehdään anestesialääkkeen injektio. Potilas makaa sohvalla vaakatasossa tai on istuma-asennossa. Jos biopsia tehdään kaulan alueelle, se kiinnitetään erityisellä tavalla ja potilaalle kerrotaan tarpeesta olla väliaikaisesti tekemättä nielemisliikkeitä. Potilaan on pysyttävä täysin liikkumattomana biopsian aikana.
Kun tarvittava määrä biologista materiaalia on otettu, puhkaisualue käsitellään antiseptisella aineella. Saattaa olla suositeltavaa käyttää kylmää kuivaa pakkausta puolen tunnin ajan.
Potilasta ei tarvita pitkiä aikoja klinikalla tai sairaalahoitoa: hän voi mennä omatoimisesti kotiin, jos ei ole muuta syytä pitää häntä siellä. On tärkeää välttää fyysistä aktiivisuutta ensimmäistä kertaa toimenpiteen jälkeen.
Jos on tarpeen ottaa biopsia syvästä solmusta, voidaan tarvita yleisanestesia. Tällaisessa tilanteessa potilas ei mene kotiin diagnoosin jälkeen, vaan pysyy klinikalla - useista tunnista 1-2 päivään.
Avoin biopsia vaatii erityisen työkalusarjan: skalpellin lisäksi nämä ovat puristimet, koagulaatiolaite ja ompelumateriaalit. Tällainen interventio kestää jopa 60 minuuttia. Lääkäri valitsee tarvittavan imusolmukkeen biopsiaa varten, kiinnittää sen sormillaan ja tekee sitten 4-6 cm ihon viillon. Leikkaa ihonalaisen rasvakerroksen, irrottaa lihassyyt, hermoverkoston ja verisuonet. Jos yksi tai useampi solmu on poistettava biopsian aikana, kirurgi sidoi verisuonet alustavasti verenvuodon, imusolmukkeiden virtauksen ja kasvainsolujen leviämisen sulkemiseksi pois (jos kyseessä on pahanlaatuinen prosessi). Imusolmukkeiden poistamisen jälkeen lääkäri lähettää ne tutkimukseen, suorittaa jälleen haavan tarkistuksen, ompelee viillot. Joissakin tapauksissa jätetään tyhjennyslaite, joka poistetaan 24-48 tunnin kuluttua. Ompeleet poistetaan viikon sisällä.
Kuinka imusolmukkeiden biopsia suoritetaan?
Biopsian ottamisessa yhdessä tai toisessa imusolmukkeessa voi olla omat erityispiirteensä, jotka riippuvat rakenteen sijainnista, syvyydestä sekä elintärkeiden elinten ja suurten suonien läsnäolosta vaurioituneen linkin lähellä.
- Kaulan imusolmukkeiden biopsia voidaan tilata otolaryngologisten, hammasongelmien - yleisimpien lymfadenopatian syiden - vuoksi. Jos lymfadenopatian alkuperä on epäselvä, määrätään ensin ultraääni ja vasta sitten tarvittaessa biopsia. Imusolmukkeet suurenevat pahanlaatuisissa kasvaimissa, koska syöpäsolut tunkeutuvat yksittäisen alueen tyhjentäviin imusuoniin. Myöhemmin nämä solut asettuvat suodatussolmuihin etäpesäkkeinä ja alkavat kehittyä. Usein onkologiassa imusolmukkeiden vaurio tapahtuu "ketjussa", joka määritetään täydellisesti tunnustelulla. Kaulan biopsia voidaan tehdä neulanpistona materiaalin poiston kanssa ja kirurgisena pääsynä poistamalla linkki kokonaan histologista analyysiä varten.
- Sentinelliimusolmukebiopsia melanooman varalta tehdään samalla tavalla kuin rintasyövän biopsia. Jos on tietoa etäpesäkkeistä kaukaisiin elimiin ja imusolmukkeisiin, biopsiaa pidetään hyödyttömänä. Jos etäpesäkkeitä ei ole, sentinellisolmubiopsia on perusteltu. Se suoritetaan yleensä itse melanooman poistamisen jälkeen. Imusolmuke on mahdollista visualisoida erilaisilla radiologisilla menetelmillä.
- Kainalon imusolmukkeiden biopsia tehdään potilaan istuessa istuma-asennossa, nostaen käsivartta ylöspäin ja vetämällä sitä hieman taaksepäin. Useimmiten tällainen toimenpide suoritetaan, kun rinta vaikuttaa: imusolmuke virtaa verisuonten kautta kainalossa sijaitseviin solmuihin samalla puolella. Nämä imusolmukkeet muodostavat eräänlaisen kainalo-solmuketjun. Sen vauriolla on tärkeä rooli rintapatologian hoito-ohjelman suunnittelussa. Tutkimus soveltuu myös melanoomaan tai yläraajan okasolusyöpään, lymfogranulomatoosiin.
- Nivusimusolmukkeiden biopsia tehdään potilaan asennosta, joka makaa sohvalla, jalka (oikea tai vasen, leesion puolelta riippuen) käännettynä sivuun. Tällainen tutkimus määrätään useimmiten, kun epäillään kasvainprosesseja (kivekset, ulkoiset sukuelimet, kohdunkaulan, eturauhasen, virtsarakon, peräsuolen) tai jos lymfadenopatian syytä ei voida määrittää muilla menetelmillä (esimerkiksi lymfogranulomatoosissa tai HIV-infektiossa).
- Supraklavikulaarisen imusolmukkeen biopsia johtuu aina epäilyistä melko vakavista patologioista: monissa tapauksissa nämä ovat kasvaimia - syövän tai lymfooman etäpesäkkeitä, jotka sijaitsevat rinnassa tai vatsaontelossa. Oikean puolen supraklavikulaarinen imusolmuke voi tulla tunnetuksi välikarsinan, ruokatorven, keuhkojen kasvainprosesseilla. Vasemmalla puolella olevaan imusolmukkeeseen lähestyy imusolmuketta rintakehänsisäisistä elimistä ja vatsaontelosta. Tulehdussairaudet voivat aiheuttaa myös supraclavicularlymfadenopatiaa, mutta sitä tapahtuu paljon harvemmin.
- Mediastinaalinen imusolmukebiopsia suoritetaan rintakehänsisäisen henkitorven ylemmän kolmanneksen projektioalueella subklaviavaltimon tai keuhkon kärjen yläreunasta vasemman olkapäälaskimon ja keskimmäisen henkitorven yläreunan leikkauspisteeseen linja. Yleisimmät indikaatiot välikarsinaimusolmukkeiden biopsialle ovat lymfoproliferatiiviset kasvaimet, tuberkuloosi, sarkoidoosi.
- Imusolmukebiopsia keuhkoissa on yleinen toimenpide syövän, tuberkuloosin ja sarkoidoosin hoidossa. Usein lymfadenopatiasta tulee ainoa patologian merkki, koska monet keuhkosairaudet ovat oireettomia. Joka tapauksessa ennen lopullisen diagnoosin tekemistä lääkärin on suoritettava biopsia ja hankittava histologiset tiedot.
- Vatsan imusolmukkeiden biopsia määrätään, jos epäillään kasvainprosesseja maha-suolikanavassa, naisten ja miesten lisääntymiselimissä, virtsajärjestelmässä. Usein suurentuneet vatsan imusolmukkeet havaitaan hepatosplenomegaliassa. Biopsia tehdään sekä perus- että erotusdiagnoosissa. Suuri määrä vatsaontelon imusolmukkeita sijaitsee seinästä seinään vatsakalvon kulkua pitkin, verisuonia pitkin, suoliliepeen ja suolistoa pitkin, omentumissa. Niiden laajentuminen on mahdollista, kun vatsa, maksa, suolet, haima, kohtu, lisäkkeet, eturauhanen, virtsarakko kärsivät.
- Submandibulaarinen imusolmukebiopsia voidaan tilata hampaiden, ikenien, poskien, kurkunpään alueen ja nielun patologioissa, jos lymfadenopatian syytä ei voida havaita, sekä epäiltyissä syöpäprosessin tai lymfooman etäpesäkkeissä.
- Biopsia imusolmukesyöpää varten tehdään, kun etäpesäkkeitä ei ole kaukaisiin elimiin ja imusolmukkeisiin. Muuten toimenpide katsotaan potilaan kannalta turhaksi. Jos etäpesäkkeitä ei ole, tutkitaan ensin ketjun ensimmäinen imusolmuke, "vartijaimusolmuke".
- Retroperitoneaalinen imusolmukebiopsia on sopiva miehen ja naisen sukupuolielinten pahanlaatuisiin prosesseihin. Noin 30 %:lla potilaista jo syövän ensimmäisessä vaiheessa on mikroskooppisia etäpesäkkeitä imusolmukkeissa, joita ei voida havaita TT:llä tai markkereilla. Biopsiat otetaan yleensä siltä puolelta, jossa primaarinen kasvainpaikka sijaitsi. Toimenpide suoritetaan yleensä osana retroperitoneaalista lymfadenektomiaa.
- Rinnansisäisten imusolmukkeiden biopsia on pakollinen tutkimus, kun epäillään keuhko-, ruokatorvi-, kateenkorva-, rinta-, lymfooma- ja lymfogranulomatoosisyöpää. Vatsan, lantion ja retroperitoneumin (munuaiset, lisämunuaiset) etäpesäkkeet voivat levitä myös välikarsinasolmukkeisiin pitkälle edenneissä vaiheissa.
- Paratrakeaalisen imusolmukkeen biopsia tehdään usein potilaille, joilla on syöpäleesioita keuhkoissa. Paratrakeaaliset imusolmukkeet sijaitsevat ylempien välikarsina- ja trakeobronkiaalisten solmukkeiden välissä. Jos samalla puolella ei ole primaarista kasvainta, ne määritellään ipsilateraalisiksi ja primaarisen kasvaimen puuttuessa kontralateraalisiksi.
Lymfaattinen neste virtaa vastaavien verisuonten läpi. Jos syöpäsolut joutuvat siihen, ne päätyvät ensin ketjun ensimmäiseen imusolmukkeeseen. Tätä ensimmäistä solmua kutsutaan vartio- tai signalointisolmuksi. Jos vartijaimusolmukkeesta ei löydy syöpäsoluja, seuraavien solmukkeiden tulisi teoriassa olla terveitä.
Biopsioiden tyypit
Imusolmukebiopsiatyyppejä on useita, riippuen biomateriaalin uuttamistekniikasta. Tietyntyyppiset toimenpiteet suoritetaan vaiheittain: ensin suoritetaan neulanpunktio ja sitten suoritetaan avoin interventio, jos pistos ei riittänyt diagnoosiin. Avoin biopsia on pakollinen, jos sytologian tulos on epävarma, kyseenalainen tai likimääräinen.
- Avoimen imusolmukkeen biopsia on monimutkaisin ja invasiivisin vaihtoehto tämäntyyppiselle diagnoosille. Toimenpiteen aikana käytetään skalpellia ja koko solmu otetaan tutkittavaksi, ei vain osa siitä. Tällainen interventio on usein ainoa oikea toimenpide, kun epäillään pahanlaatuisia prosesseja.
- Perkutaaninen imusolmukebiopsia on suhteellisen hellävarainen ja kivuton toimenpide, joka ei aiheuta potilaille epämukavuutta. Diagnostiikan aikana käytetään karaa, joka toimii mandiinin roolissa. Karan avulla leikataan ja otetaan talteen tarvittava määrä biomateriaalia. Punktibiopsia sisältää paikallispuudutuksen, ei vaadi potilasta sairaalahoitoa.
- Leikkausimusolmukkeiden biopsia on termi, jota käytetään usein avoimessa biopsiassa yleisanestesiassa. Se sisältää vahingoittuneen solmun poistamisen viillon kautta.
- Trepan-imusolmukkeiden biopsia sisältää erityisen suuren neulan käytön, jossa on lovia, joiden avulla voit poistaa tarvittavan kokoisen kudospalan.
- Imusolmukkeen hienoneulainen biopsia kutsutaan aspiraatiobiopsiaksi: se sisältää ohuen, onton neulalaitteen käytön. Solmua yleensä tunnustellaan ja puhkaistaan: jos tämä ei ole mahdollista, käytetään ultraääntä. Pääsääntöisesti hienoneulainen biopsia määrätään, kun on tarpeen tutkia submandibulaarisia tai supraklavikulaarisia imusolmukkeita, kun havaitaan imusolmukkeiden metastaaseja.
Imusolmukkeiden biopsia ultraäänivalvonnassa
Asiantuntijat pitävät tällä hetkellä hyväksyttävimpänä imusolmukebiopsian tekniikkana kohdennettua pistosmenetelmää tai niin kutsuttua "biopsiaa visuaalisen ultraäänivalvonnan alla".
Tämä on ultraäänivalvonnassa suoritettava biomateriaalinäytteen ottoprosessi, jonka seurauksena pistoneulan paikannus ja sisäänvienti on tarkempaa ja turvallisempaa. Tämä on erittäin tärkeää lääkärille, koska usein epäilyttävä imusolmuke sijaitsee syvässä kudoksessa lähellä elintärkeitä elimiä tai on kooltaan pieni, mikä tekee toimenpiteestä paljon vaikeampaa.
Ultraäänivalvonta auttaa asettamaan instrumentin selkeästi oikeaan paikkaan ilman vaaraa vahingoittaa lähellä olevia kudoksia ja elimiä. Tämän seurauksena komplikaatioiden riski on minimoitu.
Lääkäri määrittää, millä menetelmällä haluttu alue visualisoidaan. Tekniikan lisäetu ei ole vain turvallisuus, vaan myös sen edullinen hinta: ultramoderneja ja kalliita laitteita ei tarvita.
Biopsia ultraäänellä on erityisen suositeltavaa, jos on tarpeen tutkia paitsi vahingoittunutta rakennetta, myös selvittää sen lähellä olevan verenkierron erityispiirteet. Tämä lähestymistapa välttää verisuonten traumatisoitumisen, sulkee pois veren karkaamisen kudoksiin.
Toimenpiteeseen käytetään erikoisneuloja, joissa on päätyanturi. Tämä yksinkertainen laite auttaa tarkkailemaan selvästi neulan asentoa ja sen etenemistä.
Toipumisaika tällaisen toimenpiteen jälkeen on nopeampaa ja mukavampaa potilaalle. [2]
Vastaukset menettelyyn
Ennen kuin lääkäri lähettää potilaan imusolmukebiopsiaan, lääkäri määrää useita tutkimuksia ja testejä, jotka ovat tarpeen tämän toimenpiteen vasta-aiheiden poissulkemiseksi. Perusesidiagnoosi on yleinen verikoe ja koagulaation laadun arviointi. Biopsiaa ei suoriteta, jos on taipumus verenvuotoon - esimerkiksi hemofiliasta kärsiville potilaille, koska suonet voivat vaurioitua toimenpiteen aikana.
Imusolmukebiopsia on vasta-aiheinen, jos pistosalueella on märkiviä prosesseja. Ei ole toivottavaa suorittaa toimenpidettä raskaana oleville tai imettäville naisille, samoin kuin kuukautisvuodon aikana.
Yleensä asiantuntijat erottavat tällaisen luettelon vasta-aiheista:
- veren hyytymisjärjestelmän häiriöt (synnynnäiset, hankitut tai väliaikaiset häiriöt - eli liittyvät asianmukaisten verta ohentavien lääkkeiden käyttöön);
- verihiutaleiden määrä alle 60 000 per μl;
- hemoglobiinitaso on alle 90 g/l;
- INR suurempi kuin 1,5;
- protrombiiniaika, joka on 5 sekuntia normaalia korkeampi;
- infektio- ja tulehdusprosessit biopsian alueella;
- kuukautisvuoto naisilla toimenpidepäivänä;
- dekompensoidut krooniset patologiat;
- steroideihin kuulumattomilla tulehduskipulääkkeillä viimeisen viikon aikana.
Normaali suorituskyky
Potilaan imusolmukebiopsian mikroskooppista tutkimusta pidetään tärkeimpänä onkologisten patologioiden diagnostiikassa, se auttaa arvioimaan lääkehoidon laatua.
Imusolmukkeiden histologia on pieni kirurginen toimenpide, jonka aikana pieni kudoshiukkanen otetaan pois lisätutkimuksia varten. Imusolmukebiopsian avulla asiantuntijat voivat tutkia sen rakenteen erityispiirteitä, havaita kivuliaita poikkeavuuksia ja havaita merkkejä tulehdusreaktiosta.
Imusolmuke on kehon puolustusjärjestelmän peruslinkki, joka on yhdistävä elementti imusuonten välillä. Imusolmukkeet auttavat estämään tarttuvan hyökkäyksen tuottamalla valkoisia verisoluja, jotka ovat spesifisiä verisoluja. Solmu tarttuu mikrobi- ja virusinfektioihin sekä pahanlaatuisiin soluihin.
Imusolmukebiopsia auttaa havaitsemaan epätyypillisten solujen läsnäolon, määrittämään tarttuvan tulehdusprosessin spesifisyyden, hyvänlaatuiset kasvaimet, märkivä patologia. Biopsia suoritetaan useimmiten nivus-, kainalo-, alaleuan ja korvan takana.
Biopsia määrätään potilaille, joiden on selvitettävä kasvainprosessin tyyppi - varsinkin jos epäillään pahanlaatuista patologiaa. Usein diagnoosi määrätään tartuntatautien määrittämiseksi.
Imusolmukebiopsian tulokset
Tutkittuaan biopsian (imusolmukkeen biopsialla saatu materiaali) ja havaittuaan patologiahiukkaset asiantuntijat alkavat laskea solurakenteita ja muodostavat lymfadenogrammin. Tätä tarkoitusta varten käytetään mikroskooppisen havainnoinnin immersiomenetelmää, jonka avulla voidaan erottaa vähintään puolituhatta solua ja laskea niiden prosenttiosuus.
Lymfadenogrammitiedot ovat tärkeitä ja arvokkaita lymfadeniitin epäspesifisen muodon diagnosoinnissa.
Lymfadenogrammin tulosten normi:
|
Asiaankuuluvien solutyyppien sisältö |
Prosenttiosuus |
|
Lymfoblastit |
0,1 - 0,9 |
|
Prolymfosyytit |
5.3-16.4 |
|
Lymfosyytit |
67,8-90 |
|
Retikulaariset solut |
0-2.6 |
|
Plasmosyytit |
0-5.3 |
|
Monosyytit |
0,2-5,8 |
|
Mastosolut |
0 - 0,5 |
|
Neutrofiiliset granulosyytit |
0 - 0,5 |
|
Eosinofiiliset granulosyytit. |
0 - 0,3 |
|
Basofiiliset granulosyytit |
0 - 0,2 |
Imusolmukebiopsian aikana otettu biologinen materiaali sisältää pääasiassa kypsiä lymfosyyttejä prolymfosyytteineen. Niiden kokonaismäärä voi olla 95 - 98 % kaikista solurakenteista.
Reaktiivinen lymfadeniitti ilmenee verkkosolujen määrän lisääntymisenä, makrofagien ja immunoblastien havaitsemisena.
Akuutissa lymfadeniitissä makrofagien ja neutrofiilien määrä lisääntyy.
Komplikaatiot menettelyn jälkeen
Diagnostinen imusolmukkeiden biopsia sujuu yleensä ilman vaikeuksia. Vain joissakin tapauksissa kehittyy komplikaatioita:
- verenvuoto verisuonten vahingossa tapahtuneen trauman taustalla biopsiaa suoritettaessa;
- imusolmukkeiden poisto haavasta;
- parestesiat, aistihäiriöt interventioalueella;
- infektio, joka johtuu tartunnanaiheuttajan pääsystä - erityisesti toimenpiteen aikana;
- troofiset häiriöt, jotka liittyvät hermorakenteiden mekaaniseen traumaan.
Jotkut potilaat voivat kokea tajunnan heikkenemistä, huimausta, heikkoutta. Tilan pitäisi normalisoitua 1-2 päivässä.
Vaaralliset oireet, jotka vaativat kiireellistä lääkärinhoitoa:
- kohonnut lämpötila, kuume;
- vakavan, sykkivän, lisääntyvän kivun ilmaantuminen imusolmukebiopsian alueella;
- veren tai mätävuoto haavasta;
- koepalapaikan punoitus, turvotus.
Seuraukset toimenpiteen jälkeen
Imusolmukebiopsiaa ei tehdä, jos potilaalla on vasta-aiheita. Muuten on mahdollista kehittää haittavaikutuksia. Esimerkiksi jos henkilö kärsii veren hyytymisjärjestelmän häiriöistä, jopa tavanomainen pistobiopsia voi johtaa verenvuotoon.
Toimenpiteen jälkeisten ongelmien välttämiseksi asiantuntijan tulee suorittaa imusolmukkeiden biopsia noudattaen kaikkia vaadittuja ehtoja, aseptisia ja antisepsisiä sääntöjä.
Joissakin tapauksissa on mahdollista, että näitä häiriöitä esiintyy:
- infektio;
- verenvuoto haavat;
- hermovaurio.
Siitä huolimatta haittavaikutusten prosenttiosuus on suhteellisen pieni. Biopsian aikana saadut tiedot ovat kuitenkin erittäin arvokkaita lääkärille, minkä ansiosta hän voi tehdä oikean diagnoosin ja määrätä asianmukaisen ja tehokkaan hoidon.
Hoito menettelyn jälkeen
Yleensä imusolmukebiopsia ei ole monimutkainen ja potilaat sietävät sen melko hyvin. Kun biomateriaali on poistettu aspiraatiolla tai puhkaisulla, iholle jää vain pistokohta, joka käsitellään antiseptisellä liuoksella ja suljetaan laastarilla. Jos tehtiin avoin biopsia, haava ommellaan ja sidotaan. Ompeleet poistetaan viikon sisällä.
Haava imusolmukebiopsian jälkeen ei saa olla märkä. On tarpeen käsitellä antiseptisillä liuoksilla tartunnan estämiseksi. Jos ruumiinlämpö äkillisesti kohoaa, toimenpidepaikka turpoaa, vuotaa verta tai häiritsee millään muulla tavalla, on kiireellisesti hakeuduttava lääkäriin.
Lyhyen, lievän kivun esiintyminen toimenpiteen jälkeen on sallittua.
Mitä sinun ei pitäisi tehdä imusolmukebiopsian jälkeen:
- mene kylpyyn;
- uinti uima-altaissa, avoimissa vesistöissä;
- mennä saunaan tai saunaan;
- harjoittelemalla voimakasta fyysistä toimintaa.
Tällaiset rajoitukset ovat voimassa noin 2 viikkoa toimenpiteen jälkeen, mikä riippuu toimenpiteen tyypistä ja laajuudesta, kuten imusolmukebiopsia.

