Skitsofrenia
Last reviewed: 25.06.2018

Meillä on tiukat lähdekoodin valintaohjeet ja linkitämme vain hyvämaineisiin lääketieteellisiin sivustoihin, akateemisiin tutkimuslaitoksiin ja aina kun mahdollista lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa olevat numerot ([1], [2] jne.) ovat klikattavia linkkejä näihin tutkimuksiin.
Jos mielestäsi jokin sisällöstämme on epätarkkaa, vanhentunutta tai muuten kyseenalaista, valitse se ja paina Ctrl + Enter.
Skitsofrenia on vakava ja krooninen mielenterveyshäiriö, joka vaikuttaa henkilön ajatteluun, tunteisiin ja käyttäytymiseen. Skitsofreniaa sairastavilla voi esiintyä erilaisia oireita, kuten kuuloharhoja ( kuuloharhoja ), deliriumia (hajanaista tai merkityksetöntä ajattelua), sekavuutta ajasta ja paikasta sekä kognitiivisia heikkenemisiä. Häiriö alkaa yleensä varhaisaikuisuudessa, usein murrosiässä tai nuorella aikuisiällä.
Skitsofrenian pääoireita ovat:
- Positiiviset oireet: Näitä oireita ovat kuulo- ja näköharhat, delirium (sekalaiset ajatukset ja puhe), harhaluulot (uskomukset, jotka eivät perustu todellisuuteen) ja ajatushäiriöt.
- Negatiiviset oireet: Negatiivisia oireita ovat apatia, sosiaalinen eristäytyminen, anedonia (kyvyttömyys kokea nautintoa), apraksia (heikentynyt kyky suorittaa päivittäisiä tehtäviä) ja puheen köyhyys.
- Epäjärjestys: Epäjärjestys aiheuttaa kyvyn heikkenemistä ylläpitää loogista ajatusjärjestystä ja normaalia sosiaalista ja ammatillista toimintaa.
- Kognitiiviset oireet: Nämä ovat häiriöitä kognitiivisissa toiminnoissa, kuten muistissa, tarkkaavaisuudessa ja suunnittelussa.
Skitsofrenian syitä ei vielä täysin ymmärretä tai tutkita, mutta uskotaan, että niihin voivat kuulua geneettiset tekijät, aivojen neurokemiallinen epätasapaino sekä ympäristötekijät, kuten stressi, huumeet ja varhaislapsuuden altistuminen.
Skitsofrenian hoitoon kuuluu yhdistelmä lääkitystä (psykofarmakoterapia) ja psykososiaalisia interventioita (psykoterapia, kuntoutus ja tuki). Hoidon tavoitteena on vähentää oireita, parantaa elämänlaatua ja hallita sairautta. Varhainen havaitseminen ja hoito voivat auttaa vähentämään skitsofrenian vaikutuksia ja parantamaan ennustetta.
Epidemiologia
Skitsofrenian maailmanlaajuiseksi ikävakioiduksi esiintyvyydeksi vuonna 2016 arvioitiin 0,28 % (95 %:n käyttöindeksi: 0,24–0,31), mikä osoittaa skitsofrenian puhkeamisen murrosiässä ja nuorella aikuisuudella, esiintyvyyden ollessa huipussaan noin 40 vuoden iässä ja laskiessa vanhemmissa ikäryhmissä. Sukupuolten välisiä eroja esiintyvyydessä ei havaittu.[ 4 ]
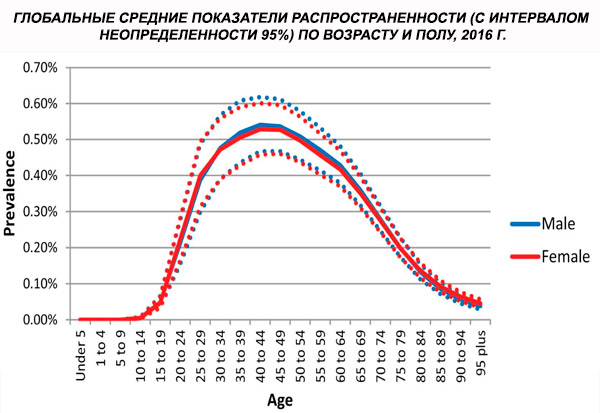
Maailmanlaajuisesti tapausten esiintyvyys kasvoi 13,1 miljoonasta (95 %:n luottamusväli: 11,6–14,8) miljoonasta vuonna 1990 20,9 miljoonaan (95 %:n luottamusväli: 18,5–23,4) miljoonaan tapaukseen vuonna 2016. Ikäryhmä 25–54 vuotta.
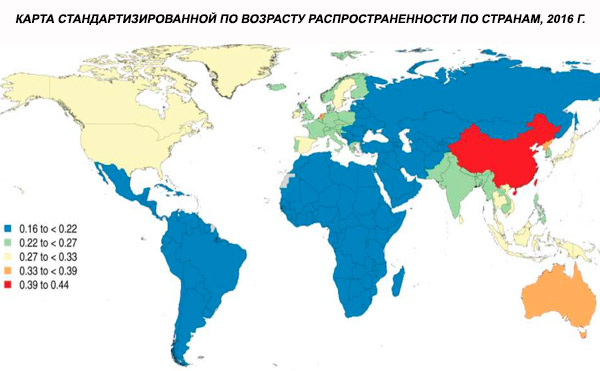
Skitsofrenian esiintyvyys on maailmanlaajuisesti noin 1 %. Luvut ovat samankaltaisia miehillä ja naisilla ja suhteellisen vakioita eri kulttuureissa. Esiintyvyys on korkeampi kaupunkien alemmissa sosioekonomisissa luokissa, mahdollisesti työttömyyden ja köyhyyden lamauttavien vaikutusten vuoksi. Samoin korkeampi esiintyvyys yksinäisten ihmisten keskuudessa voi heijastaa sairauden tai sen esiasteiden vaikutusta sosiaaliseen toimintakykyyn. Sairauden alkamisen keskimääräinen ikä on miehillä noin 18 vuotta ja naisilla 25 vuotta. Skitsofrenia alkaa harvoin lapsuudessa, mutta sitä voi esiintyä varhaisnuoruudessa ja myöhäisaikuisuudessa (joskus sitä kutsutaan parafreniaksi).
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Riskitekijät
Psykotrooppisten lääkkeiden ja nykyaikaisten, erittäin herkkien neurokemiallisten menetelmien tulo mahdollisti yhteyden osoittamisen keskushermoston toiminnan ja mielenterveyshäiriöiden välillä. Psykotrooppisten lääkkeiden vaikutusmekanismeja koskeva tutkimus on mahdollistanut useiden hypoteesien esittämisen tiettyjen välittäjäaineiden roolista psykoosin ja skitsofrenian patogeneesissä. Hypoteesit viittasivat dopamiinin, noradrenaliinin, serotoniinin, asetyylikoliinin, glutamaatin, useiden peptidineuromodulaattoreiden ja/tai niiden reseptorien osallisuuteen näiden häiriöiden patogeneesissä. Skitsofrenian dopamiinihypoteesi on pysynyt hallitsevana yli neljännesvuosisadan ajan.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Dopamiini
Psykostimulantit, kuten kokaiini, amfetamiini ja metyylifenidaatti, aktivoivat aivojen dopaminergistä järjestelmää. Niiden väärinkäyttö voi aiheuttaa paranoidista psykoosia, joka muistuttaa skitsofrenian positiivisia oireita. Skitsofreniapotilailla psykostimulantit voivat pahentaa psykoosin oireita. Toisaalta on vahvaa näyttöä siitä, että tyypillisten neuroleptien vaikutus liittyy dopamiinireseptorien salpautumiseen. Ensinnäkin useimmat tyypilliset neuroleptit voivat aiheuttaa ekstrapyramidaalisia sivuvaikutuksia, jotka voivat kehittyä dopaminergisten hermosolujen kuoleman myötä (kuten esimerkiksi Parkinsonin taudissa). Toiseksi reseptorisitoutumistutkimukset ovat paljastaneet yhteyden tyypillisten neuroleptien kliinisen tehon ja niiden affiniteetin välillä dopamiini D2 -reseptoreihin. Lisäksi kävi ilmi, että neuroleptien antipsykoottinen vaikutus ei riipu niiden vuorovaikutuksesta muiden reseptorien, kuten muskariini-, alfa-adrenergisten, histamiini- tai serotoniinireseptorien, kanssa. Kaikki tämä antaa aiheen olettaa, että skitsofrenian oireet johtuvat dopamiinireseptorien liiallisesta stimulaatiosta, oletettavasti aivojen kortiko-limbisillä alueilla. [ 21 ]
Skitsofrenian dopamiinihypoteesin heikkous on kuitenkin se, että vaikutus dopamiinireseptoreihin kohdistuu pääasiassa positiivisiin oireisiin ja sillä on vain vähän vaikutusta negatiivisiin oireisiin ja kognitiivisiin häiriöihin. Lisäksi ei ollut mahdollista havaita ensisijaista vikaa dopaminergisessä signaloinnin siirtymisessä skitsofreniassa, koska tutkijat saivat erilaisia tuloksia arvioidessaan dopaminergistä järjestelmää toiminnallisesti. Dopamiinin ja sen metaboliittien pitoisuuden määrittämisen tulokset veressä, virtsassa ja aivo-selkäydinnesteessä olivat epäselviä näiden biologisten ympäristöjen suuren määrän vuoksi, mikä tasoitti mahdolliset muutokset, jotka liittyvät dopaminergisen järjestelmän rajoitettuun toimintahäiriöön skitsofreniassa.
Dopamiinireseptorien määrän lisääntymistä häntätumakkeessa skitsofreniassa voidaan myös pitää dopamiinihypoteesin vahvistuksena, mutta näiden muutosten tulkinta on vaikeaa, eivätkä ne välttämättä ole niinkään syy kuin seuraus sairaudesta. [ 22 ] Informatiivisempi lähestymistapa dopaminergisen järjestelmän tilan arviointiin perustuu ligandien käyttöön, jotka selektiivisesti vuorovaikuttavat D2-reseptorien kanssa ja mahdollistavat niiden sitoutumiskyvyn määrittämisen. Vertaamalla miehitettyjen reseptorien määrää ennen lääkkeen antoa ja sen jälkeen on mahdollista arvioida dopamiinin vapautumisen ja takaisinoton suhde. Kaksi äskettäistä positroniemissiotomografialla (PET) tehtyä tutkimusta, jotka perustuvat tähän tekniikkaan, tarjosivat ensimmäisen suoran näytön skitsofrenian hyperdopaminergisen teorian paikkansapitävyydestä. [ 23 ], [ 24 ]
Dopamiinin ja sen metaboliittien mittaaminen aivokudoksessa ruumiinavauksessa voi myös olla tärkeää. Koska solut hajoavat kuoleman jälkeen, todellisia kudosdopamiinipitoisuuksia on kuitenkin usein vaikea määrittää. Lisäksi antipsykoottisten lääkkeiden antaminen voi myös vaikuttaa ruumiinavauksessa tehtyjen biokemiallisten tutkimusten tuloksiin. Näistä metodologisista rajoituksista huolimatta ruumiinavaustutkimukset ovat paljastaneet neurokemiallisia eroja skitsofreniaa sairastavien ja verrokkien aivoissa. Esimerkiksi skitsofreniaa sairastavien aivojen ruumiinavaus on paljastanut kohonneita dopamiinipitoisuuksia vasemmassa amygdalassa (osa limbistä järjestelmää). Tämä havainto on vahvistettu useissa tutkimuksissa, eikä se todennäköisesti ole artefakti (koska muutokset ovat lateralisoituneita). Lisääntyneitä postsynaptisia dopamiinireseptoreita on raportoitu myös skitsofreniaa sairastavien potilaiden aivoissa, jotka eivät ole saaneet antipsykoottista hoitoa. Nämä tiedot vahvistavat, että lisääntyneet reseptorimäärät eivät ole seurausta lääkehoidosta. Lisäksi on näyttöä dopamiini D4 -reseptorien määrän lisääntymisestä tietyillä aivojen alueilla riippumatta siitä, käyttikö potilas neuroleptejä vai ei.
Dopamiinihypoteesi ei kuitenkaan pysty selittämään skitsofrenian abulaisten ja anhedonisten ilmentymien kehittymistä. Kuten jo mainittiin, negatiivisten oireiden kompleksi näyttää olevan suhteellisen riippumaton positiivisista oireista. On mielenkiintoista, että dopamiinireseptoriagonistit voivat vaikuttaa positiivisesti negatiivisiin oireisiin, kun taas reseptoriantagonistit edistävät niiden kehittymistä ihmisillä ja mallintavat niitä laboratorioeläimillä. Näin ollen, vaikka kohonneet dopamiinitasot anteriorisessa cingulate cortexissa ja muissa limbisissä rakenteissa voivat osittain aiheuttaa positiivisia psykoottisia oireita, negatiiviset oireet voivat olla seurausta dopaminergisen järjestelmän aktiivisuuden vähenemisestä prefrontaalisessa aivokuoressa. Ehkä tästä syystä on vaikea luoda antipsykoottista lääkettä, joka samanaikaisesti korjaisi dopaminergisen ylitoiminnan joillakin aivoalueilla ja niiden vajaatoiminnan toisilla.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Skitsofrenian kehityksen glutamaterginen hypoteesi
Glutamaatti on aivojen tärkein eksitatorinen välittäjäaine. Kiinnostus sen mahdolliseen rooliin skitsofrenian patogeneesissä on herännyt N-MemuA-D-akuapamiini (NMDA) -reseptorikompleksia, glutamaattireseptorien tärkeintä alatyyppiä, koskevien tietojen perusteella. Viimeaikaiset tutkimukset aivojen glutamaattiergisten, dopaminergisten ja GABAergisten järjestelmien välisistä vuorovaikutuksista ovat osoittaneet, että fensyklidiini on akuutisti ja kroonisesti annettuna psykotomimeettinen aine, joka estää kilpailemattomasti NMDA-reseptorin ionikanavaa. Fensyklidiinin akuutti anto aiheuttaa samanlaisia vaikutuksia kuin skitsofrenian positiiviset, negatiiviset ja kognitiiviset oireet. Lisäksi raportit psykoosin pitkäaikaisesta pahenemisesta skitsofreniapotilailla vahvistavat fensyklidiinin psykotomimeettiset ominaisuudet. Fensyklidiinin pitkäaikainen anto aiheuttaa dopaminergisen puutteen prefrontaalisessa aivokuoressa, mikä voi olla vastuussa negatiivisten oireiden kehittymisestä. Lisäksi sekä fensyklidiini että sen analogi ketamiini heikentävät glutamatergista signaalinsiirtoa. Fensyklidiinin väärinkäyttäjillä havaitut skitsofrenian kaltaiset oireet on vahvistettu tutkimuksilla terveillä vapaaehtoisilla, joilla ketamiini aiheutti skitsofrenialle tyypillisiä ohimeneviä, lieviä positiivisia, negatiivisia ja kognitiivisia oireita. Kuten fensyklidiini, ketamiini aiheutti havaintokyvyn vääristymiä. Siten glutamaattipuutos aiheuttaa samat oireet kuin hyperdopaminergisessä tilassa, jotka muistuttavat skitsofrenian ilmenemismuotoja. Glutamatergit neuronit kykenevät tukahduttamaan dopaminergisten neuronien aktiivisuutta NMDA-reseptorien kautta (suoraan tai GABAergisten neuronien kautta), mikä voi selittää yhteyden glutamaattiergisen järjestelmän ja skitsofrenian dopamiiniteorian välillä. Nämä tiedot tukevat hypoteesia, joka yhdistää skitsofrenian glutamaattiergisten järjestelmien vajaatoimintaan. Näin ollen yhdisteet, jotka aktivoivat NMDA-reseptorikompleksin, voivat olla tehokkaita skitsofrenian hoidossa. [ 32 ], [ 33 ]
Glutamaatergista järjestelmää stimuloivien lääkkeiden kehittämisen vaikeus piilee siinä, että liiallisella glutamatergisella aktiivisuudella on neurotoksinen vaikutus. NMDA-reseptorikompleksin aktivoinnin glysiinikohdan kautta joko glysiinillä itsessään tai D-sykloseriinilla on kuitenkin raportoitu lievittävän negatiivisia oireita skitsofreniapotilailla, mikä on erinomainen esimerkki glutamatergisen hypoteesin mahdollisesta käytännön sovelluksesta.
Glutamaattihypoteesi edustaa merkittävää läpimurtoa skitsofrenian biokemiallisten häiriöiden tutkimuksessa. Vielä äskettäin skitsofrenian neurokemialliset tutkimukset rajoittuivat neuroleptien vaikutusmekanismien tutkimiseen, joita kehitettiin empiirisesti. Aivojen hermosolujen organisaatiota ja välittäjäaineiden ominaisuuksia koskevan tiedon kasvun myötä oli mahdollista ensin kehittää patofysiologinen teoria ja sitten luoda uusia lääkkeitä sen pohjalta. Nykyään olemassa olevat erilaiset hypoteesit skitsofrenian alkuperästä antavat meille toivoa, että tulevaisuudessa uusien lääkkeiden kehitys etenee nopeammin.
Muita välittäjäaine- ja neuromodulatorisia hypoteeseja skitsofrenian kehittymiselle
Etuaivokuoren ja limbisen järjestelmän rikas serotonerginen hermotus, aivojen serotonergisten järjestelmien kyky moduloida dopaminergisten hermosolujen aktiivisuutta ja osallistua monimutkaisten toimintojen säätelyyn ovat johtaneet useat tutkijat siihen johtopäätökseen, että serotoniinilla on tärkeä rooli skitsofrenian patogeneesissä. Erityisen kiinnostava on hypoteesi, jonka mukaan liiallinen serotoniini voi aiheuttaa sekä positiivisia että negatiivisia oireita. [ 34 ] Tämä teoria on yhdenmukainen klotsapiinin ja muiden uuden sukupolven serotoniinireseptoreita salpaavien neuroleptien kyvyn kanssa tukahduttaa positiivisia oireita kroonisesti sairailla potilailla, jotka ovat resistenttejä tyypillisille neurolepteille. Useat tutkimukset ovat kuitenkin kyseenalaistaneet serotoniinireseptorien antagonistien kyvyn vähentää psykoosiin, masennukseen tai lääkehoidon sivuvaikutuksiin liittyviä negatiivisia oireita. Näitä lääkkeitä ei ole virallisesti hyväksytty skitsofrenian taustalla olevien negatiivisten oireiden hoitoon. Ajatus siitä, että serotoniinireseptorien antagonistit (erityisesti 5-HT2a) voivat olla tehokkaita, on kuitenkin ollut merkittävässä roolissa uuden sukupolven neuroleptien kehittämisessä. Yhdistelmähoidon D2/5-HT2-reseptorien antagonistien etuna on todennäköisemmin ekstrapyramidaalisten sivuvaikutusten vähäisempi esiintyvyys kuin suurempi antipsykoottinen vaikutus. Koska tämä kuitenkin parantaa hoitomyöntyvyyttä (potilaiden yhteistyöhalukkuutta), hoito on tehokkaampaa.
On myös hypoteeseja noradrenergisten järjestelmien toimintahäiriöiden merkityksestä skitsofreniassa. Oletetaan, että anhedonia on yksi skitsofrenian tyypillisimmistä ilmenemismuodoista, joka koostuu kyvyttömyydestä saada tyydytystä ja kokea nautintoa, ja muita alijäämäoireita voi liittyä noradrenergisen vahvistusjärjestelmän toimintahäiriöön. Tätä hypoteesia testaavien biokemiallisten ja farmakologisten tutkimusten tulokset ovat kuitenkin osoittautuneet ristiriitaisiksi. Kuten dopamiini- ja serotoniinihypoteesien tapauksessa, oletetaan, että skitsofreniassa voi esiintyä sekä noradrenergisten järjestelmien aktiivisuuden vähenemistä että lisääntymistä.
Skitsofrenian kehittymisen yleiset hypoteesit
Tulevassa skitsofrenian tutkimuksessa ohjaavat todennäköisesti monimutkaiset mallit, jotka perustuvat neuroanatomisten ja neurokemiallisten hypoteesien synteesiin. Esimerkki tällaisesta lähestymistavasta on teoria, joka ottaa huomioon välittäjäainejärjestelmien roolin aivokuoren, tyvitumakkeiden ja talamuksen välisten yhteyksien häiritsemisessä, jotka muodostavat subkortikaaliset-talamokortikaaliset hermoverkot. Aivokuori helpottaa glutamatergisten projektioiden kautta tyvitumakkeisiin tiettyjen toimintojen toteuttamista ja samalla estää toisia. [ 35 ] Glutamatergiset neuronit stimuloivat interkaloituneita GABAergisiä ja kolinergisiä neuroneja, jotka puolestaan estävät dopaminergisten ja muiden neuronien aktiivisuutta. Tässä mallissa tarkasteltujen kortikaalisten-subkortikaalisten hermoverkkojen neuroanatomisten ja neurokemiallisten mekanismien tutkiminen toimi lähtökohtana uusien hypoteesien luomiselle skitsofrenian patogeneesistä. Nämä mallit helpottavat välittäjäainekohteiden etsimistä uusille lääkkeille ja selittävät myös joitakin olemassa olevien lääkkeiden, kuten fensyklidiinin, vaikutuksen piirteitä skitsofreniassa.
Kinan ja Lieberman (1996) esittivät modernin neuroanatomisen mallin selittääkseen epätyypillisten antipsykoottien (kuten klotsapiinin ) erityistä vaikutusta perinteisiin aineisiin (esim. haloperidoli ) verrattuna. Tämän mallin mukaan klotsapiinin erityistä vaikutusta selittää se, että sillä on hyvin spesifinen vaikutus limbiseen järjestelmään vaikuttamatta striatumineuronien aktiivisuuteen, kun taas tyypillisillä antipsykooteilla on merkittävä vaikutus striatumitoimintaan. Myös muilla samanlaisia ominaisuuksia omaavilla antipsykooteilla (esim. olantsapiinilla ) voi olla etulyöntiasema perinteisiin aineisiin verrattuna. Uudemmat antipsykootit (esim. risperidoni ja sertindoli ) eivät ole yhtä limbiseen hermostoon rajoittuneita kuin klotsapiini, mutta ne vertautuvat suotuisasti tyypillisiin antipsykootteihin siinä, että ne aiheuttavat vähemmän neurologista heikkenemistä terapeuttisilla annoksilla. Tutkimus tämän ja muiden hypoteesien pätevyydestä jatkuu, kun uusia farmakologisesti ja kliinisesti samanlaisia vaikutuksia omaavia aineita tulee saataville.
Synnyssä
Skitsofreniapotilaille määrätään tiettyjä lääkeryhmiä, mutta lääkkeen valintaa ei usein määrää niinkään diagnoosi kuin potilaan oireet ja niiden yhdistelmän luonne.
Vaikka havaintovääristymä ja käyttäytymisen häiriö ovat eri oireita, ne reagoivat samoihin lääkkeisiin, dopamiini D2 -reseptorin antagonisteihin. [ 36 ], [ 37 ] Tämä oikeuttaa näiden kahden oireyhtymän tarkastelun yhdessä antipsykoottista hoitoa keskusteltaessa.
Skitsofrenian negatiivisten oireiden kehittymismekanismit liittyvät dopaminergisen järjestelmän aktiivisuuden vähenemiseen prefrontaalisessa aivokuoressa, eivätkä sen ylitoimintaan limbisissä rakenteissa, minkä oletetaan olevan psykoosin taustalla. Tässä suhteessa herää huoli siitä, että psykoosia tukahduttavat lääkkeet saattavat pahentaa negatiivisia oireita. [ 38 ], [ 39 ], [ 40 ] Samanaikaisesti dopamiinireseptoriagonistit voivat heikentää negatiivisia oireita, mutta provosoida positiivisia oireita. Negatiiviset oireet ovat skitsofrenian keskeisiä ilmenemismuotoja, ja niille on ominaista pysyvät emotionaalisen ja tahdonalaiseen sfääriin liittyvät häiriöt. Tähän mennessä ei ole olemassa lääkkeitä, jotka osoitettavasti vähentäisivät näitä taudin tärkeimpiä ilmenemismuotoja. Epätyypillisten antipsykoottien kliiniset tutkimukset ovat kuitenkin osoittaneet, että ne pystyvät vähentämään negatiivisten oireiden vakavuutta, jota arvioidaan arviointiasteikoilla. SANS-, BPRS- ja PANSS-asteikot sisältävät kohtia, jotka arvioivat koulu- tai työaktiivisuutta, sosiaalisten kontaktien rajoittumista ja emotionaalista irtautumista. Näitä oireita voidaan pitää taudin yleisinä ilmentyminä, jotka vähenevät psykoosin heikkenemisen myötä, mutta ne voivat liittyä myös neuroleptien sivuvaikutuksiin (esimerkiksi bradykinesia ja rauhoittava vaikutus) tai masennukseen (esimerkiksi anhedonia). Näin ollen potilas, jolla on neuroleptihoidon aikana voimakkaita paranoidisia harhaluuloja, voi muuttua sosiaalisemmaksi ja vähemmän varovaiseksi, ja hänen emotionaaliset reaktionsa voivat vilkastua paranoidisten oireiden taantuessa. Mutta kaikkea tätä tulisi pitää toissijaisten negatiivisten oireiden heikkenemisenä eikä primaaristen affektiivisten-tahdonalaisten häiriöiden vähenemisen seurauksena.
Monet neuropsykologiset testit, jotka arvioivat tarkkaavaisuutta ja tiedonkäsittelyä ja sisältävät neuroanatomisia tulkintoja, paljastavat muutoksia skitsofreniapotilailla. Skitsofreniapotilaiden kognitiiviset häiriöt eivät liity suoraan taudin pääoireisiin ja pysyvät yleensä vakaina, vaikka psykoottiset oireet merkittävästi taantuisivat. [ 41 ], [ 42 ] Kognitiiviset häiriöt, yhdessä primaaristen negatiivisten oireiden kanssa, ovat ilmeisesti yksi tärkeimmistä syistä jatkuvaan sopeutumishäiriöön ja elämänlaadun heikkenemiseen. Tyypillisten neuroleptien tehottomuus näihin taudin keskeisiin ilmenemismuotoihin voi selittää potilaiden niin korkean toimintakyvyn tason, vaikka neuroleptit pystyvät tehokkaasti tukahduttamaan psykoottisia oireita ja estämään niiden uusiutumisen.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
Oireet skitsofreniat
Skitsofrenian käsite yhtenä sairautena syntyi 1900-luvun alussa, kun Emil Kraepelin ehdotti, että paranoia, hebefrenia ja katatonia eivät olleet erillisiä sairauksia, vaan dementia praecoxin ilmentymiä. Hän teki myös selkeän eron tämän mielenterveysongelman ja maanis-depressiivisen psykoosin välillä. Tämä tuli mahdolliseksi sen jälkeen, kun merkittävä määrä mielenterveysongelmia yhdistettiin kuppaan, mikä mahdollisti niiden erottamisen muista mielenterveyshäiriöistä kärsivistä potilaista. Neurosyfiliksen etiologian, hoidon ja ehkäisyn löytäminen oli yksi lääketieteen suurimmista voitoista ja antoi toivoa siitä, että tärkeimpien mielenterveyshäiriöiden syyt löydettäisiin.
Eugen Bleuler (1950) ehdotti uutta termiä "skitsofrenia" aiemmin käytetyn "dementia praecox" -termin sijaan ja väitti, että tälle sairaudelle ominainen psykopatologinen ilmiö oli dissosiaatio ("jakautuminen") - sekä ajatteluprosessin "sisällä" että ajatusten ja tunteiden välillä. Termi "skitsofrenia" oli tämän käsitteen ilmaus ja sillä oli puolestaan merkittävä vaikutus sen jatkokehitykseen. Klassisia skitsofrenian muotoja (esim. hebefreninen, paranoidinen, katatoninen, yksinkertainen), joihin myöhemmin lisättiin skitsoafektiivinen ja latentti, diagnosoidaan edelleen yleisesti kliinisessä käytännössä kuvailevissa tarkoituksissa, vaikka viime aikoina on ollut taipumus muuttaa psykiatrista terminologiaa virallisen amerikkalaisen nimikkeistön DSM-III:n ja DSM-IV:n vaikutuksesta. Yksittäisten skitsofreniamuotojen tunnistaminen on kuitenkin osoittautunut tuottamattomaksi eriytetyn hoidon kehittämisen tai etiologian ja patogeneesin tutkimisen kannalta.
ICD-10 luettelee seuraavat skitsofrenian oireet: harhaluulot (omituiset, mahtipontiset tai vainoavat), ajattelun häiriöt (katkonainen tai epälooginen ajatusvirta tai käsittämätön puhe), havaintokyvyn häiriöt (hallusinaatiot, passiivisuuden tunteet, viittauskäsitykset), mielialahäiriöt, liikehäiriöt (katatonia, agitaatio, tokkuraisuus), persoonallisuuden heikkeneminen ja toimintakyvyn heikkeneminen.
Elämän aikana skitsofrenia kehittyy 0,28 %:lle (95 %:n UI: 0,24–0,31). Lapsuudessa skitsofrenian oireet ilmenevät motivaation ja emotionaalisten reaktioiden heikkenemisenä. Myöhemmin todellisuudentaju heikkenee ja havaintokyky ja ajattelu poikkeavat merkittävästi tietyn kulttuurin normeista, mikä ilmenee yleensä harhaluuloina ja kuulohallusinaatioina. Myös näkö- ja somaattiset hallusinaatiot sekä ajattelun ja käyttäytymisen sekavuus ovat yleisiä.
Todellisuudentajun häiriintymiseen liittyvä psykoosi ilmenee yleensä 17–30-vuotiailla miehillä ja 20–40-vuotiailla naisilla. Psykoottisten häiriöiden kulku ja lopputulos vaihtelevat suuresti. Joillakin potilailla (noin 15–25 %) ensimmäinen psykoottinen jakso päättyy täydelliseen remissioon, eikä seuraavien viiden vuoden aikana psykoottisia häiriöitä esiinny (myöhemmässä havainnoinnissa näiden potilaiden osuus kuitenkin pienenee). Toisilla potilailla (noin 5–10 %) vaikeat psykoottiset häiriöt jatkuvat ilman remissiota useita vuosia. Useimmilla potilailla ensimmäisen psykoottisen jakson jälkeen tapahtuu osittainen remissio, ja myöhemmin psykoottisten oireiden pahenemista havaitaan ajoittain.
Yleisesti ottaen, vaikka psykoottisten häiriöiden vakavuus saavuttaa tasaisen tasanteen 5–10 vuotta ensimmäisen episodin jälkeen, emotionaalinen ja tahdonalainen köyhtyminen jatkuu pidempään. [ 53 ] Skitsofreniaoireiden eteneminen on usein seurausta skitsofreniaan liittyvien primaaristen häiriöiden lisääntymisestä. Näitä ovat autismi, työkyvyn heikkeneminen, oppimisvaikeudet sekä alhainen itsetunto ja muiden arvostus. Tämän seurauksena potilaat jäävät yksin, eivät löydä töitä ja ovat alttiita stressille, mikä voi pahentaa oireita ja lisätä heidän toimintakykyään. Lisäksi skitsofrenian diagnoosi itsessään aiheuttaa edelleen negatiivisen reaktion muiden joukossa, mikä rajoittaa entisestään potilaan toimintakykyä. Vaikka iän myötä skitsofrenian oireet heikkenevät ja toimintakyky usein paranee, se ei voi korvata potilaan menettämiä elinvuosia ja menetettyjä mahdollisuuksia.
Rikollisen toiminnan ja skitsofrenian välinen suhde
Wessely ym. pyrkivät Camberwell Register -tutkimuksessaan vastaamaan kysymykseen: "Liittyykö skitsofrenia lisääntyneeseen rikosten tekemisen riskiin ja tiheyteen?" He päättelivät, että skitsofreniaa sairastavilla, vaikka heitä ei yleensä pidetäkään lisääntyneessä rikollisen käyttäytymisen riskissä olevina, on suurempi riski saada tuomio väkivaltarikoksista kuin muita mielenterveyshäiriöitä sairastavilla. Psykoosista kärsivillä henkilöillä oli lisääntynyt väkivallan ja siten myös väkivaltarikoksista tuomitsemisen riski, mutta tämä yhteys oli vähemmän selvä, jos heillä ei ollut samanaikaista päihteiden väärinkäyttöä. Office for National Statistics -viraston vankien psykiatrista sairastuvuutta koskevassa katsauksessa funktionaalisen psykoosin esiintyvyys tutkimusvuonna oli 7 % tuomituilla miehillä, 10 % tuomitsemattomilla tutkintavangeilla miehillä ja 14 % naisvangeilla, kun vastaava luku oli 0,4 % väestössä yleensä. Tämän katsauksen tulokset saattavat edellyttää edellä mainittujen tulosten uudelleenarviointia, koska on hyvin epätodennäköistä, että mielenterveyshäiriöiden esiintyvyyserot tämän kokoluokan vankila- ja väestössä voitaisiin selittää tuomioistuinten ennakkoasenteella mielisairaiden tuomitsemisessa. Nämä tulokset eivät tietenkään millään tavalla osoita syy-yhteyttä rikollisuuden ja psykoosin välillä, ainoastaan yhteyden.
Skitsofrenian yhteys väkivaltarikollisuuteen on yleisesti ottaen saanut enemmän huomiota kuin skitsofrenian yhteys muihin rikoksiin. [ 54 ], [ 55 ] Taylorin katsauksessa aihetta käsittelevään tutkimukseen päädytään siihen, että skitsofreniaa sairastavilla ja väkivaltarikoksista tuomituilla henkilöillä väkivaltaiset teot tapahtuvat useimmiten sairauden alkamisen jälkeen. Ensimmäisen skitsofreniajakson tutkimus osoittaa, että ensimmäisestä sairastuneista yli kolmannes oli syyllistynyt väkivaltaiseen käyttäytymiseen kuukautta ennen sairaalaan ottamista, mukaan lukien mahdollisesti hengenvaaralliseen käyttäytymiseen ja outoon seksuaalikäyttäytymiseen. Monilla näistä potilaista oli ollut poliisikontakteja ennen ensimmäistä sairaalaan ottamistaan, mutta harvoja syytettiin sairaalaan ottamisen jälkeen. Taylor tutki skitsofrenian mahdollisuutta peräkkäisessä otoksessa tutkintavankeja Brixtonin vankilassa. Väkivaltarikoksista tuomittujen esiintyvyys skitsofreniaa sairastavien keskuudessa oli noin 12–13 %. Noin 5–8 % verrokkiryhmän jäsenistä tuomittiin väkivaltarikoksista. Kansallisen luottamuksellisen mielenterveysongelmien uhrien tekemiä henkirikoksia koskevan raportin mukaan 5 prosentilla henkirikoksesta tuomituista oli psykoosin oireita. Toisin kuin psykoosista kärsivistä ihmisistä yleisesti uskotaan, uhri on useimmiten perheenjäsen eikä tuntematon (yleisempi havainto väkivaltaisesta käyttäytymisestä yhteisöotoksessa Steadmanin ym. tutkimuksessa).
Jotkin skitsofrenian erityisoireet liittyvät väkivaltaan. Niinpä Virkkunen havaitsi tutkiessaan Suomessa skitsofreniapotilaita, jotka olivat syyllistyneet vakaviin väkivaltatapauksiin, ja tuhopolttajien ryhmää, että 1/3 heistä teki rikoksia suoraan hallusinaatioiden tai harhaluulojen seurauksena; loput 2/3 teki rikoksia perheessä esiintyvän stressin aiheuttamien ongelmien vuoksi. Uhka-/tilanteen hallinnan menetyksen oireet liittyvät suoraan väkivaltaan. Oireiden, jotka tuhoavat henkilökohtaisen autonomian tunteen ja kyvyn vaikuttaa tilanteeseen, vuoksi potilaat saattavat pitää itseensä liittyvien uhkien torjumiseksi tekemiään toimia oikeutettuina ("järkevyys irrationaalisuuden sisällä").
Harhaluuloiset psykoottiset potilaat, jotka syyllistyvät väkivaltaisiin tekoihin ajatustensa seurauksena, eroavat väkivallattomista potilaista siinä, kuinka paljon he ovat kiinnostuneita ajatuksiaan tukevista todisteista, kuinka paljon he ovat vakuuttuneita siitä, että tällaista näyttöä on löydetty, ja kuinka paljon heidän affektiivisia muutoksiaan, erityisesti masennusta, vihaa tai pelkoa, liittyy heidän harhaluuloiseen ajatteluunsa. Taylorin ym. Brixtonin tutkimuksissa passiivisuusharhat, uskonnolliset harhaluulot ja vaikutusvaltaharhat liittyivät merkittävästi useammin väkivaltaisiin tekoihin.
Skitsofrenian aktiivisten oireiden, mukaan lukien uhka-/kontrollinmenetysoireiden, riski kasvaa huomattavasti päihteiden väärinkäytön myötä. Jälkimmäisen tekijän roolia korostaa Steadmanin ym. tutkimus: kun tämä tekijä kontrolloitiin, äskettäin kotiutettujen psykiatristen potilaiden väkivaltaisuus ei ollut korkeampi kuin väestön väkivaltaisuus yleensä. Sairauteen liittyvät hallusinaatiot liittyvät useimmiten väkivaltaan, jos ne ovat käskyhallusinaatioita tai jos virheellisesti havaitut maku- ja hajuaistimukset tulkitaan "todisteena" kontrollin harhaluuloista. Vähemmän ymmärretään poikkeavan persoonallisuuden kehityksen roolia skitsofreniaa sairastavien henkilöiden tekemissä rikoksissa (olipa kyseessä sitten samanaikainen sairaus tai sairauden seuraus).
 [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 56 ], [ 57 ], [ 58 ], [ 59 ]
Skitsofrenian oireiden teoriat
Alkuperäinen käsitys skitsofreniasta varhain alkavana ja tasaisesti etenevänä neurodegeneratiivisena sairautena (dementia praecox) on tällä hetkellä hylätty. Nykyaikaiset hypoteesit pitävät skitsofreniaa neurologisena kehityssairautena, joka liittyy hermoston kehityksen heikkenemiseen ja etenee vain ensimmäisinä vuosina, mutta ei läpi elämän, mikä on yhdenmukaisempaa kliinisten havaintojen kanssa. [ 60 ], [ 61 ] Skitsofrenian dysontogeneettinen teoria auttaa meitä ymmärtämään vakiintuneiden etiologisten tekijöiden roolia. Skitsofrenian riskitekijät, kuten talvella syntyminen, positiivinen sukuanamneesi, monimutkainen raskaus ja synnytys, voivat häiritä aivojen kehitystä ja muodostaa varhain alttiuden taudille. Perinnöllisen alttiuden omaavien lasten, esimerkiksi skitsofreniaa sairastavien äitien, havainnot ovat paljastaneet yhteyden motoristen, kognitiivisten ja affektiivisten häiriöiden esiintymisen ja psykoosin myöhemmän kehittymisen välillä. On keskustelua siitä, onko psykoosi seurausta taudin etenemisestä lapsuudessa ja nuoruudessa vai onko se seurausta varhaisvuosina syntyneestä, mutta vakaana pysyneestä alttiudesta, joka ilmenee nuoruudessa lisääntyneen psyykkisen stressin olosuhteissa. Nämä teoriat eivät ole toisensa poissulkevia, sillä molemmat viittaavat lievien oireiden varhaiseen ilmaantumiseen ja sitä seuraavaan täysimittaisen psykoosin kehittymiseen. On huomattava, että taudin saavuttamisen jälkeen psykoottinen taso, neurokuvantamismenetelmät, neuropsykologinen tutkimus, kliininen havainnointi tai lopulta patomorfologiset tiedot eivät osoita taudin etenemistä.
Useimmilla skitsofreniapotilailla on negatiivisia oireita läpi elämänsä, ja lisääntyvä sosiaalinen sopeutumattomuus voi olla seurausta potilaan ja yhteiskunnan välisestä suhteesta. [ 62 ] Tämä voidaan selittää hyvin perustasolla esimerkiksi tarkastelemalla työllisyysongelmaa. Psykoottisen jakson jälkeen potilaan on vaikea palata aiempaan elämäänsä ja ammattiinsa. Vaikka oireita ei olisikaan, työnantajat, työtoverit, ystävät ja sukulaiset eivät pidä häntä työkykyisenä henkilönä. Skitsofreniapotilaiden työttömyysaste on 80 %, vaikka merkittävä osa heistä säilyttää työkykynsä. Tämän tekijän merkitys on osoitettu hyvin kehitysmaiden sosiokeskeisten kulttuurien tutkimuksissa, joissa skitsofreniapotilaat voivat säilyttää sosiaalisen ja ammatillisen asemansa huomattavasti vähemmän stressaavassa ympäristössä. Näissä maissa tauti etiologiasta ja neurobiologisista perusteista on kerrottu yksityiskohtaisesti Carpenterin ja Вuchananin teoksessa Waddington.
On jo pitkään havaittu, että skitsofreniaa sairastavat potilaat ovat hyvin heterogeenisiä taudin puhkeamisen luonteen, johtavien oireiden, taudinkulun, hoidon tehokkuuden ja lopputuloksen suhteen. Vuonna 1974 esitettiin vaihtoehtoinen hypoteesi (Strauss et al., 1974), joka perustui poikkileikkaus- ja pitkäaikaisten kliinisten havaintojen tietoihin, jotka osoittavat suhteellisen riippumattomuuden positiivisten psykoottisten oireiden, negatiivisten oireiden ja ihmissuhdehäiriöiden välillä. Hypoteesin ydin on, että näillä oireryhmillä on itsenäinen psykopatologinen perusta, eivätkä ne edusta yhden patofysiologisen prosessin ilmentymiä. [ 63 ] Havaintojakson aikana havaittiin korkea korrelaatio yhden ryhmän psykopatologisten oireiden vakavuuden välillä, ja päinvastoin, eri ryhmien oireiden vakavuuden välillä ei havaittu korrelaatiota. Nämä tiedot vahvistettiin lukuisissa tutkimuksissa, mutta yhdellä lisäyksellä. Kävi ilmi, että hallusinaatiot ja harhaluulot liittyvät läheisesti toisiinsa, mutta eivät korreloi muiden positiivisten oireiden (esimerkiksi ajattelun ja käyttäytymisen häiriintymisen) kanssa. Tällä hetkellä on yleisesti hyväksyttyä, että skitsofrenian keskeisiä ilmenemismuotoja ovat todellisuudentajun vääristyminen, ajattelun ja käyttäytymisen sekavuus, negatiiviset oireet ja kognitiivinen heikkeneminen. Skitsofrenian negatiivisiin oireisiin kuuluvat emotionaalisten reaktioiden ja niiden ulkoisten ilmentymien heikkeneminen, puheen köyhyys ja sosiaalisen motivaation heikkeneminen. Aiemmin Kraepelin kuvaili näitä ilmenemismuotoja "tahdonlähteen kuivumiseksi". Oireryhmien väliset erot ovat erittäin tärkeitä lääkehoitoa määrättäessä. Muita terapeuttisen näkökulman kannalta tärkeitä kliinisiä ilmenemismuotoja ovat masennus, ahdistuneisuus, aggressiivisuus ja vihamielisyys sekä itsemurha-ajatukset.
Vuosien ajan lääkkeiden vaikutusta skitsofreniaan arvioitiin pääasiassa niiden vaikutuksella psykoottisiin oireisiin tai niihin liittyviin parametreihin, kuten sairaalahoidon tai remission kestoon. Eri oireryhmien suhteellisen itsenäisyyden tunnustamisen myötä hoidon vaikutuksen kattavasta arvioinnista kuhunkin näistä ryhmistä on tullut standardi. Kävi ilmi, että tavanomaisella antipsykoottisella hoidolla ei ole käytännössä lainkaan vaikutusta skitsofrenian kognitiiviseen heikkenemiseen ja negatiivisiin oireisiin. [ 64 ] Samaan aikaan näillä kahdella oireryhmällä voi olla ratkaiseva vaikutus potilaan tilan vakavuuteen ja hänen elämänlaatuunsa. Tietoisuus perinteisen lääkehoidon rajoituksista on tullut sysäykseksi uusien lääkkeiden kehittämiselle näiden skitsofrenian ilmentymien hoitoon.
Skitsofrenia on krooninen sairaus, joka voi edetä useiden pahenemisvaiheiden aikana, vaikka pahenemisvaiheiden kesto ja ominaisuudet voivat vaihdella. Skitsofreniaa sairastavilla potilailla psykoottisia oireita ilmenee usein 12–24 kuukautta ennen hoitoon hakeutumista. Esioireiseen vaiheeseen voi kuulua normaali tai heikentynyt sosiaalinen kyvykkyys, lievä kognitiivinen häiriintyminen tai havaintovääristymiä, heikentynyt kyky kokea mielihyvää (anhedonia) ja muita yleisiä selviytymisvaikeuksia. Tällaiset skitsofrenian oireet voivat olla hienovaraisia ja tunnistettavissa vasta jälkikäteen, tai ne voivat olla selvempiä sosiaalisen, akateemisen ja ammatillisen toimintakyvyn heikentyessä. Esioirevaiheessa voi esiintyä subkliinisiä oireita, kuten vetäytymistä tai eristäytymistä, ärtyneisyyttä, epäluuloisuutta, epätavallisia ajatuksia, havaintovääristymiä ja havaintokyvyn häiriintymistä. Sairauden puhkeaminen (harhaluulot ja hallusinaatiot) voi olla äkillinen (päivien tai viikkojen kuluessa) tai hidas ja asteittainen (vuosien kuluessa). Skitsofrenian kulku voi olla episodinen (ilmeisine pahenemisvaiheineen ja remissioineen) tai jatkuva; toiminnallinen vaje pyrkii pahenemaan. Taudin myöhäisvaiheessa taudin kulku voi olla vakaa, toimintakyvyn heikkeneminen voi vakiintua ja jopa laskea.
Yleisesti ottaen skitsofrenian oireet voidaan jakaa positiivisiin, negatiivisiin, kognitiivisiin ja epäorganisaatio-oireisiin. Positiivisille oireille on ominaista normaalien toimintojen liiallisuus tai vääristyminen; negatiivisille oireille on ominaista normaalien toimintojen väheneminen tai menetys. Epäorganisaatio-oireisiin kuuluvat ajattelun häiriöt ja sopimaton käyttäytyminen. Kognitiiviset oireet ovat tiedonkäsittelyn häiriöitä ja ongelmanratkaisuvaikeuksia. Kliininen kuva voi sisältää oireita yhdestä tai kaikista näistä luokista.
Skitsofrenian positiiviset oireet voidaan jakaa harhaluuloihin ja hallusinaatioihin eli ajattelun häiriöihin ja sopimattomaan käyttäytymiseen. Harhaluulot ovat vääriä uskomuksia. Vainoharhaluuloissa potilas uskoo, että häntä häiritään, seurataan tai petetään. Viittausharhoissa potilas uskoo, että kirjojen, sanomalehtien, laulujen sanoitusten tai muiden ulkoisten vihjeiden otteet ovat hänelle merkityksellisiä. Ajatuksen lisäämisen tai vetäytymisen harhaluuloissa potilas uskoo, että muut ihmiset voivat lukea hänen ajatuksiaan, että hänen ajatuksensa välittyvät muiden toimesta tai että ulkoiset voimat istuttavat häneen ajatuksia ja impulsseja. Hallusinaatiot voivat olla kuulo-, näkö-, haju-, maku- tai tuntoharhoja, mutta kuuloharhat ovat ylivoimaisesti yleisimpiä. Potilas voi kuulla ääniä, jotka kommentoivat hänen käytöstään, puhuvat toisilleen tai esittävät kriittisiä ja loukkaavia huomautuksia. Harhaluulot ja hallusinaatiot voivat olla potilaalle erittäin ahdistavia. [ 65 ]
Ajatushäiriöihin kuuluu ajattelun sekavuutta, epäjohdonmukaista ja tarkoituksetonta puhetta sekä jatkuvia siirtymiä aiheesta toiseen. Puhehäiriöt voivat vaihdella lievästä sekavuudesta epäjohdonmukaisuuteen ja merkityksettömyyteen. Sopimattomaan käytökseen voi kuulua lapsellista tyhmyyttä, kiihtyneisyyttä sekä sopimatonta ulkonäköä ja käytöstapoja. Katatonia on äärimmäinen käytöshäiriöiden muoto, johon voi kuulua jäykän asennon ylläpitäminen ja jatkuva liikkeen vastustaminen tai tarkoitukseton spontaani motorinen toiminta.
Taudin negatiiviset (alijäämäiset) ilmenemismuodot ilmenevät muun muassa litistyneenä affektina, puheen köyhyytenä, anhedoniana ja epäsosiaalisuutena. Litistyneessä affektissa potilaan kasvot näyttävät hypomimeettisiltä, heikolta katsekontaktilta ja riittämättömältä ilmeikkyydeltä. Puheen köyhyys ilmenee puheentuotannon vähenemisenä, yksitavuisina vastauksina kysymyksiin, mikä luo vaikutelman sisäisestä tyhjyydestä. Anhedonia voi heijastaa riittämätöntä kiinnostusta toimintaan ja päämäärättömän toiminnan lisääntymistä. Epäsosiaalisuus ilmenee riittämättömänä kiinnostuksena ihmissuhteisiin. Negatiiviset oireet johtavat usein heikkoon motivaatioon ja käyttäytymisen tarkoituksenmukaisuuden vähenemiseen.
Kognitiivisiin puutteisiin kuuluvat vaikeudet tarkkaavaisuudessa, kielenkäsittelyssä, työmuistissa, abstraktissa ajattelussa, ongelmanratkaisussa ja sosiaalisten vuorovaikutusten ymmärtämisessä. Potilaan ajattelu voi jäykistyä, ja kyky ratkaista ongelmia, ymmärtää muiden ihmisten näkökulmia ja oppia kokemuksista voi heikentyä. Skitsofrenian oireet heikentävät tyypillisesti toimintakykyä ja häiritsevät merkittävästi työtä, sosiaalisia suhteita ja itsestä huolehtimista. Työttömyys, eristäytyminen, häiriintyneet ihmissuhteet ja heikentynyt elämänlaatu ovat yleisiä. Kognitiivisen heikentymisen vakavuus määrää pitkälti yleisen toimintakyvyn heikkenemisen asteen.
Itsemurhat
Tutkimukset viittaavat siihen, että ainakin 5–13 % skitsofreniapotilaista kuolee itsemurhan kautta. [ 66 ] Itsemurha on skitsofreniaa sairastavien yleisin ennenaikaisen kuoleman syy, mikä voi osittain selittää, miksi skitsofreniaa sairastavien elinajanodote lyhenee keskimäärin 10 vuodella. Paranoidista skitsofreniaa sairastavat potilaat, joilla on myöhäinen puhkeaminen ja riittävä toimintakyky ennen sairautta ja joilla on paras ennuste toipumiselle, ovat myös alttiimpia itsemurhalle. Koska näillä potilailla on edelleen kyky tuntea surua ja ahdistusta, he saattavat todennäköisemmin toimia epätoivoisesti, koska heillä on realistinen ymmärrys sairautensa seurauksista.
Väkivalta
Skitsofrenia on suhteellisen pieni väkivaltaisen käyttäytymisen riskitekijä. Väkivallalla uhkaaminen ja lievät aggressiiviset purkaukset ovat paljon yleisempiä kuin todella vaarallinen käyttäytyminen. Potilaita, jotka todennäköisemmin syyllistyvät väkivaltaisiin tekoihin, ovat huumeiden ja alkoholin väärinkäyttäjät, vainoharhaisuuksia tai käskyhallusinaatioita omaavat sekä ne, jotka eivät käytä määrättyä hoitoa. Hyvin harvoin vakavasti masentuneet, vainoharhaiset potilaat, jotka tuntevat olonsa eristäytyneiksi, hyökkäävät tai tappavat niitä, joita he pitävät ongelmiensa ainoana lähteenä (esim. auktoriteettihahmo, julkkis, puoliso). Useimmat skitsofreniapotilaat eivät koskaan ole väkivaltaisia. Jokaista skitsofreniaa sairastavaa henkilöä kohden, joka tekee henkirikoksen, 100 tekee itsemurhan. [ 67 ] Skitsofreniapotilaat saattavat hakeutua ensiapuun väkivallalla uhkaillen tai saadakseen ruokaa, suojaa ja tarvittavaa hoitoa.
Vaiheet
Taudin etenemisen tyypit:
- Jatkuvasti etenevä eli krooninen skitsofrenia;
- Paroksysmaalinen skitsofrenia, jolla puolestaan on alatyyppejä
- Turkismainen (paroksysmaalinen - progressiivinen);
- Toistuva (säännöllinen).
Skitsofrenian vaiheet:
- Alkuperäinen. Se alkaa yleensä astenialla, apatialla ja ilmenee syvänä masennuksena, psykoosina, deliriumina ja hypomaniana.
- Manifestaatio. Oireet voimistuvat, kliininen kuva jäätyy ja vakiintuu.
- Viimeinen, viimeinen vaihe. Oireet ovat yleensä alijäämäisiä, kliininen kuva jähmettyy.
Taudin kehittymisen nopeus (progressiivisuus):
- Pahanlaatuinen skitsofrenia (nopeasti etenevä);
- Paranoidinen skitsofrenia (kohtalaisen etenevä);
- Hitaasti etenevä muoto (matalaprogressiivinen).
Lomakkeet
Skitsofreniasta on kuvattu viisi muotoa: paranoidinen, epäorganisoitunut, katatoninen, residuaalinen ja erilaistumaton. Paranoidiselle skitsofrenialle ovat ominaisia harhaluulot ja kuulohallusinaatiot, joissa kognitiivinen toimintakyky ja affektit säilyvät ehjinä. Epäorganisoituneelle skitsofrenialle on ominaista puheen ja käyttäytymisen epäorganisoituminen sekä litistyneet tai sopimattomat affektit. Katatonisessa skitsofreniassa fyysiset oireet ovat vallitsevia, mukaan lukien joko liikkumattomuus tai liiallinen motorinen aktiivisuus ja omituisten asentojen omaksuminen. Erilaistumattomassa skitsofreniassa oireet ovat vaihtelevia. Residuaalisessa skitsofreniassa on selkeä anamnestinen näyttö skitsofreniasta, jossa on voimakkaampia oireita, joita seuraa pitkä jakso kohtalaisen voimakkaita negatiivisia oireita.
Jotkut asiantuntijat sitä vastoin luokittelevat skitsofrenian alijäämä- ja ei-alijäämäalatyyppeihin negatiivisten oireiden, kuten litistyneen tunteen, riittämättömän motivaation ja vähentyneen tavoitteellisuuden, esiintymisen ja vakavuuden perusteella. Alijäämäalatyyppiä sairastavilla potilailla negatiiviset oireet ovat vallitsevia ottamatta huomioon muita tekijöitä (esim. masennusta, ahdistusta, riittämätöntä ympäristön stimulaatiota, lääkkeiden sivuvaikutuksia). Ei-alijäämäalatyyppiä sairastavilla potilailla voi olla harhaluuloja, hallusinaatioita ja ajatushäiriöitä, mutta heillä ei ole käytännössä lainkaan negatiivisia oireita.
Diagnostiikka skitsofreniat
Skitsofrenian diagnosoimiseksi ei ole olemassa erityisiä testejä. Diagnoosi perustuu potilaan historian, oireiden ja löydösten kattavaan arviointiin. [ 76 ] Lisälähteistä, kuten perheeltä, ystäviltä, opettajilta ja työtovereilta, saatavat tiedot ovat usein hyödyllisiä. Mielenterveyshäiriöiden diagnostiikka- ja tilastokäsikirjan (DSM-IV) neljännen painoksen mukaan diagnoosi edellyttää, että kaksi tai useampi tyypillinen oire (harhaluulot, hallusinaatiot, sekava puhe, sekava käyttäytyminen, negatiiviset oireet) esiintyvät merkittävän osan ajasta kuukauden aikana. Sairauden ennakko-oireiden tai mikro-oireiden, joihin liittyy sosiaalisia, ammatillisia ja itsestä huolehtimisen häiriöitä, on oltava ilmeisiä kuuden kuukauden ajan, mukaan lukien yhden kuukauden ilmeiset oireet.
Muista sairauksista tai päihteiden väärinkäytöstä johtuva psykoosi on suljettava pois potilaan sairaushistorian ja testien, kuten laboratoriokokeiden ja neurokuvantamisen, tarkastelulla. Vaikka joillakin skitsofreniapotilailla havaitaan rakenteellisia aivopoikkeavuuksia, ne eivät ole riittävän spesifisiä diagnostisiksi.
Muita mielenterveyshäiriöitä, joilla on samanlaisia oireita, ovat jotkin skitsofreniaan liittyvät häiriöt: ohimenevä psykoottinen häiriö, skitsofreniforminen häiriö, skitsoaffektiivinen häiriö ja harhaluulohäiriö. Lisäksi mielialahäiriöt voivat aiheuttaa psykoosia joillakin ihmisillä. Jotkut persoonallisuushäiriöt (erityisesti skitsofrenia) ilmenevät skitsofrenian kaltaisilla oireilla, vaikkakin ne ovat yleensä lievempiä eivätkä psykoottisia.
Kun psykoosi kehittyy, ensimmäinen askel on yrittää selvittää sen syy. Jos syy tiedetään, hoito ja ehkäisy voivat olla tarkempia. Se, että tarkka diagnoosi on avain tehokkaaseen hoitoon, voidaan nähdä esimerkiksi harhaluuloisista oireista, jotka voivat olla ilmentymä paitsi skitsofreniassa, myös temporaalisessa epilepsiassa, amfetamiiniriippuvuudessa ja mielialahäiriön maanisessa vaiheessa. Jokainen näistä tapauksista vaatii erityishoitoa.
Differentiaalinen diagnoosi
Skitsofrenian erotusdiagnoosin algoritmi löytyy American Psychiatric Associationin mielenterveyshäiriöiden diagnostiikka- ja tilastokäsikirjan (DSM-IV) neljännestä laitoksesta. Tämän algoritmin mukaan psykoosista kärsivällä potilaalla tulisi ensin sulkea pois somaattiset sairaudet ja päihteiden väärinkäyttö. Sitten tulisi selvittää, johtuvatko oireet mielialahäiriöstä. Jos eivät, niin kliinisestä kuvasta riippuen diagnoosi on skitsofrenia tai skitsotyyppinen häiriö. Vaikka eri syistä johtuvien psykoottisten häiriöiden hoidolla on omat erityispiirteensä, kaikissa tapauksissa käytetään yleensä neuroleptejä.
 [ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ]
[ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ]
Kuka ottaa yhteyttä?
Hoito skitsofreniat
Skitsofrenia on ehdottomasti tila, joka vaatii lähetteen psykiatriseen hoitoon. Eikä tässä tapauksessa ole lainkaan välttämätöntä, että psykoottisten kokemusten ja tehdyn rikoksen välillä on suora yhteys. Riittää, että tutkittava on sairas. Yleisesti ottaen, kuten käytäntö vahvistaa, jos rikokseen ei liity positiivisia psykoottisia oireita, se liittyy potilaan persoonallisuuden heikkenemiseen sairauden seurauksena. Samalla voi tietenkin tavata ihmisiä, joiden rikollisuus on osa heidän elämäntapaansa liittyvää rikollista kaavaa ja jotka – niin sattuikin – sairastuivat skitsofreniaan, mutta yleensä ihmisille, jotka tällä hetkellä tarvitsevat psykiatrista hoitoa, tulisi tarjota tällaista hoitoa. Näin ei aina tapahdu, varsinkin jos tyydyttäviä laitoshoitopalveluja ei ole saatavilla. Jos tutkittava tekee rikoksen ollessaan täydellisessä remissiossa, ja tämä on osa hänen rikollista "uraansa", hän on vastuussa teoistaan. Skitsofrenia voi olla niin vakava, että tutkittava voidaan todeta kyvyttömäksi osallistumaan oikeudenkäyntiin. Tämä sairaus on perusta alennetulle vastuulle murhatapauksissa ja voi olla perusta MacNaughtenin sääntöjen soveltamiselle.
Aika psykoottisten oireiden alkamisesta hoidon alkuun korreloi alkuperäisen hoitovasteen nopeuden, hoitovasteen laadun ja negatiivisten oireiden vaikeusasteen kanssa. Varhainen hoito johtaa yleensä nopeampaan ja täydellisempään vasteeseen. Jos potilasta ei hoideta ensimmäisen jakson aikana, 70–80 %:lla potilaista kehittyy uusi jakson 12 kuukauden kuluessa. Pitkäaikainen antipsykoottisten lääkkeiden käyttö voi vähentää uusiutumisriskiä noin 30 % vuoden aikana.
Hoidon päätavoitteet ovat psykoottisten oireiden vakavuuden vähentäminen, oireiden pahenemisen ja niihin liittyvien toimintakyvyn häiriöiden ehkäiseminen sekä potilaan toiminnan parantaminen parhaalla mahdollisella tasolla. Hoidon pääkomponentteja ovat antipsykootit, yhteisöpohjainen kuntoutus ja psykoterapia. Koska skitsofrenia on pitkäaikainen ja toistuva sairaus, potilaiden itsehoitotaitojen opettaminen on tärkeä terapian tavoite.
Lääkkeet jaetaan tyypillisiin antipsykootteihin (neurolepteihin) ja toisen sukupolven antipsykootteihin (SGA) niiden affiniteetin ja aktiivisuuden perusteella. SGA-lääkkeillä voi olla tiettyjä etuja, kuten hieman suurempi teho (vaikka joidenkin SGA-lääkkeiden kohdalla nämä edut ovat kiistanalaisia) ja hyperkineettisten häiriöiden ja muiden sivuvaikutusten pienempi todennäköisyys.
Skitsofrenian hoito perinteisillä antipsykooteilla
Näiden lääkkeiden vaikutusmekanismi liittyy ensisijaisesti dopamiini D2 -reseptorien salpaukseen ( dopamiini-2-salpaajat). Perinteiset antipsykootit voidaan jakaa korkea-, keski- ja matalapotentteihin. Korkeapotenteisilla antipsykooteilla on suurempi affiniteetti dopamiinireseptoreihin ja pienempi affiniteetti adrenergisiin ja muskariinireseptoreihin. Harvoin käytetyillä matalapotenteisilla antipsykooteilla on pienempi affiniteetti dopamiinireseptoreihin ja suhteellisen suurempi affiniteetti adrenergisiin, muskariini- ja histamiinireseptoreihin. Erilaisia lääkkeitä on saatavana tabletteina, nesteinä, lyhytvaikutteisina ja pitkävaikutteisina lihaksensisäisinä injektioina. Lääkkeen valinta perustuu ensisijaisesti sivuvaikutusprofiiliin, haluttuun antotapaan ja potilaan aiempaan vasteeseen lääkkeelle.[ 91 ]
Perinteiset antipsykootit
Luokka |
Valmistelu (rajat) |
Päivittäinen annos |
Keskimääräinen annos |
Kommentit |
Alifaattiset fenotiatsiinit |
Klooripromatsiini |
30-800 |
400 mg suun kautta nukkumaan mennessä |
Matalatehoisten lääkkeiden prototyyppi. Myös peräpuikkoina |
Piperidiini |
Tioridatsiini |
150–800 |
400 mg suun kautta nukkumaan mennessä |
Ainoa lääke, jolla on absoluuttinen maksimiannos (800 mg/vrk) – suurina annoksina se aiheuttaa pigmenttiretinopatiaa ja sillä on voimakas antikolinerginen vaikutus. Käyttöohjeissa on lisävaroituksia QTk-ajan pidentymisen vuoksi. |
Dibentsoksatsepiinit |
Loksapiini |
20–250 |
60 mg suun kautta nukkumaan mennessä |
Sillä on affiniteetti dopamiini D- ja serotoniini 5HT-reseptoreihin |
Dihydroindolonit |
Molindon |
15-225 |
60 mg suun kautta nukkumaan mennessä |
Saattaa aiheuttaa painonpudotusta |
Tioksanteenit |
Tiotikseeni |
8-60 |
10 mg suun kautta nukkumaan mennessä |
Akatisian korkea esiintyvyys |
Butyrofenonit |
Haloperidoli |
1–15 |
4 mg suun kautta nukkumaan mennessä |
Korkean tehon lääkkeiden prototyyppi; haloperidolidekanoaatti (i/m depot) on saatavilla. Akatisia on yleinen. |
Difenyylibutyylipyridiinit |
Pimotsidi |
1–10 |
3 mg suun kautta nukkumaan mennessä |
Hyväksytty vain Touretten oireyhtymään |
Piperatsiini |
Trifluoperatsiini Flufenatsiini Perfenatsiini 2 ' 3 |
2-40 0,5–40 12-64 |
10 mg suun kautta nukkumaan mennessä 7,5 mg suun kautta nukkumaan mennessä 16 mg suun kautta nukkumaan mennessä |
On myös flufenatsiinidekanoaattia ja flufenatsiinienantaattia, jotka ovat depot-muotoja (annosekvivalensseja ei ole) |
QTk - 07" -väli korjattuna sykkeen mukaan.
1 Nykyiset suositukset tyypillisten antipsykoottien aloittamiseksi ovat aloittaa pienimmällä annoksella ja titrata sitä ylöspäin tarvittavaan annokseen; nukkumaanmenoaikaa suositellaan. Ei ole näyttöä siitä, että annoksen nopea suurentaminen olisi tehokkaampaa. Lihakseeni annettavia lääkemuotoja on saatavilla akuuttiin hoitoon.
Perinteisillä antipsykooteilla on joitakin vakavia sivuvaikutuksia, kuten sedaatio, sekavuus, dystonia tai lihasjäykkyys, vapina, kohonneet prolaktiinitasot ja painonnousu (sivuvaikutusten hoitoon). Akatisia (motorinen levottomuus) on erityisen hankala ja voi johtaa huonoon hoitomyöntyvyyteen. Nämä lääkkeet voivat myös aiheuttaa tardiivia dyskinesiaa, tahatonta liikehäiriötä, jolle on tyypillistä huulten ja kielen rypistyminen ja/tai "kiertoliikkumisen" tunne käsivarsissa tai jaloissa. Tardiivin dyskinesian esiintyvyys on noin 5 % vuodessa lääkkeen käytöstä potilailla, jotka käyttävät perinteisiä antipsykootteja. Noin 2 %:ssa tapauksista tardiivi dyskinesia on vakavasti rumentavaa. Joillakin potilailla tardiivi dyskinesia jatkuu loputtomiin, jopa lääkityksen lopettamisen jälkeen.
Kaksi perinteistä antipsykoottista lääkettä ja yksi antipsykoottinen lääke on saatavilla pitkävaikutteisina depotvalmisteina. Näitä valmisteita käytetään lääkkeiden yhteensopimattomuuksien välttämiseksi. Ne voivat myös auttaa potilaita, jotka eivät pysty ottamaan lääkkeitään suun kautta päivittäin epäjärjestyksen, välinpitämättömyyden tai sairautta kohtaan tuntemansa vastenmielisyyden vuoksi.
Depot-antipsykootit
Valmistelu 1 |
Annostus |
Aika huippuun 2 |
Flufenatsiinidekanoaatti |
12,5–50 mg 2–4 viikon välein |
1 päivä |
Flufenatsiini enantaatti |
12,5–50 mg 1–2 viikon välein |
2 päivää |
Haloperidolidekanoaatti |
25–150 mg 28 päivän välein (mahdollisesti 3–5 viikon välein) |
7 päivää |
Risperidonimikropallot S |
25–50 mg kahden viikon välein |
35 päivää |
1 Annetaan lihakseen Z-track-tekniikkaa käyttäen.
2 Aika huippupitoisuuden saavuttamiseen kerta-annoksen jälkeen.
Koska ensimmäisen injektion ja riittävien veren lääkepitoisuuksien saavuttamisen välillä on kolmen viikon viive, potilaan tulee jatkaa suun kautta otettavaa antipsykoottista hoitoa kolmen viikon ajan ensimmäisen injektion jälkeen. On suositeltavaa arvioida siedettävyys ennen suun kautta otettavan risperidonihoidon aloittamista.
Klotsapiini on ainoa SGA, jonka on osoitettu olevan tehokas noin 50 %:lla perinteisille antipsykooteille resistenteistä potilaista. Klotsapiini vähentää negatiivisia oireita, ei aiheuta käytännössä lainkaan motorisia sivuvaikutuksia, sillä on minimaalinen tardiivin dyskinesian kehittymisen riski, mutta se aiheuttaa muita haittavaikutuksia, kuten sedaatiota, hypotensiota, takykardiaa, painonnousua, tyypin 2 diabetesta ja lisääntynyttä syljeneritystä. Klotsapiini voi myös aiheuttaa kohtauksia, ja tämä vaikutus on annoksesta riippuvainen. Vakavin sivuvaikutus on agranulosytoosi, jota voi kehittyä noin 1 %:lla potilaista. Siksi valkosolujen määrän säännöllinen seuranta on tarpeen, ja klotsapiinia käytetään yleensä varalääkkeenä potilailla, jotka eivät reagoi riittävästi muihin lääkkeisiin. [ 92 ], [ 93 ]
Uudemmilla SGA-lääkkeillä on monia klotsapiinin etuja ilman agranulosytoosin riskiä, ja niitä suositaan yleensä perinteisiin antipsykoottisiin lääkkeisiin verrattuna akuuttien jaksojen hoidossa ja pahenemisvaiheiden ehkäisyssä. Uudemmat SGA-lääkkeet ovat teholtaan hyvin samankaltaisia, mutta niillä on erilaiset sivuvaikutukset, joten lääkkeen valinta perustuu yksilölliseen herkkyyteen ja muihin lääkkeen ominaisuuksiin. Esimerkiksi olantsapiini, jolla on suhteellisen suuri riski pitkäaikaista ylläpitohoitoa saavilla potilailla, tulisi arvioida vähintään 6 kuukauden välein. Arviointityökaluja, kuten Epänormaalien Tahattomien Liikkeiden Skaalaa, voidaan käyttää. Neuroleptioireyhtymä on harvinainen, mutta mahdollisesti kuolemaan johtava haittavaikutus, jolle on ominaista lihasjäykkyys, kuume, autonomisen hermoston epävakaus ja kohonnut kreatiniinifosfokinaasi.
Noin 30 % skitsofreniapotilaista ei reagoi perinteisiin antipsykoottisiin lääkkeisiin. Näissä tapauksissa toisen sukupolven antipsykootti klotsapiini voi olla tehokas.
Skitsofrenian hoito toisen sukupolven antipsykooteilla
Toisen sukupolven antipsykootit vaikuttavat estämällä sekä dopamiini- että serotoniinireseptoreita (serotoniini-dopamiinireseptorien antagonistit). SGA-lääkkeet yleensä vähentävät positiivisia oireita; saattavat vähentää negatiivisia oireita enemmän kuin perinteiset antipsykootit (vaikka tällaiset erot ovat kiistanalaisia); saattavat aiheuttaa vähemmän kognitiivista heikkenemistä; aiheuttavat harvemmin ekstrapyramidaalisia (motorisia) sivuvaikutuksia; niillä on pienempi riski sairastua tardiiviin dyskinesiaan; jotkut SGA-lääkkeet eivät aiheuta tai aiheuttavat vain vähäisen prolaktiinitason nousun.
Patologisen tahdottomien liikkeiden asteikko
- Tarkkaile potilaan kävelyä matkalla vastaanotolle.
- Pyydä potilasta poistamaan purukumi tai hammasproteesit, jos ne aiheuttavat ongelmia.
- Selvitä, onko potilas tietoinen joistakin liikkeistä.
- Anna potilaan istua tukevalla tuolilla ilman käsinojia kädet sylissä, jalat hieman erillään ja jalkapohjat lattialla. Tarkkaile potilaan koko kehoa nyt ja koko tutkimuksen ajan arvioidaksesi hänen liikettään.
- Ohjeista potilasta istumaan kädet roikkuen ilman tukea polvien päällä.
- Pyydä potilasta avaamaan suunsa kahdesti. Tarkkaile kielen liikkeitä.
- Pyydä potilasta työntämään kielensä ulos kahdesti.
- Pyydä potilasta napauttamaan peukalollaan käden muita sormia 15 sekunnin ajan kummallakin kädellä. Tarkkaile kasvoja ja jalkoja.
- Pyydä potilasta seisomaan kädet ojennettuina eteenpäin.
Arvioi jokainen kohta asteikolla 0–4 vakavuuden lisääntymisasteen mukaan. 0 – ei lainkaan; 1 – minimaalinen, voi olla normin ääriraja; 2 – lievä; 3 – kohtalainen; 4 – vakava. Jos liikkeitä havaitaan vasta aktivoinnin jälkeen, ne tulee arvioida 1 piste vähemmän kuin spontaanisti ilmenevät liikkeet.
Kasvojen ja suun liikkeet |
Kasvonilmeet Huulet ja suun ympärillä oleva alue Leuat Kieli |
Raajojen liikkeet |
Kädet Jalat |
Ylävartalon liikkeet |
Niska, hartiat, lonkat |
Yleinen johtopäätös |
Patologisten liikkeiden vakavuus Patologisista liikkeistä johtuva toimintahäiriö Potilaan tietoisuus epänormaaleista liikkeistä (0 - ei tietoinen; 4 - vakava ahdistus) |
Mukailtu teoksesta: ECDEU Assessment Manual for Psychopharmacology, kirjoittanut W. Guy. Tekijänoikeus 1976, Yhdysvaltain terveys-, koulutus- ja hyvinvointiministeriö.
Painonnousu, hyperlipidemia ja lisääntynyt tyypin 2 diabeteksen riski ovat ACE:n estäjien tärkeimmät haittavaikutukset. Siksi ennen ACE:n estäjillä hoidon aloittamista kaikki potilaat on seulottava riskitekijöiden varalta, mukaan lukien henkilökohtainen/suvussa esiintyvä diabetes, paino, vyötärön ympärysmitta, verenpaine, paastoverensokeri ja lipidiprofiili. Potilaita ja perheitä on koulutettava diabeteksen oireista (polyuria, polydipsia, painon lasku), mukaan lukien diabeettinen ketoasidoosi (pahoinvointi, oksentelu, nestehukka, nopea hengitys, näön hämärtyminen). Lisäksi kaikkia ACE:n estäjiä aloittavia potilaita on neuvottava ravitsemuksesta ja fyysisestä aktiivisuudesta. Kaikkien antipsykoottisilla lääkkeillä hoidettavien potilaiden painoa, painoindeksiä (BMI) ja paastoverensokeritasoja on seurattava säännöllisesti, ja heidät on lähetettävä erityistarkastukseen, jos heille kehittyy hyperlipidemia tai tyypin 2 diabetes. Maligni neuroleptioireyhtymä on yhdistetty käytännössä kaikkiin antipsykoottisiin lääkkeisiin, mukaan lukien äskettäin markkinoille tulleisiin neurolepteihin.[ 94 ]
Toisen sukupolven antipsykootit 1
LASS |
Valmistelu |
Annosrajat |
Keskimääräinen aikuisen annos |
Kommentit |
Dibentsodiatsepiinit |
Klotsapiini |
150–450 mg suun kautta 2 kertaa päivässä |
400 mg suun kautta nukkumaan mennessä |
Ensimmäinen ASA, jonka teho on osoitettu hoitoresistenteillä potilailla. Vaatii valkosolujen määrän tiheää seurantaa agranulosytoosin riskin vuoksi; lisää kohtausten ja painonnousun riskiä |
Bentsoksatsolit |
Risperidoni |
4-10 mg suun kautta ennen nukkumaanmenoa |
4 mg suun kautta nukkumaan mennessä |
Saattaa aiheuttaa ekstrapyramidaalisia oireita yli 6 mg:n annoksilla; annoksesta riippuva prolaktiinipitoisuuden nousu; ainoa pitkävaikutteinen injektoitava ASAID-lääke |
Tienobentsodiatsepiinit |
Olantsapiini |
10–20 mg suun kautta ennen |
15 mg suun kautta nukkumaan mennessä |
Uneliaisuus, painonnousu ja huimaus ovat yleisimpiä sivuvaikutuksia. |
Dibentsotiatsepiinit |
Ketiapiini |
150–375 mg suun kautta 2 kertaa päivässä |
200 mg suun kautta 2 kertaa päivässä |
Alhainen teho mahdollistaa laajan annostuksen; ei antikolinergistä vaikutusta. Annoksen titraus on tarpeen α-reseptorien salpauksen vuoksi; kahdesti päivässä antaminen on välttämätöntä. |
Bentsisotiatsolyylipiperatsiinit |
Tsiprasidoni |
40–80 mg suun kautta 2 kertaa päivässä |
80 mg suun kautta 2 kertaa päivässä |
Estää serotoniinin ja noradrenaliinin takaisinoton, voi olla masennuslääkkeitä. Uusista lääkkeistä lyhin puoliintumisaika; vaatii kaksi kertaa päivässä annon ruoan kanssa. Akuutteihin tiloihin on saatavilla lihaksensisäinen lääkemuoto. Alhainen taipumus lisätä painoa. |
Dihydrokarostyriili |
Aripipratsoli |
10–30 mg suun kautta ennen |
15 mg suun kautta nukkumaan mennessä |
Osittainen dopamiini-2-reseptorin agonisti, vähäinen taipumus painonnousuun |
APVP:t ovat toisen sukupolven antipsykootteja.
1 Tämän antipsykoottisten lääkkeiden käytön yhteydessä suositellaan painonnousun ja tyypin 2 diabeteksen kehittymisen seurantaa.
Kaikkiin toisen sukupolven antipsykootteihin liittyy lisääntynyt kuolleisuus iäkkäillä dementiapotilailla.
Skitsofrenian hoito epätyypillisillä neurolepteillä alkoi lähes samanaikaisesti tyypillisten neuroleptien määräämisen aloittamisen kanssa skitsofreniapotilaille.
Kuntoutus- ja sosiaalitukipalvelut
Psykososiaalisten taitojen koulutus ja ammatillisen kuntoutuksen ohjelmat auttavat monia potilaita työskentelemään, tekemään ostoksia ja huolehtimaan itsestään, hallitsemaan kotitalouttaan, tulemaan toimeen muiden kanssa ja tekemään yhteistyötä mielenterveysalan ammattilaisten kanssa. Työllisyyden ylläpitäminen voi olla erityisen arvokasta, kun potilas sijoitetaan kilpailukykyiseen työympäristöön ja hänelle tarjotaan työpaikkaohjaaja työhön sopeutumisen helpottamiseksi. Ajan myötä työpaikkaohjaaja toimii vain varalla päätöksenteossa tai viestinnässä työnantajien kanssa.
Yhteisöpohjaiset tukipalvelut mahdollistavat monille skitsofreniaa sairastaville asumisen yhteisössä. Vaikka useimmat potilaat voivat asua itsenäisesti, jotkut tarvitsevat valvottua asumista, jossa henkilökunta on läsnä lääkityksen noudattamisen varmistamiseksi. Ohjelmat tarjoavat porrastettua valvontaa erilaisissa ympäristöissä, aina 24 tunnin tuesta säännöllisiin kotikäynteihin. Nämä ohjelmat auttavat varmistamaan potilaan itsemääräämisoikeuden ja samalla asianmukaisen lääketieteellisen hoidon tarjoaminen vähentää relapsien todennäköisyyttä ja sairaalahoidon tarvetta. Yhteisöpohjaiset hoito-ohjelmat toimivat potilaan kotona tai muussa ympäristössä, ja niillä on korkea henkilökunta-potilas-suhde; hoitotiimit tarjoavat suoraan suurimman osan tai kaiken tarvittavan hoidon.
Vakavien pahenemisvaiheiden aikana sairaalahoito tai kriisihoito sairaalassa voi olla tarpeen, samoin kuin tahdosta riippumaton sairaalahoito, jos potilas on vaaraksi itselleen tai muille. Paremmasta kuntoutuksesta ja sosiaalipalveluista huolimatta pieni osa potilaista, erityisesti vaikeista kognitiivisista heikkenemisistä kärsivät ja hoitoon reagoimattomat, tarvitsee pitkäaikaista sairaalahoitoa tai muuta tukevaa hoitoa.
Psykoterapia
Nykyiset skitsofrenian psykoterapiamallit, joita aiemmat epäonnistuneet ponnistelut ovat suurelta osin lieventäneet, ovat tavoitteiltaan vaatimattomampia ja käytännöllisempiä, ja niitä pidetään osana kokonaisvaltaista hoitoa, jonka ytimessä ovat farmakologiset interventiot. [ 95 ] Psykoterapian tavoitteena on kehittää potilaan, perheen ja lääkärin välille integroitu suhde, jotta potilas voi oppia ymmärtämään ja hallitsemaan sairauttaan, ottamaan lääkkeitä määräysten mukaisesti ja selviytymään stressistä tehokkaammin. Vaikka yleinen lähestymistapa on yhdistää yksilöllinen psykoterapia lääkitykseen, tähän on vain vähän käytännön ohjeita. Tehokkain psykoterapia on sellainen, joka alkaa vastaamalla potilaan perussosiaalisiin tarpeisiin, tarjoaa tukea ja koulutusta sairauden luonteesta, edistää adaptiivista toimintakykyä ja perustuu empatiaan ja skitsofrenian dynaamiseen ymmärtämiseen. Monet potilaat tarvitsevat empaattista psykologista tukea sopeutuakseen siihen, että sairaus on usein elinikäinen häiriö, joka voi merkittävästi rajoittaa toimintakykyä.
Perheidensä kanssa asuville potilaille psykoedukatiiviset perheinterventiot voivat vähentää retkahdusten määrää. Tuki- ja edunvalvontaryhmät, kuten National Alliance on the Mentally Ill, ovat usein hyödyllisiä perheille.
Lisätietoja hoidosta
Ennuste
Ensimmäisten viiden vuoden aikana sairauden puhkeamisesta toimintakyky voi heikentyä, sosiaaliset ja ammatilliset taidot voivat heikentyä ja itsestä huolehtimisen laiminlyönti voi asteittain lisääntyä. Negatiiviset oireet voivat vaikeutua ja kognitiivinen toimintakyky voi heikentyä. Tämän jälkeen häiriöt saavuttavat tasannetason. On jonkin verran näyttöä siitä, että taudin vaikeusaste voi vähentyä iän myötä, erityisesti naisilla. Hyperkineettisiä häiriöitä voi kehittyä potilaille, joilla on vakavia negatiivisia oireita ja kognitiivinen toimintahäiriö, vaikka antipsykootteja ei käytettäisikään.
Ennuste vaihtelee skitsofrenian muodon mukaan. Paranoidista skitsofreniaa sairastavilla potilailla on vähemmän toimintakyvyn rajoitteita ja he reagoivat paremmin hoitoon. Vaikeusalatyyppiä sairastavat potilaat ovat yleensä toimintakyvyn rajoitteita rajoitetumpia, heillä on huonompi ennuste ja he ovat resistentimpiä hoidolle.
Skitsofrenia voi liittyä muihin mielenterveyshäiriöihin. [ 96 ] Jos siihen liittyy pakko-oireisia oireita, ennuste on erityisen huono; jos siihen liittyy epävakaan persoonallisuushäiriön oireita, ennuste on parempi. Noin 80 % skitsofreniaa sairastavista kokee yhden tai useamman vakavan masennusjakson jossain vaiheessa elämäänsä.
Ensimmäisen vuoden aikana diagnoosin jälkeen ennuste liittyy läheisesti määrätyn psykotrooppisen lääkityksen tiukkaan noudattamiseen. Kaiken kaikkiaan 1/3 potilaista saavuttaa merkittävää ja pysyvää paranemista; 1/3 osoittaa jonkin verran paranemista, mutta heillä on ajoittaisia pahenemisvaiheita ja jäljellä olevaa heikentymistä; 1/3:lla on vakavia ja pitkittyneitä oireita. Vain 15 % kaikista potilaista palaa täysin sairautta edeltävälle toimintakyvylle. Hyvään ennusteeseen liittyviä tekijöitä ovat hyvä sairautta edeltävä toimintakyky (esim. hyvä akateeminen suoriutuminen, menestyksekäs työssäkäynti), myöhäinen ja/tai äkillinen sairauden puhkeaminen, muiden mielialahäiriöiden kuin skitsofrenian esiintyminen suvussa, lievä kognitiivinen heikkeneminen, lievät negatiiviset oireet ja paranoidinen tai ei-alijäämäinen muoto. Huonoon ennusteeseen liittyviä tekijöitä ovat varhainen puhkeamisikä, heikko sairautta edeltävä toimintakyky, skitsofrenian esiintyminen suvussa sekä epäorganisoitunut tai vajavainen sairaus, jolla on useita negatiivisia oireita. Miehillä on huonommat tulokset kuin naisilla; naiset reagoivat paremmin antipsykoottiseen hoitoon.
Alkoholin ja huumeiden väärinkäyttö on merkittäviä ongelmia noin 50 prosentilla skitsofreniaa sairastavista. Yksilölliset todisteet viittaavat siihen, että marihuana ja muut hallusinogeenit voivat olla erittäin tuhoisia skitsofreniaa sairastaville ja niitä tulisi välttää. Samanaikainen päihteiden väärinkäyttö on vahva ennustaja huonolle ennusteelle ja voi johtaa lääkityksen laiminlyöntiin, retkahduksiin, tiheisiin sairaalahoitoihin, toimintakyvyn heikkenemiseen ja sosiaalisen tuen menetykseen, mukaan lukien kodittomuuteen.
