Lääketieteen asiantuntija
Uudet julkaisut
Retroperitoneumin fibroosi
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
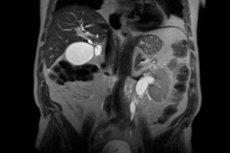
Harvinainen sairaus, retroperitoneaalinen fibroosi, ilmenee sidekudoksen liikakasvuna mahalaukun ja suoliston takapinnan takana eli retroperitoneaalisessa tilassa. Sidekudos on karkeaa ja tiheää ja kasvaa selkärangan ja elinten, kuten haiman, munuaisten ja virtsanjohtimien, välissä. Kun kasvu on voimakasta, näihin elimiin kohdistuu painetta, mikä johtaa toissijaisiin sairauksiin ja oireisiin.
Retroperitoneaalisella fibroosilla on toinen nimi – Ormondin tauti. Tämä nimi johtuu siitä, että urologi Dr. Ormond kuvasi taudin ensimmäisenä viime vuosisadan puolivälissä ja yhdisti sen epäspesifiseen tulehdusprosessiin retroperitoneaalisessa kudoksessa. On myös muita harvinaisempia termejä, kuten fibroottinen peritoneaalinen tulehdus, retroperitoneaalinen fibroosi jne.
Epidemiologia
Retroperitoneaalista fibroosia diagnosoidaan useimmiten 40–60-vuotiailla miehillä, mutta sitä voi esiintyä myös missä tahansa muussa iässä. Taudin esiintyvyys sukupuolesta riippuen on 2:1 (miehet ja naiset).
Retroperitoneaalisen fibroosin syy voidaan selvittää vain 15 prosentissa tapauksista. Kaiken kaikkiaan sairautta pidetään suhteellisen harvinaisena. Eräässä suomalaisessa tutkimuksessa esiintyvyydeksi havaittiin 1,4 tapausta 100 000 asukasta kohden ja ilmaantuvuudeksi 0,1 tapausta 100 000 henkilövuotta kohden. [ 1 ] Toisessa tutkimuksessa kuitenkin raportoitiin korkeampi ilmaantuvuus, 1,3 tapausta 100 000 henkilövuotta kohden. [ 2 ]
Lapsuudessa patologia esiintyy vain yksittäistapauksissa.
Retroperitoneaalinen fibroosi on pääasiassa kahdenvälinen, vaikka leesioita esiintyy myös yksipuolisesti. Yleisin tautiprosessin lokalisaatio on IV-V lannerangan nikamien alue, mutta patologia voi levitä koko alueelle selkärangan alemmasta kaarevuudesta virtsanjohtimen ja lantion alueelle.
Kun patologinen keskittyminen saavuttaa suuria kokoja, aortta ja alempi onttolaskimo voivat vaikuttaa.
Syyt retroperitoneaalinen fibroosi
Asiantuntijat eivät vieläkään pysty määrittämään retroperitoneaalisen fibroosin tarkkoja syitä. Oletetaan, että tauti johtuu tulehduksellisista tai immuunireaktioista. Jotkut lääkärit yhdistävät patologian systeemisiin sidekudossairauksiin. Löydetty peruspatogeeninen kriteeri on plasmasolujen lisääntynyt IgG4-kompleksin ilmentyminen.
Retroperitoneaalinen fibroosi muuttuu usein toissijaiseksi patologiaksi useista mahdollisista syistä:
- Munuaisiin, virtsanjohtimiin tai muihin retroperitoneaalisen kudoksen lähellä sijaitseviin rakenteisiin vaikuttavat sairaudet.
- Pahanlaatuiset kasvainprosessit, mukaan lukien peräsuolen syöpä, eturauhasen karsinooma, virtsarakon syöpä.
- Tarttuvat prosessit (luomistauti, tuberkuloosi, toksoplasmoosi).
- Munuaislantion refluksi, munuaistrauma ja virtsan ekstravasaatio.
- Vatsan trauma, sisäinen verenvuoto, lymfoproliferatiiviset häiriöt, imusolmukkeiden poisto, kolektomia, aortan toimenpiteet.
- Vatsan ja lantion elimiin kohdistuva sädehoito.
- Ergot-valmisteiden pitkäaikainen käyttö sekä bromokriptiini, hydralatsiini, metyylidopa, suuret antibioottiannokset ja beetasalpaajat.
- Lääkkeiden allerginen intoleranssi, yliherkkyysreaktiot lääkkeille ja kemikaaleille.
Perinnöllisen alttiuden roolia ei ole täysin suljettu pois: erityisesti joissakin retroperitoneaalisen fibroosin kehittymistapauksissa on havaittu yhteyttä ihmisen leukosyyttimarkkerin HLA-B27 kantajuuteen. Muita mahdollisia geneettisiä yhteyksiä tutkitaan parhaillaan.
Riskitekijät
Retroperitoneaalisen fibroosin muodostumiseen voi johtaa useita tunnettuja tekijöitä. Näitä ovat:
- pahanlaatuiset kasvainprosessit;
- haiman krooninen tulehdus;
- krooninen hepatiitti;
- selkärangan tuberkuloosi;
- säteilyvauriot;
- lanne- ja vatsaontelon vammat, sisäinen verenvuoto;
- myrkytys (kemiallinen, lääkkeellinen).
Monilla potilailla ei löydy yhteyttä mihinkään tekijään. Tällaisissa tapauksissa retroperitoneaalisen fibroosin sanotaan olevan alkuperältään idiopaattinen.
Synnyssä
Valtaosassa tapauksista retroperitoneaalisen fibroosin kehittyminen liittyy IgG4:ää tuottavien lymfosyyttisten plasmasolujen läsnäoloon. Tauti on usein luonteeltaan systeeminen, koska sidekudosmuutoksia havaitaan myös imusolmukkeissa, haimassa ja aivolisäkkeen rakenteissa. Havaitaan sairastuneiden elinten kasvainödeemaa, sidekudosskleroottista reaktiota ja vaihtelevan intensiteetin lymfoplasmainfiltraatiota. Fibroottinen prosessi johtaa virtsanjohtimen ja verisuoniverkoston (veri ja imusuonet) sekä munuaisten puristumiseen. [ 3 ]
Joissakin tapauksissa retroperitoneaalisen fibroosin muodostuminen johtuu pahanlaatuisten kasvainten esiintymisestä. Kuitukudoksen kasvua havaitaan retroperitoneaalisessa tilassa olevien pahanlaatuisten solujen taustalla tai lymfooman, sarkooman esiintyessä tai muiden elinten etäpesäkkeiden läsnä ollessa. [ 4 ]
Fibroottista infiltraattia edustavat useat lymfosyytit, lymfosyyttiset plasmasolut, makrofagit ja harvemmin neutrofiilit. Tulehdusta edistävät rakenteet ovat kiinnittyneet kollageeniryppäisiin, jotka yhdistyvät pienten verisuonten lähelle. Tauti luokitellaan IgG4-geeniin liittyväksi, jos potilaalla on moire-fibroottinen kuvio, eosinofiilinen infiltraatio ja obliteroiva flebiitti. Myeloidkudossolut ovat degranuloituneita ja havaitaan aktiivinen tulehduksellinen-fibroottinen reaktio. [ 5 ]
Oireet retroperitoneaalinen fibroosi
Retroperitoneaalisen fibroosin kliininen kuva on useimmiten ominaista seuraavilla oireilla:
- epämääräinen kipu vatsassa, kyljessä, alaselässä, nivusalueella;
- ajoittain kohonnut lämpötila, joka sitten normalisoituu ja nousee uudelleen, usein vilunväristysten mukana;
- alavartalon turvotus;
- laskimoiden häiriöt, tromboflebiitti;
- joskus – kohonnut verenpaine;
- laihtuminen;
- ripuli, pahoinvointi, ruoansulatushäiriöt, lisääntynyt kaasunmuodostus ja muut dyspeptiset oireet;
- munuaiskoliikin hyökkäys;
- virtsaamishäiriöt (useimmiten – dysuria, hematuria);
- painon tunne jaloissa, voimakas väsymys.
Retroperitoneaalisen fibroosin ensisijaiset oireet johtuvat vatsaontelon verenkierron heikkenemisestä. Alkuperäiseen kliiniseen kuvaan voi kuulua seuraavat merkit:
- tylsä kipu vatsassa tai selässä, kyvyttömyys määrittää selkeää lokalisointia;
- kipu kyljessä, alaraajassa;
- yhden tai molempien alaraajojen turvotus ja kalpeus.
Taudin edetessä vatsakipu voimistuu ja muita oireita ilmenee:
- ruokahaluttomuus;
- laihtuminen;
- lämpötilan nousu;
- pahoinvointi, ruoansulatushäiriöt;
- virtsaamisen puute;
- tajunnan hämärtyminen.
Munuaisten vajaatoiminnan merkkejä voi kehittyä myöhemmin. [ 6 ]
Ensimmäiset merkit
Retroperitoneaalista fibroosia sairastavien potilaiden yleisin ensimmäinen vaiva on jatkuva tylsä kipu vatsassa, alaselässä tai oikeassa ja vasemmassa hypokondriossa. Kipu säteilee nivusalueelle, ulkoisiin sukupuolielimiin ja jalkoihin. Patologian alkuvaiheessa voi ilmetä kohtalainen lämpötilan nousu ja leukosytoosi sekä ESR:n nousu.
Tubulaaristen retroperitoneaalisten rakenteiden puristumiseen viittaavia merkkejä ilmenee vähitellen: kehittyy valtimoverenpainetauti, pyelonefriitti ja hydronefroosi. Krooninen munuaisten vajaatoiminta ilmenee hieman myöhemmin: 4 viikon - kahden vuoden kuluessa. Osittainen tai täydellinen virtsanjohtimen tukos esiintyy noin 80 %:lla potilaista, ja oligo- tai anuria kehittyy 40 %:lla tapauksista. [ 7 ]
Vaiheet
Retroperitoneaalisen fibroosin kliiniset oireet riippuvat patologisen prosessin vaiheesta. Yleensä taudille on ominaista hidas kehitys ja asteittainen eteneminen. Kulkunsa aikana tauti käy läpi seuraavat vaiheet:
- Taudin kehityksen alkuvaihe.
- Aktiivinen jakso, jolle on ominaista solu- ja kuituprosessin leviäminen retroperitoneaalisiin rakenteisiin.
- Patologiseen prosessiin osallistuvien rakenteiden kuitumassojen puristumisaika. [ 8 ]
Lomakkeet
On tapana erottaa toisistaan primaarinen (idiopaattinen) retroperitoneaalinen fibroosi ja sekundaariset leesiot. Asiantuntijat viittaavat idiopaattisen retroperitoneaalisen fibroosin autoimmuuniperäisyyteen. Sekundaarinen patologia kehittyy yleensä muiden erilaisten kivuliaiden tilojen ja sairauksien seurauksena:
- pahanlaatuiset kasvaimet;
- tarttuvat vauriot;
- krooniset maksapatologiat;
- suoliston, haiman sairaudet;
- urogenitaaliset patologiat;
- selkärangan tuberkuloottiset vauriot;
- erilaiset päihtymykset (mukaan lukien huumeiden aiheuttamat). [ 9 ]
Primaarinen idiopaattinen retroperitoneaalinen fibroosi alkaa useimmiten suoliluun verisuonia ympäröivästä retroperitoneaalisesta kudoksesta ja leviää edelleen sakraaliin niemekkeeseen ja munuaishilumiin. [ 10 ]
Komplikaatiot ja seuraukset
Joka toiselle retroperitoneaalista fibroosia sairastavalle potilaalle kehittyy korkea verenpaine ja virtsanjohtimien puristuminen, mikä johtaa munuaisten vajaatoiminnan pahenemiseen. [ 11 ]
Etäisiä komplikaatioita voivat olla:
- liiallinen nesteen kertyminen vatsaonteloon (askites);
- verisuonisairaudet (laskimotulehdus, tromboosi);
- miehillä oleva vesikipu;
- sappitiehyiden tukkeuma, keltaisuus;
- suoliston tukos;
- selkärangan puristuminen, selkäydinhermojen puristuminen, selkäytimen verenkierron häiriö.
Monet komplikaatiot voivat johtaa kuolemaan. Erityisesti virtsanjohtimien patologiset prosessit provosoivat pyelonefriitin, hydronefroosin ja kroonisen munuaisten vajaatoiminnan kehittymistä. Noin 30 %:lla potilaista on munuaisten atrofisia muutoksia, aortan muutoksia havaitaan, mikä voi lopulta aiheuttaa aneurysman kehittymisen.
Diagnostiikka retroperitoneaalinen fibroosi
Retroperitoneaalista fibroosia on vaikea diagnosoida. Ensinnäkin tauti on suhteellisen harvinainen. Toiseksi sillä ei ole erityisiä oireita ja se naamioituu useiden muiden sairauksien alle. Laboratoriokokeiden tuloksissa ei ole spesifisyyttä. Hyvin usein potilaille määrätään väärä ja epätarkka hoito: retroperitoneaalisen fibroosin sijaan potilaita hoidetaan urologisten ja gastroenterologisten sairauksien vuoksi, jotka eivät liity fibroottisiin prosesseihin. Samaan aikaan tauti pahenee ja leviää, mikä pahentaa ennustetta.
Jotta potilaalla voidaan epäillä retroperitoneaalisen fibroosin esiintymistä, lääkärin on noudatettava seuraavaa diagnostista algoritmia:
- Laboratoriokokeet osoittavat seuraavat patologiset muutokset:
- kohonneet tulehdusta edistävien merkkiaineiden (ESR, C-reaktiivinen proteiini) tasot;
- IgG4-pitoisuuden nousu yli 135 mg/dl histologisten löydösten taustalla.
- Munuaisten toiminnan arvioimiseksi on pakollista tutkia urean, kreatiniinin ja glomerulaarisen suodatusnopeuden pitoisuudet.
- Virtsanäytteessä voi näkyä hematuriaa, proteinuriaa ja matalaa ominaispainoa.
- Instrumentaaliseen diagnostiikkaan tulisi sisältyä visualisointitekniikoita, kuten magneettikuvaus ja tietokonetomografia. Tietokonediagnostiikan avulla voimme erottaa idiopaattisen ja sekundaarisen fibroosipatologian. Ultraäänitutkimus on tarpeen taudin alkuvaiheen vahvistamiseksi, hydronefroosin ominaisuuksien selvittämiseksi ja aortan muutosten tunnistamiseksi. Varjoainetta käytetään selkeämpien tulosten saamiseksi. Positroniemissiotomografiaa määrätään piilevien tartunta-, tulehduksellisten ja pahanlaatuisten sairauksien tunnistamiseksi.
- Diagnoosin selventämiseksi on tarpeen ottaa koepala. Fibroottisen prosessin varhaisvaiheelle on ominaista hypervaskulaarisen kudoksen havaitseminen perivaskulaarisilla lymfosyyttisillä infiltraateilla sekä makrofagien lipidi-inkluusio. Retroperitoneaalisen fibroosin kehityksen myöhäisessä vaiheessa havaitaan tyypillinen avaskulaarinen massa, jolla ei ole solurakennetta.
Differentiaalinen diagnoosi
Retroperitoneaalisen paiseen oireilla on usein paljon yhteistä muiden patologisten tilojen, erityisesti urologisten patologioiden, kanssa:
- molemminpuolinen hydronefroosi (munuaisten vesipöhö);
- virtsanjohtimen ahtaumat (kanavan epänormaali kaventuminen);
- virtsanjohtimien akalasia (neuromuskulaarinen dysplasia).
Retroperitoneaalisen fibroosin ja edellä mainittujen patologioiden tärkein ero on virtsanjohtimien tukkeutuminen niiden leikkauspisteessä suoliluun kanssa: tämän leikkauspisteen yläpuolella havaitaan virtsanjohtimien laajeneminen, ja sen alapuolella ei havaita muutoksia.
Kuka ottaa yhteyttä?
Hoito retroperitoneaalinen fibroosi
Retroperitoneaalisen fibroosin hoito riippuu patologian tarkasta sijainnista, sen laajuudesta, sisäelinten puristusasteesta ja tarttuvan komponentin läsnäolosta. Koska tauti on harvinainen ja sen etiologia on huonosti ymmärretty, sen hoitoon ei tällä hetkellä ole olemassa yhtä ainoaa standardia. Konservatiivisen hoidon roolia ja optimaalista kirurgisen hoidon menetelmää ei ole selkeästi määritelty.
Lääkehoidon laajuus riippuu yleensä retroperitoneaalisen fibroosin taustalla olevasta syystä. Esimerkiksi myrkytysperäinen fibroosi häviää, kun myrkyllisen aineen vaikutus on lakannut. Jos puhumme pahanlaatuisesta kasvaimesta, hoito on asianmukaista.
Idiopaattinen retroperitoneaalisen fibroosin muoto paranee monilla potilailla immunosuppressanteilla ja proteolyyttisillä lääkkeillä. Käyttöaiheiden mukaan käytetään tulehdusta estävää, antibakteerista, vieroitus- ja oireenmukaista hoitoa. Leikkaus voidaan määrätä akuuttien tilojen kehittyessä tai jos lääkehoito ei ole tehonnut.
Jos krooninen pyelonefriitti diagnosoidaan, määrätään sopiva hoito taudille.
Kirurginen hoito
Potilaille, joilla on varhaisvaiheen retroperitoneaalinen fibroosi ilman selviä merkkejä kirurgisesta hoidosta, määrätään lääkehoitoa kortikosteroidien ja proteolyyttisten lääkkeiden avulla.
Usein on kuitenkin turvauduttava kirurgiseen hoitoon: leikkausta kutsutaan ureterolyysiksi, ja siinä virtsanjohtimet vapautetaan ympäröivästä sidekudoksesta. Joillekin potilaille on osoitettu virtsanjohtimen resektio ja sitä seuraava anastomoosi, ohutsuolen segmentin siirto tai proteesien käyttö. [ 12 ], [ 13 ]
Pitkälle edenneissä vaiheissa, joissa on vaikea hydronefroosi ja krooninen pyelonefriitti, rekonstruktiivinen plastiikkakirurgia suoritetaan samanaikaisesti virtsatiehyen poistamisen kanssa pyelo- tai nefropyelostomian avulla, punktoimalla nefrostomia ultraäänivalvonnassa. Leikkauksen jälkeen potilaalle määrätään pitkäaikainen kortikosteroidituki, joka on tarpeen kuitukasvun estämiseksi. Useimmiten valittu lääke on kortisoli 25 mg päivässä 8-12 viikon ajan.
Prednisonin aloitusannos on yleensä 1 mg/kg päivässä (suurin annos 80 mg/päivä) noin 4–6 viikon ajan. Annosta voidaan sitten vähitellen pienentää 1–2 vuoden aikana taudin etenemisestä riippuen. Jos tauti ei reagoi riittävästi pelkkään steroidihoitoon, immunosuppressiivisia lääkkeitä voidaan käyttää samanaikaisesti steroidien kanssa. Tapausselostuksissa ja tapaussarjoissa ilmeisen menestyksekkäästi käytettyjä aineita ovat atsatiopriini, metotreksaatti, mykofenolaattimofetiili, syklofosfamidi ja siklosporiini. [ 14 ] Lisäksi käytetään imeytymistä kiihdyttäviä lääkkeitä (Lidase, Longidaza). [ 15 ], [ 16 ]
Ennaltaehkäisy
Retroperitoneaalisen fibroosin spesifistä ehkäisyä ei ole kehitetty, mikä johtuu taudin epäselvistä syistä. Tämä pätee erityisesti idiopaattisiin patologisiin muotoihin. Sekundaarinen retroperitoneaalinen fibroosi voidaan useimmissa tapauksissa estää noudattamalla näitä suosituksia:
- luopua huonoista tavoista, älä tupakoi, älä käytä alkoholia väärin;
- välttää stressaavia tilanteita, fyysistä ja emotionaalista ylikuormitusta;
- älä syö liikaa, älä nälkää, syö vähän kerrallaan useita kertoja päivässä;
- suosi korkealaatuisia kasvi- ja eläinperäisiä elintarvikkeita, hylkää puolivalmiita tuotteita, pikaruokaa, rasvaisia ja suolaisia ruokia, savustettuja ruokia;
- noudata hygieniasääntöjä, harjaa hampaasi säännöllisesti, pese kädet ennen ruokailua sekä kadun ja wc:n käynnin jälkeen;
- vietä enemmän aikaa ulkona ja ole fyysisesti aktiivinen;
- välttää vatsan traumaa;
- Jos oireita ilmenee, ota yhteys lääkäriin äläkä itsehoitoa;
- vatsaleikkauksen jälkeen noudata tarkasti kaikkia lääkärin määräyksiä ja suosituksia;
- välttää hypotermiaa ja kehon ylikuumenemista;
- juo riittävästi puhdasta vettä joka päivä;
- Aterioiden aikana kiinnitä huomiota ruoan perusteelliseen pureskeluun, älä anna keskustelujen, tietokoneen jne. häiritä sinua.
Terveytemme riippuu pitkälti elämäntavoistamme. Siksi näiden yksinkertaisten sääntöjen noudattaminen auttaa tukemaan ja säilyttämään sitä monien vuosien ajan.
Ennuste
Retroperitoneaalinen fibroosi on harvinainen ja vaikeasti diagnosoitava sairaus, joka usein aiheuttaa hoidon viivästyneen aloittamisen ja pitkittyneen tehottoman lääkityksen. Usein potilaita hoidetaan virheellisesti muiden samankaltaisten sairauksien vuoksi tai kohdennetaan hoitoa jo kehittyneiden komplikaatioiden, kuten valtimoverenpainetaudin, kasvainprosessien, kroonisen enterokoliitin, kolekystopankreatiitti, mahalaukun ja pohjukaissuolen haavaumat, pyelonefriitti, hydronefroosi, krooninen munuaisten vajaatoiminta, anuria jne., poistamiseksi.
Hoidon varhainen aloittaminen voi parantaa merkittävästi patologian ennustetta. Retroperitoneaalinen fibroosi reagoi varhaisessa kehitysvaiheessa hyvin kortikosteroidihoitoon, mutta hoito tulee määrätä ennen peruuttamattomien fibroottisten prosessien kehittymistä. Uusiutumisprosentti hoidon lopettamisen jälkeen vaihtelee alle 10–30 %:n välillä, vaikka yhdessä sarjassa raportoitiin yli 70 %:n uusiutumisprosentista [ 17 ]. Pitkälle edennyttä tautia hoidetaan vain kirurgisesti, ja kuolleisuus riippuu tukoksen asteesta ja siihen liittyvistä komplikaatioista.
Harvinainen sairaus, retroperitoneaalinen fibroosi, ilmenee sidekudoksen liikakasvuna mahalaukun ja suoliston takapinnan takana eli retroperitoneaalisessa tilassa. Sidekudos on karkeaa ja tiheää ja kasvaa selkärangan ja elinten, kuten haiman, munuaisten ja virtsanjohtimien, välissä. Kun kasvu on voimakasta, näihin elimiin kohdistuu painetta, mikä johtaa toissijaisiin sairauksiin ja oireisiin.
Retroperitoneaalisella fibroosilla on myös toinen nimi – Ormondin tauti. Tämä nimi johtuu siitä, että urologi Dr. Ormond kuvasi taudin ensimmäisenä viime vuosisadan puolivälissä ja yhdisti sen epäspesifiseen tulehdusprosessiin retroperitoneaalisessa kudoksessa. On myös muita harvinaisempia termejä, kuten fibroottinen peritoneaalinen tulehdus, retroperitoneaalinen fibroosi jne. [ 18 ]

