Lääketieteen asiantuntija
Uudet julkaisut
Puolan oireyhtymä
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
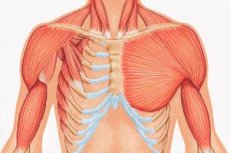
Harvinainen kehon rakenteen kohdunsisäisen muodostumisen poikkeavuus, joka koostuu pääasiassa rintalastan ja kylkiluun osan hypoplasiasta tai sen täydellisestä puuttumisesta. Se on nimetty englantilaisen kirurgin mukaan, joka kuvaili kylkilihaspuutoksen omaavaa yksilöä, johon hän törmäsi työskennellessään osa-aikaisesti ruumishuoneella vielä opiskelijana. A. Poland ei ollut ensimmäinen; ennen häntä yksittäiset tapaukset olivat jo herättäneet huomiota Ranskassa ja Saksassa 1800-luvun alussa, mutta hänen julkaisunsa merkitsi tämän synnynnäisen patologian vakavan tutkimuksen alkua. 1900-luvun kynnyksellä J. Thompson julkaisi täydellisen kuvauksen tästä sairaudesta. Sittemmin maailman lääketieteellisessä kirjallisuudessa on kuvattu noin 500 tällaista tapausta.
Epidemiologia
Sairastuvuustilastot osoittavat, että synnynnäisiä kylkilihaspoikkeavuuksia esiintyy keskimäärin yhdellä vastasyntyneellä 30 000:sta tai hieman useammasta elävänä syntyneestä lapsesta. Pojat syntyvät useammin tällaisten kehityspoikkeavuuksien kanssa.
Jopa 80 % Puolan oireyhtymässä esiintyvistä epämuodostumista on oikeanpuoleisia. Häiriöt ovat vaihtelevassa määrin ilmentyneitä, eikä rintakehän ja käden muodostumisen poikkeavuuksien vakavuuden välillä ole yhteyttä.
Syyt Puolan oireyhtymä
Tämän poikkeavuuden omaavien lasten syntymän syyt ovat edelleen hypoteettisia. Perintötyyppiä ja tätä patologiaa välittävää geeniä ei ole määritetty, mutta on olemassa kuvauksia harvinaisista Polandin oireyhtymää sairastavista suvussa esiintyvistä tapauksista. Oletetaan resessiivistä periytymistä. Uskotaan, että taudin siirtymisen todennäköisyys sairaalta vanhemmalta lapsilleen on noin 50%. Useimmat tapaukset ovat yksinäisiä. Tämän poikkeavuuden omaavien lasten syntymän riskitekijöitä ovat ulkoiset ja sisäiset teratogeeniset vaikutukset alkioon muninnan ja elinten ja järjestelmien kehityksen aikana. On olemassa useita hypoteeseja, jotka selittävät tämän kylki-lihasvian etiologiaa ja patogeneesiä, mutta yhtäkään niistä ei ole täysin vahvistettu. Todennäköisin oletus on, että jokin epäsuotuisa tekijä aiheuttaa alkion verenkierron riittämättömyyttä raskauden kuudennella viikolla, kun solisvaltimo muodostuu. Tämä aiheuttaa sen alikehittyneisyyden (luumenin kaventumisen) ja riittämättömän verenkierron, mikä johtaa pehmytkudosten ja luiden paikalliseen hypoplasiaan. Vaurion laajuus määräytyy valtimon ja/tai sen haarojen vaurioasteen mukaan.
Syihin kuuluu myös alkion rintakehän kylkiluun ja lihaskudosten solujen migraation häiriö tai niiden kohdunsisäinen trauma. Yhdelläkään näistä hypoteeseista ei kuitenkaan ole tähän mennessä riittävästi luotettavaa näyttöä.
Oireet Puolan oireyhtymä
Tämän synnynnäisen poikkeavuuden ensimmäiset merkit ovat visuaalisesti havaittavissa jo vauvaiässä rintalihaksen ja kainalon tyypillisen ulkonäön perusteella. Ja käden hypoplasian läsnä ollessa - syntymästä lähtien.
Oireiden oireyhtymä on seuraava:
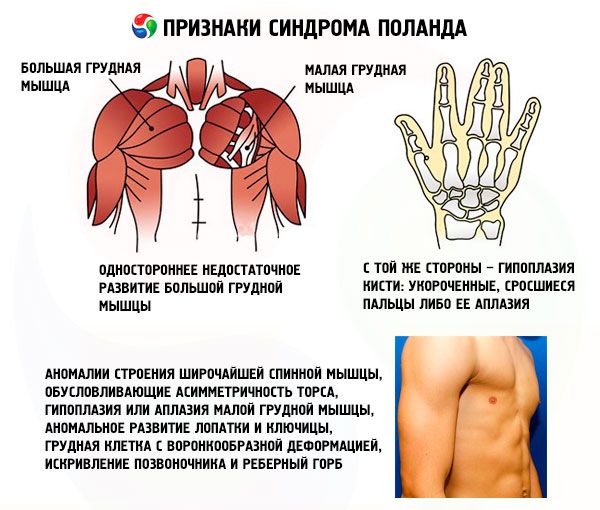
- rintalihaksen tai sen fragmenttien, useimmiten rintalastan ja kylkiluun, yksipuolinen riittämätön kehitys;
- samalla puolella – käden hypoplasia: lyhyet, yhteenkasvaneet sormet tai niiden puute; rintarauhasen riittämätön kehitys tai sen puuttuminen, atelia; ihonalaisen rasvakerroksen oheneminen; kainalokarvoituksen puuttuminen; rusto-/luukudosten rakenteen poikkeavuuksia tai niiden täydellinen puuttuminen (yleensä III ja IV).
Kaikkien toisessa osassa kuvattujen merkkien läsnäolo ei ole pakollista; ne voidaan yhdistää ensimmäiseen monin eri tavoin.
Näiden lisäksi latissimus dorsi -lihaksen rakenteessa voi esiintyä erittäin harvinaisia poikkeavuuksia, jotka aiheuttavat vartalon epäsymmetriaa, pienen rintalihaksen hypoplasiaa tai aplasiaa, lapaluun ja solisluun epänormaalia kehitystä, suppilonmuotoista rintakehää, selkärangan kaarevuutta ja kylkiluun kyttyrän.
Vasemmalla puolella on usein vikaa sisäelinten siirtymisessä, erityisesti sydämen siirtyminen oikealle. Sydämen normaalissa sijainnissa ja kylkiluiden puuttuessa se on käytännössä suojaamaton ja sen lyönnit ovat havaittavissa ihon alla.
Puolan oireyhtymä lapsilla on yleensä havaittavissa syntymästä lähtien, mutta joissakin tapauksissa pieniä vikoja ei havaita ennen kuin noin kolmen vuoden iässä.
Paikannuksen mukaan rintakehän rakenneosien viat jaetaan etu-, taka- ja sivuseinien muodonmuutoksiin.
Tytöillä murrosiässä esiintyvä Puolan oireyhtymä, jopa lievimmässä muodossaan, ilmenee siten, että vaurioituneen puolen rinta ei kehity tai on kehityksessä jäljessä ja sijaitsee huomattavasti korkeammalla kuin normaalilla puolella. Lievissä poikien tautitapauksissa oireyhtymä havaitaan joskus melko myöhään, murrosiässä, kun vaurioituneen puolen lihasta ei ole mahdollista "pumpata täyteen".
Puolan oireyhtymä naisilla ei vaikuta hormonitasoihin tai kykyyn tulla raskaaksi.
Useimmissa tapauksissa Puolan oireyhtymä on kosmeettinen vika: useimmiten rintalihas on epämuodostunut tai puuttuu, rintakehän vikaa ei ole ja käsi on täysin toimiva. Yläraajojen motoriset toiminnot säilyvät, eikä mikään estä tällaisia potilaita harrastamasta intensiivisesti urheilua.
On kuitenkin olemassa muita, traumaattisempia tämän patologian tyyppejä. Tällaisten tapausten seuraukset ja komplikaatiot ovat jonkin verran vakavampia. Epämuodostumien vakavuudesta riippuen potilaalla voi kehittyä hengityselinten ja hemodynamiikan häiriöitä. Jos kostokondraalinen runko puuttuu kokonaan, havaitaan yleensä keuhkotyrä, ja hengityselinten häiriöt ilmenevät syntymästä lähtien.
Harvinaisemmissa vasemmanpuoleisissa patologioissa, joissa kylkiluita ei ole normaalissa elinten sijoittelussa, sydän sijaitsee suoraan ihon alla. Tällaisen potilaan henkeä uhkaa jatkuvasti mahdollinen trauma ja sydänpysähdys.
Lapsella, jolla on voimakas rintakehävika, on yleensä hemodynamiikan ongelmia johtuen systolisen ja diastolisen valtimopaineen laskusta yhdessä lisääntyneen laskimopaineen kanssa. Tällaisille lapsille on ominaista lisääntynyt väsymys, asteninen oireyhtymä, he voivat jäädä jälkeen ikätovereistaan fyysisessä kehityksessä.
Puolan oireyhtymän ilmentymät koskevat myös solisvaltimon ja/tai sen haarojen rakennetta, mikä luo olosuhteet valtimoverenkierron häiriintymiselle vian puolella.
Elintärkeiden sisäelinten rakenteessa ja sijoittelussa havaitaan joitakin anatomisia poikkeavuuksia. Niiden ilmentymisaste voi merkittävästi vaikeuttaa potilaan tilaa. Tämä on sydämen poikkeama normaalista asennosta yhteen tai toiseen suuntaan aina transpositioon asti, sen rajojen laajeneminen tai myötäpäivään pyöriminen, keuhkojen ja munuaisten hypoplasia viallisella puolella.
Vaiheet
Tässä sairaudessa voidaan erottaa neljä rintakehän muodostumisen vaihetta.
Ensimmäinen on tyypillinen useimmille tunnetuille tapauksille, kun vain pehmytkudokset ovat epänormaalisti kehittyneitä ja rintakehän muoto sekä kylkiluiden rusto- ja luisten osien rakenne ovat normaalit.
Toinen on se, kun muodonmuutokset vaikuttavat rintaan: vikainen puoli, jossa kylkiluiden luu- ja rusto-osat ovat säilyneet, on hieman painunut kylkirustojen kohdalta, rintalasta on kääntynyt puoliksi sivuttain ja vastakkaisella puolella havaitaan usein ulkoneva (kölimäinen) rintakehän osa.
Kolmannessa vaiheessa kylkiluiden luuosan rakenne säilyy, mutta rusto-osa on alikehittynyt, rintakehä on epäsymmetrinen, rintalasta on viistetty muodonmuutosta kohti, mutta karkeita poikkeavuuksia ei havaita.
Neljännelle vaiheelle on ominaista kylkiluiden rusto- ja luisen osan puuttuminen yhdestä neljään (III:sta VI:een). Viallisella puolella puuttuvien kylkiluiden tilalla on painauma, rintalasta on huomattavasti kiertynyt.
Rintakehän rakenteen elementtien muodostumisen missä tahansa vaiheessa lapsen kehon tila voi kuitenkin olla normaali (kompensoitu), ajoittaisilla parannuksilla (subkompensoitu) ja sisäelinten ja luuston toiminnan heikkenemisen lisääntyessä (dekompensoitu). Tämä riippuu kehon yksilöllisistä ominaisuuksista, kehitysnopeudesta, liitännäissairauksista ja elämäntavoista.
Diagnostiikka Puolan oireyhtymä
Synnynnäinen kylki-lihaspatologia määritetään silmämääräisesti, lääkäri tunnustelee potilasta ja määrää röntgenkuvauksen. Tämä yleensä riittää rintakehän vaurion asteen ja tyypin määrittämiseen. Tarkemman kuvan taudista voivat saada tietokonetomografia ja magneettikuvaus.
Subklaviavaltimon ultraäänitutkimus on myös määrätty sen halkaisijan määrittämiseksi, aivojen ultraäänitutkimus ja muut instrumentaaliset diagnostiikat tarpeen mukaan.
Samanaikaisten anatomisten vikojen arvioimiseksi tarvitaan kardiologin konsultaatio sekä EKG, sydämen ultraäänitutkimus, polkupyöräergometria, sydämen kaikukuvaus ja pääverisuonten dopplerografia.
Hengitystiesairauksien sattuessa tarvitaan pulmonologin konsultaatio, joka voi määrätä keuhkojen toiminnallisen tilan tutkimuksen, esimerkiksi spirografian.
Tämän taudin testitulokset ovat yleensä normaalirajoissa, edellyttäen, ettei ole samanaikaisia sairauksia.
Huolelliset diagnostiset toimenpiteet mahdollistavat rekonstruktiivisten toimenpiteiden laajuuden tarkan arvioinnin.
Mitä testejä tarvitaan?
Kuka ottaa yhteyttä?
Hoito Puolan oireyhtymä
Tämä patologia on kirurgisen hoidon alainen. Usein, käyttöaiheiden mukaan, se alkaa varhaislapsuudessa. Joskus voidaan tarvita useita kirurgisia toimenpiteitä, esimerkiksi rintakehän huomattavan vian tai kylkiaplasian tapauksessa, sydämen turvallisuuden varmistamiseksi tai hengityselinten normalisoimiseksi. Tällaisia leikkauksia suoritetaan rintakirurgian osastoilla. Niiden tavoitteena on muodostaa sisäelimille paras mahdollinen suoja, varmistaa niiden normaali toiminta, poistaa rintakehän käyrät, palauttaa se ja luoda uudelleen pehmytkudosten luonnollinen anatominen suhde.
Tämän oireyhtymän kirurgisen hoidon tärkein ja vaikein vaihe on rintakehän luustoelementtien käyristymän poistaminen ja puuttuvien kylkiluiden korvaaminen. Käytetään erilaisia torakoplastiamenetelmiä. Jos vika sijaitsee oikealla puolella ja esimerkiksi III ja IV kylkiluuta ei ole, II ja V katkaistaan. Neljän kylkiluun puutos korjataan siirtämällä osa potilaan rintakehän terveeltä puolelta otetuista kylkiluista. Nykyaikaisessa lääketieteessä titaani-implantteja suositaan potilaan kudosten siirtämisessä.
Esikouluikäisillä lapsilla kylkiluun aukon alueelle asetetaan tiheä verkko, joka suojaa sisäelimiä eikä häiritse kylkiluiden jatkokehitystä, koska lasten kylkiluiden plastiikkakirurgia voi johtaa rintakehän luuston osien toissijaiseen kaareutumiseen, joka johtuu lapsen terveiden ja leikattujen kylkiluiden epätasaisesta muodostumisesta.
Rintalastan vaikean kaarevuuden kirurginen korjaus suoritetaan kiilaservillä.
Jos käden kehitys on alikehittynyt, ortopediset traumatologit tarjoavat kirurgista apua.
Puolan oireyhtymän ensimmäisessä vaiheessa kirurgisen toimenpiteen ainoa tavoite on poistaa kosmeettinen vika. Jos rintalihaksissa on vika, normaali anatominen suhde palautetaan joko käyttämällä potilaan omaa lihaskudosta (tähän tarkoitukseen voidaan käyttää osaa etummaisesta sahalihaksesta tai vatsan suorasta lihasta) tai käyttämällä silikoniproteesia. Miehille yksittäiset silikoniproteesit ovat toivottavampia, koska lihassiirto ei tarjoa täyttä kosmeettista vaikutusta ja yhden lihasvirheen sijaan syntyy kaksi. Kirurgisen menetelmän valinta määräytyy kuitenkin aina tapauskohtaisesti.
Naisilla leveä selkälihas siirretään takaa eteenpäin, jolloin samalla luodaan lihasrunko ja -kerros. Paranemisen jälkeen tehdään rekonstruktiivinen mammoplastia.
Näitä leikkauksia pidetään puhtaina, lääkeprofylaksia määrätään yksilöllisesti ottaen huomioon leikkauksen laajuus, implanttien läsnäolo, lääketoleranssi, ikä ja potilaan samanaikaiset sairaudet. Lääkeprofylaksin vähimmäismäärään kuuluu preoperatiivinen antibioottihoito (määrätään tuntia ennen leikkauksen alkua ja päättyy viimeistään päivän tai kahden kuluttua), kivunlievitys ja sedaatio, suolen toiminnan palauttaminen ja pleuraontelon tyhjennys (jos tehdään torakoplastia). Yleisimmin bakteeriperäisten komplikaatioiden ehkäisyssä käytetään toisen ja kolmannen sukupolven kefalosporiiniantibiootteja.
Kefuroksiimi on laajakirjoinen ß-laktaamibakteerimyrkky, jonka vaikutusmekanismi on estää bakteerisolukalvon synteesi. Se on grampositiivisten ja gramnegatiivisten bakteerikantojen antagonisti, mukaan lukien synteettisille penisilliineille – ampisilliinille ja amoksisilliinille – resistentit bakteerit. Lihaksensisäisen 0,75 g:n annostelun jälkeen maksimipitoisuus seerumissa havaitaan enintään tunnin kuluttua ja laskimonsisäisen annon jälkeen 15 minuutin kuluttua. Vaaditut pitoisuudet säilyvät vastaavasti yli viisi ja kahdeksan tuntia, ja ne mitataan luu- ja pehmytkudoksissa sekä ihossa. Se eliminoituu kokonaan 24 tunnin kuluessa. Vasta-aiheinen, jos potilaalla on herkistymistä muille kefalosporiineille, ja varovaisuutta on noudatettava, jos potilaalla on allergia penisilliinityyppisille aineille.
Jos olet allerginen kefalosporiineille, voidaan määrätä vankomysiiniä. Tätä lääkettä käytetään vain laskimonsisäisesti tiputuksena tunnin aikana (0,5 g kuuden tunnin kuluttua tai 1 g kahdentoista tunnin kuluttua). Munuaisten vajaatoimintaa sairastavilla potilailla annosta säädetään.
Ennen antibiootin määräämistä tehdään yleensä herkkyystesti leikkauksen monimutkaisuuden välttämiseksi. Lyhytaikaisella estohoidolla voidaan sivuvaikutuksia, allergisia reaktioita lukuun ottamatta, jättää huomiotta.
Leikkauksen jälkeisenä ensimmäisenä päivänä kipua lievitetään narkoottisilla kipulääkkeillä. Esimerkiksi Promedol on opioidikipulääke, joka nostaa merkittävästi kipukynnystä, estää reaktioita ärsyttäville aineille, rauhoittaa ja nopeuttaa nukahtamista. Sitä käytetään injektioina, ihonalaisina ja lihaksensisäisinä. Suurin annos on 160 mg päivässä. Keho reagoi joskus tämän lääkkeen antoon pahoinvoinnilla, huimauksella ja euforian kehittymisellä.
Toisena päivänä leikkauksen jälkeen huumausaine vaihdetaan ei-huumaavan lääkkeen kanssa, sitten Promedolia määrätään vain ennen nukkumaanmenoa.
Leikkauksen jälkeisenä aikana, ennen spontaania ulostamista, potilaille annetaan hypertonisia peräruiskeita, makeisten ja hiilihapotetun veden nauttiminen on poissuljettu, määrätään Proserinia, joka stimuloi ruoansulatuskanavan rauhasten sekä hiki- ja keuhkoputkien eritystoimintaa, kiinteyttää suoliston ja virtsarakon sileitä lihaksia sekä luustolihaksia. Vasta-aiheinen herkistymisessä, tyreotoksikoosissa ja vakavissa sydän- ja verisuonijärjestelmän sairauksissa. Suun kautta puoli tuntia ennen ateriaa otettu vuorokausiannos (enintään 50 mg) jaetaan kahteen tai kolmeen annokseen.
Myös kudosten verenkiertoa ja niiden hapenottoa parantavia lääkkeitä on määrätty: Riboxin, Solcoseryl, Actovegin - parantavat aineenvaihduntaprosesseja, veren mikrokiertoa ja leikkauksen jälkeisten haavojen paranemista.
Pleuraonteloiden seurantaa varten leikkauksen jälkeisenä aikana käytetään ultraäänitutkimusta pleuranpoiston suorittamiseksi, jos siellä havaitaan verta ja transudaattia.
Kylkiluunsiirtoleikkauksen jälkeen potilasta tarkkaillaan sairaalassa noin 14 päivää, ja toipumisaika kestää useita kuukausia. Leikkauksen jälkeen on suositeltavaa rajoittaa fyysistä aktiivisuutta ja välttää iskuja ja tärinää leikkausalueelle vuoden ajan.
Lihasplastiikkakirurgia on vähemmän traumaattinen leikkaus; potilas kotiutetaan yleensä kahden tai kolmen päivän kuluttua; fyysistä aktiivisuutta on rajoitettava kuukauden ajan.
Kuntoutustoimenpiteiden tulisi edistää elimistön nopeaa vieroitusta ja aineenvaihduntaprosessien normalisoitumista, veren mikrokiertoa ja leikkausalueen kudosten palautumista. Potilaille määrätään vitamiineja (C, A, E, B-ryhmä, D3, kalsium, sinkki), jotka edistävät ihon, pehmytkudosten ja luiden paranemista, vahvistavat immuunijärjestelmää ja parantavat elimistön yleiskuntoa. Sairaalassa vitamiineja annetaan lihakseen ja suun kautta; kotiutuksen yhteydessä lääkäri voi suositella vitamiini- ja kivennäisainekompleksien ottamista.
Kirurgisen hoidon jälkeen verenkierto- ja hengityselimet sopeutuvat hyvin lääkeainepitoiseen uneen. Ensimmäisestä kymmenenteen hoitopäivään potilaille suositellaan hengitysharjoituksia, hierontaa ja terapeuttista liikuntaa.
Kuntoutusjakson aikana määrätään fysioterapiahoitoa, jonka tarkoituksena on lisätä luusto- ja hengityslihasten sävyä, kehittää oikeaa ryhtiä ja kävelyä: elektroforeesi, sähkö- ja magneettiterapia, lämpökäsittelyt (terapeuttinen muta, parafiini, otsokeriitti), vesiterapia (uinti, vesihieronta, helmikylvyt).
Vaihtoehtoinen hoito
Perinteinen lääketiede voi auttaa leikkaukseen valmistautumisessa ja stimuloida elimistössä toipumisprosesseja kyllästämällä sen luonnollisilla eikä synteettisillä vitamiineilla.
On hyödyllistä kuluttaa vitamiini- ja kivennäisaineseoksia, jotka vahvistavat immuunijärjestelmää, parantavat verenkiertoa ja nopeuttavat leikkauksen jälkeisten haavojen paranemista.
- Jauha millä tahansa tavalla 500 g karpaloita, lasillinen kuorittuja saksanpähkinöitä ja neljä isoa vihreäkuorista omenaa poistaen siemenkodan. Lisää puoli lasillista vettä ja 500 g sokeria, laita miedolle lämmölle. Keitä sekoittaen säännöllisesti. Säilytä kannellisessa purkissa. Ota useita kertoja päivässä, ruokalusikallinen.
- Jauha kuivatut aprikoosit, rusinat, saksanpähkinät ja sitruunat millä tahansa tavalla yhtä suuriksi paino-osiksi, poista siemenet, mutta kuorineen. Kaada joukkoon sama määrä hunajaa ja sekoita hyvin. Säilytä jääkaapissa lasipurkissa, jossa on kansi. Syö aamulla, 30 minuuttia ennen ruokailua, ruokalusikallinen tätä seosta.
On hyvä juoda tuoremehuja saatavilla olevista vihanneksista ja hedelmistä (talvella - porkkana, omena, sitrushedelmät), niitä voidaan sekoittaa, esimerkiksi klassinen yhdistelmä on porkkana ja omena. Mehuhoitojakso jatkuu kolme viikkoa: 1 viikko - kerran päivässä aamulla ennen aterioita puoli lasillista, 2 viikkoa - sama määrä, mutta aamulla ja ennen lounasta, 3 viikkoa - jälleen kerran päivässä puoli lasillista. Kuuri voidaan toistaa, mutta aikaisintaan kymmenen päivän kuluttua.
Voit keittää teetä, sekä mustaa että vihreää, kuivatuilla sitrushedelmien kuoren paloilla.
Voit vahvistaa vastustuskykyäsi ja parantaa verenkiertoa, erityisesti talvella ja keväällä, kun kehostasi puuttuu vitamiineja, käyttämällä monipuolista yrttihoitojen arsenaalia. Seuraavia yrttiseoksia juodaan teen sijaan aamiaisella aterioiden jälkeen.
- Sekoita murskattuja nokkosen ja sitruunaruohon lehtiä (150 g kutakin) 50 grammaan salviaa. Keitä teelusikallinen yrttiseosta termospullossa 200 ml:aan kiehuvaa vettä. Siivilöi kahden tunnin kuluttua ja lisää teelusikallinen hunajaa.
- Valmista yrttiseos hienonnetusta keltamoyrtistä, mansikanlehdistä ja kamomillankukista. Hauduta ruokalusikallinen seosta kiehuvaan veteen (250 ml) ja siivilöi 20 minuutin kuluttua.
Kuivattua punaista pihlajanmarjaa juodaan puoli lasillista neljä kertaa päivässä: hauduta kaksi ruokalusikallista marjoja ½ litraan kiehuvaa vettä, anna hautua vähintään neljännes tuntia, siivilöi, voit lisätä hunajaa.
Homeopatia on konservatiivinen hoitomuoto, eikä se todennäköisesti auta korjaamaan synnynnäisiä epämuodostumia, mutta homeopaattiset valmisteet ovat varsin tehokkaita leikkaukseen valmistautumisessa tai toipumisprosessin käynnistämisessä. Arsenicum album, Arnica ja Mancinella edistävät haavan paranemista, Calcarea fluorica ja Calcarea phosphorica puolestaan luun luutumista. On huomattava, että homeopaattisten valmisteiden määräämisen tulisi tapahtua homeopaattisen lääkärin toimesta.
Homeopaattista lääkettä Traumeel S voidaan käyttää leikkauksen jälkeisenä aikana hyödyntäen sen korkeita korjaavia ominaisuuksia. Lääkkeen tehokkuus johtuu sen kyvystä aktivoida immuunijärjestelmän reaktioketjua stimuloimalla Th3-lymfosyyttien kloonia. Tämän seurauksena leikkausalueella olevien pro- ja anti-inflammatoristen sytokiinien tasapaino normalisoituu, mikä auttaa poistamaan turvotusta, kipua ja hyperemiaa. Palauttaa heikentyneen veren mikrokiertoa ja kudostoimintoja.
Injektiot annetaan lihakseen ja ihon alle biopunktion ja homeosiniatrian avulla. Kuusivuotiaiden ja sitä vanhempien potilaiden vuorokausiannos on 2,2 ml, alle kuusivuotiaiden enintään 0,55 ml. Vaikeissa tapauksissa aikuisille voidaan antaa kaksi ampullia vuorokaudessa.
Kun tila paranee, siirry lääkkeen tablettimuotoon (kielenalaisesti): kolmen vuoden ikäisille potilaille voidaan määrätä yksi tabletti kolme kertaa, 0-2-vuotiaille - puoli tablettia kolme kertaa. Akuuttien tilojen lievittämiseksi tabletit liuotetaan vartin välein. Tämä toimenpide voidaan suorittaa kahden tunnin ajan (enintään kahdeksan kertaa).
Ennuste
Useimmat tämän synnynnäisen ruumiinrakennevian tapaukset pelkistyvät lihasten alikehittyneisyyteen, joka ei vaikuta raajojen ja sisäelinten toimintaan, naisten hedelmällisyyteen ja on poistettava kosmeettinen vika. Jopa monimutkaisempien yhdistelmävaurioiden tapauksessa oikea-aikainen hoito takaa potilaalle mahdollisuuden elää täysipainoista elämää.


 [
[