Lääketieteen asiantuntija
Uudet julkaisut
Krooninen odontogeeninen osteomyeliitti
Viimeksi tarkistettu: 29.06.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
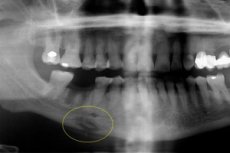
Monimutkaisen akuutin osteomyeliitin seurauksena voi kehittyä krooninen hammasperäinen osteomyeliitti – vakava hammassairaus, johon liittyy märkäinen tulehdusreaktio ja märkäisten massojen kertyminen luukudoksen onteloihin. Se vaikuttaa luuhun, luuytimeen sekä ympäröiviin pehmytkudoksiin aiemman kehon herkistymisen taustalla. Taudilla on erilaisia variantteja, jotka vaihtelevat diagnostisten ja terapeuttisten ominaisuuksiensa suhteen. [ 1 ]
Epidemiologia
Lapsuusiässä kroonista hammasperäistä osteomyeliittiä aiheuttavat pääasiassa obligaatti-anaerobiset ja fakultatiivis-anaerobiset mikro-organismit. Märkivän mikroflooran koostumus riippuu potilaan iästä. Siten mitä vanhempi potilas, sitä enemmän voidaan keskustella assosiaatioista ja tiukoista anaerobeista.
On havaittu, että hammasperäisessä osteomyeliitissä mikroflooraa edustaa usein keskimäärin viisi tai kuusi tai enemmän aerobisten ja anaerobisten mikro-organismien lajia.
Krooninen hammasperäinen osteomyeliitti ei ole harvinainen vaiva hammaskirurgien käytännössä. Se esiintyy yhtä usein kuin leuan luukalvontulehdus tai krooninen parodontiitti. Kaikista osteomyeliittitapauksista hammasperäisen patologisen prosessin osuus on noin 30 %. Tautia esiintyy useammin nuorilla ja keski-ikäisillä (sairastuneiden keski-ikä on 25–35 vuotta). Miehet sairastuvat jonkin verran useammin kuin naiset. Useimmissa tapauksissa sairaus vaikuttaa alaleukaan.
Syyt krooninen odontogeeninen osteomyeliitti
Kroonisen hammasperäisen osteomyeliitin ensisijainen syy on itse asiassa akuutti osteomyeliitti, jota ei ole hoidettu tai jota on hoidettu väärin tai puutteellisesti. Akuutti patologia voi puolestaan kehittyä useiden syiden seurauksena, jotka liittyvät läheisesti taudinaiheuttajien pääsyyn luukudokseen verenkiertoelimistön kautta. "Syyllisiä" ovat useammin bakteerit, harvemmin virukset ja sieni-infektiot.
Luun infektio tapahtuu seuraavista tekijöistä johtuen:
- Hammastrauma, karies, muut hammassairaudet, mukaan lukien parodontiitti, luukalvontulehdus, granulooma jne.;
- Sepsis, bakteremia;
- Kaikki akuutit ja krooniset tartuntataudit kehossa;
- Suuhygienian puute tai hygieniasääntöjen riittämätön huolellinen noudattaminen;
- Kasvojen paiseet;
- märkivä välikorvatulehdus, tonsilliitti;
- Tulirokko;
- Napanuorassa tapahtuvat tulehdusreaktiot (märkivä-septinen komplikaatio);
- Kurkkumätä.
Lapsuudessa syyt ovat usein spesifisiä, koska ne liittyvät lapsen kehon anatomisiin ja toiminnallisiin ominaisuuksiin. Yleisimpiä "pediatrisia" syitä ovat siis seuraavat:
- Aktiivinen luun kasvu;
- Maitohampaiden vaihtuminen ja pysyvien molaarien muodostuminen;
- Kasvojen ja leukojen rakenteen muutos;
- Hammaslevyjen ja leveiden putkimaisten tilojen oheneminen;
- Laaja kapillaariverkosto;
- Epätäydellinen immuunijärjestelmä, liiallinen alttius patologisille taudinaiheuttajille.
Odontogeeninen osteomyeliitti syntyy, kun taudinaiheuttajat pääsevät elimistöön sairaista hampaista tai muista hampaiden infektiopesäkkeistä. [ 2 ]
Riskitekijät
- Leuan rakenteen fysiologiset ja anatomiset ominaisuudet:
- Luuston aktiivinen kasvu;
- Muutokset maitohampaiden korvaamisessa;
- Laajentuneet Haversin kanavat;
- Herkät luun trabekulat;
- Infektiolle altis myelooinen luuydin;
- Laaja veri- ja imunesteverkosto.
- Heikko epäspesifinen puolustuskyky, heikentynyt väsymyksen, stressin, hypotermian, tartuntatautien (ARVI, adenovirus jne.), vammojen ja muiden patologisten tilojen vuoksi.
- Sekä synnynnäiset että hankitut immunopatologiat, jotka liittyvät diabetekseen, hemopatologioihin jne.
- Yleiset immunologiset häiriöt, pitkittynyt olemassa oleva hammasperäinen patologia, epäsuotuisat muutokset luuytimen kudoksissa ja verisuonissa.
Synnyssä
Tähän mennessä tunnetaan seuraavat kroonisen odontogeenisen osteomyeliitin kehittymisen patogeneettiset versiot:
- Bobrov-Lexerin tartuntatautiin liittyvä infektioembolinen muunnos: tulehduksellinen luureaktio kehittyy tartunnanaiheuttajan embolisen kuljetuksen seurauksena, kun se tukkeutuu kapillaariverisuonten päätyosissa tai kun ne tukkeutuvat. Verenkierron häiriöt ja luutrofian virheellinen muodostuminen johtavat luunekroosiin, ja sitä seuraava infektio aiheuttaa märkivän tulehduksen kehittymisen.
- Tri S. Derijanovin versio allergisesta ehdollistumisesta: luiden kuoleutuminen tapahtuu uudelleen muodostuneiden autoimmuunisolujen myrkyllisten vaikutusten vuoksi vastauksena "vieraan" proteiinin toistuvaan tunkeutumiseen.
- Tulehdusreaktio ulottuu parodontiitin rajojen ulkopuolelle, ja tartuntatautien ensisijainen lähde ja sisäänpääsyalue tulevat aiemmasta pehmytkudosten tai kovien kudosten hammasrakenteiden sekä parodontiumin patologiasta.
- Akuutissa osteomyeliitissä periosteumin ja luun regeneraatioprosessit puuttuvat tai ilmenevät riittämättömästi, mikä johtaa luun tuhoutumisen vallitsevuuteen ja seuraavien tuhoavien fokusten muodostumiseen.
Oireet krooninen odontogeeninen osteomyeliitti
Siitä hetkestä lähtien, kun infektio pääsee luukudokseen, ensimmäisten patologisten ilmentymien ilmaantumiseen voi kulua kauan. Aluksi potilas alkaa kokea epämukavuutta ruoan pureskelussa, sitten - ja rauhallisessa tilassa. Luukalvontulehdus alkaa kehittyä. Tulehduksellisten ilmiöiden lisääntyessä kliininen kuva laajenee:
- Kipu-oireyhtymä lisääntyy, korvaan, temppeliin on säteily;
- Suukudokset turpoavat, ikenistä tulee kivuliaita;
- Tulehtuneen puolen hampaat muuttuvat patologisesti liikkuviksi;
- Vaikeus pureskella ja niellä ruokaa;
- Mandibulaarisessa odontogeenisessa osteomyeliitissä leuan alue on joskus tunnoton;
- Hengityksestä tulee paha;
- Puhehäiriöt;
- Alueelliset imusolmukkeet ovat suurentuneet;
- Muuttaa kasvojen pyöreyttä.
Märkivän paiseen kehittyessä lämpötila nousee, muodostuu fistulous-kanava, jonka läpi märkivät massat virtaavat ulospäin.
Akuutin vaiheen (noin 2 viikkoa) jälkeen patologia siirtyy subakuuttiin vaiheeseen: märkäinen massa tulee ulos fistelikanavan kautta, turvotus laskee, kipu laantuu, mutta pureskeluongelmat pysyvät, hampaat ovat edelleen löysät (voivat myös pudota). Sitten muodostuu suoraan krooninen hammasperäinen osteomyeliitti. Kliininen kuva muuttuu hitaammaksi, ja kudosten hylkimistä esiintyy useiden viikkojen ajan. Jonkin ajan kuluttua nekrotisoituneita kudoksia ja mätää tulee ulos fistelikanavan kautta tai havaitaan laajan paiseen kehittyminen. [ 3 ]
Ensinnäkin kroonisen odontogeenisen osteomyeliitin pahenemisessa on merkkejä yleisestä myrkyllisyydestä:
- Kohonnut lämpötila;
- Yleinen heikkous, huonovointisuus, vilunväristykset;
- Ruoansulatushäiriöt;
- Potilas on passiivinen, iho on kalpea, yleistila on keskivaikea tai vaikea.
Ulkoisesti tarkasteltuna on huomattava kasvojen epäsymmetria sivukudosturvotuksen vuoksi. Havaittavissa on muftin kaltainen infiltraatti, sairastuneen puolen hampaat ovat liikkuvat, ikenissä ja limakalvon siirtymäpoimussa on turvotusta. Kudokset ovat hyperemiaa, ien on kivulias tunnusteltaessa.
Alueelliset imusolmukkeet ovat suurentuneet ja kivuliaat. Potilas ei pysty avaamaan suutaan tai avaa sen vaivalloisesti ja epätäydellisesti. Suuontelosta tulee mädäntynyt haju. [ 4 ]
Krooninen hammasperäinen osteomyeliitti lapsilla
Hammasperäisen osteomyeliitin kulun ominaisuudet lapsuudessa:
- Prosessin kroonisuus lapsilla on paljon harvinaisempaa kuin aikuispotilailla;
- Useammin kehittyy komplikaatioita, kuten lymfadeniitti, flegmonit, paiseet;
- Jos patologinen prosessi leviää hampaiden alkeisiin, voi esiintyä osittaista adentiaa;
- Etuhampaiden patologia ei ole yhtä vakava kuin molaarien;
- Lasten hammasperäiselle osteomyeliitille on ominaista erityisen voimakas alku, tulehdusreaktion nopea kehitys ja nopeampi toipuminen (edellyttäen, että asianmukaisella radikaalilla hoidolla);
- Sequestrum-kapselin muodostumista ei käytännössä tapahdu.
Vaiheet
Kroonisen odontogeenisen osteomyeliitin kulku kulkee kolmessa vaiheessa:
- Ensimmäisessä vaiheessa akuutit oireet lievittyvät, lämpötilan indikaattorit vakiintuvat normaaliksi ja myrkytysoireet tasoittuvat. Jonkin ajan kuluttua tulehdusreaktion alkamisesta havaitaan jonkin verran helpotusta: kipuoireyhtymä lakkaa vaivaamasta, potilaat palaavat käytännössä entiseen elämäntapaansa. Tällainen "tyhjennys" voi kestää useita viikkoja. Samalla luuhun muodostuu onteloita, ja märkivää massaa fistulan rei'istä ei juurikaan tule ulos. Ulkoisessa tutkimuksessa turvotusta esiintyy vain vähäisessä määrin.
- Toisessa vaiheessa kehittyy toistuva tulehdus, joka muistuttaa akuuttia hammasperäistä osteomyeliittiä, mutta lämpötila ei ylitä +38 °C:ta, kipu ei ole voimakasta eikä myrkytysoireita välttämättä ole lainkaan. Fistelin reikä tukkeutuu. Märkivä massa leviää luu- ja pehmytkudosrakenteisiin. On mahdollista kehittää komplikaatioita, kuten flegmonin tai paiseen. Niiden muodostuminen aiheuttaa voimakasta kipuoireyhtymää ja kuumetta: tila normalisoituu vasta toistuvan mätäpurkauksen jälkeen ulos.
- Kolmannelle vaiheelle on ominaista vaurioituneiden luurakenteiden muodonmuutos kroonisen hammasperäisen osteomyeliitin uusiutumisen taustalla. Ulkoisesti on havaittavissa kaarevuus ja luun ja koko kasvojen koon muutokset.
Lomakkeet
Kliinisestä ja radiologisesta kuvasta riippuen erotetaan seuraavat kroonisen hammasperäisen osteomyeliitin muodot:
- Tuhoisa;
- Tuottava;
- Tuhoisa-tuottava muoto.
Kaikille kroonisen osteomyeliitin muodoille on yhteistä pitkittynyt kulku ja säännölliset relapsit, joten tauti vaatii pitkäaikaista hoitoa ja lääkärin valvontaa.
Mitä tahansa taudin muotoa voidaan pitää epävakaana tilana, joka provosoivan tekijän (virusinfektion, stressin, hypotermian jne. Seurauksena olevan immuniteetin voimakas lasku) vaikutuksesta ilmenee jälleen uusiutumisena.
- Kroonisen hammasperäisen osteomyeliitin tuhoisassa variantissa luukudos on vaurioitunut suurelta osin. Limakalvon tai ihon alueelle ilmestyy fistuloosia kanavia, joissa on ulkonevaa granulaatiota. Röntgenkuvat osoittavat luun hajoamista ja sekvestran muodostumista.
- Destruktiivista-produktiivista varianttia edeltää yleensä akuutti osteomyeliitti ja sekundaarinen immuunipuutostila. Luukudon tuhoutuminen ja korjaantuminen tapahtuvat tasapainossa. Luuaines on diffuusisti fuusioitunut (pieniä harvaa kasvua ja vähäistä sekvestraatiota). Sekvestraatiokapseli ei ole selkeä.
- Tuottava variantti tunnetaan myös nimellä hyperplastinen: se kehittyy lapsilla ja nuorilla aikuisilla kasvojen luun aktiivisen kehityksen aikana (noin 12–18-vuotiailla). Tällaiselle osteomyeliitille on ominaista erityisen pitkä kulku ja tiheät uusiutumisjaksot (noin 7 kertaa vuodessa). Tämän hammasperäisten leesioiden muodon patogeneettiset indikaattorit ovat virulentteja mikro-organismeja ja elimistön heikko immuunivaste. Toissijaisia infektiopesäkkeitä edustavat yleensä infektoituneet hampaat ja kuolleiden hampaiden alkiot. Röntgenkuvassa näkyy voimakas luukalvon luukudoksen kerrostuminen, jossa on hieman trabekulaarista kuviota ja pieni fokaalinen skleroosi.
Patologisen prosessin lokalisoinnista riippuen erotetaan odontogeeninen mandibulaarinen tai yläleuan osteomyeliitti.
- Alaleuan krooninen hammasperäinen osteomyeliitti leviää pääasiassa alveolaariseen luun lohkoon, joskus alaleuan runkoon ja haaraan. Anatomisten ja rakenteellisten ominaisuuksien vuoksi patologialla on vaikea kulku, ja siihen muodostuu useita pieniä ja suuria sekvestraatioita (6-8 viikon kuluessa). Monilla potilailla esiintyy tuhoisien muutosten seurauksena patologisia murtumia, jotka johtuvat jopa leuan lievästä ruhjeesta.
- Krooniselle yläleuan hammasperäiselle osteomyeliitille on ominaista nopeampi kehitys ja suhteellisen helppo kulku, toisin kuin alaleuan vaurioille. Sekvestraatioiden muodostuminen tapahtuu 3-4 viikon kuluessa. Diffuusi patologia ilmenee tuhoisina muutoksina poskiontelon etuseinässä, ja joskus prosessi leviää silmäontelon alaosaan.
Komplikaatiot ja seuraukset
Monissa tapauksissa, edellyttäen, että potilas lähetetään ajoissa leukakirurgian erikoislääkärille ja asianmukaisesti suunnitellut hoitotoimenpiteet, potilaat toipuvat täysin.
Jos potilas hakeutuu lääkärin hoitoon myöhään tai saa riittämätöntä tai väärää hoitoa, haittavaikutusten ja komplikaatioiden todennäköisyys kasvaa, kuten:
- Kroonisen hammasperäisen osteomyeliitin uusiutuminen (uudelleenkehittyminen);
- Leuan ja kasvojen epämuodostumat;
- Patologiset murtumat (esiintyvät, kun tapahtuu pieni mekaaninen isku, joka ei murtaisi tervettä luuta);
- Kasvojen kudosten flegmonit ja paiseet;
- Verisuonitromboosi, kavernoosi-sinuksen tukkeutuminen;
- Välikarsinan tulehdus.
Joitakin yleisimpiä komplikaatioita ovat:
- Sepsis - aktiivisen märkivän tulehdusprosessin tulos - erityisen monimutkainen ja vaarallinen patologia;
- Märkivän infektion leviäminen leuka- ja leuka-alueella, paiseiden ja flegmonien muodostuminen;
- Tulehduksellisten prosessien kehittyminen poskionteloissa;
- Kasvojen laskimoiden flebiitti;
- Lymfadeniitti;
- Leukanivelen tulehdusvauriot, lihaskontraktuurit;
- Traumaattiset murtumat.
Eniten komplikaatioita esiintyy lapsilla ja iäkkäillä potilailla. [ 5 ]
Diagnostiikka krooninen odontogeeninen osteomyeliitti
Epäillyn kroonisen hammasperäisen osteomyeliitin diagnostiset toimenpiteet alkavat anamneesin keräämisellä ja potilaan tutkimuksella, ja jatkuvat röntgenkuvauksella.
Anamneesin kerääminen mahdollistaa sen selvittämisen, onko henkilöllä ollut akuuttia osteomyeliittiä (mahdollisesti ilman lääkärinhoitoa tai ilman perushoitosuositusten noudattamista). Kummassakin tapauksessa potilaalle suoritetaan täydellinen seurantatutkimus. [ 6 ]
Kroonisen hammasperäisen osteomyeliitin oireet ovat yleensä laajat, joten diagnoosin tekeminen pelkästään kliinisen kuvan perusteella on lähes mahdotonta. Potilas pystyy monissa tapauksissa avaamaan suunsa normaalisti, mutta joskus avautuminen on epätäydellinen, mikä johtuu puremalihasten tulehdusmuutoksista.
Imusolmukkeet ovat normaalit tai hieman suurentuneet ja kivuliaat palpatorisesti.
Suuontelon tutkimuksessa havaitaan tulehduksellista turvotusta, limakalvojen punoitusta, sairas hammas tai aiemmin poistettuun hampaan patologisesti muuttunut ontelo. Limakalvon tai ihon puolella on fistuloosisia kanavia, joiden kautta muodostuneita sekvestraatioita tutkitaan.
Instrumentaalinen diagnostiikka esitetään pääasiassa röntgenkuvauksen, magneettikuvauksen tai tietokonetomografian avulla. Röntgenkuvassa näkyy sekvestraatioita: taudin havaitsemiseksi on optimaalista tehdä ortopantomogrammi tai röntgenkuvaus etu- ja sivusuunnassa. Taudin produktiivisessa kulussa sekvestraatiota ei määritetä, mutta kudosmineralisaation määrä kasvaa, mikä johtuu luukalvon reaktiosta. Ulkoisesti havaitaan kasvojen epäsymmetriaa ja lisääntynyttä luutilavuutta.
Laboratoriokokeet määrätään osana yleisiä diagnostisia toimenpiteitä. Verikokeessa näkyy tulehdusoireita, virtsakokeessa ei muutoksia. [ 7 ]
Differentiaalinen diagnoosi
Erotusdiagnoosia vaativat sairaudet |
Erotusdiagnoosin perusta |
Diagnostiset toimenpiteet ja arviointikriteerit |
Ihonalainen granuloma (hammasperäinen) |
Hidas hammasperäinen tulehdusprosessi kasvojen ihonalaiskudoksessa. Ensisijainen infektiopesäke on sairas hammas, jonka kohdalle muodostuu pyöreä, kivuton, halkaisijaltaan enintään 15 mm oleva infiltraatti. Sen yläpuolella oleva iho muuttuu sinertävän mustaksi, suuontelon puolella on pullistuma, joka tuntuu submukoosisessa kerroksessa vastaavasta hammasontelosta infiltraattiin asti. Infiltraatti märkii ajoittain ja avautuu itsenäisesti fistulan muodostuessa: märkäisen eritteen määrä on pieni. Granulooman tila on täynnä hitaita granulaatioita. |
Röntgenkuvaus tehdään - panoraama, hammas-, lateraalisessa alaleuan projektiossa. Mikroskopia paljastaa eri kypsyysasteiden granulaatioita. |
Leuan aktinomykoosi |
Toissijainen patologia liittyy spesifisen infektion leviämiseen leuan lähellä olevasta pehmytkudosinfiltraatista. Infiltraatin rakenne on tiheä, useita fistulouskanavia on mahdollista, joista irtoaa murunen kaltainen märkäinen massa. Aktinomykoosin primaarimuodolla on monia yhtäläisyyksiä hyperplastisen osteomyeliitin kanssa. |
Erittyneen massan mikroskooppinen tutkimus, ihotestit aktinolysaatilla, immunokompetenttien solujen reaktion määritys aktinolysaatille suoritetaan. |
Leukaluiden tuberkuloosi |
Tyypillisiä oireita ovat hidas kulku, terävä kipu, huomattava suurentuminen ja kivuliaat imusolmukkeet. Myös muut kasvojen luut voivat olla vaurioituneet, ja tulehdusreaktion alueelle muodostuu tyypillisiä "vetäytyneitä" arpia. |
Fluorografia (röntgen- tai TT-kuvaus), Mantoux-koe (lapsilla), eriteviljely, spesifiset ihokokeet on määrätty. |
Leukakuppi |
Patologia kehittyy luurakenteiden ientaskujen seurauksena kupan tertiäärisessä vaiheessa. Useimmiten vaurioituvat nenän luut, yläleuan suulaen haarakkeiden keskiosat ja yläleuan alveolaarinen haarake. Tyypillistä on pehmenemisalueiden muodostuminen ja luutuva luukalvontulehdus (riippuen taudin muodosta). |
Käytetään serologisia diagnostisia menetelmiä. |
Hyvänlaatuiset kasvainprosessit (hammasperäisen kystan märkiminen, osteoklastooma, eosinofiilinen granuloma, osteoidosteooma). |
Hyvänlaatuiset kasvaimet kasvavat usein kivuttomasti, eikä niissä ole akuutteja tulehdusoireita. Kasvaimen tilavuuden säännöllinen väheneminen ja kasvu ei ole tällaisille patologioille ominaista. |
Röntgenkuvat (panoraama-, hammas- ja alaleuan lateraalinen projektio) sekä tietokonetomografia otetaan. Histologisen analyysin tulos on ratkaiseva. |
Ewingin sarkooma |
Patologialla on monia kroonisen osteomyeliitin kaltaisia oireita. Ewingin sarkoomaan liittyy kuumetta, leukosytoosia, paikallista luukipua ja turvotusta. Kasvaimen eteneminen on aluksi hidasta, sitten se kiihtyy jyrkästi. Sekvestraatioiden muodostuminen ei ole tyypillistä. |
Käytetään röntgenkuvia, tietokone- tai magneettikuvausta ja koepalaa. Diagnoosi tehdään histologisen tutkimuksen tulosten perusteella. |
Hoito krooninen odontogeeninen osteomyeliitti
Terapeuttiset menetelmät sisältävät seuraavat vaiheet:
- Kirurginen hoito:
- Polttohampaan poisto;
- Periostomia;
- Osteoperforaatio;
- Peri-mandibulaarisen märkivän tulehduskeskittymän avaaminen.
- Konservatiivinen hoito:
- Makrolidihoito, joka estää 100 %:n Bacteroides- ja Fusobacterium-kantojen kasvua, III sukupolven kefalosporiinit, inhibiittorisuojatut penisilliinit;
- Vankomysiinistä ja karbapeneemeista tulee varalääkkeitä vaikeissa tilanteissa;
- Herkistävien lääkkeiden ja immunokorrektioiden ottaminen;
- Verisuoni- ja tulehdusta estävä hoito;
- Infuusio- ja vitamiinihoito.
Tehokkaan hoidon kriteerit ovat kivun puuttuminen sairastuneella alueella, tulehdusoireiden ja fistulan puuttuminen.
Mahdolliset lääkemääräykset:
- Kefatsoliini 500-1000 mg, kefuroksiimi 750-1500 mg ja metronidatsoli 0,5% 100 ml;
- Ketoprofeeni 100 mg / 2 ml tai suun kautta 150 mg (pitkävaikutteinen versio on 100 mg), ibuprofeeni 100 mg / 5 ml tai suun kautta 600 mg;
- Hemostaattinen etamsilaatti 12,5% 2 ml laskimoon tai lihakseen.
Hoidon päätyttyä potilas rekisteröidään ja häntä tarkkaillaan leukakirurgian erikoislääkärin toimesta (käynnit - kaksi kertaa vuodessa). Seurantaröntgenkuvaus tai panoraamatomografia on pakollinen, ja tarvittaessa suoritetaan hammasproteesit [ 8 ].
Ennaltaehkäisy
Kroonisen odontogeenisen osteomyeliitin kehittymisen estäminen on täysin mahdollista - esimerkiksi jos kuuntelet lääkäreiden neuvoja ja noudatat seuraavia suosituksia:
- Noudata perusteellista suuhygieniaa, desinfioi hampaiden tartuntapesäkkeet ajoissa - erityisesti karies, pulpitis ja parodontiitti;
- Käy hammaslääkärissä ajoissa, älä jätä huomiotta taudin ensimmäisiä ilmenemismuotoja;
- Seurata koko kehon terveyttä;
- Noudata tarkasti kaikkia lääkärin määräyksiä, äläkä itsehoitoa.
Yleisesti ottaen ennaltaehkäisy koostuu sellaisten tekijöiden poistamisesta, jotka voivat johtaa hammasperäisen osteomyeliitin kehittymiseen, sekä taudin hoidon järkevyydestä sen akuutissa vaiheessa. On tärkeää paikallistaa märkivä tulehdusprosessi mahdollisimman pian, estää luukudoksen nekroosi ja sen lisäkertyminen: potilas tulee sairaalahoitoon ensimmäisten patologian merkkien ilmetessä kirurgisessa osastolla.
Ennuste
Valitettavasti tautiin liittyy usein patologisia murtumia, yläleuan ankyloosia, väärien nivelten muodostumista ja puremalihasten arpikudoksia. Produktiivisessa patologian tyypissä voi kehittyä munuais- ja sydänamyloidoosi.
Ennusteen parantamiseksi on tärkeää hakea lääkärin apua ajoissa, puhdistaa tartuntapesäkkeet kehossa, vahvistaa immuniteettia ja täyttää huolellisesti kaikki lääkärin määräykset.
Jos krooninen hammasperäinen osteomyeliitti diagnosoidaan ajoissa ja potilasta hoidetaan asianmukaisesti, se useimmissa tapauksissa johtaa toipumiseen. Epäsuotuisa kulku, jossa märkäisen infektioreaktion leviäminen nousevasti tapahtuu, voi aiheuttaa aivokalvontulehduksen, enkefaliitin ja aivopaiseen kehittymisen. Laskeutuvan leviämisen yhteydessä on olemassa keuhkopaiseen, mediastiniitin ja sepsiksen kehittymisen vaara. Tällaiset komplikaatiot lisäävät merkittävästi kuolemanriskiä.
Kirjallisuus
Dmitrieva, LA Terapeuttinen hammashoito: kansallinen opas / toimittanut LA Dmitrieva, YM Maksimovskiy. - 2. painos. Moskova: GEOTAR-Media, 2021.

