Lääketieteen asiantuntija
Uudet julkaisut
Epstein-Barr-virus
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
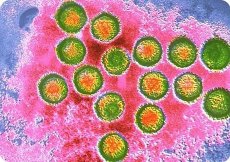
Epstein-Barr-virus (EBV) aiheuttaa tarttuvaa mononukleoosia, joka vaikuttaa kaikenikäisiin ihmisiin, sekä yläleuan kasvaimen, Burkittin lymfooman, jota esiintyy lapsilla ja nuorilla Keski-Afrikassa, ja nenänielun karsinooman aikuisilla miehillä Kiinassa. Epstein-Barr-virus tunnistettiin ensimmäisen kerran elektronimikroskopialla Burkittin lymfoomasta peräisin olevista siirretyistä soluista.
Epstein-Barrin virus eroaa merkittävästi muista herpesviruksista antigeenisten ominaisuuksiensa osalta. Erilaisia antigeenejä havaitaan CSC:n, immunodiffuusion ja RIF:n avulla. Varhaisimmin havaittavat antigeenit ovat kalvoantigeeni (MA tai LYDMA: kalvoantigeeni tai lymfosyyttien havaitsema kalvoantigeeni) ja komplementtia sitova ydinantigeeni (EBNA - Epstein-Barrisin nukleiiniantigeeni); myöhäisin antigeeni on viruksen kapsidiantigeeni (VCA - viruksen kapsidiantigeeni).
Epstein-Barr-viruksen vuorovaikutus tartuttamansa isäntäsolun kanssa on varsin omaperäinen: se ei aiheuta lymfosyyttien kuolemaa, vaan niiden lisääntymistä. Epstein-Barr-viruksen aiheuttama lymfosyyttien transformaatio mahdollistaa jälkimmäisten pitkäaikaisen viljelyn; tässä tapauksessa havaitaan positiivinen RIF-tulos, jossa on Epstein-Barr-viruksen antiseerumia. Tämä transformaatio tekee lymfosyytit kykeneviksi loputtomaan jakautumiseen. Epstein-Barr-viruksen genomeja esiintyy suurina määrinä kaikissa soluissa, ja tuma-antigeeni (EBNA) vapautuu ympäristöön.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Tarttuvan mononukleoosin patogeneesi ja oireet
Epstein-Barr-viruksen aiheuttaman infektion patogeneesi on vielä huonosti ymmärretty. Tarttuvassa mononukleoosissa Epstein-Barr-virus pääsee suun ja nenänielun limakalvolle, sitten alueellisiin imusolmukkeisiin, lisääntyy ja leviää hematogeenisesti. Imusolmukkeissa, nielurisoissa ja pernassa retikulaariset ja lymfoidisolut lisääntyvät muodostaen suuria mononukleaarisia muotoja; usein esiintyy fokaalista nekroosia. Maksaan voi muodostua imusolmukkeiden soluinfiltraatteja.
Tarttuvan mononukleoosin itämisaika on 4–60 päivää, useimmiten 7–10 päivää. Taudille on ominaista asteittainen kehitys: lämpötila nousee, kurkkukipu ilmenee, nenän kautta hengittäminen vaikeutuu, alueelliset imusolmukkeet suurenevat ja nielurisoihin ilmestyy plakkia. Veressä havaitaan leukosytoosia, yksi taudin tyypillisimmistä merkeistä on epätyypillisten, keskikokoisten ja suurten, leveällä basofiilisellä protoplasmalla varustettujen kypsien mononukleaaristen solujen esiintyminen veressä – epätyypilliset mononukleaariset solut ja leveällä plasmalla olevat lymfosyytit; niiden määrä on 10–15 % tai enemmän. Komplikaatiot (poskiontelotulehdus, keuhkokuume, aivokalvontulehdus, nefriitti) ovat harvinaisia, ennuste on suotuisa. Immuniteetti on hyvin spesifinen. B-lymfosyytit tuottavat viruspartikkeleita, mutta pahanlaatuisuutta ei yleensä esiinny. Tämä liittyy spesifisten T-tappajien esiintymiseen, joiden kohteena on B-lymfosyytin pinnalla oleva virusantigeeni MA. Luonnolliset tappajat ja K-solumekanismi aktivoituvat. Suppressoreiden aktiivisuus lisääntyy, mikä estää B-lymfosyyttien lisääntymistä ja erilaistumista ja estää siten sairastuneiden solujen lisääntymisen. Toipumisen aikana ilmaantuu muisti-T-soluja, jotka tuhoavat viruksella infektoituneita B-lymfosyyttejä niiden uudelleen stimuloinnin jälkeen. Nämä solut kiertävät toipuneiden veressä loppuelämänsä. Myös virusta neutraloivia vasta-aineita syntetisoidaan. Burkittin lymfoomassa ja nenänielun karsinoomassa sairastuneet solut sisältävät useita kopioita Epstein-Barr-viruksen integroituneesta genomista, ja EBNA-antigeeni esiintyy solun tumassa. Kapsidiantigeenin vasta-aineita, ensin IgM-luokan ja sitten IgG-luokan, ilmestyy toipuneiden vereen. Myöhemmin ilmaantuu vasta-aineita varhaisille antigeeneille MA ja EBNA. Vasta-aineet säilyvät loppuelämänsä. Viruksen DNA:n havaitsemiseksi sairastuneissa transformoiduissa soluissa käytetään DNA-koetinmenetelmää.

