Lääketieteen asiantuntija
Uudet julkaisut
Aivojen astrosytooman diagnoosi
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
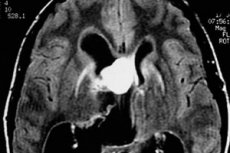
Aivokasvainten oikea-aikaisen diagnosoinnin ja tehokkaan hoidon ongelmaa mutkistaa potilaiden myöhäinen avunpyyntö. Kuinka moni kiirehtii lääkäriin päänsäryn kanssa, varsinkin jos oire on ilmaantunut vasta äskettäin? Ja kun oksentelu liittyy päänsärkyyn, kasvain on usein jo ehtinyt kasvaa merkittävästi, varsinkin jos kyseessä on pahanlaatuinen kasvain. Pienillä kasvainkooilla ei välttämättä ole lainkaan jatkuvia oireita.
Varhaisvaiheessa aivosairaus voidaan havaita sattumalta tomografiassa tai röntgentutkimuksessa. Mutta tällaiseen tutkimukseen tarvitaan myös painavia syitä.
Riippumatta siitä, tuliko potilas vastaanotolle vaivojen kanssa vai löydettiinkö kasvain tutkimuksen aikana, lääkäri on kiinnostunut olemassa olevista oireista. Ensin arvioidaan neurologinen tila. Tähän sisältyy sellaisten oireiden kuin päänsäryn, pahoinvoinnin, oksentelun, huimauksen ja kouristusten esiintyminen. Lääkäri tutkii myös yleisten aivo-oireiden, kuten nopean väsymyksen, kognitiivisten kykyjen heikkenemisen, sekä paikallisten oireiden, jotka voivat vaihdella kasvaimen sijainnin mukaan, esiintymistä ja tekee alustavan arvion kallonpohjan paineen asteesta (silmänpohjan tutkimus).
Kliininen tutkimus
Lääkärintarkastuksessa yleinen somaattinen tila arvioidaan Karnovskyn tai ECOG-asteikon [ 1 ] mukaisesti. Tämä on arvio henkilön kyvystä elää normaalia aktiivista elämää, huolehtia itsestään ilman ulkopuolista apua ja lääketieteellisen hoidon tarpeesta, jota käytetään myös syöpäpotilaiden hoidossa. Karnovskyn mukaan 0–10 pistettä osoittaa, että henkilö on kuolemassa tai jo kuollut, 20–40 pistettä tarkoittaa, että henkilö on sairaalahoidossa, 50–70 pistettä osoittaa potilaan työkyvyttömyyden ja mahdollisen lääketieteellisen hoidon tarpeen, ja 80–100 pistettä osoittaa normaalia aktiivisuutta, jossa sairausoireet vaihtelevat.
Jos potilas otetaan sairaalahoitoon vakavassa tilassa, tajunnantila arvioidaan Glasgow'n asteikolla. Arvioidaan kolmea pääasiallista ominaisuutta: silmien avautumista, puheaktiivisuutta ja motorisia reaktioita. Tulos määräytyy pisteiden summan perusteella. Maksimipistemäärä (15) osoittaa kirkasta tajuntaa, 4–8 pistettä vastaavat koomaa ja 3 pistettä osoittaa aivokuoren kuolemaa.
Testit
Perinteiset testit, joita määrätään pikemminkin potilaan yleisen tilan ja samanaikaisten sairauksien esiintymisen arvioimiseksi, eivät viittaa kasvaimiin. Kliinisten ja biokemiallisten verikokeiden muutokset eivät ole spesifisiä, mutta ne toimivat ohjeena hoitoa määrättäessä. Lisäksi voidaan määrätä seuraavia tutkimuksia (yleinen virtsaanalyysi, HIV-vasta-aineiden analyysi, Wassermanin reaktio, hepatiitti B- ja C-merkkiaineiden määritys, kasvainantigeeni). Koska kasvainten hoitoon liittyy yleensä leikkaus, joka voi vaatia verensiirtoa, veriryhmä- ja Rh-tekijäanalyysiä pidetään pakollisena. Glioomien molekyylidiagnostiikkaa käytetään myös yhä enemmän rutiininomaisessa kliinisessä käytännössä [ 2 ], [ 3 ], [ 4 ]. Myös aivojen astrosytoomien varhaista seulontaa magneettikuvauksella on käynnistetty pilottihanke [ 5 ].
Biopsian aikana otetun kasvainnäytteen histologinen tutkimus katsotaan pakolliseksi. Ongelmana on kuitenkin se, ettei tällaista näytettä ole mahdollista ottaa kaikkialla ilman leikkausta. Useimmiten kasvaimesta tutkitaan pieni alue sen poistamisen jälkeen. Vaikka nykylääketieteellä ei olekaan käytössään uusia minimaalisesti invasiivisia biopsiamenetelmiä (esimerkiksi stereotaktinen biopsia, joka suoritetaan kahdella tavalla), joita käytetään instrumentaalisten tutkimusten tulosten perusteella. [ 6 ]
Instrumentaalinen diagnostiikka
Aivokasvainten instrumentaalinen diagnostiikka sisältää:
- Aivojen magneettikuvaus (MRI) tai tietokonetomografia (TT). Eduksi katsotaan MRI, joka tehdään kolmessa projektiossa ja kolmessa tilassa varjoaineella ja ilman. Jos MRI ei ole mahdollinen, tehdään tietokonetomografia varjoaineella. [ 7 ]
- Lisäominaisuudet magneettikuvauksessa:
- Diffuusio-MRI, joka määrittää vesimolekyylien diffuusion kvantitatiiviset indikaattorit aivokudoksessa, minkä ansiosta on mahdollista arvioida elinkudosten verenkiertoa, aivoödeeman esiintymistä ja degeneratiivisia prosesseja siinä.
- Aivojen mo-perfuusio, jonka avulla voidaan arvioida aivoverenkierron ominaisuuksia ja erottaa toisistaan erilaiset patologiat. [ 8 ]
- Magneettikuvausspektroskopia auttaa arvioimaan aivojen aineenvaihduntaprosesseja ja määrittää kasvaimen tarkat rajat.
- Lisätutkimukset:
- Positroniemissiotomografia (PET) on innovatiivinen menetelmä, jonka avulla kasvaimet voidaan havaita lähes varhaisessa vaiheessa. Se pystyy havaitsemaan pienimmätkin kasvaimet. Sitä käytetään myös uusiutuvien gliakasvainten erotusdiagnostiikkaan. [ 9 ], [ 10 ]
- Suora eli tietokonetomografia-angiografia on aivoverisuonten tutkimus, joka määrätään, jos alustavat tutkimukset ovat paljastaneet kasvaimen runsaan verenkierron. Angiografian avulla voidaan myös määrittää aivoverisuonten vaurioiden laajuus.
- Röntgenkuvaus. Tämä ei ole luotettavin menetelmä kasvainprosessien diagnosoimiseksi, mutta selkärangan röntgenkuvaus voi olla lähtökohta myöhemmille TT- ja MRI-kuvauksille, jos lääkäri huomaa kuvassa epäilyttävän alueen.
Lisämenetelminä potilaan terveydentilan arvioimiseksi voivat olla EKG, EEG, ultraääni, elinröntgenkuvaus, keuhko- ja pohjukaissuolen tähystys (samanaikaisten sairauksien läsnä ollessa), eli puhumme potilaan täydellisestä ja kattavasta tutkimuksesta, joka vaikuttaa kasvaimen hoitoprotokollan valintaan.
Instrumentaalista tutkimusta suositellaan suoritettavaksi paitsi taudin diagnostiikan vaiheessa myös leikkauksen jälkeisenä aikana leikkauksen laadun ja mahdollisten komplikaatioiden ennusteen arvioimiseksi. Hajaantuneiden kasvainten, joilla ei ole selkeää lokalisaatiota, sekä syvien kasvainten tapauksessa lääkäri toimii käytännössä koskettamalla. Seuraavaksi tehtävä tietokonetomografia, joka on leikkauksen jälkeisen diagnostiikan standardi, ja suositeltu magneettikuvaus varjoaineella ja ilman, tulisi suorittaa kolmen ensimmäisen päivän aikana leikkauksen jälkeen.
Astrosytoomien erotusdiagnoosi
Aivojen astrosytooman primaaridiagnostiikkaa vaikeuttaa se, että patologian pääoireet esiintyvät myös muiden etiologioiden kasvaimissa, joissakin aivojen orgaanisissa sairauksissa ja jopa somaattisissa sairauksissa. Vain täydellisen ja perusteellisen erotusdiagnostiikan avulla voidaan määrittää oireiden tarkka syy. [ 11 ]
Hyvänlaatuinen nodulaarinen astrosytooma magneettikuvauksessa näkyy useimmiten homogeenisena muodostumana, jolla on selkeät rajat (heterogeenisyys voidaan selittää kalkkeutumisten ja pienten kystojen läsnäololla). Sitä vastoin tällaiset kasvaimet ovat 40 %:ssa tapauksista varjoainepitoisia (tämä on tyypillisempää hyvänlaatuisille gemstoyyttisille astrosytoomaille), kun taas anaplastisessa astrosytooman muodossa varjoainepitoisuus on aina selvä.
Diffuusit astrosytoomat näkyvät kuvassa sumeina täplinä ilman selkeitä rajoja. Kun tällaiset kasvaimet muuttuvat pahanlaatuisiksi, niiden rakenne muuttuu ja niille ominainen heterogeenisuus ilmenee.
Pilosyyttisen astrosytooman ja sen muiden nodulaaristen muunnosten ero glioblastoomasta ja anaplastisesta astrosytoomasta voidaan määrittää seuraavien ominaisuuksien perusteella: kasvaimen selkeät rajat ja ääriviivat ensimmäisessä tapauksessa, kasvaimen suhteellisen hidas kasvu, solupolymorfismin ja rakeiden puuttuminen, pienempi kasvainmassa ja patologisen leesion enemmän tai vähemmän tasainen väritys magneettikuvauksessa. [ 12 ]
Diffuusien astrosytoomien ja paikallisten kasvainten (nodulaarinen, fokaalinen) tärkein ero on kasvaimen selkeiden rajojen puuttuminen. Kasvaimen matalaa pahanlaatuisuutta osoittaa kasvaimen sisäisten rakenteiden suhteellinen homogeenisuus, nekroosipesäkkeiden puuttuminen.
Anaplastinen astrosytooma on matala-asteisen diffuusin astrosytooman ja aggressiivisen glioblastooman risteytys. Se eroaa tavallisista diffuuseista astrosytoomista solupolymorfisminsa (erimuotoisten, -kokoisten ja -mittaisten solujen läsnäolo kasvaimessa) ja mitoosisen aktiivisuutensa eli mitoosiin osallistuvien solujen lukumäärän suhteen. Mitoosi on nelivaiheinen prosessi, jossa kaikki kehon solut paitsi sukusolut jakautuvat. [ 13 ]
Anaplastinen astrosytooma erotetaan glioblastoomista kahdella tekijällä: nekroottisten pesäkkeiden puuttumisella ja verisuonten lisääntymisen merkeillä. Vain gliasolut jakautuvat. Tämän kasvaimen vaara on sen nopea kasvu ja lokalisaatiorajojen määrittämisen vaikeus. Glioblastooma ei ainoastaan kasva erittäin nopeasti (useiden viikkojen ja kuukausien aikana), vaan aiheuttaa myös aivosolujen kuoleman, muutoksia pään verisuonissa, häiritsee täysin elimen toimintaa, mikä johtaa potilaan kuolemaan jopa hoidon puuttuessa.
Aivojen magneettikuvaukseen asetetaan suuria toiveita erotusdiagnostiikan kannalta [ 14 ]. Monet tekijät otetaan huomioon:
- esiintymistiheys (glia-kasvaimia havaitaan 1/3 potilaista, joista lähes puolet on eri lokalisaatioiden astrosytoomia),
- potilaan ikä (lapsilla diagnosoidaan useammin vähän pahanlaatuisia astrosytoomaa, harvemmin kasvaimen anaplastista varianttia; aikuisilla ja vanhuksilla päinvastoin, apaplastinen astrosytooma ja glioblastooma, joilla on suuri todennäköisyys rappeutua syöpään, ovat yleisempiä),
- kasvaimen lokalisointi (lapsilla useimmiten vaikuttavat pikkuaivojen ja aivorungon rakenteet, harvemmin kasvain kehittyy näköhermon ja kiasman alueella, aikuisilla kasvaimet muodostuvat yleensä aivopuoliskojen ytimeen ja aivokuoreen),
- leviämisen tyyppi (glioblastoomien ja matalan erilaistumisen omaavien astrosytoomien osalta prosessin leviämistä aivojen toiseen puoliskoon pidetään ominaispiirteenä).
- focien lukumäärä (useita focien ovat tyypillisiä pahanlaatuisille kasvaimille, joilla on etäpesäkkeitä; joskus glioblastooma ilmenee tällä tavalla),
- Kasvaimen sisäinen rakenne:
- 20 %:lle astrosytoomista on ominaista kalkkeutuminen kasvaimessa, kun taas oligodendrogliakasvaimissa kalkkeutumista esiintyy lähes 90 %:ssa tapauksista (paremmin määritettävissä tietokonetomografialla).
- Glioblastoomien ja etäpesäkkeitä sisältävien kasvainten tyypillinen piirre on rakenteen heterogeenisuus, joka havaitaan magneettikuvauksella.
- reaktio varjoaineeseen (hyvänlaatuiset astrosytoomat eivät yleensä kerää varjoainetta, toisin kuin pahanlaatuiset),
- Diffuusio-MRI mahdollistaa aivokasvainprosessin erottamisen paiseesta, epidermoidikystasta tai aivohalvauksesta signaalin voimakkuuden perusteella (se on heikompi kasvaimissa) [ 15 ]. Aivohalvauksessa havaitaan tyypillinen kiilanmuotoinen täplä.
Koepala auttaa erottamaan aivojen infektioprosessin neoplastisesta (kasvaimesta) ja määrittämään kasvainsolujen tyypin. Jos avoleikkaus ei ole mahdollinen tai kasvain sijaitsee syvällä, käytetään minimaalisesti invasiivista stereotaktista koepalaa, joka auttaa kallon avaamatta sanomaan, kuinka vaarallinen kasvain on pahanlaatuisuuden kannalta.

