Lääketieteen asiantuntija
Uudet julkaisut
Acanthamoeba keratiitti
Viimeksi tarkistettu: 05.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
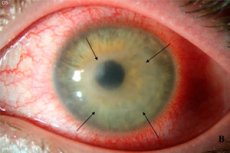
Acanthamoeba-keratiitti ei ole erityisen yleinen monista silmäsairauksista, vaikka sillä ei olekaan erityistä sukupuoli- tai ikäerottelua. Tämä vakava sairaus, joka vaikuttaa sarveiskalvon toimintaan, esiintyy pääasiassa piilolinssejä käyttävillä näköongelmista kärsivillä ihmisillä. Siksi olisi erittäin hyödyllistä tietää, mitä potilaat voivat kohdata valitessaan tätä näönkorjausmenetelmää ja miten välttää epämiellyttävät seuraukset ilman, että tilanne vaatii leikkausta ja sokeutta.
Mitä diagnoosi tarkoittaa?
Lääketieteellisessä yhteisössä on yleistä nimetä tulehdussairauksia samalla tavalla lisäämällä sanan juureen pääte "-itis". Silmän sarveiskalvon tulehduksen yhteydessä diagnoosi kuulostaa samalta kuin "keratiitti". Mutta tulehduksen syyt voivat olla erilaisia, joten niiden määrittämiseksi käytetään seuraavia lauseita:
- jos syynä oli silmävamma - traumaattinen keratiitti,
- jos tauti on virusperäinen – viruskeratiitti (herpesvirusinfektion yhteydessä – herpeettiset),
- jos patologia on loistautunut – loistautikeratiitti (acantamoeba, onkosersiaasi) jne.
On myös muita keratiittityyppejä, joita aiheuttavat sienet, bakteerit ja silmien auringonpolttama (yksi taudin traumaattisista muodoista).
Acanthamoeba-keratiitti on yksi taudin loismuodon muunnelmista. Sen aiheuttaja on alkueläin nimeltä "acantamoeba". Kun tämä pieni loinen pääsee silmään ja lisääntyy, ihminen alkaa tuntea epämukavuutta silmässä ja nähdä huonosti sekä piilolinssejä käytettäessä että niitä poistettaessa. Korjauksen sijaan näkö heikkenee asteittain. Syynä tähän ei ole itse piilolinssit, vaan niiden virheellinen käyttö. [ 1 ]
Epidemiologia
Tilastot vahvistavat, että uiminen avovesissä, joissa linssit ovat suorassa kosketuksessa veden kanssa, on akantameebakeratiitin johtava syy. Noin 90–96 % taudin toteamistapauksista kuuluu tähän luokkaan. Lisäksi sarveiskalvon tulehduksen todennäköisyys on paljon suurempi pehmeitä piilolinssejä käytettäessä.
Aiemmissa tutkimuksissa on arvioitu ilmaantuvuudeksi 1,2 miljoonaa aikuista kohden ja 0,2 (Yhdysvallat) – 2 (Iso-Britannia) 10 000 pehmeiden piilolinssien käyttäjää kohden vuodessa.[ 2 ] Parmar ym. ehdottivat, että ilmaantuvuus voi olla kymmenkertainen.[ 3 ] Akantameebakeratiitin ilmaantuvuuden jyrkkä kasvu havaittiin 1980-luvulla, mikä johtui suurelta osin pehmeiden piilolinssien saatavuuden lisääntymisestä ja epästeriilien piilolinssinesteiden käytöstä.[ 4 ] Lisää epidemioita on raportoitu 1990-luvun lopulla ja 2000-luvulla Yhdysvalloissa ja Euroopassa, ja ne on epidemiologisesti yhdistetty useisiin mahdollisiin lähteisiin, kuten kunnallisen vesihuollon saastumiseen,[ 5 ] alueellisiin tulviin[ 6 ] ja laajalti saatavilla olevan monikäyttöisen piilolinssien desinfiointiliuoksen käyttöön.[ 7 ],[ 8 ]
Kuten potilaskysely osoitti, useimmat sairastuneet uivat avovesissä (joissa, järvissä, lammissa, meressä). Ilmeisesti veden desinfiointi vähentää bakteerien ja alkueläinten määrää, jolloin vain kystavaiheessa olevat mikro-organismit pysyvät ennallaan. Jälkimmäiset pääsevät elimistöön vesijohtoveden mukana. Sopivassa ympäristössä kystat siirtyvät vegetatiiviseen vaiheeseen.
Muut yksisoluisen loisen tartuntareitit eivät ole yhtä merkittäviä. Esimerkiksi Acanthamoeba-infektio leikkauksen tai trauman jälkeen on paljon harvinaisempi (noin 4 % tapauksista).
Silmä on hyvin herkkä rakenne. Ei ole yllättävää, että pieninkin pölyhiukkanen tai silmän irtonainen osa voi olla suuri riesa ja aiheuttaa epämiellyttäviä tuntemuksia. Jopa pehmeimmätkin linssit, varsinkin jos niitä käytetään huolimattomasti tai väärin, voivat olla traumaattinen tekijä sarveiskalvolle. Hieromalla sen pintaa ja raapimalla sitä juuttuneilla mikrohiukkasilla (käytettäessä liuoksia, jotka eivät puhdista linssejä hyvin) ne helpottavat infektion tunkeutumista syvälle silmään ja tarttumalla tiiviisti silmään ne tarjoavat ihanteellisen kontaktin sarveiskalvon ja linssiin kertyvien taudinaiheuttajien välille tartunnan saaneen ympäristön (erityisesti veden) kanssa vuorovaikutuksessa. Acanthamoeba on ikään kuin "lukittu" ihanteellisiin olosuhteisiin, joissa se sitten loisii.
Epidemiologinen tilanne on parantunut merkittävästi viimeisen puolen vuosisadan aikana. Lääkärit kohtasivat taudinpurkauksen ensimmäisen kerran vuonna 1973, jolloin tulehdus ohitti vain 10 %:n piilolinssejä käyttävistä potilaista. Nykyään keratiittia diagnosoidaan harvoin (4,2 %:lla tulehduksellisten silmäsairauksien potilaista), mutta useimmat potilaat tulevat lääkäreille piilolinssien käytön vuoksi.
Lääkärit ovat onnistuneet vähentämään taudin syiden perusteellisen tutkimuksen ja tehokkaiden keratiitin ehkäisytoimenpiteiden kehittämisen ansiosta sen esiintyvyyttä. Lohduttavista keratiitin tilastoista huolimatta ei pidä unohtaa, että tulehdukselliset silmäsairaudet liittyvät noin 50 prosenttiin sairaalahoitoon joutumisista ja 30 prosenttiin näönmenetystapauksista.
Syyt acanthamoeba keratiitti
Koska Acanthamoeba selviytyy jopa epäsuotuisissa olosuhteissa, voidaan sanoa, että tämä mikro-organismi on osa normaalia ympäristöämme. Ei ole yllättävää, että kohtaamme sitä kaikkialla. Mutta miksi tauti ei sitten leviä laajalle?
Syynä tähän on se, että luonto on huolehtinut silmien luonnollisesta suojasta. Mikro-organismien ei ole niin helppo tunkeutua sarveiskalvoon, joten ne ovat yleensä vain silmän kauttakulkumatkustajia. Mutta jotkin negatiiviset tekijät voivat auttaa loista tunkeutumaan silmän rakenteisiin, joissa se voi pysyä pidempään ja saada jälkeläisiä, samalla tuhoten sarveiskalvon kudoksia. Tällaisia tekijöitä ovat:
- piilolinssien virheellinen käyttö,
- silmävammat,
- sarveiskalvon naarmut tai muu sen eheyden loukkaus, mukaan lukien kirurgiset toimenpiteet ja leikkauksen jälkeinen hoito.
Acanthamoeba ei tarvitse isäntää ollakseen olemassa, mutta tämä ei tarkoita, etteikö se voisi vahingoittaa näköelimiä, jotka ovat ihanteellinen ravintoalusta ja sisältävät orgaanista alkuperää olevia aineita. [ 9 ]
Acanthamoebakeratiitti on sarveiskalvon tulehdus, jonka aiheuttaa Acanthamoeba-bakteeri. Acanthamoeba on tunkeutunut syvälle silmäkudokseen tai lisääntyy piilolinssien luomassa ihanteellisessa ympäristössä. Ei ole yllättävää, että useimmat tämän diagnoosin saaneet potilaat käyttävät aktiivisesti linssejä jokapäiväisessä elämässä. Ja kuten yleensä, he eivät aina onnistu noudattamaan piilolinssien käyttöä ja hoitoa koskevia sääntöjä. Lisäksi sairaus voi vaikuttaa vain yhteen tai molempiin silmiin.
Silmälääkärit ottavat huomioon seuraavat riskitekijät Acanthamoeba-silmäinfektiolle ja tulehdusprosessin kehittymiselle sarveiskalvossa:
- uinti piilolinssien kanssa, erityisesti luonnonvesissä,
- Linssien virheellinen hoito:
- huuhtelu juoksevalla vedellä,
- piilolinssien säilyttäminen vesijohtovedessä tai epästeriileissä liuoksissa,
- linssien desinfioinnin puute tai virheellinen suorittaminen,
- linssien säilytysastian riittämätön hoito (puhdistus ja desinfiointi),
- piilolinssien säilytysnesteiden säästäminen (uudelleenkäyttö, uuden nesteen lisääminen käytettyyn nesteeseen),
- käsien ja silmien hygienian laiminlyönti piilolinssejä käytettäessä.
Vaikka viimeinen kohta näyttää olevan todennäköisin infektiotekijä, se on vaarallisempi yhtenä bakteeriperäisen keratiitin aiheuttajista. Acanthamoebakeratiitti ilmenee useimmiten kosketuksessa veden kanssa, eli uinnin seurauksena ilman piilolinssien poistamista tai linssien käsittelyn märillä käsillä seurauksena. Luonnonvesistöissä on siis erittäin vaikeaa ylläpitää tarvittavaa käsihygieniaa piilolinssejä poistettaessa tai asennettaessa, eikä niiden säilytysolosuhteita ole aina, joten uimarit eivät mieluiten poista niitä. Mutta tämä on kaksiteräinen miekka: linssien ominaisuuksien säilyttämisestä huolehtiminen voi olla haitallista silmille.
Kirjallisuudessa on todettu, että piilolinssien käyttö on suurin akantameebakeratiitin kehittymisen riskitekijä, ja 75–85 %:ssa tapauksista on raportoitu yhteys taudin ja piilolinssien välillä. [ 10 ]
Korrelaatio herpes simplex -keratiitin kanssa on raportoitu aiemmin [ 11 ], [ 12 ]: noin 17 prosentilla aurinkokeratiittitapauksista on aiemmin ollut silmän HSV-tauti tai aktiivinen HSV-koinfektio.
Synnyssä
Akantameebakeratiitin patogeneesiin kuuluu loisten välittämä sarveiskalvon epiteelin sytolyysi ja fagosytoosi sekä sarveiskalvon strooman invaasio ja liukeneminen.[ 13 ]
Tauti luokitellaan tarttuvaksi ja tulehdukselliseksi, koska patologisen prosessin kehittyminen liittyy loisinfektioon. Taudin aiheuttaja (akantameeba) on yksisoluinen loinen, jonka tavanomainen elinympäristö on vesi. Sitä esiintyy yleensä luonnonaltaissa, joista loinen pääsee myös vesijohtoveteen. Tämä ei kuitenkaan tarkoita, että keinotekoisen säiliön (lammen tai jopa uima-altaan) vettä voidaan pitää täysin turvallisena, sillä akantameebaa voi esiintyä myös täällä, samoin kuin samalla vedellä kostutetussa maaperässä.
Acanthamoeba-sukuun kuuluu useita vapaana eläviä ameebalajeja, joista kuusi on vaarallisia ihmisille. Nämä ovat aerobisia mikrobeja, jotka elävät maaperässä ja vedessä, erityisesti jätevesien saastuttamassa vedessä. Niitä voi esiintyä myös pölyssä, jonne ne pääsevät vesistöjen tai maaperän kuivuttua. Tässä tapauksessa mikro-organismit siirtyvät yksinkertaisesti matala-aktiiviseen vaiheeseen (kystat), jolloin ne eivät pelkää lämpötilan muutoksia tai desinfiointimenetelmiä.
Acanthamoebas viihtyy vesijohtovedessä ja jätevedessä sekä lämmitys- ja käyttövesijärjestelmässä kiertävässä nesteessä. Korkea veden lämpötila vain edistää mikro-organismien lisääntymistä.
Mikro-organismeja sisältävää vettä voi päästä silmiin kylpemisen, peseytymisen tai märkien tai likaisten käsien kosketuksen yhteydessä. Mutta pelkkä loisten saastuttaman veden tai maaperän joutuminen silmiin ei aiheuta sairautta. Lisäksi akantameebaa voi esiintyä terveillä ihmisillä (nenänielusta ja ulosteista).
Silmämme on rakentunut siten, että siinä olevat kyynelrauhaset helpottavat sarveiskalvon fysiologista kostutusta ja puhdistusta. Sarveiskalvolle joutuva pöly ja mikro-organismit poistuvat kyyneljärjestelmän viemärijärjestelmän kautta nenänieluun, josta ne erittyvät liman mukana. Loisella ei yksinkertaisesti ole aikaa "asettua" silmään ja alkaa lisääntyä aktiivisesti.
Jos salaojitustoiminto häiriintyy, Acanthamoeba ei ainoastaan asettu mukavasti ihanteelliseen ympäristöön (lämmin ja kostea), vaan myös alkaa aktiivisesti lisääntyä aiheuttaen sarveiskalvon diffuusia tulehdusta.
Oireet acanthamoeba keratiitti
Acanthamoeba-keratiitti on tulehduksellinen silmäsairaus, jolle ovat ominaisia tälle prosessille ominaiset oireet: silmien punoitus, vierasesineen tunne ja siihen liittyvä epämukavuus silmässä, kipu (usein tulehduksen seuralainen), joka voimistuu piilolinssejä poistettaessa. Näitä voidaan pitää sarveiskalvon tulehduksen ensimmäisinä merkkeinä, vaikka monilla muilla silmäsairauksilla, kuten silmän täplällä, on samoja oireita. Tällöin potilaat voivat valittaa aiheettomista kyynelistä, jotka valuvat vastoin henkilön tahtoa, silmäkivusta, näön selkeyden heikkenemisestä (ikään kuin silmien edessä olisi kalvo). [ 14 ]
Kaikki nämä oireet ovat samanlaisia kuin tuntemukset, jotka syntyvät pienen pölyhiukkasen joutuessa silmään, mutta tällöin et pysty "räpäyttämään". Kliininen kuva on huomattavan pitkäkestoinen, mutta tulehduksen kehittyessä akantameebakeratiitin oireet yleensä voimistuvat. Aluksi tuntuu vain epämukavuutta silmäluomen takana, sitten arkuutta ja lopulta teräviä, viiltäviä kipuja, jotka muistuttavat avohaavamaista tunnetta, mikä aiheuttaa ja voimistaa kyynelvuotoa.
Mutta on huomattava, että taudin äkillinen puhkeaminen tai tulehduksen nopea eteneminen havaitaan enintään 10 prosentilla potilaista. Lopuilla taudille on ominaista hidas, mutta ei lievä kulku.
Tulehduksen syystä riippumatta keratiitti ilmenee tietyllä oireyhtymällä, jota lääkärit kutsuvat sarveiskalvon oireyhtymäksi. Sille on ominaista:
- terävä, voimakas kipu silmässä,
- lisääntynyt kyynelvuoto,
- silmänkiertolihaksen kouristusmainen supistuminen, joka johtaa silmän tahattomaan sulkeutumiseen (blefarospasmi),
- silmien kivulias reaktio kirkkaaseen valoon (valonarkuus).
Tämä oireyhtymä on spesifinen ja auttaa erottamaan sarveiskalvon tulehduksen sidekalvotulehduksesta ennen tulehduksen aiheuttajan testaamista.
Pitkälle edenneessä vaiheessa, jos tulehdusta ei hoidettu tai se oli riittämätöntä, voi havaita sarveiskalvon samentumista (heikentynyt läpinäkyvyys on yksi keratiitin tyypillisistä merkeistä), valopilkun (leukooman) muodostumista siihen ja huomattavaa näön heikkenemistä jopa sokeuteen asti. Joissakin tapauksissa sarveiskalvolle muodostuu märkäinen haavauma, joka viittaa infektion tunkeutumiseen silmän syviin kudoksiin.
Komplikaatiot ja seuraukset
Toistetaan vielä kerran, että näköelimen kudokset ovat erittäin herkkiä, minkä vuoksi ne reagoivat niin voimakkaasti kaikkiin negatiivisiin olosuhteisiin. Tämä monimutkainen optinen rakenne osoittautuu erittäin herkäksi ja alttiiksi rappeuttaville muutoksille. Sarveiskalvossa esiintyvää tulehdusta on vaikea hoitaa, kun taas pitkäaikainen tulehdusprosessi voi helposti muuttaa elimen ominaisuuksia ja toimintaa.
Acanthamoebakeratiitti on sairaus, jolla on voimakkaita epämiellyttäviä oireita, jotka aiheuttavat merkittävää epämukavuutta ja heikentävät potilaan elämänlaatua. Onko sinun helppo tehdä aiempaa työtäsi, jos pölyhiukkanen lentää silmään ja ärsyttää sitä? Kaikki ajatukset siirtyvät heti siihen, miten se poistetaan. Mutta sarveiskalvon tulehduksessa tällainen hiukkas on ameeba, jota ei ole enää niin helppo poistaa silmästä, joten kivuliaat oireet piinaavat ihmistä jatkuvasti, joskus heikkenevät jonkin verran ja sitten pahenevat uudella voimalla.
On selvää, että tällainen tilanne vaikuttaa ihmisen työkykyyn ja mielentilaan. Kipuun liittyvä tarkkaavaisuusvaje yhdistettynä näön heikkenemiseen voi estää työvelvoitteiden täyttämisen. Spontaani silmien sulkeutuminen ja heikko näkö lisäävät kotitalous- ja työtapaturmien riskiä.
Nämä ovat seurauksia minkä tahansa etiologian keratiitista, jos potilas ei hae ammattiapua tai itsehoitoon ymmärtämättä taudin syytä ja mekanismia. Mutta on myös komplikaatioita, joita voi ilmetä sekä hoidon puuttuessa että tehokkaiden hoitomenetelmien virheellisestä valinnasta, mikä usein johtuu virheellisestä diagnoosista. Loppujen lopuksi eri etiologioiden keratiitti vaatii oman, ainutlaatuisen hoitomenetelmänsä.
Yleisin sarveiskalvon tulehdusprosessin komplikaatio on sen samentuminen. Pitkäaikainen tulehdus aiheuttaa arpikudoksia silmän kudoksissa, eikä niiden täydellinen resorptio ole aina mahdollista. Joissakin tapauksissa sarveiskalvon läpinäkyvyyden muutokset etenevät paikallisen valotäplän (leukooman) muodostumisen tai yleisen näön heikkenemisen myötä toisessa silmässä, jopa täydelliseen sokeuteen tulevaisuudessa. [ 15 ]
Mikä tahansa tulehdus on kasvualusta bakteeri-infektiolle, joka voi helposti liittyä loisinfektioon. Tässä tapauksessa tulehdus voi vaikuttaa myös silmän syvimpiin rakenteisiin, aiheuttaen märkäisen tulehduksen silmämunan sisäkalvoissa (endoftalmiitti) sekä kaikkien silmän kalvojen ja väliaineiden tulehduksen (panoftalmiitti).
Alentuneen immuniteetin taustalla herpesvirusinfektion lisääminen ei ole harvinaista.
Mitä syvempi tulehdus on, sitä vakavampia seurauksia voidaan odottaa. Näkökykyä ja silmän esteettistä ulkonäköä ei ole aina mahdollista säilyttää, ja usein tauti uusiutuu näennäisen tehokkaan hoidon jälkeen, joten lääkärit turvautuvat joskus kirurgiseen hoitoon, joka koostuu sarveiskalvon korvaamisesta (siirtämisestä).
Acanthamoeba-keratiitilla, kuten millä tahansa sarveiskalvon tulehduksella, on 5 vaikeusastetta (vaihetta):
- pinnallinen epiteelin vaurio,
- pinnallinen pistemäinen keratiitti,
- strooman rengasmainen
- haavainen (haavojen muodostuminen sarveiskalvolle)
- skleriitti (tulehdus ulottuu kovakalvoon)
Kahta ensimmäistä vaihetta hoidetaan lääkkeillä. Hoito ei kuitenkaan aina anna hyviä tuloksia. Taudin edetessä kirurginen hoito on aiheellista yhdessä lääkityksen kanssa.
Diagnostiikka acanthamoeba keratiitti
Silmän epämukavuus ja kipu pakottavat potilaat ennemmin tai myöhemmin hakemaan apua erikoislääkäreiltä. Ja sitten käy ilmi, että kivun ja näön heikkenemisen syynä eivät olleet piilolinssit ja niihin tarttunut pöly, vaan alkueläimet, jotka olivat kerran asettuneet silmän kudoksiin ihmisen huolimattomuuden vuoksi. Mutta lääkärin on vaikea sanoa potilaan ulkonäön perusteella, mikä aiheuttaa silmien punoitusta, kipua ja kyynelvuotoa, koska näitä oireita esiintyy myös muissa sairauksissa. Silmien punoitusta ja kipua yhdessä valonarkuuden kanssa havaitaan jopa flunssassa, puhumattakaan silmäsairauksista. [ 16 ]
Vain erikoislääkäri (silmälääkäri), jolle potilas ohjataan, voi tehdä tarkan diagnoosin. Tälle lääkärille sarveiskalvon samentuminen, joka johtuu leukosyyttien, lymfosyyttien ja muiden pienten soluelementtien kertymisestä, joiden taso nousee tulehduksen aikana, on osoitus tulehdusprosessista.
Mutta tämän silmän osan samentuminen voi johtua myös degeneratiivisista-dystrofisista muutoksista, joten lääkärin on tärkeää selvittää, onko kyseessä tulehdus ja mihin se liittyy. Tässä auttaa perusteellinen kuvaus potilaan oireista ja anamneesista: käyttääkö potilas piilolinssejä, miten hän hoitaa niitä, ottaako hän ne pois uinnin aikana, onko hänellä ollut aiempia silmävammoja jne.
Akantameebakeratiitin instrumentaalinen diagnostiikka perustuu yleensä yhteen päämenetelmään – silmän biomikroskopiaan, joka on silmän eri rakenteiden kontaktiton tutkimus erityislaitteiden avulla. Tutkimuksessa käytetään mikroskooppia ja erilaisia valaistustyyppejä, jotka auttavat visualisoimaan jopa ne silmän monimutkaisen optisen järjestelmän rakenteet, jotka eivät ole näkyvissä normaalissa valaistuksessa. [ 17 ]
Ultraäänibiomikroskopiaa (kosketusanestesia ja kontaktiton menetelmä) käytetään yhä enemmän nykyaikaisissa klinikoissa. Joka tapauksessa lääkäri saa luotettavaa tietoa silmän eri rakenteista, niiden tilasta, tulehduksen esiintymisestä, sen luonteesta ja esiintyvyydestä. Biomikroskopian avulla voit havaita taudin jo varhaisessa vaiheessa, kun oireet eivät ole vielä ilmeisiä.
Mutta sarveiskalvon tulehduksen tunnistaminen on vasta puolet työstä. On tärkeää selvittää taudin syy. Ja juuri tässä kohtaa ongelmia usein syntyy. Bakteeri-, virus-, allergia-, sieni- ja muuntyyppisen sarveiskalvon tulehduksen erotusdiagnostiikka on melko vaikeaa. On suuri riski tehdä riittämätön diagnoosi.
Spesifiset testit auttavat selvittämään taudin syyn tai sulkemaan pois sen eri variantit. Verikoe auttaa tunnistamaan tulehduksen, mutta ei sen enempää. Mikrobiologiset tutkimukset voivat kuitenkin antaa vastauksen taudin aiheuttajasta. Tätä varten tehdään seuraavat tutkimukset:
- sarveiskalvolta kaapimisen yhteydessä otetun materiaalin bakteriologinen tutkimus (useimmiten polymeraasiketjureaktiomenetelmällä (PCR) [ 18 ], [ 19 ]
- sidekalvon ja sarveiskalvon epiteelin sytologinen tutkimus,
- allergiatestit eri antigeeneillä,
- serologiset tutkimukset, jotka perustuvat antigeenien ja vasta-aineiden vuorovaikutukseen.
Ongelmana on kuitenkin se, että "acantamoebakeratiitin" diagnoosi tehdään usein muiden taudinaiheuttajien merkkien puuttumisen perusteella, eikä kystojen ja aktiivisten acanthamoeba-yksilöiden läsnäolon perusteella. Laboratoriotestit eivät aina anna tarkkaa vastausta siihen, onko silmäkudoksissa alkueläimiä vai ei.
Viime aikoina on yleistynyt erityisesti konfokaalinen laserskannausmikroskopiamenetelmä, jolla on erinomainen kontrasti ja spatiaalinen resoluutio. Sen avulla voidaan tunnistaa taudinaiheuttaja ja sen kystat missä tahansa sarveiskalvon kerroksessa sekä määrittää silmävaurion syvyys ja laajuus. Tämä mahdollistaa diagnoosin tekemisen mahdollisimman tarkasti ja sulkee pois samanoireiset sairaudet.
Hoito acanthamoeba keratiitti
Koska silmän rakenteiden tulehdusprosessi voi johtua useista eri syistä, lääkäri voi määrätä tehokkaan hoidon vasta varmistettuaan diagnoosin oikeellisuuden. Usein diagnostisia virheitä havaitaan kuitenkin vasta jonkin ajan kuluttua, kun määrätty hoitokuuri (useimmiten antibioottihoito epäillyn bakteeriperäisyyden vuoksi) ei anna tuloksia. Käytettyjen lääkkeiden on oltava tehokkaita alkueläimiä vastaan, ei vain bakteereja vastaan, eli antibioottien ja antiseptisten aineiden valinta ei saa olla satunnaista, kuten sidekalvotulehduksessa.
Muuten, tämä ongelma ilmenee usein itsehoitotilanteissa, koska ihmisten tietämys silmäsairauksista on rajallista, joten potilaat pitävät kaikkia oireita sidekalvotulehduksena ottamatta huomioon taudinaiheuttajaa. Tämä tarkoittaa, että he yrittävät hoitaa sitä lääkkeillä, jotka aiemmin määrättiin sidekalvotulehdukseen. Usein tämä vain pahentaa tilannetta, koska aika ei ole potilaan eduksi. Lisäksi potilaat usein jatkavat piilolinssien käyttöä, mikä ei ole sallittua.
Akantameebakeratiitin hoito alkaa siis tarkasta diagnoosista ja piilolinssien käytöstä kieltäytymisestä ainakin hoidon ajan. Lieviä, varhaisessa vaiheessa havaittuja taudin muotoja hoidetaan avohoidossa. Osastohoito on tarkoitettu vakaviin ja monimutkaisiin keratiitin muotoihin. Näissä tapauksissa harkitaan myös kirurgisen hoidon mahdollisuutta (kerroksittainen pinnallinen ja syvä keratoplastia, lävistävä keratoplastia, fototerapeuttinen keratektomia).
Lievissä tapauksissa lääkkeitä käytetään taudinaiheuttajan (Acanthamoeba ja sen kystat) tuhoamiseen ja sarveiskalvokudoksen palauttamiseen. Näihin tarkoituksiin käytetään silmätippoja, voiteita, lääkeaineiden tiputuksia ja lääkekalvoja, jotka sisältävät antibakteerisia (antiprotosoaalisia), tulehdusta estäviä ja joskus antiviraalisia (jos herpesinfektio ilmenee) komponentteja.
Taudinaiheuttajan torjumiseksi käytetään antibioottien ja antiseptisten aineiden yhdistelmää, koska tällä hetkellä ei ole olemassa spesifistä monolääkettä, joka tehoaisi Acanthamoebaan. Useimmiten käytetään klooriheksidiinin (tippojen muodossa) ja polyheksametyleenibiguanidin (sisältyy Opti-Free-piilolinssien hoitonesteeseen, jota käytetään silmän tiputtamiseen, ja Comfort-Drops-kosteuttaviin silmätippoihin) yhdistelmää. Tämä yhdistelmä tehoaa sekä ameeban aktiivisiin muotoihin että sen kystoihin. Biguanidit ovat ainoa tehokas hoito organismin resistenttiin enkystoituneeseen muotoon sekä in vitro että in vivo. Nykyaikaisten steroidien käyttö on kiistanalaista, mutta todennäköisesti tehokasta sarveiskalvon vakavien tulehduskomplikaatioiden hoidossa, jotka eivät olleet tehokkaita biguanideilla hoidettaessa. Acanthamoebaan liittyvä skleriitti liittyy harvoin sarveiskalvon ulkopuoliseen invaasioon, ja sitä hoidetaan yleensä systeemisillä tulehduskipulääkkeillä yhdessä paikallisten biguanidien kanssa. Terapeuttista keratoplastiaa voidaan käyttää joidenkin Acanthamoeba-keratiitin vakavien komplikaatioiden hoidossa.[ 20 ]
Vakavammissa tapauksissa, joissa taudin kulku on monimutkainen ja spesifisen hoidon vaikutus puuttuu, määrätään lisäksi seuraavat lääkkeet:
- antiseptiset tipat "Vitabact", jotka perustuvat pikloksidiiniin tai "Okomistin", jotka perustuvat miramistiiniin,
- diamediinit (propamidiini on aine, jolla on voimakas bakterisidinen ja antiprotosoaalinen vaikutus, joka sisältyy maahantuotuihin silmätippoihin, esimerkiksi lääke "Brolene"),
- aminoglykosidiryhmän antibiootit (neomysiini, gentamisiini) ja fluorokinolonit (on tietoa moksifloksasiiniin "Vigamox" perustuvan fluorokinoloniryhmän antimikrobisen lääkkeen korkeasta tehokkuudesta silmätippojen muodossa),
- polypeptidiantibiootit (polymyksiini),
- sienilääkkeitä (flukonatsoli, itrakonatsoli),
- jodivalmisteet (povidoni-jodi),
- tulehduskipulääkkeet:
- NSAID-lääkkeitä (esimerkiksi indometasiiniin perustuvat Indocollyre-tipat - lievittävät kipua ja tulehdusta) määrätään harvoin ja lyhyeksi ajaksi,
- kortikosteroideja, kuten deksametasonia, käytetään pääasiassa leikkauksen jälkeen tai taudin ei-akuutissa vaiheessa, koska ne voivat laukaista taudin aktivoitumisen; glaukoomalääkkeitä määrätään yhdessä niiden kanssa (esimerkiksi "Arutimol", joka normalisoi silmänpaineen),
- mydriatikot (näitä lääkkeitä määrätään sekä diagnostisiin tarkoituksiin pupillin laajentamiseksi että tulehduksellisten silmäsairauksien hoitoon),
- uudistavaa vaikutusta omaavat valmisteet (Korneregel, Lipoflavon, Tauforin),
- keinotekoisten kyynelten asennukset,
- vitamiinit, biogeeniset stimulantit.
Näöntarkkuuden heikkenemistä hoidetaan myös fysioterapeuttisten menetelmien avulla: elektroforeesi, entsyymien fonoforeesi, otsoniterapia, VLOC.
Akantameebakeratiitin hoitoon on olemassa erilaisia lähestymistapoja, lääkkeet ja hoito-ohjelmat määrätään yksilöllisesti taudin diagnoosin, vaiheen ja vakavuuden, komplikaatioiden esiintymisen, hoidon tehokkuuden jne. perusteella.
Lääkkeet
Kokemus osoittaa, että perinteiset laajakirjoiset antibiootit ovat tehokkaita monimutkaisissa akantameebakeratiitin tapauksissa, mutta niillä ei ole haitallista vaikutusta akantameebaan. Antiseptisillä aineilla, erityisesti klooriheksidiinillä, ja silmätippoihin ja piilolinssien hoitonesteisiin sisältyvällä desinfiointiaineella on voimakkaampi bakterisidinen vaikutus. Opti-Free-liuosta käyttämällä voit välttää silmille vaarallisen sairauden. [ 21 ]
Antiseptisten aineiden osalta silmätippojen muodossa olevaa lääkettä "Okomistin" on käytetty laajalti tulehduksellisten silmäsairauksien hoidossa. Sen vaikuttava aine - miramistiini - on aktiivinen suurta määrää bakteereja, sieniä ja alkueläimiä vastaan, ja se myös lisää taudinaiheuttajien herkkyyttä vahvemmille mikrobilääkkeille.
Keratiitin hoitoon Okomistinia käytetään yhdessä antiprotosoaalisten aineiden ja antibioottien kanssa. Lääke määrätään aikuisille ja lapsille 4-6 kertaa päivässä. Se tiputetaan silmän sidekalvopussiin 1-2 (lapsille) ja 2-3 (aikuisille) tippaa enintään 14 päivän ajan.
Lääkettä käytetään myös leikkauksen jälkeisenä aikana: 1-2 tippaa kolme kertaa päivässä enintään 5 päivän ajan ja myös leikkaukseen valmistautumiseen (2-3 tippaa kolme kertaa päivässä 2-3 päivän ajan).
Ainoa vasta-aihe antiseptisen aineen käytölle on yliherkkyys sen koostumukselle.
Lääkkeen käyttöön liittyy harvoin epämukavuutta (lievä polttava tunne, joka häviää muutamassa sekunnissa). Tämä sivuvaikutus ei ole vaarallinen eikä se ole syy lopettaa hoitoa. Yliherkkyysreaktiot kuitenkin vaativat lääkkeen käytön lopettamisen ja hoidon tarkistamisen.
Okomistinia käytetään usein yhdessä paikallisten antibioottien kanssa.
Akantameebakeratiitin hoidossa yhtä suosittu on pikloksidiiniin perustuva antiseptinen "Vitabact" - biguanidijohdannainen, jota pidetään aktiivisena useita infektioita, mukaan lukien alkueläimet, vastaan.
Lääke on saatavilla silmätippojen muodossa. Sitä määrätään yleensä 1 tippa 3-4 kertaa päivässä (enintään 6 kertaa) kymmenen päivän kuurin ajan. Ennen silmäleikkausta on myös suositeltavaa pistää 2 tippaa liuosta sidekalvopussiin.
Lääkettä ei määrätä, jos sen komponenteille ei ole intoleranssia, tai jos se on yliherkkä biguanideille. Imetyksen aikana on parempi olla imettämättä lasta lääkkeen käytön aikana. Lääkkeen käyttö raskauden aikana on myös epätoivottavaa.
Kun liuosta laitetaan silmiin, voi tuntua polttava tunne, havaitaan paikallista hyperemiaa, joka ei vaadi hoitoa.
Brolene-silmätipat propamidiinilla ovat hyvä vaihtoehto Comfort Drops -silmätippojen ja klooriheksidiinin tai muun antiseptisen aineen yhdistelmähoidolle. Propamidiini vähentää taudinaiheuttajien aktiivisuutta ja estää niiden lisääntymistä, joten ne on helpompi poistaa silmästä tiputtamalla.
Liuosta tiputetaan silmään 1-2 tippaa enintään 4 kertaa päivässä.
Tippoja ei suositella raskaana oleville ja imettäville naisille, eikä potilaille, joilla on yliherkkyys lääkkeen ainesosille.
Lääkkeen käyttö on kivutonta, mutta näön hämärtymistä voi esiintyä jonkin aikaa. Tänä aikana on parempi pidättäytyä mahdollisesti vaarallisten toimien suorittamisesta. Jos näkö heikkenee tai sairauden oireet pahenevat, ota yhteys lääkäriin.
"Indocollyre" on ei-hormonaalinen lääke, jolla on tulehdusta ja kipua lievittäviä vaikutuksia. Sitä määrätään pääasiassa silmäleikkausten jälkeen, mutta sitä voidaan käyttää myös monimutkaisessa lääkehoidossa ilman leikkausta.
Lääkettä määrätään 1 tippa 3-4 kertaa päivässä, myös leikkausta edeltävänä päivänä (tämä vähentää komplikaatioiden riskiä).
Lääke on merkityksellinen vaikean kivun oireyhtymän hoidossa. Mutta sillä on useita vakavia vasta-aiheita: yliherkkyys lääkkeelle, aiemmat "aspiriini"-astmat, mahahaava ja pohjukaissuolihaava, vaikeat maksa- ja munuaissairaudet, raskauden toinen puolisko, imetys. Lääkettä ei käytetä lasten sairauksien hoidossa.
"Indocollyre" kuuluu tulehduskipulääkkeiden luokkaan, jotka veren vaikutuksesta estävät sarveiskalvon regeneratiivisia prosesseja, joten sitä ei suositella käytettäväksi pitkään tai ilman lääkärin määräystä.
Lääkkeen käyttö voi aiheuttaa silmiin kohdistuvia sivuvaikutuksia: punoitusta, kutinaa, lievää polttelua, tilapäistä näöntarkkuuden heikkenemistä, lisääntynyttä valoherkkyyttä. Tällaiset valitukset potilailla ovat kuitenkin harvinaisia.
"Korneregel" on dekspantenoliin perustuva silmälääke geelin muodossa. Se edistää silmän limakalvojen ja niitä ympäröivän ihon uudistumista ja tunkeutuu helposti syvälle kudoksiin. Sitä käytetään aktiivisesti eri etiologioiden keratiitin monimutkaisessa hoidossa.
Geeliä levitetään paikallisesti taudin vaikeusasteen mukaan. Aloita yhdellä tipalla neljä kertaa päivässä ja yhdellä tipalla ennen nukkumaanmenoa. Aseta geeli sidekalvopussiin.
Hoidon kesto on täysin yksilöllinen ja lääkäri määrää sen havaitun terapeuttisen vaikutuksen perusteella. On suositeltavaa olla käyttämättä lääkettä usein ja pitkään geelin sisältämän säilöntäaineen vuoksi, joka aiheuttaa ärsytystä ja jopa vaurioita limakalvoille. Käytettäessä yhdessä muiden silmätippojen, geelien ja voiteiden kanssa, lääkkeen käyttökertojen välillä tulee pitää vähintään 15 minuutin tauko.
Korneregelin käytön vasta-aiheista ainoa lueteltu on yliherkkyys dekspantenolille tai jollekin muulle lääkkeen aineosalle.
Haittavaikutuksia ovat pääasiassa yliherkkyysreaktiot, joihin liittyy kutinaa, punoitusta, ihottumaa ja silmäoireita. Jälkimmäisiin kuuluvat punoitus, polttelu, vierasesineen tunne, kipu, kyynelvuoto ja turvotus.
"Lipoflavon" on kversetiiniin ja lesitiiniin perustuva haavanparannus- ja uudistusaine. Sillä on antioksidanttisia ominaisuuksia, se tehoaa viruksiin, estää tulehdusvälittäjien tuotantoa ja parantaa silmäkudosten trofiaa.
Lääke on saatavana jauheena pullossa, joka on varustettu steriilillä pullolla, jossa on 0,9-prosenttista natriumkloridiliuosta (suolaliuosta) ja tiputinkorkilla. Sitä käytetään silmätippojen muodossa erilaisten etiologioiden keratiitin tiputtamiseen sekä leikkauksen jälkeisenä aikana. Lääke vähentää keratiitin riskiä sarveiskalvon vaurioitumisen seurauksena kirurgisten toimenpiteiden aikana.
Silmätautien yhteydessä jauhepulloon lisätään suolaliuosta, ravistetaan hyvin, kunnes se on täysin liuennut, ja tiputuskorkki asetetaan paikalleen. Lääke tiputetaan sidekalvopussiin 1-2 tippaa enintään 8 kertaa päivässä. Tippojen määrä puolittuu, kun tulehdus laantuu. Hoitojakso kestää yleensä 10-30 päivää.
Lääkkeellä on vasta-aiheita: yliherkkyys koostumukselle, allergiset reaktiot proteiineille ja rokotteille anamneesissa, alkoholin käyttö. Raskauden ja imetyksen aikana Lipoflavonia käytetään vain lääkärin luvalla, koska lääkkeen vaikutuksesta sikiöön ja raskauden kulkuun ei ole tietoa. Pediatriassa sitä käytetään 12-vuotiaasta alkaen.
Paikallisesti käytettäessä haittavaikutuksista vain allergiset reaktiot ovat mahdollisia (kutina, ihottumat, kuume).
Koska silmä on erittäin herkkä elin, ei ole suositeltavaa käyttää mitään lääkkeitä ilman lääkärin määräystä. Jos lääkäri määrää tippoja molempiin silmiin, vaikka vain toinen olisi oireinen, hänen määräystään on noudatettava, koska infektion leviämisen todennäköisyys, kehossa elävän viruksen aktivoituminen jne. on suuri.
Uusi hoitovaihtoehto voi olla alkyylifosfokoliinien käyttö. Nämä ovat alifaattisiksi alkoholeiksi esteröityjä fosfokoliineja. Niillä on kasvaimia estävää vaikutusta sekä in vitro että in vivo, ja niiden on osoitettu olevan sytotoksisia Leishmania-lajeja, Trypanosoma cruzia ja Entamoeba histolyticaa vastaan. Äskettäin tehdyssä tutkimuksessa on osoitettu, että erityisesti heksadekyylifosfokoliini (miltefosiini) on myös erittäin tehokas useita Acanthamoeba-kantoja vastaan. [ 22 ], [ 23 ]
Kansanlääkkeet
Lääkärit pitävät akantameebakeratiittia vakavana silmäsairaudena, koska väärällä hoitomenetelmällä tauti voi edetä ja johtaa sokeuteen. Perinteiset sarveiskalvon tulehduksen hoitomenetelmät eivät korvaa perinteistä lääkehoitoa, vaan ne voivat ainoastaan täydentää sitä poistamalla kivuliaita oireita. Lisäksi, koska silmämme on herkkä rakenne, on erittäin epäsuositeltavaa laittaa siihen kyseenalaisia liuoksia. Kaikista lääkemääräyksistä tulee keskustella etukäteen lääkärin kanssa.
Kansanlääketieteessä käytetyt kasvit ja tuotteet eivät pysty tuhoamaan taudinaiheuttajaa, mutta ne voivat vähentää kipua ja epämukavuutta, lievittää lisääntynyttä valoherkkyyttä, lievittää silmien punoitusta ja turvotusta sekä auttaa vaurioituneen kudoksen palautumisessa. Mutta ehdotettuja reseptejä on käytettävä tietoisesti ja arvioitava huolellisesti mahdolliset riskit.
Mitä kansanparantajat tarjoavat meille keratiitin hoidossa?
- Tyrniöljy. Tämä on erinomainen vitamiinien lähde silmille, jolla on myös uudistava vaikutus. On parempi ottaa steriiliä öljyä, sitä myydään apteekeissa. Tiputa 2 tippaa kipeään silmään. Hoitojen välinen aika on 1-3 tuntia.
Tuote vähentää kipua, lievittää valonarkuutta ja edistää sarveiskalvon kudoksen uudistumista. Mutta älä odota siltä ihmeitä. Öljy on neutraali taudinaiheuttajaan nähden, joten sen kanssa tulisi käyttää rinnakkain antiprotosoaalisia ja antiseptisiä aineita.
- Propoliksen vesiuute (1 osa) ja keltamouute (3 osaa). Koostumusta käytetään silmätippojen muodossa keratiitin bakteeriperäisiin komplikaatioihin. Suositeltu annos on 2 tippaa silmään yöksi.
- Savi. Käytetään hauteisiin, lievittää kipua. Märkää savea levitetään lautasliinalle noin 2-3 cm:n kerrokseksi. Sidettä käytetään silmissä puolentoista tunnin ajan.
- Nestemäinen hunaja. Sekoita yksi osa toukokuun hunajaa kolmeen osaan lämmintä vettä ja sekoita, kunnes neste kirkastuu. Käytä tuotetta silmätippoihin tai silmähuuhteeseen kaksi kertaa päivässä.
Hunaja on voimakas allergeeni, joten jos olet allerginen mehiläistuotteille, tällainen hoito voi vain lisätä tulehdusta.
- Aloe. Tämän kasvin mehulla on huomattavia regeneratiivisia ominaisuuksia ja se on erinomainen antiseptinen aine. Sen käyttö auttaa ehkäisemään keratiitin bakteeri- ja virusperäisiä komplikaatioita. Taudin alussa aloe-mehua käytetään lisäämällä siihen muutama tippa mumiyoa ja sitten puhtaassa muodossa (1 tippa silmää kohden).
Yrttihoitoa käytetään myös keratiitin yhteydessä, mikä auttaa lisäämään lääkehoidon tehokkuutta ja ehkäisemään komplikaatioita.
Silmäruohokasuutteella on hyödyllinen vaikutus silmiin. Siitä valmistetaan nestemäistä lääkettä sisäisesti käytettäväksi ja silmätippoihin. Sisäiseen käyttöön tarkoitetun haudukkeen valmistamiseksi ota 3 ruokalusikallista hienonnettua yrttiä puolta litraa kiehuvaa vettä kohden ja anna hautua lämpimässä paikassa vähintään 6 tuntia. Hoito suoritetaan kolme kertaa päivässä ottamalla ½ lasillista hauduketta.
Silmätipat valmistetaan ottamalla 1 teelusikallinen yrttiä lasillista (200 ml) vettä kohden. Seosta keitetään 3 minuuttia, sitten otetaan pois liedeltä ja annetaan hautua vielä 3 tuntia. Siivilöityä lientä käytetään silmiin tiputtamiseen (2–3 tippaa) ennen nukkumaanmenoa.
Pakkausten ja voiteiden valmistukseen käytetään apilankukkien keitteitä (20 g yrttiä 1/2 kupillista vettä kohden, keitä 15 minuuttia) ja kehäkukan (1 tl 1 kupillista vettä kohden, keitä 5 minuuttia) keitteitä, joilla on antimikrobisia ja tulehdusta estäviä vaikutuksia. Apilankeitteestä tehty kompressi jätetään vaikuttamaan puoleksi tunniksi ja kehäkukkavoide 10–15 minuutiksi. Toimenpide suoritetaan kaksi kertaa päivässä. Hoitoa jatketaan, kunnes taudin oireet häviävät.
Kamomillauutetta on hyödyllistä käyttää silmien pesuun. Koska tulehduskipulääkkeiden käyttö akantameebakeratiitin hoidossa on rajallista, kamomilla on todellinen löytö, koska se ei aiheuta ei-toivottuja sivuvaikutuksia.
Infuusion valmistamiseksi ota 2 ruokalusikallista kuivattuja kukkia ja kaada niiden päälle 2 kupillista kiehuvaa vettä. Lääkettä infusoidaan 15-20 minuuttia tai kunnes se jäähtyy kokonaan kannen alla.
Silmähuuhteita voidaan tehdä 3–4 kertaa päivässä. Lisäksi hauduketta voidaan käyttää voiteisiin.
Kun valmistat silmätippoja ja silmähuuhteita kotona, muista steriiliys. On parempi käyttää puhdistettua vettä ja keitä astiat huolellisesti. Myös silmätippojen annosteluvälineiden, kuten pipettien ja pipettien, tulee olla steriilejä. Muuten akantameebainfektioon on helppo saada bakteeri-infektio.
Kun tiputat tippoja silmiin, sinun on yritettävä varmistaa, että pipetti ei kosketa silmäkudosta. Silmiä huuhdeltaessa on tärkeää käyttää erillistä sidettä tai vanulapua kumpaankin silmään ja vaihtaa niitä mahdollisimman usein toimenpiteen aikana.
Homeopatia
Akantameebakeratiitin kaltaisessa sairaudessa jopa kansanlääkkeillä hoito voi tuntua kyseenalaiselta, puhumattakaan homeopatiasta. Homeopaatit kuitenkin korostavat joidenkin tällaisten lääkkeiden hyödyllistä vaikutusta. Ja on sanottava, että heidän argumenttinsa ovat erittäin vakuuttavia.
Acanthamoeba-infektio on yksi tartuntatapa. Taudin aiheuttajana pidetään alkueläininfektiota, nimittäin Acanthamoebaa. Jos menemme perinteistä tietä, taudin aiheuttajan tunnistaminen laboratoriotesteillä voidaan pitää pitkänä prosessina. Sarveiskalvon epiteelin ja kyynelnesteen PCR-analyysi mahdollistaa ameeba-DNA:n eristämisen jopa minimaalisella pitoisuudella, mutta tämä vie paljon aikaa.
Eri menetelmillä tehtyjen kaapimien värjäys ei aina anna tarkkoja tuloksia, jotka vaativat ammattilaisen tulkintaa. Histokemiallinen menetelmä on merkityksellinen taudin vaikeammissa vaiheissa, mutta aluksi se voi antaa negatiivisen tuloksen ja kystat voidaan havaita vain koepalalla.
Konfokaalimikroskopiamenetelmä on nopein tapa saada ajantasainen tulos, mutta sitä ei vielä käytetä kaikissa klinikoissa. Siksi useimmissa tapauksissa diagnoosin selventäminen ja tehokkaan hoidon aloittaminen kestää useita päiviä tai jopa viikkoja.
Koko tämän ajan tulehdus etenee, mikä vaikuttaa negatiivisesti sarveiskalvon toimintaan. Homeopaatit tarjoavat hyvän ratkaisun - aloittaa hoito tulehdusta ehkäisevillä ja uudistavilla aineilla heti, kun potilas on käynyt lääkärissä. Samaan aikaan käytetyt homeopaattiset lääkkeet, toisin kuin kortikoidit ja tulehduskipulääkkeet, eivät voimista tai pahenna tulehdusta.
Homeopaattisista lääkkeistä, joita käytetään minkä tahansa tyyppiseen keratiittiin, erityinen rooli annetaan Mercurius corrosivukselle, jota usein määrätään silmien terävään repimiseen yöllä, valonarkuuteen ja syvien haavaumien esiintymiseen sarveiskalvolla.
Silmien polttavaan kipuun ja runsaaseen vuotoon homeopaattisiksi lääkkeiksi ovat osoittautuneet Mercurius solubilis (merkityksellinen taudin alkuvaiheessa), Pulsatilla, Bryonia, Belladonna, Aurum, Arsenicum album, Apis, Aconitum jne.
Haavaumiin homeopaatit määräävät myös Hepar sulphur -, Kali bichromicum -, Kali iodatum -, Conium-, Rhus toxicodendron -, Syphilinum- ja Calcarea-kasveja. Krooniseen sarveiskalvon tulehdukseen ja vaikeaan sarveiskalvon sameuteen Sulphur-kasveja.
Monet luetelluista lääkkeistä auttavat lievittämään kipua ja selviytymään silmien lisääntyneestä valoherkkyydestä. Lähes kaikki niistä on määrätty pieninä laimennoksina.
Lääkkeet määrätään suun kautta, 3-6 rakeita kielen alle 20-30 minuuttia ennen aterioita useita kertoja päivässä. Emme puhu monoterapiasta, vaan homeopaattisten lääkkeiden käytöstä rinnakkain klassisten keratiitin hoitoon määrättyjen lääkkeiden kanssa, antibiootteja lukuun ottamatta. Jälkimmäisiä on järkevää määrätä, kun taudin aiheuttaja tunnistetaan.
Homeopaatit etsivät nykyään aktiivisesti tehokkaita ja monimutkaisia hoitokeinoja keratiitin hoitoon (ennen antibioottien käyttöönottoa ja yhdessä niiden kanssa). Yksi innovatiivisista kehityksistä on valmiste, joka perustuu seuraaviin komponentteihin: Mercurius corrosivus, Belladonna, Apis, Silicea (kaikilla on sama laimennusaste C3). Siihen voidaan lisätä myös Coniumia.
Molemmat lääkeversiot lievittävät kipua kahden ensimmäisen tunnin aikana. Myös silmien valoherkkyys ja kyynelvuoto vähenevät. Oireita ei käytännössä tunneta seuraavana päivänä.
Lääkkeen, jolla ei vielä ole nimeä, kehittäjät väittävät, että tämä monimutkainen lääke on universaali, ei aiheuta allergisia reaktioita, ei aiheuta vaarallisia yhteisvaikutuksia lääkkeiden kanssa, sillä ei ole sivuvaikutuksia eikä ikärajoituksia. Sitä voivat määrätä sekä homeopaatit että lääkärit, joilla ei ole erityiskoulutusta.
On selvää, että akantameebakeratiittia ei voida parantaa sen avulla, mutta lääke voi lievittää potilaan tilaa ja hidastaa jonkin verran patologista prosessia diagnoosin selvittämisen ja sairauden hoidon aikana.
Ennaltaehkäisy
Kaikki vakavat sairaudet on helpompi ehkäistä kuin hoitaa, varsinkin kun on kyse loisista, joita vastaan ei käytännössä ole tehokkaita lääkkeitä. Mutta tässäkin on tiettyjä vaikeuksia. Tosiasia on, että akantameeba-kystat kestävät desinfiointia. Ne voidaan tuhota klooraamalla vettä, mutta kloorin pitoisuus tässä tapauksessa on paljon suurempi kuin sallitut normit. Joten, kuten sanotaan, hukkuvan on pelastettava itsensä.
Mutta akantameeba on myös pelottava, koska tutkijoiden uusimman tutkimuksen mukaan siitä voi tulla bakteeri-infektion kantaja, joka on suojattu loisen sisällä olevilta desinfiointiaineilta.
Akantameebakeratiitti on kuitenkin nykyään melko harvinainen sairaus, mikä tarkoittaa, että silmien suojaaminen ameebalta ja näön menetyksen välttäminen ei ole niin vaikeaa. Tehokkaimmista ennaltaehkäisevistä toimenpiteistä ovat:
- Piilolinssien asianmukainen hoito, korkealaatuisten steriilien säilytysnesteiden käyttö, vain hyväksyttyjen linssien käyttö.
- Käsihygienian ylläpitäminen silmänympärysihoa linssejä käsiteltäessä, silmähygienia.
- Piilolinssit on poistettava suihkussa, peseytyessä tai uidessa missä tahansa vesiympäristössä ja asetettava ne erityiseen liuokseen. Jos vettä joutuu silmiin, on parempi huuhdella ne liuoksella, kuten Opti-Free tai Comfort-Drops. Tällainen silmien hoito voi vähentää Acanthamoeba-infektion todennäköisyyttä.
- Piilolinssikotelon vaihtamista suositellaan kolmen kuukauden välein.
- Silmälääkärillä on tarpeen käydä säännöllisesti (vähintään kerran puolessa vuodessa), vaikka siihen ei näyttäisi olevan mitään syytä. Jos potilas tuntee silmissä epämukavuutta, polttelua tai kipua, silmälääkärikäyntiä ei ehdottomasti kannata lykätä.
Acanthamoeba-keratiitti on vaarallinen sairaus, joka voi riistää ihmiseltä näön eli sen arvokkaan toiminnon, jonka ansiosta havaitsemme suurimman osan ympäröivästä maailmasta saamastamme tiedosta. Tällaista sairautta ei voida hoitaa huolimattomasti eikä lykätä lääkärikäyntiä myöhempään ajankohtaan. Oikea-aikainen diagnoosi ja hoito sekä ennaltaehkäisy voivat säilyttää silmien terveyden ja onnellisuuden nähdä maailma omin silmin.
Ennuste
Lääkärit ovat yhtä mieltä siitä, että akantameebakeratiitti on yksi vaarallisimmista ja salakavalista silmäsairauksista. Tätä sairautta on vaikea hoitaa, ja perinteiset antibiootit ovat usein tehottomia. Jos lääkehoito tässä hitaasti etenevässä sairaudessa on tehotonta, fototerapeuttista keratektomiaa pidetään optimaalisimpana hoitomenetelmänä. Jos sarveiskalvossa on syvä vaurio, keratoplastiaa ei voida välttää silmän pelastamiseksi. [ 24 ]
Kirurgisen toimenpiteen ennuste riippuu pitkälti sarveiskalvon vaurion syvyydestä ja potilaan iästä.
Acanthamoeba-keratiitti, jos sitä ei hoideta tehokkaasti, kroonistuu remissio- ja pahenemisvaiheiden myötä (alkueläinten elinkaaresta riippuen). Sarveiskalvo muuttuu vähitellen kalpeaksi, siihen ilmestyy haavaumia, jotka houkuttelevat bakteeri-infektioita, ja näkö heikkenee. Sarveiskalvon vakavan perforaation yhteydessä taustalla olevat rakenteet voivat olla osallisina prosessissa, mikä on osoitus silmän poistamisesta (enukleaatio).
Yleisesti ottaen akantameebakeratiitin ennuste riippuu useista tekijöistä:
- Diagnoosin oikea-aikaisuus ja diagnoosin oikeellisuus,
- Tarjotun hoidon riittävyys,
- Kirurgisten toimenpiteiden ajoitus,
- Myöhemmän hoidon tehokkuus kortikoideilla ja immunosuppressanteilla.
On olemassa käsitys, että diagnoosivaiheessa akantameebakeratiittia tulisi epäillä kaikilla piilolinssejä käyttävillä potilailla. Tämä pätee erityisesti, jos tulehdus on luonteeltaan ajoittaista ja siinä on voimakkaita pahenemis- ja remissiojaksoja.

