Lääketieteen asiantuntija
Uudet julkaisut
Staphylococcus aureus nielusta, nenästä peräisin olevassa pyyhkäisyssä: syyt, hoito
Viimeksi tarkistettu: 04.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
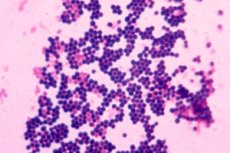
Stafylokokit ovat yksi yleisimmistä mikro-organismien ryhmistä, joihin kuuluvat ihmisten ja eläinten saprofyytit ja taudinaiheuttajat. Huolimatta siitä, että stafylokokit on suhteellisen helppo havaita potilaiden biologisesta materiaalista ja ympäristön esineistä, käytännössä on lukuisia vaikeuksia. Tämä johtuu siitä, että stafylokokit edustavat normaalia mikroflooraa, joten stafylokokit sivelynäytteessä eivät aina ole objektiivinen todiste niiden etiologisesta roolista taudin kehittymisessä. On myös otettava huomioon niiden ilmenemismuotojen monimuotoisuus, patogeenisuusaste, laaja vaihtelu antibakteeristen aineiden vaikutuksesta ja kliinisten muotojen äärimmäinen monimuotoisuus.
Siksi tämän infektion diagnostiikka- ja hoitosuunnitelma ei voi olla universaali, vaan se tulisi kehittää ottaen huomioon taudin tietyn nosologisen muodon erityispiirteet. Lisäksi tärkeä toimenpide on tutkittavan materiaalin patogeenisten stafylokokkien sisällön laadullisten ja määrällisten indikaattoreiden yhdistetty määritys.
Stafylokokki-etiologian ruokamyrkytykset ovat bakteerimyrkytysten joukossa yksi johtavista paikoista tapausten lukumäärän suhteen.
Stafylokokkinormaali tahranäytteessä
Normaalisti stafylokokki on oltava läsnä näytteessä, koska se edustaa normaalia mikroflooraa. Sen puuttumisella tai alhaisella pitoisuudella on sama negatiivinen vaikutus terveyteen kuin korkeilla pitoisuuksilla. Normaalina pidetään pitoisuutta enintään 103 (10/3). Kaikki poikkeamat sekä pitoisuuden nousun että laskun suuntaan katsotaan rikkomukseksi. Tämän tason ylittävä nousu on patologinen tila, jossa stafylokokki vapautuu ympäristöön jopa rauhallisen hengityksen aikana.
Stafylokokki sivelynäytteessä 10/3 - 10/5
Kvantitatiivisen analyysin mittayksikkö on CFU/ml – pesäkettä muodostavien yksiköiden lukumäärä 1 ml:ssa tutkittavaa biologista materiaalia.
Laskelmien suorittamiseksi ja kontaminaatioasteen määrittämiseksi laske ensin petrimaljassa kylvön jälkeen kasvaneiden homogeenisten pesäkkeiden lukumäärä. Niiden tulisi olla väriltään ja pigmenttiltään identtisiä. Laske sitten pesäkkeiden lukumäärä uudelleen kontaminaatioasteen mukaan.
Tarkastellaanpa esimerkkiä. Jos esimerkiksi maljassa kasvoi 20 pesäkettä muodostavaa yksikköä (CFU), se tarkoittaa, että 0,1 ml testimateriaalia sisälsi 20 mikro-organismien pesäkettä. Mikro-organismien kokonaismäärä voidaan laskea seuraavasti: 20 x 10 x 5 = 1000 eli 103 (10/3). Tässä tapauksessa lähdetään siitä, että 20 on petrimaljassa kasvaneiden pesäkkeiden lukumäärä, 10 on pesäkettä muodostavien yksiköiden lukumäärä 1 ml:ssa, ottaen huomioon, että vain kymmenesosa mikro-organismeista kylvettiin, ja 5 on fysiologisen liuoksen tilavuus, johon näyte laimennettiin.
Samalla tavalla määritetään 104:n (10/4) pitoisuus, jota monet asiantuntijat pitävät rajatilana suhteellisen normin ja voimakkaan patologian välillä, jossa kehittyy bakteremia ja akuutti tulehdusprosessi. Indikaattoria 105 (10/5) pidetään absoluuttisena patologiana.
Syyt stafylococcus aureus -bakteeri näytteessä.
Staphylococcus aureus havaitaan aina näytteestä normaalin rajoissa, koska se edustaa normaalia mikroflooraa. Siksi bakteriologian näkökulmasta on järkevää keskustella stafylokokin määrällisten indikaattoreiden nousun syistä. Staphylococcus aureuksen pitoisuus kasvaa siis ensisijaisesti immuniteetin heikkenemisen myötä. Normaalisti immuunijärjestelmä tuottaa suojaavia tekijöitä (histoyhteensopivuuskompleksi, interferonit, immunoglobuliinit jne.), jotka stimuloivat limakalvojen normaalia tilaa, estävät bakteeriflooran hallitsemattoman lisääntymisen ja tukahduttavat aktiivista kasvua.
Toinen syy on dysbakterioosi. Eri syistä normaalin mikroflooran edustajien määrä vähenee. Tämän seurauksena ilmestyy "vapaata tilaa", jonka muut mikro-organismit, mukaan lukien stafylokokki, valtaavat välittömästi. Se on yksi ensimmäisistä mikro-organismeista, jotka asuttavat vapaan tilan ja kiinnittyvät siihen tiukasti. Tämän seurauksena määrälliset indikaattorit kasvavat jyrkästi.
Dysbakterioosin syitä on monia. Ehkä tärkein on antibioottien käyttö, koska kohdennettuja antibiootteja, jotka vaikuttavat vain taudinaiheuttajaan, ei käytännössä ole. Kaikki ne ovat laajakirjoisia lääkkeitä. Ne vaikuttavat paitsi tiettyyn taudinaiheuttajaan, myös sen mukana tulevaan bakteeriflooraan. Kemoterapialla ja kasvainten vastaisella hoidolla on samanlainen vaikutus.
Heikentynyttä immuniteettia ja normaalin mikroflooran häiriintymistä edistävät hypotermia, ylikuormitus, jatkuva hermostollinen ja henkinen rasitus, stressi sekä päivittäisen rutiinin noudattamatta jättäminen. Riittämätön ja puutteellinen ravitsemus, vitamiinien ja mikroelementtien puute, huonot tavat sekä epäsuotuisat elin- ja työolosuhteet vaikuttavat kielteisesti.
Staphylococcus aureus -nielunäytteessä
Nielun näytteenotto tehdään catering- ja lastenhoitoalan työntekijöiden ennaltaehkäisevien tutkimusten yhteydessä sekä tartuntatautien diagnosoimiseksi (vain tarvittaessa). Tärkein indikaatio on tulehdusprosessien esiintyminen nenänielussa ja nielussa.
Stafylokokki-infektion, ruokamyrkytyksen, kehittyminen alkaa suuontelosta ja nielusta. Usein mikro-organismi pysyy nielussa ja nenänielussa, eikä henkilö edes epäile tätä, koska patologinen prosessi voi alkuvaiheessa olla oireeton. Sen määrä kuitenkin kasvaa, mikä voi myöhemmin johtaa krooniseen sairauteen, vakavaan tulehdukseen, nielurisatulehdukseen ja suurentuneisiin imusolmukkeisiin. Lisäksi mikro-organismin pitoisuuden kasvaessa se vapautuu ympäristöön. Tämän seurauksena henkilöstä tulee bakteerien kantaja. Samalla henkilö ei välttämättä itse ole sairas, mutta hän tartuttaa muita.
Jos nielunäytteestä havaitaan stafylokokki, ihmiset eivät saa työskennellä elintarvikealan yrityksissä, keittiöpajoissa tai ruokaloissa, mikä auttaa välttämään ruokamyrkytystä. Bakteerien kantajat eivät myöskään saa työskennellä lasten, erityisesti varhaiskasvatuksen, esikoulun ja nuorten lasten, kanssa. Pakollinen desinfiointi suoritetaan.
Stafylokokin tarkan pitoisuuden määrittäminen tahrassa mahdollistaa patogeenin tarkan määrittämisen ja patologisen prosessin diagnosoinnin sekä optimaalisen hoidon valitsemisen.
Tutkimusmateriaali kerätään steriilillä näytepuikolla pyyhkimällä sitä nielurisojen pinnan yli. Materiaali on kerättävä tyhjään vatsaan tai aikaisintaan 2-3 tuntia ruokailun jälkeen. Materiaali on kerättävä ennen antibioottihoitoa, muuten tulokset vääristyvät.
Sitten laboratorio-olosuhteissa tutkittava materiaali kylvetään ravintoalustalle. Materiaali on kylvettävä kahden tunnin kuluessa keräämisestä. Optimaalinen alusta stafylokokin kylvämiseen on maito-suola-agaria tai keltuaisagaria.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
Staphylococcus aureus nenänäytteessä
Tietyiltä työntekijäryhmiltä (lasten kanssa työskentelevät, ravintola-alalla työskentelevät) otetaan nenänäyte. Näyte otetaan steriilillä näytepuikolla nenän limakalvolta. Jokaiseen sieraimeen käytetään erillinen näytepuikko. Nenäonteloa ei saa käsitellä millään, eikä huuhdella edellisenä päivänä. Näyte otetaan ennen antibioottihoitoa, muuten tulos on virheellinen.
Analyysi kestää keskimäärin 5–7 päivää. Materiaalin keräämisen jälkeen se kylvetään suoraan ravintoalustan pinnalle. Kylvämiseen käytetään 0,1 ml pesuliuosta. Kätevä on käyttää Baird-Parker-kasvatusalustaa, jossa stafylokokkipesäkkeet on erittäin helppo tunnistaa opaalinhohtoisesta kiiltostaan ja mustista pesäkkeistään. Yleensä laboratorioteknikko valitsee kasvualustan laboratoriolaitteiden ja yksilöllisten tutkimustavoitteiden, erikoistumisen ja pätevyystason mukaan. Siemenmateriaalin ja ravintoalustan suhde on 1:10. Sitten inkuboidaan termostaatissa.
Sitten, 2.–3. päivänä, viljelmä siirretään vinoagarille, puhdasviljelmä eristetään. Sillä tehdään lisätutkimuksia (biokemiallisia, immunologisia), määritetään tärkeimmät ominaisuudet, viljelmä tunnistetaan, pitoisuus määritetään ja tarvittaessa herkkyys antibiooteille.
Mikroskopia suoritetaan erikseen, mikä mahdollistaa likimääräisen alustavan arvion määrittämisen tahrasta, mikro-organismin lajin tunnistamisen tyypillisten morfologisten ja anatomisten ominaisuuksien perusteella. Myös muita patologian merkkejä voidaan havaita: tulehduksen merkkejä, kasvaimia.
Henkilölle annetaan vain lopputulos, joka osoittaa mikro-organismin tyypin, kontaminaatioasteen ja joskus herkkyyden antibakteerisille lääkkeille.
Staphylococcus aureus -bakteerin emätinnäytteessä
Ne havaitaan, koska ne ovat ihon ja limakalvojen pysyviä asukkaita. Stafylokokkien aiheuttamat sairaudet ovat autoinfektioita eli ne kehittyvät, kun ihmisen biokemiallisen kierron pääparametrit muuttuvat, kuten hormonaalinen tausta, mikrobisto, limakalvovauriot, raskaus. Harvemmin ne ovat seurausta infektion ulkoisesta tunkeutumisesta (ulkoisesta ympäristöstä).
Staphylococcus aureus kohdunkaulan kanavan näytteessä
Ne voidaan havaita raskauden aikana kehittyvän dysbakterioosin, vähentyneen mikrobiston ja hormonikierron häiriöiden taustalla. Koska stafylokokeille on ominaista laaja valikoima infektiolähteitä ja polyorganismeja, ne voivat helposti kulkeutua veren mukana ja aiheuttaa tulehdusta pääasiallisen lähteen ulkopuolella. Usein stafylokokki-infektion kehittyminen on seurausta antibioottihoidosta, fysioterapiasta ja kirurgisista toimenpiteistä.
Riskitekijät
Riskiryhmään kuuluvat ihmiset, joilla on kehossa patologinen infektiolähde. Esimerkiksi stafylokokki-infektio voi kehittyä suuontelon reikiintymisen, nielurisojen tulehduksen, kroonisten ja parantumattomien hengitysteiden, urogenitaalielinten sairauksien, märkivien-septisten haavojen, palovammojen, iho- ja limakalvovaurioiden yhteydessä. Katetrit, implantit, elinsiirrot ja proteesit ovat suuri vaara, koska stafylokokki-infektio voi kolonisoida ne.
Riskitekijöitä ovat heikentynyt immuniteetti, umpieritysjärjestelmän häiriöt, dysbakterioosi ja ruoansulatuskanavan sairaudet. Myös ihmiset, joille on äskettäin tehty leikkaus, vakavien sairauksien jälkeen, antibioottihoidon ja kemoterapian jälkeen, ovat vaarassa.
Erillisen ryhmän muodostavat immuunipuutoksista, AIDSista, muista tartuntataudeista ja autoimmuunisairauksista kärsivät ihmiset. Vastasyntyneet (mikroflooran ja immuunijärjestelmän kypsymättömyyden vuoksi) ja raskaana olevat naiset (hormonaalisten muutosten vuoksi) ovat vaarassa. Synnyttäjät ja synnyttäneet naiset, koska tällä hetkellä sairaaloissa ja synnytyskodeissa olevat sairaalassa hankitut stafylokokkikannat, jotka elävät ulkoisessa ympäristössä, ovat saaneet moninkertaisen resistenssin ja lisääntyneen patogeenisyyden, aiheuttavat vakavan vaaran. Heihin on melko helppo saada tartunta.
Riskiryhmään kuuluvat ihmiset, jotka eivät noudata päivittäistä rutiinia, eivät syö tarpeeksi ja ovat alttiita hermostolliselle ja fyysiselle stressille ja ylirasitukselle.
Erityisryhmää edustavat lääketieteen työntekijät, biologit, tutkijat, jotka työskentelevät erilaisten mikro-organismien, mukaan lukien stafylokokin, kanssa, ovat kosketuksissa biologisten nesteiden, kudosnäytteiden, ulosteiden kanssa ja ovat jatkuvassa kosketuksessa sekä tarttuvien että ei-tarttuvien potilaiden kanssa.
Tähän kuuluvat myös laboratorioteknikot, sairaanhoitajat, sanitaattorit, terveystarkastuslaitosten työntekijät, farmaseutit, rokotteiden ja toksiinien kehittäjät ja testaajat. Myös maataloustyöntekijät, jotka työskentelevät eläinten, nautojen teurastuotteiden ja siipikarjan kanssa, jotka ovat myös tartuntalähde, ovat vaarassa.
Oireet stafylococcus aureus -bakteeri näytteessä.
Oireet riippuvat suoraan infektion sijainnista. Niinpä hengitystieinfektion kehittyessä ensin tapahtuu suun limakalvon ja nenänielun kolonisaatio. Tämä ilmenee tulehduksena, turvotuksena ja hyperemiana. Nielemiskipua, kurkkukipua, polttavaa tunnetta kurkussa, nenän tukkoisuutta ja vuotavaa nenää, johon liittyy keltavihreää limaa, esiintyy patologian vakavuudesta riippuen.
Tartuntaprosessin edetessä kehittyy päihtymyksen merkkejä, lämpötila nousee, heikkous ilmenee, kehon yleinen vastustuskyky heikkenee, immuniteetti heikkenee, minkä seurauksena patologinen prosessi vain pahenee.
Systeemisten elinvaurioiden merkkejä voi kehittyä. Infektio leviää laskevia hengitysteitä pitkin aiheuttaen keuhkoputkentulehduksen, keuhkokuumeen ja pleuriittia, joihin liittyy voimakas yskä ja runsas ysköksen eritys.
Kun infektio kehittyy virtsa- ja virtsateissä, ensin kehittyy limakalvojen ärsytys, kutina, polttelu ja hyperemia. Vähitellen patologinen prosessi etenee, tulehdus, kipu ja omituisen hajuinen valkovuoto ilmestyvät. Kipua virtsatessa ja polttelua ilmenee. Taudin eteneminen johtaa voimakkaan infektioprosessin kehittymiseen, joka leviää peräsuoleen, välilihaan ja sisäelimiin.
Kun tulehdusprosessi lokalisoituu iholle ja haavan pinnalle, haava tulehtuu, ilmenee spesifinen haju, paikallinen ja sitten paikallinen ja yleinen ruumiinlämpö voi nousta. Tartuntalähde leviää jatkuvasti, haava "itkee", ei parane ja kasvaa jatkuvasti.
Stafylokokki-infektion kehittyessä suolistossa ilmenee ruokamyrkytyksen merkkejä: pahoinvointia, oksentelua, ripulia, ruoansulatushäiriöitä, ulostepaastoa, ruokahaluttomuutta. Ruoansulatuskanavassa ilmenee kipua ja tulehdusta: gastriittia, enteriittiä, enterokoliittia, proktiittia. Tulehdusprosessin yleistyessä ja myrkytyksen oireiden lisääntyessä ruumiinlämpö nousee, vilunväristyksiä ja kuumetta ilmenee.
Ensimmäiset merkit
Taudille on olemassa varhaisia oireita, jotka ovat esiasteita. Ne kehittyvät stafylokokin pitoisuuden kasvaessa veressä ja ilmaantuvat kauan ennen varsinaisten oireiden ilmaantumista.
Stafylokokki-infektion kehittymiseen liittyy siis lisääntynyt syke ja hengitys, kehon vapina, vilunväristykset ja kuume. Kävellessä voi tuntua lisääntynyt kuormitus, sydämen ja keuhkojen kuormitus, esiintyy lievää hengenahdistusta. Voi esiintyä päänsärkyä, migreeniä, nenän tukkoisuutta, korvien tukkoisuutta, harvemmin kyynelvuotoa, kurkkukipua ja kurkun kuivumista, ihon ja limakalvojen kuivumista.
Usein on tunne kohonneesta lämpötilasta, mutta mitattuna se pysyy normaalina. Henkilö väsyy nopeasti, työkyky laskee jyrkästi, ilmenee ärtyneisyyttä, itkuisuutta ja uneliaisuutta. Keskittymiskyky ja keskittymiskyky voivat heikentyä.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Staphylococcus aureus -näytteessä
Staphylococcus aureus, S. aureus, on yleinen ihmisten ja eläinten sisäelinten tulehdus- ja tartuntasairauksien aiheuttaja. Tämän taudinaiheuttajan aiheuttamia sairauksia tunnetaan yli 100 erilaista. Staphylococcus aureuksen patogeneesi perustuu kokonaiseen myrkyllisten aineiden ja aggressiivisten tekijöiden, mikro-organismien tuottamien entsyymien, kompleksiin. Lisäksi on todettu, että mikro-organismin patogeenisuus johtuu geneettisistä tekijöistä ja ympäristövaikutuksista.
On syytä korostaa, että Staphylococcus aureuksella on polyoorgantropismia eli se voi aiheuttaa patologisen prosessin missä tahansa elimessä. Tämä ilmenee kyvynä aiheuttaa märkiviä ja tulehduksellisia prosesseja ihossa, ihonalaiskudoksessa, imusolmukkeissa, hengitysteissä, virtsateissä ja jopa tuki- ja liikuntaelimistössä. Se on usein ruokamyrkytysten aiheuttaja. Tämän mikro-organismin erityinen merkitys määräytyy sen roolin perusteella sairaalainfektioiden etiologiassa. Staphylococcus aureuksen joukossa esiintyy usein metisilliiniresistenttejä kantoja, jotka ovat erittäin resistenttejä minkä tahansa antibiootin ja antiseptisen aineen vaikutukselle.
Se on helppo tunnistaa sivelynäytteestä, koska se näyttää grampositiivisilta kokeilta, joiden halkaisija vaihtelee 0,5–1,5 µm:n välillä ja jotka ovat pareittain, lyhyinä ketjuina tai rypäletertun muotoisina klustereina järjestäytyneinä. Liikkumattomina ne eivät muodosta itiöitä. Kasvavat 10 % natriumkloridissa. Pintarakenteet kykenevät syntetisoimaan useita toksiineja ja entsyymejä, joilla on tärkeä rooli mikro-organismien aineenvaihdunnassa ja jotka määräävät niiden roolin stafylokokki-infektioiden etiologiassa.
Se on myös helppo tunnistaa tahranäytteestä sellaisten morfologisten ominaisuuksien perusteella kuin soluseinän, kalvorakenteiden, kapselin ja flokkulaatiotekijän läsnäolo. Tärkeä rooli patogeneesissä on agglutinogeeni A:lla - proteiinilla, joka on tasaisesti jakautunut koko soluseinän paksuuteen ja on kovalenttisesti sitoutunut peptidiglykaaniin. Tämän proteiinin biologinen aktiivisuus on monipuolinen ja se on epäsuotuisa tekijä makroorganismille. Se kykenee reagoimaan limakalvojen immunoglobuliinin kanssa muodostaen komplekseja, joihin liittyy verihiutaleiden vaurioituminen ja tromboembolisten reaktioiden kehittyminen. Se on myös este aktiiviselle fagosytoosille ja edistää allergisen reaktion kehittymistä.
Staphylococcus epidermidis -bakteeria sivelynäytteessä
Pitkään uskottiin, että epidermaalinen stafylokokki ei ole patogeeninen. Mutta viimeaikaiset tutkimukset ovat vahvistaneet, että näin ei ole. Se edustaa ihon normaalia mikrobiflooraa ja voi aiheuttaa sairauksia joillakin ihmisillä. Tämä pätee erityisesti ihmisiin, joilla on heikentynyt immuniteetti, palovammojen jälkeen, ihon eheyden vaurioituminen ja erilaiset haavat. Stafylokokki-infektion kehittymisen seurauksena märkä-septinen tulehdusprosessi kehittyy melko nopeasti, ja näkyviin tulee nekroosi-, eroosi-, haavauma- ja märkimisvyöhykkeitä.
Sivelynäytteessä se on melko helppo tunnistaa pigmentoituneiden, jopa 5 mm halkaisijaltaan olevien pesäkkeiden muodostumisesta. Ne muodostavat kokkeja, jotka voivat olla yksittäisiä tai yhdistyä rypäleterttuja muistuttaviksi polyyhdisteiksi. Ne voivat kasvaa sekä aerobisissa että anaerobisissa olosuhteissa.
Hemolyyttinen stafylokokki sivelynäytteessä
Stafylokokin hemolyyttiset ominaisuudet perustuvat sen kykyyn liuottaa verta. Tämä ominaisuus saavutetaan plasmakoagulaasin ja leukosidiinin - verta hajottavien bakteerimyrkkyjen - synteesillä. Juuri kyky hajottaa ja hyytyä plasmassa on johtava ja pysyvä kriteeri, jolla patogeeniset stafylokokit on melko helppo tunnistaa.
Reaktion periaate on, että plasman koagulaasi reagoi plasman kofaktorin kanssa muodostaen koagulaasitrombiinia, joka muuntaa trombinogeenin trombiiniksi muodostaen verihyytymän.
Plasmokoagulaasi on entsyymi, joka tuhoutuu helposti proteolyyttisten entsyymien, kuten trypsiinin ja kymotrypsiinin, vaikutuksesta ja kuumennettaessa 100 asteen tai korkeampaan lämpötilaan 60 minuutin ajan. Korkeat koagulaasipitoisuudet johtavat veren hyytymiskyvyn heikkenemiseen, hemodynamiikan häiriintymiseen ja kudosten hapenpuutteeseen. Lisäksi entsyymi edistää fibriiniesteiden muodostumista mikrobisolun ympärille, mikä vähentää fagosytoosin tehokkuutta.
Tällä hetkellä tunnetaan viisi hemolysiiniä, joilla jokaisella on oma vaikutusmekanisminsa. Alfa-toksiini ei ole aktiivinen ihmisen punasoluja vastaan, mutta se hajottaa lampaiden, kanien ja sikojen punasoluja, aggregoi trombosyyttejä ja sillä on tappava ja dermonekroottinen vaikutus.
Beetatoksiini aiheuttaa ihmisen punasolujen hajoamista ja sillä on sytotoksinen vaikutus ihmisen fibroblasteihin.
Gammatoksiini lyysaa ihmisen punasoluja. Sen lyyttinen vaikutus leukosyytteihin on myös tiedossa. Sillä ei ole myrkyllistä vaikutusta ihonsisäisesti annettuna. Laskimonsisäisesti annettuna se aiheuttaa kuoleman.
Delta-toksiini eroaa kaikista muista toksiineista lämmönkestonsa, laajan sytotoksisen aktiivisuutensa ja punasolujen, leukosyyttien, lysosomien ja mitokondrioiden vaurioitumisen suhteen.
Epsilon-toksiinilla on mahdollisimman laaja vaikutusalue, joka lysoi kaikenlaisia verisoluja.
Koagulaasinegatiivinen stafylokokki sivelynäytteessä
Koagulaasinegatiivisten stafylokokkien merkitys sisäelinten patologioiden kehittymisessä on kiistaton. Tutkijoiden mukaan tämä ryhmä on vastuussa virtsatieinfektioiden kehittymisestä noin 13–14 %:ssa tapauksista. Ne aiheuttavat iho- ja haavainfektioita, sidekalvotulehdusta, tulehdusprosesseja ja sepsistä vastasyntyneillä. Vakavin infektiomuoto on endokardiitti. Tällaisten komplikaatioiden määrä on lisääntynyt erityisesti sydänkirurgisten toimenpiteiden yleisyyden vuoksi, joissa asennetaan tekoläppä ja verisuonten ohitusleikkaus.
Biologisten ominaisuuksien huomioon ottaen on syytä huomata, että mikro-organismit ovat enintään 5 µm:n läpimittaisia kokkeja, jotka eivät muodosta pigmenttejä ja voivat kasvaa sekä aerobisissa että anaerobisissa olosuhteissa. Ne kasvavat 10 % natriumkloridin läsnä ollessa. Ne kykenevät hemolyysiin ja nitraatin pelkistykseen, niillä on ureaasi, mutta ne eivät tuota DNA-aasia. Aerobisissa olosuhteissa ne pystyvät tuottamaan laktoosia, sakkaroosia ja mannoosia. Ne eivät kykene fermentoimaan mannitolia ja trehaloosia.
Merkittävin on Staphylococcus epidermidis, joka on yksi kliinisesti merkittävimmistä taudinaiheuttajista. Se aiheuttaa verenmyrkytystä, sidekalvotulehdusta, pyodermaa ja virtsatieinfektioita. Koagulaasinegatiivisten kantojen joukossa on myös monia sairaalainfektioiden edustajia.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Staphylococcus saprophyticus, saprofyyttinen bakteeri sivelynäytteessä
Viittaa koagulaasinegatiivisiin kantoihin, jotka kykenevät esiintymään sekä aerobisissa että anaerobisissa olosuhteissa. Ne lisääntyvät aktiivisesti haavapinnoilla, vaurioituneilla ihoalueilla, vakavissa palovammoissa, vierasesineen kanssa pehmytkudoksissa, elinsiirtojen, proteesien läsnä ollessa ja invasiivisten toimenpiteiden aikana.
Usein johtaa myrkyllisen shokin kehittymiseen. Tämä vaikutus johtuu endotoksiinien toiminnasta. Kehittyy usein käytettäessä imukykyisiä tamponeja naisilla kuukautisten aikana, synnytyksen jälkeisenä aikana, aborttien, keskenmenojen, gynekologisten leikkausten jälkeen tai pitkäaikaisen ehkäisymenetelmän käytön jälkeen.
Kliinistä kuvaa edustaa jyrkkä lämpötilan nousu, pahoinvointi, terävä kipu lihaksissa ja nivelissä. Myöhemmin ilmestyy tyypillisiä täplikkäitä ihottumia, jotka useimmiten ovat yleistyneet. Kehittyy valtimoiden hypotensio, johon liittyy tajunnan menetys. Kuolleisuus on 25%.
Ulosteen stafylokokki sivelynäytteessä
Se on ruokamyrkytyksen tärkein aiheuttaja. Se säilyy hyvin ympäristössä. Tärkein tartuntareitti on feko-oraalinen. Se vapautuu ympäristöön ulosteiden mukana. Se pääsee elimistöön huonosti kypsennetyn ruoan, likaisten käsien ja pesemättömien ruokien mukana.
Vaikutusmekanismi perustuu stafylokokkien enterotoksiineihin, jotka ovat lämmönkestäviä polypeptidejä, joita muodostuu enterotoksigeenisten kantojen, stafylokokkien, lisääntyessä elintarvikkeissa, suolistossa ja keinotekoisissa ravintoalustoissa. Ne ovat erittäin vastustuskykyisiä elintarvike-entsyymien vaikutukselle.
Toksiinien enteropatogeenisuus määräytyy niiden yhteyden perusteella mahalaukun ja suoliston epiteelisoluihin ja vaikutuksesta epiteelisolujen entsymaattisiin järjestelmiin. Tämä puolestaan johtaa prostaglandiinien ja histamiinin muodostumisen lisääntymiseen sekä nesteiden erittymisen lisääntymiseen mahalaukun ja suoliston luumeniin. Lisäksi toksiinit vahingoittavat epiteelisolujen kalvoja, mikä lisää suoliston seinämän läpäisevyyttä muille bakteeriperäisille myrkyllisille tuotteille.
Fekaalisten enteropatogeenisten stafylokokkien virulenssia säätelee bakteerisolun geneettinen laite vastauksena ympäristötekijöihin, mikä mahdollistaa mikro-organismin nopean sopeutumisen ympäristöolosuhteisiin, mikä mahdollistaa mikro-organismin nopean sopeutumisen muuttuviin olosuhteisiin siirryttäessä mikrobiosenoosista toiseen.
Differentiaalinen diagnoosi
Staphylococcus-suvun eri edustajien roolia ja merkitystä ihmisten märkivien ja tulehduksellisten sairauksien etiologiassa määritettäessä niiden havaitseminen on suhteellisen yksinkertaista, mutta niihin liittyy lukuisia vaikeuksia. Tämä johtuu siitä, että stafylokokki on normaalin mikroflooran edustaja, joka elää ihmiskehon eri biotoopeissa. On tarpeen erottaa selvästi endogeeninen stafylokokki, joka kehittyy kehon sisällä, ja endogeeninen, joka tunkeutuu elimistöön ympäristöstä. On myös tärkeää ymmärtää, mitkä ihmiskehon biotoopeista ovat sille tyypillisiä ja missä ne edustavat ohimenevää flooraa (vahingossa kulkeutunutta).
On myös tärkeää ottaa huomioon mikro-organismin suuri vaihtelevuus eri tekijöiden, mukaan lukien antibioottien, vaikutuksesta. Huomioon otetaan laaja valikoima kliinisiä ilmenemismuotoja ja nosologisia muotoja. Siksi stafylokokki-infektiolle ei ole olemassa yleismaailmallista diagnostista järjestelmää. On helpompi tutkia niitä biologisia ympäristöjä, jotka ovat normaalisti steriilejä (veri, virtsa, aivo-selkäydinneste). Tässä tapauksessa minkä tahansa mikro-organismin, pesäkkeen, havaitseminen on patologia. Vaikeinta on nenän, kurkun ja suoliston sairauksien diagnosointi sekä bakteerikantojen tutkimus.
Yleisimmässä muodossa diagnostinen menetelmä voidaan pelkistää biologisen materiaalin oikeaan keräämiseen, sen bakteriologiseen ensisijaiseen kylvöön keinotekoiselle ravintoalustalle. Tässä vaiheessa voidaan suorittaa alustava mikroskopia. Tutkimalla näytteen morfologisia, sytologisia ominaisuuksia on mahdollista saada tiettyjä tietoja mikro-organismista, ainakin sen yleinen tunnistaminen.
Tarkempien tietojen saamiseksi on eristettävä puhdasviljelmä ja suoritettava sillä lisäbiokemiallisia, serologisia ja immunologisia tutkimuksia. Näin voidaan määrittää paitsi suvun myös lajin, sekä biologinen kuuluvuus, erityisesti serotyyppi, biotyyppi, faagityyppi ja muut ominaisuudet.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Kuka ottaa yhteyttä?
Hoito stafylococcus aureus -bakteeri näytteessä.
Stafylokokki-infektio vaatii antibioottihoitoa. Hoito on yksinomaan etiologista eli sen tarkoituksena on poistaa taudin aiheuttaja (itse bakteeri) tai tarkemmin sanottuna vähentää sen kontaminaatioastetta normaalille tasolle. Käytetään erilaisia antibiootteja.
Jotkut lääkärit suosivat laajakirjoisten lääkkeiden käyttöä, kun taas toiset määräävät potilailleen antibiootteja, joiden tarkoituksena on yksinomaan grampositiivisten infektioiden, mukaan lukien stafylokokkien, poistaminen. Valinta määräytyy ensisijaisesti antibioottiherkkyystestin tulosten perusteella, joka määrittää tehokkaimman lääkkeen ja valitsee sen optimaalisen annostuksen.
Joissakin lievissä tapauksissa antibioottihoitoa ei välttämättä tarvita tilan korjaamiseksi. Se voi yksinkertaisesti vaatia mikroflooran normalisointia. Tätä havaitaan dysbakterioosin yhteydessä. Tässä tapauksessa määrätään probiootteja ja prebiootteja, jotka normalisoivat mikroflooran tilaa vähentämällä patogeenisen flooran määrää ja lisäämällä normaalin mikroflooran edustajien pitoisuutta.
Oireenmukaista hoitoa käytetään harvoin, koska se yleensä riittää infektion poistamiseen, ja siihen liittyvät oireet häviävät itsestään. Joissakin tapauksissa määrätään lisätoimenpiteitä, esimerkiksi: kipulääkkeitä, tulehduskipulääkkeitä, antihistamiineja, allergialääkkeitä. Ihosairauksiin käytetään ulkoisia aineita: voiteita, kermoja. Fysioterapiaa, kansanlääkkeitä ja homeopaattisia lääkkeitä voidaan määrätä.
Vitamiinihoitoa ei suoriteta, koska vitamiinit toimivat mikro-organismien kasvutekijöinä. Poikkeuksena on C-vitamiini, jota on otettava 1000 mg/vrk (kaksinkertainen annos). Tämä lisää immuniteettia, vastustuskykyä ja kehon vastustuskykyä haitallisille tekijöille.
Lääkkeet
Tartuntatautien hoitoon tulee suhtautua vakavasti. Itsehoitoa ei pidä tehdä, sillä sillä on usein tuhoisia seurauksia. Ennen hoidon aloittamista on otettava huomioon monia vivahteita. Vain lääkäri voi tehdä tämän parhaiten.
On tärkeää ryhtyä varotoimiin: älä hoida infektiota "sokeasti", vaikka kliininen kuva olisi selvä. On tarpeen suorittaa bakteriologinen tutkimus, eristää taudinaiheuttaja, valita sille optimaalinen antibiootti ja määrittää tarvittava annos, joka estää mikro-organismin kasvun kokonaan.
On myös tärkeää suorittaa koko hoitojakso loppuun, vaikka oireet olisivatkin kadonneet. Tämä johtuu siitä, että jos hoito lopetetaan, mikro-organismit eivät kuole kokonaan. Eloonjääneet mikro-organismit kehittävät nopeasti resistenssin lääkkeelle. Jos sitä käytetään uudelleen, se on tehoton. Lisäksi resistenssi kehittyy koko lääkeryhmälle ja samankaltaisille lääkkeille (ristireaktion kehittymisen vuoksi).
Toinen tärkeä varotoimenpide on, että annosta ei voi itse pienentää tai suurentaa. Annosta pienentämällä se ei välttämättä ole tarpeeksi tehokasta: bakteereja ei tapeta. Näin ollen ne mutatoituvat lyhyessä ajassa, kehittävät vastustuskyvyn ja lisääntyvät patogeenisyyden asteella.
Joillakin antibiooteilla voi olla myös sivuvaikutuksia. Vatsa ja suolisto ovat erityisen herkkiä antibiooteille. Niille voi kehittyä gastriittia, ruoansulatushäiriöitä, suolisto-ongelmia ja pahoinvointia. Joillakin on negatiivinen vaikutus maksaan, joten niitä tulisi ottaa yhdessä maksansuojainten kanssa.
Alla on antibiootteja, jotka ovat osoittautuneet tehokkaiksi stafylokokki-infektioiden hoidossa minimaalisilla sivuvaikutuksilla.
Amoksiklav on tehokas minkä tahansa lokalisoinnin stafylokokki-infektioiden hoidossa. Sitä käytetään hengitysteiden, urogenitaalisen järjestelmän ja suoliston sairauksien hoitoon. Ota 500 mg päivässä kolmen päivän ajan. Tarvittaessa toista hoitojakso.
Ampisilliinia määrätään pääasiassa ylempien ja alempien hengitysteiden sairauksiin. Optimaalinen annos on 50 mg/kg ruumiinpainoa.
Oksasilliini on tehokas sekä paikallisissa tulehdusprosesseissa että yleistyneissä infektioissa. Se on luotettava ehkäisykeino sepsistä vastaan. Määrätään 2 grammaa 4 tunnin välein. Annetaan laskimoon.
Märkivien ja tulehduksellisten ihosairauksien yhteydessä levomysetiinivoidetta levitetään ulkoisesti levittämällä ohut kerros vaurioituneelle pinnalle. Levomysetiiniä otetaan myös sisäisesti, 1 gramma kolme kertaa päivässä. Tartuntaprosessin voimakkaassa yleistymisessä levomysetiiniä annetaan lihaksensisäisesti, 1 gramma 4-6 tunnin välein.
Staphylococcus aureuksen peräpuikot
Niitä käytetään pääasiassa gynekologisiin sairauksiin, virtsatieinfektioihin ja harvemmin suoliston dysbakterioosiin, johon liittyy peräsuolen tulehdus. Vain lääkäri voi määrätä peräpuikkoja ja valita optimaalisen annostuksen, koska jos niitä käytetään väärin, komplikaatioiden ja infektion leviämisen riski on suuri. Peräpuikkoja ei määrätä ilman alustavia testejä. Niiden käyttöaihe on yksinomaan stafylokokki sivelynäytteessä.

