Lääketieteen asiantuntija
Uudet julkaisut
Pakaran paise
Viimeksi tarkistettu: 29.06.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
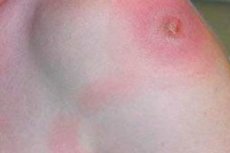
Pakaran paise on rajallinen, märkäinen tulehdus, joka yleensä kehittyy pakaroiden pehmytkudoksiin. Sen voi aiheuttaa useita tekijöitä, kuten infektiot, trauma tai muut sairaudet. Paiselle on yleensä ominaista märkäkertymä (paise) pehmytkudoksen sisällä, mikä aiheuttaa kipua, turvotusta, punoitusta ja lämmön tunnetta vaurioituneella alueella.
Pakaroiden paiseen tärkeimmät oireet voivat olla:
Kipu: Kipu on yleensä voimakasta ja voimistuu kosketuksen tai istumaan nousemisen yhteydessä.
Turvotus ja punoitus: Vaurioitunut alue turpoaa, punoittaa ja kuumenee kosketettaessa.
Märkivä vuoto: Joissakin tapauksissa märkäistä vuotoa tai vihje märkäistä vuotoa voi olla näkyvissä.
Kohonnut ruumiinlämpö ja yleinen heikkous: Jos infektio leviää, voi esiintyä myrkytysoireita, kuten kuumetta, vilunväristyksiä ja yleistä heikkoutta.
Pakaran paise vaatii lääkärin hoitoa. Hoitoon kuuluu yleensä paiseen tyhjentäminen märän poistamiseksi ja kudosten terveyden palauttamiseksi. Lääkäri voi myös määrätä antibiootteja infektion hoitamiseksi. Älä yritä hoitaa paisetta itse, sillä virheellinen hoito voi pahentaa tilannetta ja levittää infektiota. Jos epäilet pakaran paisetta, ota yhteyttä lääkäriin tarkan diagnoosin ja asianmukaisen hoidon saamiseksi.
Syyt pakaroiden paise
Pakarapaise on märän kertymä pakaroiden kudoksiin. Se voi johtua monista syistä, ja tässä on joitakin yleisimmistä:
- Infektio: Yksi pakarapaiseen pääsyistä on bakteeri-infektio. Bakteerit voivat päästä pakarakudokseen mikromurtumien, haavojen, mustelmien, pakaraan annetun injektion tai muiden vammojen kautta.
- Märkivä karvatupen tulehdus: Karvatupen tulehdus, joka tunnetaan nimellä furunkkeli, voi olla pakarapaiseen lähde. Paiseet voivat olla kivuliaita ja hoitamattomina ne voivat edetä paiseeksi.
- Injektiot tai toimenpiteet (injektion jälkeinen pakarapaise): Huonolaatuiset injektiot tai väärin tai hallitsemattomissa olosuhteissa tehdyt lääketieteelliset toimenpiteet voivat vahingoittaa kudosta ja muuttua infektion lähteeksi, mikä johtaa paiseeseen.
- Vierasesineet: Pakarakudokseen joutuvat vierasesineet (esim. sirpaleet, lasinsirut tai tulitikut) voivat aiheuttaa infektion ja paiseita.
- Leikkauksen jälkeiset komplikaatiot: Joskus pakarapaise voi olla komplikaatio leikkauksen jälkeen, varsinkin jos leikkaukseen liittyi suolen tai muiden elinten perforaatio.
- Heikentynyt immuniteetti: Ihmiset, joilla on heikentynyt immuunijärjestelmä, kuten HIV-positiiviset, syöpä- tai muut immuunipuutostilat sairastavat potilaat, ovat alttiimpia infektioiden ja paiseiden kehittymiselle.
- Diabetes mellitus: Hoitamattomasta diabeteksesta kärsivillä potilailla on suurentunut infektioiden ja paiseiden riski.
- Trauma ja puristus: Paine tai trauma pakarakudoksiin (kuten pitkään kovalla alustalla istuminen tai ulkoiset mustelmat) voivat edistää paiseen kehittymistä.
Oireet pakaroiden paise
Pakaran paise on tulehduksellinen tila, jossa pakaroiden pehmytkudoksiin muodostuu rajoitetusti mätää. Pakaran paiseen oireita voivat olla seuraavat:
- Kipu: Hyvin voimakasta kipua pakara-alueella, joka voi pahentua liikkuessa tai istuessa. Kipu voi olla terävää ja jyskyttävää.
- Turvotus: Turvonneet ja pöhöttyneet pakarat, jotka voivat olla kivuliaita kosketettaessa.
- Ihon punoitus: Paiseen alueella oleva iho voi olla punainen ja kuuma kosketettaessa.
- Paikallinen hypertermia: Paiseen ympärillä oleva ihoalue voi olla kuuma kosketettaessa tulehduksen vuoksi.
- Mätämäinen vuoto: Joissakin tapauksissa paiseesta voi erittyä mätää.
- Kuume: Jos infektio leviää tai paise pahenee, lapselle voi kehittyä kuumetta ja muita yleisiä infektio-oireita.
- Yleinen huonovointisuus: Lapsi voi tuntea olonsa heikoksi ja väsyneeksi infektion vuoksi.
Pakarapaiseen paranemisnopeus voi vaihdella useista tekijöistä riippuen, kuten paiseen koosta ja syvyydestä, dreneerauksen tehokkuudesta, potilaan terveydentilasta ja asianmukaisesta haavanhoidosta. Yleisesti ottaen pienet paiseet voivat parantua suhteellisen nopeasti, yleensä muutamassa viikossa. Suurempien ja syvempien paiseiden täydellinen paraneminen voi kestää kauemmin, joskus jopa useita kuukausia.
On tärkeää noudattaa lääkärin suosituksia ja seurata haavan kuntoa. Paiseen paranemisprosessi voi sisältää seuraavat vaiheet:
- Ensimmäiset päivät drenaamisen jälkeen: Tänä aikana kipu, turvotus ja punoitus vähenevät. Drenaati poistaa aktiivisesti mätää ja muita eritteitä.
- Dreeninpoiston jälkeen: Kun lääkäri päättää, että dreeniä ei enää tarvita, haavan paraneminen vie pidempään. Säännölliseen haavanhoitoon ja -käsittelyyn voi kuulua puhdistus, paikallisten antiseptisten aineiden käyttö ja sidokset.
- Arpikudoksen muodostuminen: Arpikudosta voi muodostua paiseen parantumisen jälkeen. Arvet voivat kutistua ja muuttua ajan myötä vähemmän havaittaviksi.
- Seuranta ja lääkärikäynnit: Lääkärisi saattaa ajoittaa sinulle seurantakäyntejä seuratakseen paranemisprosessia ja varmistaakseen, ettei infektio uusiudu.
Komplikaatiot ja seuraukset
Pakaraan muodostuneen paiseen jälkeinen arpi voi jäädä leikkauksen seurauksena tai haavan luonnollisen paranemisprosessin seurauksena. Arven ulkonäkö ja koko voivat vaihdella useista tekijöistä riippuen, kuten paiseen koosta, leikkauksen tyypistä, yksilöllisistä ihon paranemismalleista ja leikkauksen jälkeisen hoidon laadusta.
On tärkeää huomata, että useimmat arvet muuttuvat ajan myötä vähemmän havaittaviksi. Tässä on joitakin tapoja parantaa arven ulkonäköä paiseen jälkeen:
- Noudata lääkärisi ohjeita: Noudata lääkärisi ohjeita haavanhoidosta leikkauksen jälkeen. Tähän sisältyy sidosten vaihtaminen, voiteiden tai kermien käyttö ja kaikkien suositeltujen tuotteiden levittäminen paranemisen edistämiseksi.
- Vältä altistumista ultraviolettisäteilylle: Suojaa arpi auringonvalolta, sillä ultraviolettisäteet voivat pahentaa arven ulkonäköä. Käytä aurinkovoidetta tai peitä arpi vaatteilla auringossa ollessasi.
- Arven hieronta: Hiero arpea hellävaraisesti miedolla kosteusvoiteella. Tämä voi auttaa parantamaan verenkiertoa ja kudosten joustavuutta, mikä puolestaan voi tehdä arvesta huomaamattomamman.
- Laserhoito tai kemialliset kuorinnat: Joissakin tapauksissa, jos arpi on liian näkyvä, saatat käydä ihotautilääkärin tai plastiikkakirurgin vastaanotolla laserhoitoa tai kemiallisia kuorintoja varten. Nämä menetelmät voivat auttaa tasoittamaan arpea ja parantamaan sen ulkonäköä.
- Silikonilevyjen käyttö: Silikonilevyt voivat auttaa parantamaan arven ulkonäköä. Ne voidaan asettaa suoraan arven päälle ja käyttää jonkin aikaa.
Hoito pakaroiden paise
Pakaroiden paiseen hoitoon kuuluu yleensä seuraavat vaiheet:
- Diagnoosi ja lääkärin konsultaatio: Jos epäilet pakarapaisea, mene diagnoosia ja konsultaatiota varten lääkärin, kuten kirurgin tai yleislääkärin, vastaanotolle. Lääkäri suorittaa fyysisen tutkimuksen ja voi määrätä lisätutkimuksia, kuten ultraäänitutkimuksen tai tietokonetomografian (TT), paiseen vahvistamiseksi ja sen koon määrittämiseksi.
- Paiseen tyhjennys: Pakaran paiseen pääasiallinen hoitomenetelmä on märkivän sisällön tyhjennys (poistaminen). Lääkäri voi tehdä tämän useilla eri menetelmillä:
- Neula ja ruisku mädän imemiseksi.
- Dreeniputken käyttäminen mätäeritteen jatkuvan poistamisen mahdollistamiseksi.
- Paiseen kirurginen viilto mädän poistamiseksi ja alueen puhdistamiseksi.
- Antibiootit: Lääkärisi voi määrätä antibiootteja infektion torjumiseksi ja sen leviämisen estämiseksi. Ota antibiootteja lääkärisi määräyksen ja ohjeiden mukaisesti.
- Hygieniatoimenpiteiden ylläpitäminen: Paiseen tyhjennyksen jälkeen on tärkeää ylläpitää hyvää hygieniaa ja hoitaa käsiteltyä aluetta. Lääkärisi voi neuvoa haavanhoidossa ja sidosten vaihdossa.
- Lepo ja lääkärin neuvot: Saatat tarvita jonkin aikaa toipumiseen. Lääkärisi neuvoo sinua siitä, mitä aktiviteetteja sinun tulee rajoittaa ja miten leikkausaluetta hoidetaan.
Pakarapaiseen hoitoon kuuluu usein leikkaus, jossa mätä tyhjennetään muodostuneesta ontelosta. Leikkaus voidaan suorittaa paikallispuudutuksessa tai yleisanestesiassa paiseen koosta ja vakavuudesta sekä potilaan tilasta riippuen. Tässä on yleinen yleiskatsaus pakarapaiseen leikkaukseen:
- Leikkaukseen valmistautuminen: Potilaalle voidaan antaa ohjeita ruoan ja nesteen saannista ennen leikkausta sekä muita suosituksia, jotka voivat vaihdella yksilöllisen tilanteen mukaan. Potilaalle voidaan myös antaa nukutusta leikkauksen aikainen mukavuuden varmistamiseksi.
- Paiseen tyhjennys: Kirurgi tekee pienen viillon ihoon paiseen yläpuolelle ja asettaa dreenin (putken tai katetrin) paiseen onteloon. Tämä poistaa märän ja sallii paiseen jatkaa tyhjenemistä leikkauksen jälkeen.
- Puhdistus ja tyhjennys: Kirurgi puhdistaa alueen poistaen märän ja muun tulehtuneen kudoksen. Leikkauskohtaan jätetään sitten dreeni, joka tehostaa märän poistumista ja nopeuttaa paranemisprosessia.
- Haavan sulkeminen: Mädän poistamisen ja haavan puhdistamisen jälkeen kirurgi sulkee ihoviillon, yleensä ompeleilla tai liimalla.
- Leikkauksen jälkeinen hoito: Leikkauksen jälkeen potilas saattaa tarvita erityistä leikkauksen jälkeistä hoitoa, mukaan lukien säännölliset lääkärintarkastukset, dreneerauksen vaihto ja antibiootit lääkärin määräysten mukaan.
Antibiootteja voidaan käyttää pakarapaiseen hoidossa, erityisesti jos infektio on levinnyt paiseen ulkopuolelle tai jos on merkkejä systeemisestä infektiosta. Antibiootin tarkka valinta riippuu mikro-organismien herkkyydestä antibiooteille, ja siitä on sovittava lääkärisi kanssa. Yleensä lääkärisi ohjaa bakteriologisen testin tuloksia tai määrää empiirisesti laajakirjoisen antibiootin, kunnes tulokset ovat saatavilla.
Esimerkkejä antibiooteista, joita voidaan määrätä pakarapaiseen hoitoon, ovat:
- Kefalosporiinit: Esimerkiksi kefatsoliini tai keftriaksoni.
- Penisilliinit: Esimerkiksi amoksisilliini ja klavulaanihappo (amoksiklav).
- Fluorokinolonit: Esimerkiksi siprofloksasiini tai levofloksasiini.
- Metronidatsoli: Joskus käytetään yhdessä muiden antibioottien kanssa.
Antibioottien annostus ja kesto riippuvat myös infektion vakavuudesta, potilaan sairaushistoriasta ja laboratoriokokeiden tuloksista. On tärkeää noudattaa tarkasti lääkärin suosituksia ja suorittaa antibioottikuuri loppuun, vaikka oireet paranisivatkin ennen sen päättymistä. Antibioottien virheellinen käyttö voi johtaa infektion uusiutumiseen tai antibiooteille vastustuskykyisten bakteerien kehittymiseen.

