Lääketieteen asiantuntija
Uudet julkaisut
Compartment-oireyhtymä
Viimeksi tarkistettu: 29.06.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
Osasto-oireyhtymä on patologinen tila, joka kehittyy lisääntyneen paineen taustalla tietyssä rajoitetussa tilassa. Syitä voi olla monia, mutta ydin on se, että tietyn ontelon sisään muodostuu lisääntynyt osapaine, jonka seurauksena ontelon seinämiin kohdistuu painetta, kalvot ja lihaskerros venyvät mekaanisesti, kehittyy kipua ja erilaisia toiminnallisia ja rakenteellisia häiriöitä. Subjektiivisesti alkuvaiheessa oireet koetaan paineen ja venytyksen tunteena tietyn ontelon alueella, minkä jälkeen muita patologisia oireita ilmenee. Usein vaaditaan kirurgista toimenpidettä. On kuitenkin olemassa myös perinteisiä hoitomenetelmiä. [ 1 ]
Vatsan puristusoireyhtymä leikkauksessa
Se on joukko tekijöitä, mukaan lukien kehon patologiset rakenteelliset ja fysiologiset prosessit, jotka aiheuttavat paineen nousua vatsaontelon alueella. Vakavin tila on vatsaontelon sisäisen paineen jyrkkä nousu. Tässä tapauksessa henkilö tuntee kasvavaa painetta vatsaontelon seinämiin ja sisäelimiin. Aluksi on vain painetta ja siihen liittyvää epämukavuutta, mutta vähitellen oireet lisääntyvät ja kipu alkaa ilmetä.
Tila on vaarallinen, koska ontelo voi repeytyä, ja seurauksena voi olla systeeminen verenkierron ja verenpaineen häiriö, jopa aivohalvaus ja nekroosi. Kirurgisessa hoidossa tällaista tilaa kutsutaan vatsan puristusoireyhtymäksi, koska patologia lokalisoituu vatsaonteloon. Voidaan kokeilla perinteisiä hoitomenetelmiä, mutta useimmiten ne ovat tehottomia, joten on turvauduttava radikaaleihin hoitomenetelmiin. [ 2 ]
Epidemiologia
Tilastojen mukaan myofaskiaaliset ja vatsaoireyhtymät diagnosoidaan useimmin. Ensimmäistä havaitaan noin 45 %:ssa tapauksista, toista 50 %:ssa. Jotkut tutkijat ja lääkärit erottavat muita osasto-oireyhtymän muotoja, mutta niiden osuus on enintään 5 %. Noin 30 %:ssa tapauksista syynä ovat erilaiset sisäelinten sairaudet ja altistavat tekijät. 15 %:ssa syynä ovat kasvaimet, hematoomat ja vaikea turvotus. Noin 40 % patologiasta johtuu erilaisista vammoista, vammoista, ontelon tai lihaksen mekaanisesta puristuksesta. Loput 15 % johtuvat useista muista syistä, joita voi olla monia, esimerkiksi kohonnut paine verenpainetaudin taustalla tai munuaisten, maksan, pernan ja sydämen toimintahäiriöt. [ 3 ]
Tilastot osoittavat, että noin 40 % patologioista johtaa erilaisiin komplikaatioihin, 10 %:ssa tapauksista kehittyy peritoniitti ja vakavia maksan ja ruoansulatuskanavan toimintahäiriöitä. 9 %:ssa tapauksista kehittyy maksa- ja munuaissairaus, joka usein etenee ja päättyy kuolemaan. Krooninen sydämen vajaatoiminta kehittyy noin 11 %:ssa tapauksista, noin 12 %:ssa on maksasairaus, 8 %:ssa pernan sairaus ja 10 %:ssa munuaisten vajaatoiminta. Usein nämä sairaudet kehittyvät kompleksissa. Kaikissa 100 %:ssa tapauksista homeostaasi ja limakalvojen suojatoiminto häiriintyvät. [ 4 ], [ 5 ]
Syyt osasto-oireyhtymä
Kompartmentoireyhtymän kehittymiselle on melko suuri määrä syitä. Ensinnäkin sen määrää patologian muoto. Vatsanmuoto kehittyy pääasiassa suolen halvauksen, tukoksen kehittymisen, sen toiminnallisen tilan häiriintymisen, atonian seurauksena. Se kehittyy usein sivuvaikutuksena erilaisten terapeuttisten ja diagnostisten invasiivisten toimenpiteiden, kuten laparoskopian, jälkeen, varsinkin jos se tehtiin hätätilanteessa ilman potilaan etukäteisvalmistelua. Sen aiheuttaa usein myös runsas infuusiohoito, joka johtaa kudosnesteen määrän kasvuun.
Usein lokero-oireyhtymän kehittymisen syynä on trauma, erityisesti vatsaontelon monivamma, joka johtuu traumasta tai vatsaontelon seinämien puristuksesta. Usein auto-onnettomuudet ja työtapaturmat aiheuttavat nesteen kertymistä retroperitoneaaliseen onteloon ja lisäävät painetta. Pallean, selkärangan, ympäröivien sisäelinten ja lantion alueen vauriot voivat aiheuttaa lokero-oireyhtymän kehittymisen. On myös monia synnynnäisiä, anatomisia tekijöitä, jotka altistavat patologian kehittymiselle.
Lihas- eli myofaskiaalimuodossa lokero-oireyhtymän syynä on yleensä lihaksen virheellinen kuormitus, trauma tai mekaaninen vaurio. Lisäksi vaurio voi johtua geneettisistä tekijöistä, alttiudesta tai synnynnäisistä vammoista. Usein kiristyssiteen, siteen tai kipsauksen virheellinen käyttö lisää painetta lihaksen sisällä. On otettava huomioon, että paine voi jatkaa nousuaan vain tiettyihin, rajoitettuihin arvoihin asti, minkä jälkeen ontelo repeää. Traumaattisen vaikutuksen vähentämiseksi käytetään erityisiä lääkkeitä. Jos ne eivät ole tehokkaita, turvaudutaan kirurgisiin hoitomenetelmiin.
Painetta voivat aiheuttaa myös kasvain, hematooma, ympäröivät vaurioituneet kudokset, siirtyneet ja sijoiltaan menneet luut sekä voimakas turvotus. [ 6 ]
Riskitekijät
Kaikkia ihmiskehoon painetta aiheuttavia tekijöitä pidetään merkittävinä riskitekijöinä. Näihin kuuluvat mekaaniset tekijät, jotka ovat suorassa kosketuksessa ihmiskehon rakenteisiin (kiristyssiteet, korsetit, painesiteet, siirtyneet luut).
Ulkoiset tekijät, jotka aiheuttavat verenpaineen nousua ja sitä kautta muiden kehon nesteiden painetta, voivat myös olla riskitekijöitä. Tämä voi olla vedenalainen paine (jonka usein kokevat laitesukeltajat, sukeltajat, hengenpelastajat ja melko suuriin syvyyksiin sukeltavat ihmiset). Usein tällainen patologia kehittyy kaikille syvänmeren sukellukseen, syvyyksiin sukeltamiseen ja extreme-urheiluun osallistuville ihmisille.
On syytä huomata, että nesteen osapaine voi nousta korkealla ilmastossa, ohuessa ilmassa ja painottomuuden tilassa. Voidaan kutsua lentäjien, hävittäjälentäjien, vuorikiipeilijöiden, astronauttien ja erilaisten testaajien ammattitaudiksi. Usein se kehittyy laboratorio-olosuhteissa ydin- ja lämpövoimaloiden työntekijöillä.
Myös ihmiset, joille on äskettäin tehty vatsaontelon sisäisiä tai lihaksensisäisiä toimenpiteitä, kuten leikkaus, laparoskooppisia diagnostisia tai hoitotoimenpiteitä, ovat riskiryhmässä. Tietyt raskaat lääkkeet ja lääkkeet voivat toimia riskitekijöinä. Myös kemoterapiaa saavilla henkilöillä, ruoansulatuskanavan kasvaimia sairastavilla potilailla, verisuonten sävyn poikkeavuuksia, verenpaineen poikkeavuuksia, sydänsairauksia, munuaissairauksia ja turvotusta sairastavilla potilailla on merkittävästi kohonnut riski. [ 7 ]
Synnyssä
Tällä hetkellä uskotaan, että patogeneesi perustuu verenpaineen rikkomiseen sekä tiettyjen elinten onteloiden paineen rikkomiseen. Patologian muodosta riippuen. Niinpä vatsaontelossa esiintyy häiriöitä vatsaontelossa. Myofaskiaalisessa muodossa nesteen paine lihaksissa kasvaa. Prosessi alkaa paineen noususta vähintään 15 yksiköllä, minkä jälkeen patologiset prosessit vain lisääntyvät ja etenevät, tila pahenee.
Yli 30 yksikön paineen nousu on erittäin vaarallista, koska voi kehittyä lisää häiriöitä, jopa monielinvaurioon asti. Korkean vatsaontelon paineen ylläpitäminen päivän ajan on vaarallista, koska se aiheuttaa elinten toiminnallisen tilan heikkenemisen sekä niiden nekroosin, systeemisen verenkierron ja elinten verenkierron häiriintymisen. Kehittyy sellainen ilmiö kuin ACS ja IAH, jotka laukaisevat useita muita patologisia muutoksia kehossa, jotka vaikuttavat koko kehoon ja kaikkiin elinjärjestelmiin. Yleensä oireet etenevät vähitellen paineen noustessa ja aineenvaihduntaprosessien heikkeneessä.
Ensinnäkin on siis paikallisen tason häiriöitä. Nämä voivat olla häiriöitä lihaskerroksessa tai vatsaontelossa. Paine nousee, paikallinen verenkierto heikkenee. Kudosnesteen ja veren sekä imusolmukkeiden välinen vaihto heikkenee. Tämä johtaa siihen, että aineenvaihduntatuotteet jäävät kudosnesteeseen ja myrkyttävät kehoa. Myös hypoksia lisääntyy ja samanaikaisesti sen kanssa hyperkapnia (jonka seurauksena hapen määrä laskee jyrkästi ja hiilidioksidin määrä nousee ensin kudosnesteessä ja sitten veressä, koko systeemisessä verenkierrossa).
On syytä huomata, että verenpaineen noustessa verenpaine nousee, kipuoireyhtymä ilmenee vähitellen. Prosessi leviää sairastuneen ontelon ulkopuolelle läheisten valtimoiden ja laskimoiden kautta, ympäröivien kudosten verenkierto häiriintyy, limakalvojen tila häiriintyy ja seinämän ja seinämän välinen hapetus heikkenee.
Se on erityisen vaarallista vatsaontelolle, koska peristaltiikka ja suoliston liikkuvuus häiriintyvät välittömästi, kehittyy stagnaatiota, happamuuden taso laskee sekä suoraan mahalaukun ontelossa että limakalvoilla. Tämä vähentää suoliston ja reseptorien reaktiivisuutta ja häiritsee ruoansulatusprosesseja. Vaikka merkittäviä patologioita ei vielä huomata eikä hyvinvointi ole heikentynyt, histologian tasolla patogeneesi on jo melko selvä.
Ensinnäkin se kiinnittää huomiota siihen, että vähentyneen happamuuden taustalla syöpäprosessien riski kasvaa toistuvasti ja vastaavasti voi kehittyä pahanlaatuisia (syöpä) kasvaimia, jotka ovat usein leikkauskelvottomia. Erityisesti mahalaukun alueella. Liikkuvuuden ja peristaltiikan asteittainen väheneminen ja tukkoisuuden kehittyminen lisäävät tukkoisuuden riskiä, mikä vain pahentaa tilannetta ja lisää vatsaontelon painetta entisestään.
Märkiviä, purulentteja ja septisiä prosesseja kehittyy, jotka voivat edetä kudosnekroosiksi ja peritoniitiksi. Peritoniitin patogeneesi liittyy tulehduksen kehittymiseen, jossa koko vatsaontelo tulehtuu. Usein sepsis johtaa verenmyrkytykseen ja ympäröivien kudosten kuolemaan. Siihen liittyy vaikea myrkytys, jossa endo- ja eksotoksiinit leviävät koko kehoon.
Myöhemmin kehittyy patologisia prosesseja, jotka vaikuttavat kaikkiin suoliston osiin, mukaan lukien ohutsuoli ja paksusuoli. Kaikki tämä lisää virtsateiden ja maksan kuormitusta, joka lakkaa selviytymästä lisääntyvästä endotoksiinien määrästä, jota tukevat tarttuvat ja märkivä-septiset patologiset prosessit. Myrkytystilanne lisää maksan ja muiden toksiinien neutralointiin osallistuvien järjestelmien kuormitusta.
On syytä huomata, että samanaikaisesti kehittyy maksasairauksia, autoimmuunisairauksia, hepatomegaliaa ja splenomegaliaa. Monilla potilailla esiintyy sekä hepatomegaliaa että splenomegaliaa. Patogeenisyyden viimeinen vaihe voi olla vaikea munuaisten ja maksan vajaatoiminta, johon liittyy sydämen minuuttitilavuuden heikkeneminen, sydämen vajaatoiminta ja monielinsairauksia. Ja tämä toimii jo negatiivisena ennustekriteerinä, joka johtaa kuolemaan, jos asianmukaisia toimenpiteitä ei tehdä. [ 8 ]
Oireet osasto-oireyhtymä
Kompartmentoireyhtymän alkuvaiheessa henkilöä vaivaa sisäpuolelta tuleva paineen tunne, joka kehittyy sisäelinten onteloihin. Useimmiten patologia kohdistuu ruoansulatuskanavaan ja lihaksiin. Vähitellen patologisen prosessin kasvaessa venytyksen tunne ja sisäpuolelta tuleva paine lisääntyvät. Monet ihmiset huomaavat tuntevansa, että he ovat "räjähtämässä" sisältäpäin tai "räjähtävät kuin ilmapallo". Tällöin kehittyy kipua, joka voi levitä koko sairastuneelle alueelle. Usein verisuonet vaurioituvat systeemisesti ja verenpaine ja laskimopaine nousevat yleisesti.
Yksi yleisimmistä osasto-oireyhtymän oireista on epänormaali sydämen rytmi. Tämä ilmenee hengenahdistuksena, johon liittyy korkea verenpaine, rytmihäiriöt, takykardia, harvemmin bradykardia. Kipua voi esiintyä myös munuaisten, maksan ja sydämen alueella. Hengitystoiminta on häiriintynyt, erityisesti uloshengitys on vaikeaa. Hengenahdistusta voi esiintyä, hengitysliikkeiden tiheys voi vähentyä. Tärkeimmät muutokset tapahtuvat hengitys- ja sydän- ja verisuonijärjestelmissä, ja rintakehän sisäinen paine nousee.
Ensimmäinen merkki patologian kehittymisestä on paineen tunne onttojen elinten seinämissä sisältäpäin. Tämä aiheuttaa epämukavuutta, joka vähitellen lisääntyy ja johon liittyy erilaisia epämiellyttäviä tuntemuksia aina kipuoireyhtymän kehittymiseen asti.
Vaiheet
Patologinen prosessi etenee useissa vaiheissa. Ensimmäisessä vaiheessa kehittyy esiasteita ja varhaisia oireita, jotka osoittavat verenpaineen nousua ja nesteen kertymistä kehon onteloihin (riippuen vaurioitumisalueesta). Samaan aikaan tuntemukset eivät ole miellyttäviä, ne ovat melko epämiellyttäviä. Niillä on taipumus voimistua ja voimistua.
Kompartmentoireyhtymän toisessa vaiheessa homeostaasi häiriintyy ja patologinen prosessi alkaa levitä. Se voi vielä olla riittämättömän voimakas ja havaittava, ja ainoa oire voi edelleen olla paine. Laboratorioarvoissa on kuitenkin jo merkkejä veren biokemiallisista häiriöistä, varhaisia merkkejä endotoksemiasta.
Silmämääräisessä tarkastuksessa havaitaan kudosten turvotusta ja huomattavaa hyperemiaa. Myös tunnustelussa havaitaan imusolmukkeiden paksuuntumista ja tulehdusta sekä kipua. Verenvirtaus lisääntyy keskimäärin 10–20 yksikköä, mikä on melko vaarallista keholle. Erityisesti se aiheuttaa kestämätöntä kuormitusta maksalle ja johtaa maksan nekroottiseen vaurioon, noin 15 % maksasoluista kuolee, mikä on melko vaarallista maksalle. Tämä näkyy selvästi biokemiallisissa analyyseissä ja diagnosoidaan ensisijaisesti AlAT:n ja alkalisen fosfataasin pitoisuuksien nousuna.
Hoitamattomana patologinen prosessi etenee kolmanteen vaiheeseen. Jos hoito aloitetaan ajoissa ja paine lasketaan henkilön fysiologisen normin mukaiseksi, tila usein normalisoituu. Mutta maksasolujen kuoleman tapauksessa niiden toipumista ei havaita. Vaurioituneet maksasolut korvautuvat sidekudoksella, mikä lisää merkittävästi maksakirroosin riskiä ja luo lisäkuormituksen munuaisille, sydämelle ja hengityselimille.
Kolmas vaihe osasto-oireyhtymässä liittyy munuaisten, maksan, sydämen ja keuhkojen toiminnallisen tilan häiriintymiseen. Näin ollen näiden elinten vajaatoiminnan kehittymisen todennäköisyys kasvaa jyrkästi. Myös sydän-, maksa- ja munuaissolut alkavat kuolla. Suuren osan solujen kuolemaan liittyy näiden elinten luonnollisen fysiologisen tilan häiriintyminen. On myös syytä huomata, että useimmissa tapauksissa kolmas vaihe päättyy monielinvaurioon.
Neljäs vaihe on vakavin ja päättyy usein kuolemaan. Tällöin maksa lakkaa selviytymästä myrkkyjen kanssa, myrkytysoireet lisääntyvät. Verenpaine nousee edelleen, tila pahenee ja myrkytysoireiden kliininen kuva kasvaa edelleen. Kudosnekroosi ilmenee. Elossa olevien kudosten kuormitus kasvaa merkittävästi, mikä lisää vajaatoiminnan riskiä. Munuaisissa tubulussuodatus häiriintyy, munuaisissa kehittyy nekroottisia prosesseja, joiden seurauksena munuaiset voivat pettää. Vähitellen patologia lisääntyy, ja tämä aiheuttaa jo monielinvaurioita, koska myös hormonaalinen säätely häiriintyy. Erityisesti reniini-aldosteronijärjestelmä häiriintyy, aldosteronijärjestelmän toiminta heikkenee. Diureesi vähenee ja joskus häviää kokonaan. Henkilö voi joutua koomaan tai kuolla.
Osasto-oireyhtymän viidettä vaihetta ei sinänsä ole olemassa, mutta jotkut lääkärit erottavat sen toisistaan. Tämä vaihe on yleensä vakava ja peruuttamaton, ja siihen liittyy vaikea myrkytys ja monielinvaurio. Henkilö voi olla tajuton, koomassa. Aivojen ja keuhkojen turvotusta kehittyy, ja kaikki päättyy kuolemaan. Jos henkilö on tässä viidennessä vaiheessa, toipumistapauksia ei ole raportoitu. Jos pois jätetään tapaukset, joissa henkilö on keinotekoisessa elvytyksessä. [ 9 ]
Lomakkeet
Osasto-oireyhtymää on useita tyyppejä. Useimmiten jako perustuu kliiniseen kuvaan ja niihin perusoireisiin, jotka muodostavat henkilön pääasialliset vaivat, patogeneesin erityispiirteistä ja sairastuneista elimistä.
Yleisin osasto-oireyhtymän tyyppi on vatsaoireyhtymä, johon liittyy vatsaontelon paineen nousu sekä systeemisen verenkierron häiriöt. On myös syytä huomata, että juuri tämä patologian muoto johtaa useimmiten kuolemaan, koska se aiheuttaa koko ruoansulatuskanavan toiminnan häiriintymisen ja edistää myös pahanlaatuisten kasvainten kehittymistä mahassa. Muodostuu ruuhkautumista, joka muodostaa infektioiden ja toksiinien lähteen, johon liittyy kehon myrkytys, lihaskerroksen surkastuminen, suoliston halvaus ja vatsakalvontulehdus.
Toinen muoto, joka on melko yleinen lääketieteellisessä käytännössä, on myofaskiaalinen muoto, johon liittyy lihasjärjestelmän häiriöitä. Paine lihaksen sisällä kasvaa, lihassyiden tila häiriintyy. Erottuva piirre on, että tähän oireyhtymään liittyy useimmiten voimakasta kipua lihasalueella, ja kipu etenee vähitellen aina koko luustolihasten vaurioitumiseen asti. Tyypillinen piirre on lihasjänteyden asteittainen väheneminen, joka voi lopulta johtaa lihasten halvaantumiseen tai raajojen täydelliseen pettämiseen.
Vaarallisin kohta on sileän lihaksen vaurio, jossa sisäelimiä, limakalvoja ja submukosaalisia kerroksia muodostavien sileiden lihasten sävy heikkenee. On myös syytä huomata, että tässä tapauksessa voi olla jopa äkillinen kuolema sydänpysähdyksestä tai hengityspysähdyksestä hengityslihasten täydellisen halvaantumisen seurauksena.
Harvinaisempi osasto-oireyhtymän tyyppi on intratorakaalinen muoto, jossa paine nousee rintalastan alueella, pleuraontelossa. Tärkein negatiivinen seuraus on kallonsisäisen paineen nousu. Tämä johtuu siitä, että paineen nousu rintaontelossa aiheuttaa painetta kylkiluiden välisille alueille, rintarangalle ja selkäytimelle. Vähitellen paine kasvaa myös kaularangassa ja kylkiluiden alaisissa rakenteissa. Näin ollen myös kallonsisäinen paine nousee.
Usein havaitaan myös käänteinen prosessi, jossa kraniocerebral traumaan liittyy kallonsisäisen paineen nousu. Prosessiin liittyy painetta varren rakenteisiin ja selkäytimen eri osiin. Myös rintaontelossa paine nousee. Aivojen ja selkäytimen turvotusta esiintyy, aivokuoren tukkeutumista ja iskeemisten aivovaurioiden riski kasvaa.
Aivojen ja vatsan sekä sisäelinten yhteisvaurioiden yhteydessä rintaontelon paine nousee. Turvotus lisääntyy ja aivoissa tapahtuu lisää toimintahäiriöitä. Paine alkaa nousta sekä aivojen että vatsakalvon alueella. Samanaikaisesti paine rintalastan alueella kasvaa. Tähän liittyy voimakkaita sydän- ja verisuonivaurioita, joissa turvotus lisääntyy edelleen. Keuhkopöhö on melko vaarallinen, koska se päättyy lähes aina kuolemaan.
Vielä paljon harvinaisempia ovat sellaiset patologiatyypit kuin sääriluun, reiden, pakaran, kyynärvarren ja kyynärpään osasto-oireyhtymä. Useimmissa tapauksissa leesioon liittyy lihasjärjestelmän vaurio. Useimmat tutkijat eivät erottele näitä tyyppejä erilliseksi luokaksi, vaan viittaavat kaikkiin näihin vaurioihin myofaskiaalioireyhtymään.
Vatsatilan osasto-oireyhtymä
Vatsan lokero-oireyhtymällä tarkoitetaan vatsaontelon vauriota, johon liittyy voimakas paineen nousu vatsakalvon alueella. Siihen liittyy epämiellyttäviä tuntemuksia, paineen tunne vatsaontelossa. Tila on melko vakava ja vaarallinen. Vaarallinen ensinnäkin komplikaatioidensa vuoksi. Maksaan, munuaisiin ja sydämeen vaikuttavia komplikaatioita kehittyy melko nopeasti. Kehittyy monielinvaurio, johon liittyy kooma ja kuolema.
Hoito on usein lääkehoitoa, perinteistä, mutta myös radikaaleihin menetelmiin turvaudutaan. Nämä ovat kuitenkin äärimmäisiä toimenpiteitä, joita käytetään, jos muut menetelmät eivät ole tehonneet. Hoidon päätavoitteena on vähentää vatsaontelon painetta, vähentää turvotusta ja lievittää kipua. [ 10 ]
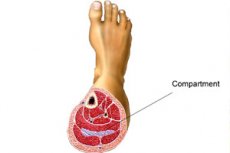
Sääriluun lokero-oireyhtymä
Usein säären osasto-oireyhtymällä tarkoitetaan tämän oireyhtymän myofaskiaalista muotoa, johon liittyy lisääntynyt paine nilkkaa muodostavissa lihaksissa. Nilkkanivel myös kärsii merkittävästä muodonmuutoksesta. Hoidon tavoitteena on vähentää painetta, poistaa kipua ja turvotusta sekä ehkäistä halvaantumista ja lihasten atonian. [ 11 ]
Pakaraosasto-oireyhtymä
Se on pakaralihasten vamma, jossa lihaskuidun faskiaalinen paine kasvaa. Tämä on useiden tekijöiden yhdistelmä, johon liittyy joukko muutoksia, patologisia ilmiöitä, jotka tapahtuvat rajoitetussa lihastilassa. Yleensä se alkaa yksittäisen lihaksen paikallisella vauriolla ja paineen nousulla siinä, johon liittyy iskemiaa ja verenpainetautia, ja vähitellen halvaantuminen ja pareesi.
Tämä tila on melko vaarallinen, koska siinä ilmenee lihasperfuusiota ja voimakasta turvotusta. Kohonnut verenpaine. Osa lihaksista liikakasvua, osa päinvastoin menettää kiihtyvällä vauhdilla sävyään. Useimmiten pakaralihaksen osasto-oireyhtymä kehittyy sekä itse lihaksen että sen faskiaalisen kerroksen traumaattisen vaurion yhteydessä.
Yleisiä oireita ovat traumaperäisen turvotuksen kehittyminen, vaikea verenpainetauti, hematooma, turvotus ja asentopuristus. Usein etenevä ja nopeasti kasvava kasvain painaa lihasta, mikä johtaa verenpaineen nousuun lihaksessa. Toisin sanoen taustalla oleva patogeneesi on lihaksen asteittainen asentopuristus, mutta samalla sen tilavuus pysyy samana. Lihas kestää tätä etenevää supistumista vain tiettyyn rajaan asti. Samaan aikaan verenpaineen nousu jatkuu, kunnes lihas repeää tai tapahtuu nekroottinen nekroosi.
Tärkeimmät oireet ovat kipu, johon liittyy paineen tunne, puristus ja jatkuva, voimistuva pulssi. Kipu voimistuu illalla ja vähenee hieman aamulla. Myös vaurioitunut nivel vaurioituu merkittävästi, siitä tulee vähemmän liikkuva, sen ravitsemus häiriintyy ja nivelnesteen voiteluaineen määrä, joka vastaa nivelen turvallisuudesta ja eheydestä, vähenee. Tyypillistä on myös, että kipu vähenee merkittävästi vaurioituneen alueen aktiivisten liikkeiden myötä ja voimistuu merkittävästi passiivisten liikkeiden myötä, erityisesti lihaksen venytyksen ja puristuksen yhteydessä. Myös, jos polven asento suhteessa pakaraan muuttuu, kipu voimistuu. Melko epämiellyttävä ilmiö, jota potilaat kutsuvat voimistuvaksi jännitykseksi, turvotukseksi, koukistukseksi, parestesiaksi ja hyperestesiaksi, on yleinen. Myös iholla esiintyy lisääntynyttä herkkyyttä. [ 12 ]
Kyynärvarren lokero-oireyhtymä
Usein erilaisten onnettomuuksien ja katastrofien jälkeen kyynärvarteen kehittyy lokero-oireyhtymä. Tämä on tila, jossa lihas puristuu tai vaurioituu mekaanisesti, ja siihen liittyy lisääntynyt paine lihaskalvossa. Tämän tilan erityispiirre on kohtalainen kipu sekä patologisen prosessin nopea eteneminen, joka vaikuttaa nopeasti muihin kehon osiin. Esimerkiksi patologisessa prosessissa on usein mukana sekä olkapää että koko yläraajojen vyö. Kyynärvarren patologian komplikaatio on siis olkapään, solisluun ja joskus rintakehän alueen lokero-oireyhtymä. [ 13 ]
Osasto-oireyhtymä peritoniitissa
Osasto-oireyhtymään liittyy usein peritoniitti, aivan kuten peritoniitti usein kehittää tämän oireyhtymän. Niinpä vatsaontelon paineen lisääntyessä kehittyy usein staasi, peristaltiikka ja liikkuvuus häiriintyvät, mikä johtaa sävyn laskuun ja lisää komplikaatioiden, kuten tulehdusprosessien ja infektioprosessien, riskiä. Vatsakalvon vakavan vaurion viimeisessä vaiheessa voi kehittyä peritoniitti.
On myös yleistä nähdä tapauksia, joissa kehittyy peritoniitti (esim. vaikea tulehdus, ulosteen staasi, suolen halvaus, tukos). Tässä tapauksessa peritoniitti johtaa vatsaontelon paineen äkilliseen nousuun, mikä johtaa osasto-oireyhtymään. Tyypillinen piirre on, että tämä prosessi kehittyy nopeasti. Ensimmäisessä tapauksessa se on asteittainen, asteittainen prosessi, johon liittyy asteittainen paineen nousu. Toisessa tapauksessa kehittyy nopea, äkillinen prosessi, johon liittyy jyrkkä paineen nousu vatsakalvossa. [ 14 ]
Komplikaatiot ja seuraukset
Komplikaatiot ja erilaiset negatiiviset seuraukset kehittyvät melko nopeasti. Ne ovat vakavia ja johtavat usein kuolemaan. Esimerkiksi vatsakompartmentoireyhtymässä peristaltiikan ja motiliteetin heikkeneminen sekä happamuuden väheneminen kehittyvät melko nopeasti. Ruoansulatuskanavan täydellinen toiminta häiriintyy: kehittyy ruuhkautumista, paksusuolen ja ohutsuolen atoniaa, tulehduksellisia ja infektioprosesseja, vatsakalvontulehdus. Happamuuden vähenemisen taustalla kehittyy usein pahanlaatuisia kasvaimia. Vaarallisimpia ovat mahalaukussa sijaitsevat kasvaimet, koska useimmat niistä ovat leikkauskelvottomia.
Myofaskiaalisten lokero-oireyhtymien komplikaatioita pidetään myös vaarallisina. Usein tällaiset komplikaatiot ovat seurausta lihasjänteyshäiriöistä ja lisääntyneestä paineesta faskiassa. Melko vaarallinen on siis tila, jossa hengityslihasten sävy heikkenee. Lopulta tämä voi johtaa hengityskeskuksen halvaantumiseen, hengitysprosessien puuttumiseen tai hengityspysähdykseen. Myös sydämen toiminnan patologioita kehittyy melko usein, munuaisten, maksan ja pernan normaali toiminta häiriintyy. Kehon hormonaalinen säätely, immuunijärjestelmä häiriintyvät ja aineenvaihdunnan teho vähenee.
Osasto-oireyhtymään liittyy usein keuhko- ja aivoödeema. Vaarallisimpina seurauksina voidaan pitää sydämen, hengityselinten, munuaisten ja maksan vajaatoimintaa, joka lopulta kehittyy monielinvaurioksi ja johtaa koomaan, sekavuuteen ja kuolemaan.
Osasto-oireyhtymä on erityinen patologinen tila, jossa elinten onteloissa on lisääntynyt paine. Tässä tapauksessa elinten seinämät venyvät, reseptorit ärtyvät ja kehittyy useita muita patologioita. Tärkein oire on jatkuva paineen tunne, joka välttämättä lisääntyy. Patologian edetessä kehittyy kipua. Oireyhtymän muodosta riippuen patologinen prosessi voi vaikuttaa lihaksiin tai vatsaonteloon. Yleisin syy on trauma tai mekaaninen vaurio, joka puristaa vaurioitunutta aluetta. Mutta voi olla myös muita syitä.
Patogeeni perustuu sisäisten nesteiden lisääntyneeseen paineeseen onttojen elinten seinämillä. Esimerkiksi vatsaontelon, rintakehän ja keuhkopussin paineen nousu. Tila vaatii välitöntä diagnoosia ja hoitoa, koska se on vaarallinen komplikaatioidensa vuoksi. Yksi tärkeimmistä komplikaatioista on suoliston halvaus (vatsan muodossa) ja lihashalvaus (myofaskiaalimuodossa). Myös vatsakalvontulehdus, myrkytys, aivohalvaukset, kudosnekroosi, jotka johtavat monielinvaurioon, koomaan, aivo- ja keuhkoödeemaan sekä kuolemaan, ovat yleisiä. [ 15 ]
Diagnostiikka osasto-oireyhtymä
Osasto-oireyhtymän diagnosoimiseksi sinun tulee kääntyä yleislääkärin puoleen, joka puolestaan ohjaa sinut oikealle erikoislääkärille. Akuutin taudinkulun tapauksessa on kutsuttava ambulanssi. Mitä nopeammin diagnoosi tehdään ja ensiapua annetaan, sitä turvallisempi on tila ja sitä pienempi on kuolemaan johtavien seurausten riski. Trauman sattuessa diagnoosin tekee traumatologi.
Kompartmentoireyhtymän diagnosointimenetelmät määräytyvät ensisijaisesti patologian muodon mukaan. Myofaskiaalisessa muodossa diagnoosia varten suoritetaan tavanomainen fyysinen tutkimus, jossa käytetään tavanomaisia tutkimusmenetelmiä, kuten auskultaatiota, palpaatiota ja perkussiota. Näin voidaan tunnistaa turvotus, hematooma, hyperemia, mahdollinen repeämä ja kudosten paksuuntuminen. On tärkeää seurata turvotuksen kehittymisnopeutta ja oireiden lisääntymistä. Traumaattisessa lokerooireyhtymässä voimakkain turvotus havaitaan 5–12 tuntia vamman jälkeen. Myös lokerooireyhtymän vaihetta arvioidaan sen perusteella, kuinka kauan sitten kiristysside asetettiin (jos saatavilla).
Analyysit
Tavalliset kliiniset testit eivät ole informatiivisia ja niitä käytetään harvoin. Kuitenkin jopa virtsan, veren ja ulosteen kliiniset testit voivat kertoa kokeneelle diagnostiikolle paljon. Ne voivat esimerkiksi osoittaa kehossa havaittujen patologisten prosessien likimääräisen suunnan. Ja niiden perusteella on jo mahdollista arvioida tulevia muutoksia, ennustaa taudin lopputulosta, arvioida hoidon tehokkuutta ja määrittää jatkotutkimusten suunnitelma.
Instrumentaalinen diagnostiikka
Nykyään on olemassa erityisiä menetelmiä vatsaontelon alaisen paineen mittaamiseen, joiden avulla voit määrittää tarkasti paineen tason. Tähän tarkoitukseen käytetään Riva-Rocci-laitetta, joka on erityinen elohopeamanometri injektioneulalla. Nykyaikaisessa lääketieteessä on lukuisia innovatiivisia menetelmiä, jotka mahdollistavat vatsaontelon alaisen ja vatsaontelon paineen pitkäaikaisen seurannan. Epäilemättä instrumentaaliset diagnostiset menetelmät ovat edelleen luotettavimpia.
Kertaluonteinen ja satunnainen verenpaineen nousu tai verenpaineen lievä nousu ei vielä ole peruste osasto-oireyhtymän diagnoosille. Diagnoosi voidaan tehdä, jos verenpaine nousee 40 yksikköä. Tässä tapauksessa on välittömästi mentävä ensiapuun, sillä jos paine jatkuu 5–6 tuntia, lihakset vaurioituvat iskeemisesti ja seurauksena on kudosnekroosi.
Vatsanpaineen mittaamiseen on myös avoimia menetelmiä. Näitä on saatavilla, jos on avoin ontelo. Esimerkiksi vakavan vamman sattuessa. Tai tällainen toimenpide tehdään laparoskopian ja muiden invasiivisten toimenpiteiden aikana. Myös suorien mittausmenetelmien käyttö on mahdollista dreenien läsnä ollessa peritoneaalidialyysin aikana. Nämä menetelmät ovat epäilemättä tarkimpia. Mutta ne ovat myös vaarallisia. Siksi niitä käytetään hyvin harvoin ja vain jos niiden käyttö on perusteltua ja asianmukaista. On syytä huomata, että toimenpide vaatii suurta tarkkuutta ja suorittavan asiantuntijan taitoa. On aina otettava huomioon komplikaatioiden suuri riski. Siksi, jos tällainen mahdollisuus on, suoritetaan epäsuora diagnostiikka.
Vatsaontelo-osasto-oireyhtymässä diagnoosi perustuu virtsarakon paineen mittaamiseen. Tämä johtuu siitä, että paine leviää muuttumattomana kaikkiin vatsaontelon pisteisiin (Pascalin lain mukaan). Siksi se on sama virtsarakossa ja kaikissa vatsaontelon ja retroperitoneumin pisteissä sekä alaonttolaskimossa. Päivittäistä virtsarakon paineen seurantaa pidetään tehokkaimpana ja tarkimpana tutkimusmenetelmänä. Lisäksi se on turvallinen ja vaaraton, eikä sillä ole terveydelle haitallisia seurauksia.
Tällaiseen seurantaan käytetään virtsamittaria, joka on suljettu järjestelmä, jossa on mittauslaite ja sisäänrakennettu hydrofobinen suodatin. Tällä menetelmällä on kuitenkin omat vasta-aiheensa. Sitä ei esimerkiksi voida käyttää, jos virtsarakko on vaurioitunut, puristaa sitä hematooman tai kasvaimen vuoksi. Tässä tapauksessa paineen mittaamiseen käytetään mahaletkua, jolla mitataan mahalaukun sisäinen paine. Äärimmäisissä tapauksissa, kun muita menetelmiä ei voida käyttää, vatsaontelon sisäinen paine mitataan katetroimalla alaonttolaskimo. Katetri asetetaan reisilaskimon kautta.
Differentiaalinen diagnoosi
Erotusdiagnoosi perustuu tarpeeseen erottaa osasto-oireyhtymän merkit muiden samankaltaisten patologisten tilojen oireista. Kipu voi olla tärkeä diagnostinen kriteeri. Sen luonnetta arvioidaan myös monien patologian kulun piirteiden perusteella. Osasto-oireyhtymän kehittymiseen viittaa sykkivä kipu, joka jäljitetään melko syvälle lihaksen tai elimen sisäkerroksiin. Normaalissa vammassa kipu on yleensä pinnallista eikä sykettä tunneta. Myös paineen nousuun viittaa kipu passiivisen venytyksen ja puristuksen yhteydessä. Aktiivisilla liikkeillä kipu vähenee merkittävästi ja tila helpottuu. Liikkumattomuuden myötä kipu päinvastoin vähenee.
Zudekin oireyhtymä
Se on patologinen tila, joka syntyy puristuksen tai trauman seurauksena. Se on usein seurausta virheellisestä ensiavusta tai pätevän hoidon puutteesta raajan murtumissa. Tässä oireyhtymässä kehittyy neurodystrofia, jota seuraa lihaskerroksen heikkeneminen ja edelleen kuolema.
Useimmiten Zudekin oireyhtymää havaitaan murtumien jälkeen (kipsin poistamisen jälkeen). Luu ei välttämättä luudu kunnolla, mikä painaa ympäröiviä kudoksia. Tärkeimmät oireet ovat turvotuksen, arkuuden, ihon marmoroitumisen ja kylmyyden kehittyminen vaurioituneella alueella. Joskus vaurioituneella alueella päinvastoin kehittyy kohonnut paikallinen lämpötila. Usein vaurioituneella alueella esiintyy pistelyä, polttelua ja kutinaa.
Tulevaisuudessa kehittyy lihaskuitujen nekroosia ja lihaskudokset kuolevat. Tila voi päättyä halvaantumiseen. Se kehittyy myös osteoporoosin, dystrofisten ja nekroottisten prosessien taustalla. Ensinnäkin patogeneesi perustuu neurogeeniseen häiriöön, jossa hermojen johtumisen häiriintyminen, herkkyyden, reaktiivisuuden ja vasteen väheneminen ärsykkeelle on heikentynyt.
Diagnostisiin menetelmiin kuuluvat ultraääni, röntgenkuvaus ja ruumiinlämmön mittaus lämpökameralla. Hoidon tavoitteena on lievittää kipua, poistaa turvotusta ja estää kudoskuolemaa. Jos Zudekin oireyhtymän merkkejä ilmenee, on hakeuduttava lääkäriin mahdollisimman pian ja aloitettava tarvittava hoito. Muuten kolmas vaihe on käytännössä hoitamaton ja päättyy kuolemaan.
Crash-oireyhtymä
Se on patologia, joka syntyy seurauksena yksittäisestä voimakkaasta lihasvauriosta erilaisten traumaattisten tekijöiden vuoksi. Tässä tapauksessa lihaskudos tuhoutuu jyrkästi, ja lihaskudoksen hajoamistuotteita (myoglobiinia, solujen metaboliitteja) vapautuu vereen. Kaikki tämä liittyy vakavaan myrkytysoireyhtymään. Ilmiötä kutsutaan rabdomyolyysiksi. Tässä tapauksessa tapahtuu myrkytys lihaskudoksen hajoamistuotteilla. Munuaisten toiminta pettää vähitellen ja kehittyy munuaisten vajaatoiminta, koska munuaisten ja koko virtsateiden kuormitus kasvaa merkittävästi. Myrkytysoireet lisääntyvät, monielinvaurio ja kuolema tapahtuvat.
Yleisin Crash-oireyhtymän aiheuttaja on yksittäinen voimakas ja vahingollinen vaikutus. Noin 50 % kaikista tapauksista esiintyy alueilla, joilla on ollut vihollisuuksia, paikallisia konflikteja, pommituksia, terrori-iskuja ja räjähdyksiä. Sitä havaitaan usein myös hätätilanteissa ja katastrofien (maanjäristykset, tsunamit, tulvat, joukkopalot, romahdukset, tuhoutuneiden rakennusten alla) alueilla. Patogeeni voi perustua paitsi lihaskudoksen eheyden rikkoutumiseen, myös verisuonten tukkeutumiseen, niiden tukkeutumiseen, puristumiseen tai tromboosiin, mikä johtaa verenkierron heikkenemiseen ja lihaskudoksen tarpeettoman ravinnon saamiseen. Kehittyy myrkytys, dystrofia, hypoksia ja hyperkapnia. Kudostuhon jälkeen rakenteellisia elementtejä vapautuu vereen, leviää koko kehoon ja koko organismin rakenteellinen ja toiminnallinen tila häiriintyy.
Pitkittynyt puristusoireyhtymä
Lihaksen pitkittyneen puristuksen seurauksena voi kehittyä oireyhtymä, jota kutsutaan pitkittyneeksi puristusoireyhtymäksi. Kuten nimestä itsestään käy ilmi, patogeneesi perustuu lihaskudoksen trofian häiriintymiseen, joka kehittyy, kun lihaskuidut altistuvat pitkään puristukselle. Myös verenkierto ja lihaksen hermotus häiriintyvät. Sivutuotteiden metaboliittien poistuminen kehosta häiriintyy, ja hapen ja ravinteiden pääsy lihaskudokseen estyy.
Tämän seurauksena lihaskudoksen hiilidioksidipitoisuus kasvaa, aineenvaihduntatuotteet kertyvät, lihaksen ravinnonsaanti ja verenkierto häiriintyvät. Myös verisuonet altistavat tukkeutumiselle ja dystrofisille muutoksille. Näin ollen lihaskudoksessa tapahtuu ensin toiminnallisia ja sitten rakenteellisia muutoksia, aina rakenneosien hajoamiseen ja kudosnekroosiin asti. Lihaskudoksen jäänteet erittyvät verenkiertoon ja kulkeutuvat koko kehoon, mikä johtaa myrkyllisten aineiden aiheuttamiin sisäelinten lisävaurioihin.
Oireita ovat puutuminen, vaurioituneen alueen punoitus, kipu ja sykkivä tunne. Aluksi esiintyy paikallista lämpötilan nousua, turvotusta ja hyperemiaa. Sitten iho alkaa muuttua siniseksi ja kutina kehittyy. Iho kylmenee, mikä viittaa vakavaan aineenvaihdunnan häiriintymiseen ja lihaksen verenkierron vähenemiseen. Herkkyys ja trofiset prosessit häiriintyvät, myrkytysoireet lisääntyvät. Samalla kehittyy myös sisäelinten patologia.
On syytä huomata, että pitkittynyt puristusoireyhtymä voi johtaa halvaantumiseen, vammaisuuteen ja vaatii siksi kiireellistä lääkärinhoitoa. On tarpeen poistaa turvotus mahdollisimman pian, normalisoida ravitsemus ja verenkierto kudoksissa ja sitten poistaa myrkytysoireet.
Hoito osasto-oireyhtymä
Kompartmentoireyhtymän etiologinen hoito on tehokkainta. Tämä tarkoittaa, että ensinnäkin on poistettava puristusta aiheuttava syy, joka lisää onteloiden painetta. On tarpeen palauttaa häiriintynyt verenkierto mahdollisimman nopeasti ja normalisoida lihaskudoksen johtavuus. Tätä varten hiero vaurioitunutta aluetta nopeilla kevyillä liikkeillä. Tee nämä ensin kevyillä pinnallisilla vedoilla, ravistellen. Syvät liikkeet voivat olla vaarallisia, koska ne johtavat vaurioituneiden verisuonten eheyden rikkoutumiseen. Poista kaikki siteet, avaa kipsi tarvittaessa, poista tai löysää luuston vetolaitteita. Raaja asetetaan sydämen tasolle. Aineenvaihdunnan ja verenkierron normalisoimiseksi.
Verenkierron palautumisen jälkeen käytetään hoitoja, jotka ylläpitävät vaurioituneiden kudosten optimaalista ravitsemustasoa. On tärkeää varmistaa normaali verenkierto, mikä mahdollistaa sivutuotteiden ja metaboliittien nopean poistumisen elimistöstä sekä optimaalisen happitason ja normaalin trofian ylläpitämisen. Tätä varten käytetään antikoagulantteja ja kouristuksia estäviä lääkkeitä, jotka edistävät hyperkoagulaation ja verisuonten kouristusten poistamista. Lisäksi määrätään lääkkeitä, jotka parantavat veren reologisia ominaisuuksia. Useimmiten määrätään reosorbilaktia ja pentoksifylliiniä. Vaikeassa kivussa käytetään puudutusaineita. Ensin määrätään narkoottisia kipulääkkeitä. Yleensä näiden lääkkeiden tarve säilyy ensimmäiset 3 päivää vamman jälkeen. Vähitellen, kun paine laskee, kipu laantuu. Voit siirtyä ei-narkoottisiin kipulääkkeisiin.
Turvotuksen lievittämiseen tarkoitettujen lääkkeiden käyttö on pakollista, koska turvotus pahentaa tilannetta häiritsemällä verenkiertoa. Natriumbikarbonaatin ja muiden keinojen avulla suoritetaan asidoosin poistamiseen tähtäävää hoitoa.
Lähes aina hoito aloitetaan konservatiivisin keinoin. Ja vain jos se on tehotonta, turvaudu radikaaleihin menetelmiin.
Lisäksi käytetään lääkkeitä, fysioterapeuttisia menetelmiä, kansanlääkkeitä, homeopatiaa ja fytoterapiaa. Harvinaisissa tapauksissa käytetään myös vitamiinihoitoa ja hormonihoitoa.
Antibioottihoitoa ja antiviraalista hoitoa voidaan tarvita. On myös tärkeää ylläpitää asianmukaista ruokavaliota, riittävää liikuntaa ja noudattaa päivittäistä hoito-ohjelmaa.
Lääkkeet
Lääkkeitä käytettäessä on noudatettava tarkasti varotoimia. Tämä pätee erityisesti, jos potilaalle kehittyy korkea verenpaine. Perusvarotoimenpiteenä on otettava huomioon tarve kääntyä aina lääkärin puoleen ja noudattaa hänen suosituksiaan. Ennen hoidon aloittamista on myös tärkeää poistaa osasto-oireyhtymän aiheuttanut syy. Tämä on perussääntö, koska ilman sitä mikään lääke ei ole tehokas ja on olemassa komplikaatioiden ja sivuvaikutusten riski. Tärkeimmät sivuvaikutukset ovat tilan paheneminen, kivun lisääntyminen, sen leviäminen muille alueille, turvotuksen kehittyminen, tuntoherkkyyden heikkeneminen ja asidoosi. Vakavin sivuvaikutus on troofinen häiriö, kudosnekroosi ja toksikoosi.
Paikalliset kivun ja tulehduksen lievitykseen tarkoitetut hoitokeinot toimivat varsin hyvin. Esimerkiksi kondroitiinivvoidetta käytetään voimakkaan kivun yhteydessä, jolloin on olemassa tartuntatautien ja tulehdusprosessien kehittymisen riski. Käyttökertoja on enintään 5–6 kertaa päivässä, ja kaikki riippuu osasto-oireyhtymän voimakkuudesta ja sen etenemisasteesta. On huomattava, että hoitojakso on keskimäärin 10–15 päivää. Sitä käytetään patologisen prosessin kaikissa vaiheissa, mutta suurin vaikutus saavutetaan varhaisvaiheiden hoidossa, kun verenkiertoa ja trofiaa ei ole vielä voimakkaasti häiritty.
Kivun lievitykseen määrätään erilaisia kipulääkkeitä. Analginia pidetään tehokkaimpana ja turvallisimpana. Sitä määrätään yksi tabletti 2-3 kertaa päivässä. Hoidon kesto on 3-7 päivää riippuen patologian vakavuudesta, kivun asteesta ja turvotusoireyhtymästä. Varovaisuutta on noudatettava potilailla, joilla on taipumusta verenvuotoon, koska analgin ohentaa voimakkaasti verta. Sitä ei yhdistetä antikoagulanttien kanssa.
Spasmalgonia käytetään kouristusten, lihasjännitysten ja kivun lievittämiseen. Ota 1-2 tablettia (50-100 mg) 3-4 kertaa päivässä. Hoidon kesto vaihtelee 7 päivästä kuukauteen.
Jos paikallinen turvotus, kudosten hyperemia tai paikallinen verenkierto on voimakasta, määrätään menovatsiinia. Sitä on saatavilla geelinä, suihkeena tai voiteena. Lääkemuodon valitsee lääkäri. Sillä on kipua lievittävä ja tulehdusta estävä vaikutus. Monet asiantuntijat valitsevat suihkeen, koska suihke suihkutetaan kehon pinnalle kohtaan, jossa osasto-oireyhtymä on voimakkaimmillaan. Levittämisen jälkeen odotetaan, kunnes suihke imeytyy, minkä jälkeen voidaan kohdistaa kuivaa lämpöä pintaan. Tämä on kätevin lääke, jota voidaan käyttää erilaisissa tilanteissa. Sitä käytetään lisääntyvän kivun yhteydessä sekä tarvittaessa vakavissa kohtauksissa. Lisäksi suihke ei vaadi hieromista eikä kehon erityistä valmistelua. Hoidon kesto voi vaihdella 5–60 päivästä.
Vitamiinit
Auttaa lievittämään myrkytysoireita, lievittämään kipua, saamaan lihakset optimaaliseen sävyyn. Osasto-oireyhtymän poistamiseksi tarvitaan vähintään 60 mg päivässä erilaisia B-vitamiineja, C - 1000 mg, A - 420 mg, E - 45 mg.
C-vitamiini on erityisen tärkeä, koska se lievittää kipua, kouristuksia, päihtymystä, rabdomyolyysin vaikutuksia ja vakavaa päihtymystä. Se on erityisen tarpeellinen toipumisvaiheessa tai patologian kehitysvaiheissa.
Fysioterapiahoito
Käytetään erilaisia fysioterapeuttisia hoitomenetelmiä. Niiden avulla voidaan parantaa trofiaa, normalisoida aineenvaihduntaprosesseja, palauttaa herkkyys ja normalisoida verenkiertoa. Ne ovat erityisen tehokkaita sekä monimutkaisessa hoidossa että toipumisvaiheessa. Fysioterapeuttisen hoidon päämenetelmiä ovat ultraäänihoito, mikrovirrat, eripituiset aallot ja elektroforeesi.
Nämä toimenpiteet toimivat hyvin, jos niitä vuorotellaan hieronnan ja manuaalisen terapian kanssa. Näiden toimenpiteiden päätarkoituksena on lievittää kipua, varmistaa jännittyneiden kehon alueiden täydellinen rentoutuminen, kiinteyttää atonisia, rentoutuneita alueita sekä lisätä lihasten kykyä reagoida ärsykkeisiin ja tuntoaistimuksiin. On tärkeää palauttaa proprioreseptorien herkkyys.
Elektroforeesissa käytetään lääkeaineita, jotka ruiskutetaan suoraan vaurioituneeseen kudokseen. Lääkkeiden tunkeutumissyvyyttä säädellään mikrovirralla. Kryotoimenpiteet ja lämpötoimenpiteet ovat aiheellisia. Joskus käytetään sähkötoimenpiteitä. Elektromyostimulaatio on tärkeää, sillä mikrovirrat lisäävät luusto- ja sileiden lihasten sähköistä aktiivisuutta ja normalisoivat lihaskuitujen sähköpotentiaalia ja reaktiivisuutta.
Akupunktiolla, joka tunnetaan myös nimellä akupunktio, on samanlaisia ominaisuuksia. Se parantaa merkittävästi mikroverenkiertoa ja normalisoi kudosten aineenvaihduntaprosesseja. Mikään toimenpide ei ole tehokas ilman terapeuttista liikuntaa, aktiivista ja passiivista voimistelua. Näiden menetelmien avulla saavutetaan haluttu lihasten tila, tarjotaan liikkuvuutta, ravintoa, normalisoidaan ympäröivien kudosten aineenvaihduntaprosesseja, verenkiertoa ja hermotusta.
Lääkärin määräyksestä riippuen voidaan käyttää myös muita fysioterapiahoitoja.
Kansanhoito
- Resepti nro 1.
Kotitekoista voidetta käytetään voiteluun ja hierontaan alueella, jolla kipu, turvotus tai vähentynyt tunto on voimakkainta. Usein tätä voidetta käytetään hieronnan aikana hierontaöljyn sijaan. Päävaikutus saavutetaan lämmittävän ja stimuloivan vaikutuksen ansiosta.
Voiteen valmistamiseksi sinun on valmisteltava pohja etukäteen. Se voi olla tavallinen beluga, jota myydään apteekissa. Sitä rikastetaan lisäämällä apuaineita: hieman rosmariinia ja eukalyptusta. Sekoita, kunnes voide on homogeeninen ja tasainen. Sitten käytämme sitä ulkoiseen käyttöön.
- Resepti nro 2.
Levitä balsamia: kaada litran alkoholipulloon hitaasti jauhettua kasvimateriaalia: partakasvia, punajuuria, mäkikuismaa, tammenkuorta, vuorilintuyrttiä, laventelin kukkia. Kaikki tämä kaadetaan alkoholiin, vaaditaan vähintään 3-4 päivää. Käytä enintään 50 grammaa päivässä.
- Resepti nro 3.
Vaurioituneille alueille käytetään usein kompressioita ja voiteita. Tässä tapauksessa käytetään seuraavaa koostumusta: 5-10 grammaa tattarinsiemeniä, tattarinlehteä, nokkosta, neulatyynyä ja nokkosta kaadetaan litraan kiehuvaa vettä ja peitetään kannella.
Yrttihoito
Yrttihoito on aina poistanut osasto-oireyhtymän tehokkaasti. Joten lievittämään voimakasta kipua ja tulehdusta salvia auttaa. Keittäminen on optimaalinen tapa käyttää sitä. Arvioitu suhde on 1:100 kiehuvaan veteen, jossa 1 osa - kasvi, 100 osaa - vettä.
Turvotusta voi poistaa kamomillakeitteellä. Kukkia käytetään lääkkeiden raaka-aineena. Valmista keitto samassa pitoisuudessa kuin salviaa. Ota 2-3 ruokalusikallista kukkia lasilliseen kiehuvaa vettä. Voit juoda puhtaassa muodossa, voit lisätä hunajaa (maun mukaan). Päivässä sinun on juotava koko määrä.
Laventeli - rauhoittava vaikutus, lievittää ärsytystä ja kipua. Ruokalusikallinen kukkia kaadetaan lasilliseen kiehuvaa vettä. Käytetään hauduketta, jonka valmistukseen laventelin kukkiin, lehtiin ja juuriin kaadetaan alkoholia, annetaan hautua 24 tuntia ja juodaan ruokalusikallinen kolme kertaa päivässä. Keitettä juodaan lasillinen päivässä. Keitettä voidaan käyttää myös voiteiden valmistukseen, erityisesti kipuun ja turvotukseen.
Kirurginen hoito
Kirurgisia hoitomenetelmiä käytetään vain, jos perinteiset menetelmät eivät ole tehokkaita. Kirurgisen hoidon pääasiallinen menetelmä on faskiotomia. Leikkauksen tarkoituksena on alentaa ontelon sisäistä painetta.
Fasciotomia osasto-oireyhtymän hoidossa
Kun faskiotomiasta on kyse lokero-oireyhtymän kirurgisena hoitomenetelmänä, ensimmäinen tarkasteltava asia on normaali anatomia. Esimerkiksi normaalisti lihas on jaettu faskialla erillisiin segmentteihin. Lokero-oireyhtymässä lihaksessa on lisääntynyt paine. Faskiotomialla pyritään dissektoimaan faskiot. Näin pinta-ala kasvaa ja vastaavasti paine laskee. Leikkaus suoritetaan yleisanestesiassa.
Ennaltaehkäisy
Ennaltaehkäisyn perustana on lisääntyneen paineen ehkäisy onteloissa, elimissä ja lihaksissa. Tätä varten on vältettävä traumoja, luuvaurioita, lihasrakenteita, tulehdusprosesseja, hypotermiaa ja vetoa. Tärkeä ennaltaehkäisykeino on säännöllinen liikunta, liikkuva elämäntapa, hygieniasääntöjen, työn ja levon noudattaminen. On tarpeen käydä säännöllisissä lääkärintarkastuksissa. Jos oireita havaitaan varhaisissa vaiheissa, on tarpeen ryhtyä hoitotoimenpiteisiin mahdollisimman pian. On myös tärkeää syödä oikein ja sisällyttää ruokavalioon tarvittava määrä vitamiineja ja kivennäisaineita.
Ennuste
Jos osasto-oireyhtymän syy tunnistetaan ajoissa ja tarvittava hoito aloitetaan, ennuste on suotuisa. Samalla on noudatettava lääkärin antamia tarvittavia suosituksia. Jos diagnoosi ja hoito viivästyvät, ennuste voi olla arvaamaton. Hoidon puuttuessa osasto-oireyhtymä johtaa usein vammautumiseen ja jopa kuolemaan.

