Lääketieteen asiantuntija
Uudet julkaisut
Follikulaarinen lymfooma
Viimeksi tarkistettu: 05.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
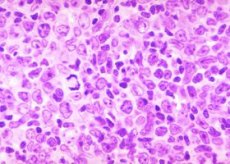
Diagnoosi on follikulaarinen lymfooma. Tällainen ensi silmäyksellä käsittämätön ja pelottava sairaus kuuluu pahanlaatuisiin kasvaimiin liittyvien lievimpien ja suhteellisen turvallisten patologioiden luokkaan. Samalla on ilahduttavaa, että kyseinen patologia reagoi hyvin monimutkaiseen lääkehoitoon ja on siksi hoidettavissa.
Syyt follikulaarinen lymfooma
On syytä heti mainita, ettei ole syytä liialliseen iloon. Nykyaikainen lääketiede ei ole vielä onnistunut saavuttamaan täydellistä remissiota. Sitä ei voida odottaa, vaikka kirurginen hoito olisi mennyt hyvin ja kasvain on poistettu kokonaan. Jopa tällaisella hoitotuloksella tauti palaa yleensä kolmen vuoden kuluttua, parhaassa tapauksessa viiden vuoden kuluttua.
Kyseinen sairaus sai tämän terminologian, koska useimmissa tapauksissa pahanlaatuinen kasvain alkoi muodostua ja kehittyä epidermiksen peitesoluissa, muuttaen patologisesti karvatupet tai, kuten niitä kutsutaan, follikkeleiksi.
Tähän mennessä yksikään onkologi ei ryhdy nimeämään kaikkia follikulaarisen lymfooman syitä, koska sen luonnetta ei ole vielä täysin tutkittu. Voimme vain sanoa, että yksi solun patologista rappeutumista aiheuttavista lähteistä on geenimutaatiot. Mutta mikä toimi katalysaattorina näille metamorfoosille - tämä kysymys on edelleen avoin.
Lääkärit ovat kuitenkin onnistuneet selvittämään useita syitä:
- Elinsiirtoon liittyvä kirurginen toimenpide.
- Endoproteesit ovat leikkaus, jossa nivel korvataan implanteilla.
- Tiettyjen farmakologisten aineiden, kuten immunosuppressanttien, pitkäaikainen käyttö.
- Synnynnäinen kromosomipoikkeavuus, mutta se yksinään ei riitä laukaisemaan follikulaarisen lymfooman kehittymistä. Tätä varten patologian mukana on oltava myös muita tekijöitä. Esimerkiksi kyseessä voi olla trisomia ja/tai monosomia, jotka myös liittyvät geneettisiin poikkeavuuksiin.
- Erilaisia autoimmuunisairauksia.
- Melko läheinen kosketus torjunta-aineiden kanssa työskennellessä, mikä on nykyään lähes väistämätöntä ihmisen toiminnan maatalousalalla.
- Huonojen tapojen esiintyminen henkilössä. Tämä pätee erityisesti nikotiiniin.
- Ionisoivan säteilyn annoksen vastaanottamisen seurauksena.
- Kaikenlainen kosketus myrkyllisten kemiallisten yhdisteiden, syöpää aiheuttavien aineiden kanssa.
- Kyseisen taudin kehittymisen riski kasvaa, jos ihmiset asuvat ekologisesti saastuneella alueella. Tämä voi olla suuri metropoli, jossa on suuria teollisuuslaitoksia. Tai esimerkiksi ihmiset, jotka asuvat vaarallisen lähellä kemiantehdasta.
- Hankittu tai synnynnäinen sairaus, joka vaikuttaa henkilön immuunijärjestelmään.
Oireet follikulaarinen lymfooma
Kyseisen taudin yleisimmät lokalisointialueet ovat: kainalot, nivusalue, ihmisen pää ja niska. Kummallista kyllä, tämä tauti esiintyy pääasiassa nuorilla, jotka kuuluvat jopa neljänkymmenen vuoden ikäryhmään.
Tämän patologian, samoin kuin muiden onkologisten sairauksien, salakavalaisuus on se, että sen etenemisen alkuvaiheessa mikään ei häiritse potilasta, ja tauti voidaan diagnosoida vain sattumalta, rutiininomaisen ennaltaehkäisevän tutkimuksen aikana tai toisen sairauden hoidon yhteydessä määrättyjen tutkimusten aikana.
Kun kasvain jatkaa etenemistään, se voidaan tunnistaa tunnustelemalla. Myöhemmin follikulaarisen lymfooman oireet alkavat ilmetä:
- Pahanlaatuinen muodostuma voi työntyä ihon pinnan yläpuolelle.
- "Turvotuksella" on selkeät ääriviivat.
- Kasvaimen väri voi olla hieman vaaleanpunainen tai violetti-punainen.
- Lisääntyneen tiheyden omaava aine.
- Kasvaimen paikalla ilmenee kivuliaita tuntemuksia.
- Neoplasma kykenee vuotamaan verta.
- Epidermis haavautuu.
- Potilas alkaa tuntea heikkoutta koko kehossaan.
- Imusolmukkeiden tulehduksen (tarttuvasta leesiosta) välinen ero on se, että ne eivät ole vain kivuliaita, vaan myös eivät herkkiä antibiooteille.
- Lisääntynyt hikituotanto vastaavissa rauhasissa.
- Lääkärit havaitsevat kromosomien translokaation t(14:18).
- Kehon lämpötilan nousua voidaan havaita.
- Ihminen alkaa laihtua ilman mitään syytä.
- Ruoansulatuskanavan ongelmia ilmenee.
- Suorituskyvyn heikkeneminen.
- Pahoinvointi.
- Vatsassa voi esiintyä täyteyden tunnetta, kasvoissa tai kaulassa painetta ja hengitysvaikeuksia. Tämä voi johtua lisääntyneestä paineesta ruoansulatuselimiin pernasta, maksasta tai suoraan imusolmukkeesta (kasvaimen tietyssä sijainnissa) tai muihin ihmiskehon elimiin.
- Huimaus, jopa pyörtymiseen asti.
- Sijainnista riippuen potilaalla voi olla nielemisvaikeuksia, mikä liittyy nielun imusolmukkeen tilavuuden kasvuun.
- Kuume voi ilmetä ilman mitään ilmeistä syytä.
- Kuulon heikkeneminen.
On syytä huomata, että oireet voivat riippuen vaurioituneen imusolmukkeen sijainnista yhdistää erilaisia ilmenemismuotoja edellä luetelluista.
Joskus tämä sairaus voidaan havaita ja diagnosoida vasta, kun pahanlaatuinen prosessi alkaa vaikuttaa luuytimeen. Hyvä uutinen on, että oireeton lymfooma on melko harvinainen.
Ei-Hodgkinin follikulaarinen lymfooma
Follikulaarinen lymfooma itsessään kuuluu lääketieteellisen luokituksen mukaan non-Hodgkinin tyyppiin. Niin surulliselta kuin se kuulostaakin, nykyaikainen lääketiede onnistuu vain joissakin tapauksissa tunnistamaan taudin sen varhaisessa vaiheessa. 70 %:ssa tapauksista potilas hakeutuu asiantuntijan puoleen, kun taudin ilmeiset oireet alkavat. Esimerkiksi usein esiintyy pahoinvointia ja henkilö alkaa pyörtyä. Tämä johtuu siitä, että sairaudet ovat jo levinneet luuytimeen.
Usein non-Hodgkinin follikulaarinen lymfooma diagnosoidaan varhaisessa kehitysvaiheessa kattavan lääkärintarkastuksen aikana, jossa käytetään nykyaikaisia tarkkuusdiagnostiikkalaitteita. Juuri tässä suhteessa lääkärit vaativat, että henkilön tulisi käydä täydellisessä ennaltaehkäisevässä tutkimuksessa vähintään kerran vuodessa. Tällainen lähestymistapa omaan terveyteen vähentää merkittävästi ihmiskehon täysimittaisten vahinkojen ja peruuttamattomien patologisten muutosten riskiä.
Non-Hodgkinin lymfoomat johtuvat B- ja T-solutyypin syöpäkasvaimista. Tällaisen patologian lähde voi olla peräisin mistä tahansa imusolmukkeesta tai muusta elimestä ja sitten "tartuttaa" imusolmukkeen. Myöhemmin etäpesäkkeiden muodostuminen tapahtuu kolmella tavalla: hematogeeninen, lymfogeeninen ja hematogeenis-lymfogeeninen.
Tällaisilla lymfoomilla on oma luokittelunsa, joka eroaa morfologian, kliinisten oireiden ja myös taudin parametrien suhteen. Lokalisaatiosta riippuen lääkärit erottavat lymfoomat - syöpäkasvaimet, jotka vaikuttavat imukudoskerroksiin ja joilla on ensisijainen alkuperä eivätkä vaikuta luuytimeen, ja leukemiat - syöpämuutokset, jotka jo ensisijaisesti vaikuttavat luuytimen kerroksiin.
Kaikki väestön ikäryhmät ovat alttiita tälle taudille, mutta silti suurempi prosenttiosuus on ihmisillä, jotka ovat jo saavuttaneet 60-vuotiaat.
Tähän mennessä lymfosarkoomien etiologiaa ei täysin tunneta. Siksi, kun puhutaan taudin aiheuttavista syistä, on tarpeen puhua niistä näkökohdista, jotka lisäävät sen alkuperän ja kehityksen riskiä. Näitä ovat:
- Virusperäiset sairaudet. Esimerkiksi AIDS, Epstein-Barr-virus, hepatiitti, erityisesti hepatiitti C.
- Helicobacter pylorin tarttuva vaurio, joka, kuten jotkut tiedemiehet uskovat, on ruoansulatuskanavan limakalvon haavaisten vaurioiden "syyllinen".
- Synnynnäinen tai hankittu immuunipuutos voi lisätä taudin todennäköisyyttä.
- Ja muut jo edellä mainitut syyt.
Ei-Hodgkinin follikulaarisella lymfoomalla on oma, melko laaja luokittelunsa:
Imusolmukkeisiin paikallisia imusolmukkeiden sarkoomia kutsutaan nodaalisiksi, muiden lokalisaatioiden (sylkirauhaset, nielurisat, kilpirauhanen, epidermis, aivot, keuhkot jne.) tapauksessa - ekstranodaalisiksi. Follikulaarinen (nodulaarinen) tai diffuusi muodostuu kasvaimen rakenteellisesta komponentista.
Taudin etenemisnopeuden mukaan on myös jako:
- Indolentti - eteneminen on tasaista. Ilman hoitoa tällainen potilas voi elää seitsemästä kymmeneen vuoteen. Hoito antaa melko suotuisan ennusteen.
- Taudin aggressiivinen ja erittäin aggressiivinen kulku. Ilman lääkehoitoa tällainen potilas voi elää useista kuukausista puoleentoista kahteen. Hoito antaa melko suotuisan ennusteen.
Nykyään onkologisessa lääketieteessä on yli 30 erilaista non-Hodgkinin lymfoomaa. Suurin osa niistä (noin 85 %) on B-solulymfoomia (B-lymfosytoomia) ja loput 15 % T-solulymfoomia (T-lymfosytoomia). Jokaisella näistä tyypeistä on omat alatyyppinsä.
B-solujen follikulaarinen lymfooma
Tämän tyyppinen sairaus on selvästi hallitseva taudin diagnosoinnissa. Lapsilla tällaista imusuonijärjestelmän häiriötä ei juurikaan esiinny.
Lääkärit luokittelevat B-tyypin solulymfooman seuraavasti:
- Diffuusi suurisoluinen B-solulymfooma on taudin yleisin tyyppi. 31 %:lla diagnosoiduista non-Hodgkinin lymfoomista on tämä tyyppi. Taudin pääasialliset oireet ovat aggressiivisuus ja nopea etenemisnopeus. Näistä negatiivisista ominaisuuksista huolimatta oikea-aikaisella lääketieteellisellä hoidolla on hyvät edellytykset täydelliseen toipumiseen.
- Solullisessa follikulaarisessa lymfoomassa tämän tyyppisen diagnoosin taso on 22 tapausta sadasta tunnistetusta non-Hodgkinin lymfoomasta. Patologian kulku on hidas, mutta on tapauksia, joissa kulku muuttuu ja saa aggressiivisen diffuusin muodon. Onkologeilla on sellainen kriteeri kuin viiden vuoden eloonjääminen. Joten tämä taudin luokka osoittaa, että 60-70 ihmistä sadasta elää tämän viiden vuoden ajanjakson. 30-50% potilaista, joilla on tällainen diagnoosi, pystyy ylittämään kymmenen vuoden rajan. Tällä tyypillä on sekundaarisen follikkelin piirteitä. Solu sisältää sentrosyyttejä ja sentroblasteja. Tämän tyyppinen patologia jaetaan solukoostumuksen mukaan kolmeen sytologiseen tyyppiin. Solukoostumuksen mukaan erotetaan III sytologista tyyppiä follikulaarisesta lymfoomasta.
- Marginaalisiin soluihin vaikuttavat B-solulymfoomat – diagnostinen prosenttiosuus ei ole korkea. Ne eivät ole aggressiivisia ja niiden kasvuvauhti on hidas. Jos ne havaitaan varhaisessa vaiheessa, ne reagoivat hyvin hoitoon.
- Vaippasolulymfooma - tämä patologia muodostaa noin 6 % tapauksista. Tauti on melko spesifinen. Vain viidennes sairastuneista selviää viisi vuotta.
- Pienisoluinen lymfosyyttinen lymfooma ja krooninen lymfosyyttinen leukemia – noin 7 % potilaista on alttiita tälle taudille. Tämän tyyppinen patologia on samankaltainen kuin non-Hodgkinin lymfooma. Se ei ole erityisen aggressiivinen, mutta sillä on alhainen herkkyys kasvainten vastaiselle hoidolle.
- B-soluvälikarsinan lymfooma – diagnoosin esiintymistiheys on 2 %. Diagnosoidaan enimmäkseen 30–40-vuotiailla naisilla. Vain puolet potilaista voidaan parantaa.
- Burkittin lymfooma - esiintyvyys on noin kaksi prosenttia. Taudin kulku on aggressiivinen, mutta intensiivisellä hoidolla on mahdollista saavuttaa täydellinen toipuminen (50 % potilaista).
- Waldenströmin makroglobulinemia - vain 1% tapauksista. Johtaa veren viskositeetin kasvuun, mikä johtaa tromboosiin ja verisuonten eheyden häiriintymiseen. Tällaisessa sairaudessa henkilö voi elää sekä 20 vuotta että alle vuoden.
- Karvasoluleukemia on melko harvinainen ja vaikuttaa ikääntyneisiin.
- Keskushermoston lymfooma – leesion lähde on keskushermosto, minkä jälkeen etäpesäkkeet alkavat vaikuttaa luu- ja aivosoluihin. Vain 30 % potilaista selviää viisi vuotta.
Follikulaarinen lymfooma tyyppi 2 sytologinen
Yksi tärkeimmistä kriteereistä diagnoosin tekemisessä ja kemoterapian oikeassa määräämisessä on histologisen analyysin tulos. Lääkärit ovat vahvistaneet tarpeen jakaa kyseinen sairaus sytologisiin tyyppeihin (morfologisen periaatteen mukaan) potilaan kehossa määritettyjen suurten solujen lukumäärän perusteella.
Onkologit erottavat:
- 1 sytologinen tyyppi – pienten jakautuneiden solujen läsnäolo.
- Follikulaarinen lymfooma tyyppi 2 on sytologisesti kokoelma suuria ja pieniä soluja, jotka ovat morfologisesti verrattavissa toisiinsa.
- 3 sytologista tyyppiä - suuret follikkelisolut.
Toistuvan biopsian tapauksessa ensimmäisen tyypin muuttuminen toiseksi voidaan havaita, mutta ei koskaan kolmanneksi.
Tyypin diagnosoinnissa lääkärit käyttävät sytologisen tutkimuksen tuloksia. Tämän perusteella onkologit määrittävät tyypin (mikroskoopin näkökentässä määritettyjen sentroblastien lukumäärän perusteella):
- Tyyppi 1 – nollasta viiteen.
- Tyyppi 2 – 6–15.
- Tyyppi 3 – yli 15. Tämä tyyppi jaetaan seuraaviin:
- Alatyypissä 3-a sentrosyyttejä havaitaan jo näkökentässä.
- Alatyypissä 3-b sentroblastit muodostavat laajoja muodostelmia ilman sentrosyyttejä.
Toisen sytologisen tyypin syöpäkasvaimet ovat melko aggressiivisia etenemisessä ja vaativat radikaalimpia kemoterapiahoitoja. Mutta kaikkien sytologisten ryhmien potilaiden kokonaiselossaoloaste on suunnilleen sama.
Follikulaarinen lymfooma 3a sytologinen tyyppi
Jos potilaalla diagnosoidaan sytologisen tyypin 3a follikulaarinen lymfooma, ennuste tälle henkilölle on erittäin epäsuotuisa. Potilailla, joilla on tämä patologia, jopa täydellisen tutkimuksen ja korkealaatuisen asianmukaisen hoidon jälkeen, toistuvia taudin uusiutumisen merkkejä havaitaan paljon useammin ja aikaisemmin kuin toisilla (tyypin 1 tai 2 follikulaarisessa lymfoomassa).
Tätä ennustetta voidaan parantaa jonkin verran ottamalla doksorubisiinihoito osaksi tällaisen potilaan hoitoprotokollaa. Ja sentrosyyttien läsnäolo näkökentässä on syy siihen, että onkologit määräävät potilaalle merkittävästi aggressiivisemman hoidon. Tyyppi 3a (sytologinen luokittelu) - tämä vaihe määritetään, kun pahanlaatuisen prosessin leviäminen vaikuttaa yhteen tai kahteen kaukaiseen imusolmukkeeseen.
Tällaisilla potilailla on myös korkeampi viiden vuoden eloonjäämisprosentti, koska heillä esiintyy todennäköisimmin varhaisia relapseja.
Diagnostiikka follikulaarinen lymfooma
Jopa pienimmästäkin epäilystä onkologisesta ongelmasta paikallinen lääkäri-terapeutti antaa potilaalleen lähetteen erikoistuneelle onkologiselle apteekille, jossa hänelle tehdään tarvittava tutkimus. Follikulaarisen lymfooman diagnoosin suorittaa suppeammin erikoistunut asiantuntija - onkohematologi.
Tutkimusaiheet ovat useita kriteerejä, jotka määrittävät patologisen kliinisen kuvan: yhden tai useamman imusolmukkeen tilavuuden kasvu, potilaan kehon ilmeisten myrkytysoireiden (systeemisen myrkytyksen) esiintyminen, ekstranodaaliset muutokset.
Oikean diagnoosin, joka viittaa siihen, että potilaalla on non-Hodgkinin lymfooma, onkologin on otettava näyte kasvaimen solusubstraatista tutkimusta varten. Tätä varten ja saadakseen täydellisemmän kuvan henkilön terveydentilasta, määrätään sekä instrumentaalisia menetelmiä että laboratoriokokeita:
- Sisään otetun potilaan ulkoinen tutkimus.
- Imusolmukkeiden tunnustelu, jonka avulla erikoislääkäri voi arvioida kasvaimen määrän ja tiheyden. Kaikkia kasvaimia ei kuitenkaan voida tutkia tällä tavalla. Siksi kattava tutkimus on välttämätön.
- Vaurioituneesta imusolmukkeesta tehdään biopsia.
- Laparoskopia on vatsaontelon elinten diagnostinen tai terapeuttinen tutkimus.
- Thoracoscopy on keuhkopussin ontelon tähystystutkimus.
- Luuydinpunktio otetaan - tämän analyysin avulla voimme sulkea pois tai vahvistaa etäpesäkkeiden esiintymisen tietyllä kehon alueella.
Kun edellä mainitut toimenpiteet on suoritettu, solumateriaali lähetetään lisätutkimuksiin. Seuraavat tutkimukset suoritetaan:
- Immunohistokemia on tekniikka, jonka avulla voidaan tarkasti määrittää tietyn solu- tai kudoskomponentin (antigeenin) sijainti sitomalla se merkittyihin vasta-aineisiin.
- Sytologinen tutkimus on solujen rakenteellisten ominaisuuksien, ihmiskehon elinten, kudosten ja nesteiden solukoostumuksen tutkimus erilaisten sairauksien diagnosoimiseksi suurennuslaitteita käyttäen.
- Sytogeneettinen – ihmisen kromosomien mikroskooppinen tutkimus, joukko menetelmiä, jotka osoittavat yhteyksiä perinnöllisten häiriöiden ja solujen rakenteen (erityisesti solun tuman rakenteen) välillä.
- Muut tutkimukset.
Follikulaarisen lymfooman terapeuttisten toimenpiteiden protokollan määräämisessä lääkäri määrää myös muita lisätutkimuksia kasvaimen sijainnin ja metastaasien laajuuden määrittämiseksi:
- Epäillyn sairastumisalueen röntgenkuvaus.
- Imusolmukkeiden, kilpirauhasen ja rintarauhasten, maksan, pernan, kivespussin ja muiden elinten ultraäänitutkimus.
- Vatsakalvon ja rintakehän tietokonetomografia, jonka avulla voidaan tunnistaa pienimmätkin rakenteelliset poikkeavuudet.
- Lymfoskintigrafia on tekniikka, jolla voidaan saada kuva imusuonista.
- Luiden ja sisäelinten skintigrafia - metastaattisten pahanlaatuisten kasvainten diagnostiikka.
- Magneettikuvaus (MRI) on menetelmä syöpäkasvainten primaaristen ja metastaattisten fokusten visuaaliseen havaitsemiseen.
- Yleinen ja biokemiallinen verikoe.
Jos tutkimuksessa havaitaan hienojakoisia solurakenteita, onkologi asettaa ensimmäisen tai toisen tyyppisen patologian. Suurisoluinen lymfooma osoittaa jo prosessin korkeampaa pahanlaatuisuutta: vaihe 3a - leesio on tarttunut yhteen tai kahteen imusolmukkeeseen, jotka sijaitsevat etäisyydellä päälokalisaatiosta; vaihe 3b - tämä on jo ihmiskehon ja erityisesti sen imusuoniston laajempi leesio.
Usein ei-Hodgkinin lymfoomien lisäksi onkologi tunnistaa myös lukuisia samanaikaisia patologioita, jotka vain pahentavat tilannetta.
Kuka ottaa yhteyttä?
Hoito follikulaarinen lymfooma
Onkologisten sairauksien pahenevan tilanteen vuoksi, joiden prosenttiosuus kasvaa vuosi vuodelta, onkologit suosittelevat ennaltaehkäisevien tutkimusten laiminlyöntiä. Mitä aikaisemmin sairaus diagnosoidaan, sitä suuremmat ovat potilaan mahdollisuudet paitsi jatkaa laadukasta elämää kasvainten vastaisen hoidon jälkeen, myös pelastaa henkensä sellaisenaan. Follikulaarisen lymfooman hoito määrätään kullekin potilaalle yksilöllisesti, ja sitä säädetään hoidon aikana. On tapauksia, joissa onkologit, jotka antavat potilaalle tiettyjä suosituksia, omaksuvat odottavan asenteen ja seuraavat säännöllisesti potilaan terveydentilaa ja kasvaimen kasvunopeutta. Kasvaimen etenemisen suhteellisen alhaisen nopeuden vuoksi voi kestää kymmenen vuotta ennen kuin se alkaa ilmetä, joten lääkärit eivät kiirehdi radikaalien toimenpiteiden kanssa, koska kirurgisten toimenpiteiden ja kemoterapialääkkeiden määrääminen ei myöskään jää jäljelle ihmiskeholle.
Eli jos diagnosoidaan patologian ensimmäinen tai toinen vaihe, jolla on hidas kehitysmuoto, tällaista kliinistä kuvaa voidaan havaita vuosikymmenen ajan, vuorotellen ajoittain remissio- ja relapsiojaksojen kanssa. Lääkäri seuraa jatkuvasti potilaan tilaa ja on valmis ryhtymään riittäviin toimenpiteisiin milloin tahansa.
Mutta meidän on välittömästi vakuutettava teille, että follikulaarinen lymfooma, jos se havaitaan ajoissa ja hoidetaan asianmukaisesti, aiheuttaa yksittäistapauksissa potilaan kuolinsyyn.
Mutta on myös mahdollista havaita päinvastainen kliininen kuva, jossa kasvain alkaa edetä nopeasti ja levittää etäpesäkkeitä kaikkiin suuntiin kuin lonkerot. Tällaisen kliinisen kuvan vallitessa lääkärit alkavat toimia välittömästi ja määräävät laser- ja/tai kemoterapiahoitojakson. Jos potilaan etäpesäkkeet ovat vaikuttaneet luuytimeen, onkologi voi päättää määrätä leikkauksen sen siirtämiseksi. On syytä mainita heti, että tällaisessa tautikuvassa ei voida luottaa täydelliseen remissioon. Vaikka patologian pesäke olisi poistettu kokonaan, tällainen potilas voi elää korkeintaan kolmesta viiteen vuotta.
Patologisen kehityksen myöhemmissä vaiheissa, etäpesäkkeiden ilmaantuessa ja kauempana sijaitsevissa elimissä, hoitava onkologi määrää tällaiselle potilaalle laser- ja/tai polykemiallista hoitoa.
Nykyään suosituin hoito-ohjelma, joka antaa hyviä terapeuttisia tuloksia, on CHOP-menetelmä, jota edustaa hoitoprotokolla, joka sisältää lääkkeitä, kuten vinkrestiiniä, syklofosfamidia, doksorubisiinia ja prednisolonia.
Kasviperäinen alkaloidi vinkrestiini vaikuttaa potilaan elimistöön kasvaimia estävästi. Lääke annetaan potilaalle suun kautta laskimoon. Antoaikataulu on kerran viikossa.
Hoitava lääkäri määrää lääkkeen annostuksen tiukasti yksilöllisesti. Aikuiselle potilaalle annettava kerta-annos on 0,4–1,4 mg, laskettuna potilaan kehon pinta-alan neliömetriä kohden, otettuna kerran viikossa. Pienille potilaille aloitusannos on 2 mg, laskettuna kehon pinta-alan neliömetriä kohden, otettuna kerran viikossa.
Tarvittaessa lääkäri voi määrätä lääkkeen intrapleuraalisen antamisen, eli farmakologinen neste syötetään keuhkokalvojen väliseen onteloon. Tällä antotavalla potilaan kehoon syötetään 1 mg lääkettä, joka laimennettiin 10 ml:lla suolaliuosta välittömästi ennen toimenpidettä.
Tämän lääkkeen vasta-aiheita ovat keskushermoston tai ääreishermoston sairaudet, potilaan kehon lisääntynyt herkkyys yhdelle tai useammalle lääkkeen aineosalle. Tämä sisältää myös raskauden tai imetyksen.
On myös suosituksia siitä, miten tämän farmakologisen luokan lääkkeitä käsitellään.
- Tätä lääkettä tulee antaa äärimmäisen varovasti sen jälkeen, kun on varmistettu, että neula on laskimossa. Älä anna farmakologisen nesteen antaa infusoitua muualle kuin laskimoon nekroosin välttämiseksi.
- Tämän lääketieteellisen toimenpiteen aikana sairaanhoitajan on suojattava silmiään, ja jos lääkettä joutuu niihin, hänen on huuhdeltava ne erittäin nopeasti ja huolellisesti puhtaalla juoksevalla vedellä.
- Ennen kemoterapia-lääkkeiden antamisen aloittamista hoidon aikana on tarpeen seurata säännöllisesti perifeerisen veren tilaa.
- Maksan toiminnan biokemiallisten ominaisuuksien jatkuva seuranta on myös tarpeen.
- Jos neutrofiilien määrä laskee kriittisen tason alapuolelle, kemoterapia-lääkkeen antomenettelyä ei määrätä, vaan sitä lykätään, kunnes normaalit parametrit palautuvat.
- Hepatotoksisen vaikutuksen kehittymisen estämiseksi kemoterapeuttista lääkettä ei saa ottaa samanaikaisesti munuaisiin ja maksaan vaikuttavan sädehoidon kanssa.
Näiden kemoterapiassa käytettävien lääkkeiden kanssa työskentelevän lääkintähenkilöstön on noudatettava kaikkia henkilönsuojaimia koskevia vaatimuksia, joita sovelletaan läheisessä kosketuksessa myrkyllisten kemiallisten yhdisteiden kanssa.
CHOP-hoidon ohella CVP-hoito, joka sisältää lääkkeitä, kuten vinkrestiiniä, syklofosfamidia ja prednisolonia, ei myöskään osoita yhtä suurta tehokkuutta.
Alkyloiviin kemiallisiin yhdisteisiin kuuluva antineoplastinen lääke syklofosfamidi voi määrätä hoitavan lääkärin toimesta patologisen kuvan perusteella joko lihakseen, laskimoon, vatsaontelonsisäisesti tai keuhkopussinsisäisesti.
Välittömästi ennen asiaankuuluvaa toimenpidettä lääke laimennetaan injektionesteisiin käytettävällä vedellä, 10 ml laimennusainetta lääkepulloa kohden annoksella 0,2 g. Lääkkeen laadun tarkistusindikaattori on aika, joka kuluu lääkkeen liukenemiseen veteen - sen ei tulisi ylittää neljää minuuttia.
Asiantuntija valitsee lääkkeen anto-ohjelman itsenäisesti. Tällaisia järjestelmiä on useita.
- Kerta-annos lasketaan 3 mg:na potilaan painokiloa kohden, noin 200 mg, ja se annetaan kerran päivässä. Lääkkeen antotapa: laskimoon tai lihakseen.
- Kerta-annos lasketaan 6 mg:na potilaan painokiloa kohden, noin 400 mg, jotka annetaan kerran kaksi kertaa päivässä. Lääkkeen antotapa: laskimoon tai lihakseen.
- Kerta-annos lasketaan 15 mg:na potilaan painokiloa kohden, noin 1 g, annettuna laskimoon kerran viidessä päivässä.
- Kerta-annos lasketaan 30–40 mg:ksi potilaan painokiloa kohden, noin 2–3 g, ja se annetaan laskimoon kahden tai kolmen viikon välein.
Yhden hoitojakson aikana käytetyn lääkkeen määrä vaihtelee 6–14 grammasta. Päähoidon päätyttyä käytetään yleensä ylläpitohoitoa, johon kuuluu 0,1–0,2 gramman lääkkeen antaminen laskimoon tai lihakseen kahdesti viikon aikana.
Tätä lääkettä käytetään myös immunosuppressanttina. Tässä tapauksessa lääkäri määrää lääkkeen kvantitatiivisen osan nopeudella 1,0–1,5 mg potilaan painokiloa kohden, mikä vastaa 50–100 mg:n päivittäistä annosta. Jos elimistöllä on lisääntynyt toleranssi lääkkeelle, lääkäri voi määrätä 3–4 mg:n annoksen potilaan painokiloa kohden.
Vatsaontelonsisäistä tai keuhkopussinsisäistä antoa varten lääkkeen annos voi vaihdella 0,4 - 1,0 g.
Kyseisen lääkkeen käytön vasta-aiheita ovat potilaan elimistön yliherkkyys lääkkeen aineosalle sekä potilaan sairaushistoria, johon kuuluu vaikea munuaisten vajaatoiminta, leukopenia (veren leukosyyttipitoisuus alle 3,5 x 109/l), luuytimen hypoplasia, anemia tai kakeksia, trombosytopenia (veren verihiutalepitoisuus alle 120 x 109/l). Tämä suositus koskee myös taudin loppuvaihetta sekä raskauden tai vastasyntyneen imetyksen oireita.
Mutta lääketieteen onkologinen suunta paranee jatkuvasti, tiedemiehet ja farmakologit löytävät uusia lääkkeitä, menetelmiä ja muotoja. Nykyään jotkut onkologiset klinikat harjoittavat innovatiivisia hoitomenetelmiä käyttämällä potilaan kantasoluja. Vaikka jopa nykyisen lääketieteen tason taustalla sellaista sairautta kuin follikulaarinen lymfooma ei ole vielä täysin tutkittu eikä se ole täysin parannettavissa.
Onkologit pitävät seuraavia tekijöitä epäsuotuisan lopputuloksen riskin lisäämiseksi:
- Yli 60-vuotiaiden potilaiden ikäryhmä.
- Potilaan hemoglobiinitaso määritetään alle 120 g/l:n luvuista.
- Jos potilaalla diagnosoidaan kehitysvaihe kolme tai neljä.
- Laktaattidehydrogenaasin lisääntyminen.
- Jos lääkäri havaitsee, että potilaalla on syöpä, joka vaikuttaa useampaan kuin neljään imusolmukeryhmään.
Kemoterapia- tai laserhoitojakson jälkeen potilaan on suoritettava ylläpitohoito, jonka tarkoituksena on parantaa hänen immuunitilaansa, jota hoito on merkittävästi heikentänyt.
Kemoterapialääkkeiden saamisen jälkeen potilaan immuniteetti heikkenee huomattavasti, ja toissijaisen infektion välttämiseksi, joka monissa tapauksissa on kuolemansyy, tällaisen potilaan on pysyttävä steriilissä ympäristössä tietyn ajan.
Kun potilaalla havaitaan sekundaarinen leukemia, joka kehittyy follikulaarisen lymfooman taustalla ja vaikuttaa luuytimen alueisiin, onkologin on pakko määrätä potilaalle tämän aineen siirto lähimmältä sukulaiselta. Muuten täysivaltaisen luovuttajan löytäminen on melko vaikeaa. Mutta jos leikkaus meni hyvin, tämä menetelmä osoittaa korkeita terapeuttisia tuloksia.
Tärkeintä on olla käyttämättä tilaisuutta hyväkseen ja ottaa yhteyttä asiantuntijaan mahdollisimman pian! Joskus ajasta riippuu paitsi ihmisen tuleva elämänlaatu, myös hänen elämänsä!
Ennaltaehkäisy
On melko vaikeaa antaa neuvoja tässä artikkelissa käsitellyn patologian ehkäisemiseksi, mutta on silti syytä keskustella joistakin elämän osa-alueista, jotka auttavat vähentämään syöpäkasvainten riskiä.
Siksi follikulaarisen lymfooman ehkäisyä osoittavat useat suositukset:
- Terveellisten elämäntapojen ylläpitäminen.
- Huonoista tavoista luopuminen.
- Tasapainoinen, rationaalinen ravitsemus, runsaasti mikroelementtejä ja vitamiineja.
- Pidä immuunijärjestelmäsi oikealla tasolla.
- Sairauden (minkä tahansa luonteen) sattuessa helpotushoito tulee suorittaa ajoissa ja täydelliseen toipumiseen asti.
- Varmista, ettei keho ylikuumene tai ylijäähdytä pitkään.
- Vältä liiallista auringonottoa, kylpyjä, saunoja ja solariumeja.
- Kodin paikkaa valittaessa on suositeltavaa suosia alueita, joilla on puhdas ekosysteemi, kaukana suurista teollisuusalueista.
- Hypodynamian poistaminen. Liike on elämää.
- Monet asiantuntijat uskovat, että ajatus on materiaalista, jotta et testaisi tämän ilmaisun negatiivista puolta itseesi - ajattele vain positiivisesti, rentoutuminen ja miellyttävä musiikki ovat tervetulleita.
- Ihmisen päivittäisen rutiinin tulisi yhdistää harmonisesti työmäärä ja lepoajat.
- Säännöllisesti, vähintään kerran vuodessa, suoritetaan kattava ennaltaehkäisevä tutkimus erikoistuneessa lääketieteellisessä laitoksessa.
Ennuste
On ongelmallista arvioida yksiselitteisesti patologian seurauksia potilaalle, jolla on diagnosoitu ei-Hodgkinin lymfooma, koska kasvainten vastaisen hoidon tulos riippuu suurelta osin taudin asteesta.
Jos lääkärit diagnosoivat ensimmäisen tai toisen asteen patologian, joka osoittaa nodulaarista etenemisnopeutta, niin yhdeksällä kymmenestä potilaasta follikulaarisen lymfooman ennuste on melko suotuisa, mikä perustuu oikeaan diagnoosiin ja riittävään kemoterapiaan.
Jos todetaan ei-Hodgkinin lymfooma, jolla on yksi kolmannen kehitysvaiheen lajikkeista, taudin nodulaarisen kulun ennuste on epäsuotuisampi. Tämän kliinisen kuvan eloonjäämisaste on vain viisi ihmistä kymmenestä diagnosoidusta tapauksesta.
Hyvä uutinen on, että taudin neljännen vaiheen patologinen kehitys, kun etäpesäkkeet vaikuttavat jo melko kaukaisiin elimiin, on hyvin harvinaista. Tämän taudinkulun ennuste on epäsuotuisa jopa tarvittavilla hoitotoimenpiteillä. Lääkehoito mahdollistaa potilaan elämän pidentämisen vain hieman (parhaimmillaan useita vuosia), mutta kuolemaan johtava lopputulos on lähes väistämätön.
Usein tällaisen potilaan kuolema ei johdu suoraan syöpäkasvaimesta, vaan kuolinsyynä on toissijainen infektio, joka pääsee melko helposti taudin heikentämään organismiin.
Tällaisten potilaiden eloonjäämisen seuranta on melko surullista: kahdestakymmenestä vaiheen IV follikulaarisen lymfooman diagnosoinnista kaksi tai kolme selviää hengissä.
Saastunut ympäristö, ruoka ja nopea elämänrytmi eivät tarjoa nykyihmiselle terveyttä. Kypsistä B-lymfosyyteistä koostuva monoklonaalinen kasvain - follikulaarinen lymfooma. Syöpädiagnoosi horjuttaa ihmisen ja hänen lähisukulaisensa raiteiltaan ja asettaa heidät pulmaan - mitä tehdä? On vain yksi vastaus - hakeudu viipymättä erikoistuneen onkologisen keskuksen hoitoon, käy läpi täydellinen tutkimus ja mahdollisesti onkologin määräämä hoito. Vain oikea-aikainen ja nopea reagointi ongelmaan sekä riittävä hoito voivat parantaa potilaan mahdollisuuksia parantaa tulevaisuuden laatua tai jopa koko elämää. Ennaltaehkäiseviä tarkastuksia ei pidä sivuuttaa. "Pidä huolta terveydestäsi nuoresta iästä lähtien" - tämä kansanviisaus sopii parhaiten tämän päivän artikkelin aiheeseen! Pidä huolta itsestäsi ja ole terve!
 [ 23 ]
[ 23 ]

