Lääketieteen asiantuntija
Uudet julkaisut
Kasvojen etenevä surkastuminen
Viimeksi tarkistettu: 05.07.2025

Kaikki iLive-sisältö tarkistetaan lääketieteellisesti tai se tarkistetaan tosiasiallisen tarkkuuden varmistamiseksi.
Meillä on tiukat hankintaohjeet ja vain linkki hyvämaineisiin mediasivustoihin, akateemisiin tutkimuslaitoksiin ja mahdollisuuksien mukaan lääketieteellisesti vertaisarvioituihin tutkimuksiin. Huomaa, että suluissa ([1], [2] jne.) Olevat numerot ovat napsautettavia linkkejä näihin tutkimuksiin.
Jos sinusta tuntuu, että jokin sisältö on virheellinen, vanhentunut tai muuten kyseenalainen, valitse se ja paina Ctrl + Enter.
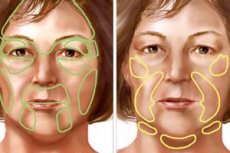
Kirjallisuudessa tämä sairaus tunnetaan kahdella termillä: aivopuoliskon etenevä kasvojen surkastuminen (hemiatrophia faciei progressiva) ja molemminpuolinen etenevä kasvojen surkastuminen (atrophia faciei progressiva bilateralis).
Lisäksi voidaan havaita kasvojen ja vartalon puolipallon ja ristin surkastumista.
Syyt etenevä kasvojen surkastuminen
Oletetaan, että taudin voi aiheuttaa kallon tai kasvojen trauma, yleinen tai paikallinen infektio, kuppa, syringomyelia, V- tai VII-kallonhermojen vaurioituminen, kohdunkaulan sympaattisen rungon irtoaminen tai vaurioituminen jne. Jotkut kirjoittajat myöntävät kasvojen hemiatrofian mahdollisuuden yhdistettynä kehon hemiatrofiaan autonomisen hermoston diencephaalisissa osissa tapahtuvan dystrofian vuoksi.
Epideemisen enkefaliitin jälkeen on esiintynyt hemiatrofiaa sekä keuhkotuberkuloosia, joka on vaikuttanut kohdunkaulan sympaattiseen runkoon.
Saatavilla olevien tietojen mukaan progressiivinen kasvojen surkastuminen on valtaosassa tapauksista useiden sairauksien oireyhtymä, jossa autonominen hermosto on mukana patologisessa prosessissa eri tasoillaan. On selvää, että trauma ja muut tekijät ovat vain sysäys näiden vakavien neurodystrofisten ilmiöiden kehittymiselle.
Oireet etenevä kasvojen surkastuminen
Potilaat valittavat yleensä, että sairastunut kasvojen puolisko on pienempi kuin terve; kallon kasvojen osan ja pehmytkudosten tilavuuden ero kasvaa vähitellen; sairastuneella puolella iho on tumman haapamainen, ohentunut ja kerääntyy hymyillessä moniin poimuihin.
Joskus potilaat huomaavat pistelyä sairastuneen posken alueella tai koko kasvojen puoliskolla, kyynelvuotoa silmästä sairastuneella puolella, erityisesti kylmässä, tuulessa, ja poskien värin muutoksen, joka on erityisen havaittavissa kylmässä.
Vaikeassa hemiatrofiassa näyttää siltä kuin toinen puoli kasvoista kuuluisi nälänhädän tai syöpämyrkytyksen äärimmilleen laihtuneelle henkilölle ja toinen puoli terveelle henkilölle. Vaurioituneen puolen iho on kellertävänharmaa tai ruskehtava eikä punastu. Luomen rako on leventynyt alaluomen painuessa sisäänpäin.
Kun painetaan silmäkuopan yläpuolista, silmäkuopan alapuolista ja henkistä aukkoa, kipua esiintyy.
Sarveiskalvon refleksi on heikentynyt, mutta pupillit ovat tasaisesti laajentuneet ja reagoivat valoon tasaisesti.
Ohentunut iho tuntuu pergamentilta; surkastuminen ulottuu myös ihonalaiskudokseen, purenta- ja ohimolihaksiin sekä luukudokseen (leuka, poskiluu ja poskiontelokaari).
Leuka siirtyy vaurioituneelle puolelle, koska vartalon koko ja alaleuan haara pienenevät, tämä on erityisen voimakasta potilailla, jotka kärsivät kasvojen hemiatrofiasta lapsuudesta lähtien; myös puolet nenästä on pienentynyt, korvalehti on ryppyinen.
Joissakin tapauksissa kasvojen hemiatrofia yhdistetään saman kehon puoliskon surkastumiseen ja joskus vastakkaisen kehon puolen surkastumiseen (hemiatrophia cruciata), johon liittyy yksipuolinen skleroderma tai liiallinen pigmentin kertymä ihoon, hiusten kasvun heikkeneminen tai pigmentaation menetys, kielen, pehmeän kitalaen ja alveolaaristen prosessien hemiatrofia, karies ja hampaiden menetys sekä hikoilun heikkeneminen.
Saavutettuaan yhden tai toisen asteen kasvojen hemiatrofia pysähtyy, vakautuu eikä etene pidemmälle.
Tämän potilasryhmän kliiniset ja fysiologiset tutkimukset osoittivat, että kaikissa etenevän kasvojen surkastumisen muodoissa autonomisen hermoston toiminnassa on vaihtelevassa määrin voimakkaita häiriöitä.
Potilailla, joilla on yksipuolinen kasvojen dystrofia, havaitaan yleensä sähköpotentiaalien ja ihon lämpötilan epäsymmetriaa, ja se on pääasiassa vaurioituneella puolella.
Useimmissa tapauksissa havaitaan oskillografisen indeksin lasku ja kapillaarien kouristus vaurioituneella puolella, mikä osoittaa sympaattisen hermoston sävyn vallitsevuutta.
Lähes kaikilla potilailla havaitaan muutoksia aivosähkökäyrissä, jotka ovat tyypillisiä aivojen hypotalamuksen ja mesenkefaalisten muodostelmien vaurioille. Elektromyografiset tutkimukset paljastavat lähes aina muutoksia dystrofian puolella olevien lihasten sähköisessä aktiivisuudessa, mukaan lukien kliinisesti havaitut atrofiset ilmenemismuodot kudoksissa.
Kliinisten ja fysiologisten tutkimustietojen perusteella LA Shurinok tunnistaa kaksi kasvojen surkastumisen vaihetta: progressiivisen ja stationaarisen.
Diagnostiikka etenevä kasvojen surkastuminen
Kasvojen hemiatrofia tulee erottaa synnynnäisessä (ei-progressiivisessa) kasvojen alikehityksessä esiintyvästä epäsymmetriasta, kasvojen hemihypertrofiasta sekä lihastortikollista, fokaalista sklerodermaa, lipodystrofioissa esiintyvää kudosatrofiaa ja dermatomyosiittia koskevasta epäsymmetriasta. Jälkimmäisiä sairauksia käsitellään yleisen ortopedian ja ihotautiopin kursseilla.
Hoito etenevä kasvojen surkastuminen
Progressiivisen kasvojen surkastumisen kirurgiset hoitomenetelmät ovat sallittuja vain (!) prosessin etenemisen keskeyttämisen tai estämisen jälkeen eli sen toisessa valmistuneessa vaiheessa. Tätä varten suositellaan monimutkaista lääke- ja fysioterapeuttista hoitoa yhdistettynä vagosympaattisen hermoston salpaukseen ja joskus myös kaulan ja rintarangan ganglion salpaukseen.
Kudosaineenvaihdunnan parantamiseksi tulisi määrätä vitamiineja (tiamiini, pyridoksiini, syanokobalamiini, tokoferoliasetaatti), aloe veraa, lasiaista tai lidaasi-uutetta 20–30 päivän ajan. Lihaskudoksen aineenvaihdunnan stimuloimiseksi ATP:tä annetaan lihaksensisäisesti 1–2 ml:n annoksella 30 päivän ajan. Tiamiini auttaa normalisoimaan hiilihydraattiaineenvaihduntaa, minkä seurauksena ATP:n määrä (jonka muodostuu mitokondrioissa tapahtuvan oksidatiivisen fosforylaation kautta) lisääntyy. Syanokobalamiini, neroboli ja retaboliili auttavat normalisoimaan proteiiniaineenvaihduntaa.
Autonomisen hermoston (ANS) keskus- ja ääreisosiin vaikuttamiseksi yhdistetään kohdunkaulan sympaattisten ganglioiden elektroforeesi, galvaaninen kaulus, endonasaalinen elektroforeesi 2-prosenttisella kalsiumkloridiliuoksella tai difenhydramiinilla (7-10 istuntoa), UHF hypotalamuksen alueella (6-7 istuntoa) ja galvaaninen puolinaamari lidaasilla (nro 7-8).
On tarpeen sulkea pois maksan, mahan, lantion elimien jne. aiheuttamat ärsytyksen lähteet.
Sympaattisen hermoston lisääntyneen sävyn ja samanaikaisen parasympaattisten hermoston osien heikkouden yhteydessä on suositeltavaa yhdistää sympatolyyttisiä ja kolinomimeettisiä lääkkeitä ottaen huomioon vaurion tason: keskushermoston autonomisten rakenteiden vaurioitumisen yhteydessä määrätään keskushermoston adrenolyyttisiä aineita (klooripromatsiini, oksasiili, reserpiini jne.): ganglioita hoidetaan parhaiten ganglioplegikoilla (pachykarpiini, heksonium, pentamiini, gangleroni jne.). Kun prosessiin osallistuvat sekä perifeeriset että keskushermoston alueet, käytetään antispasmodisia lääkkeitä, kuten papaveriinia, dibatsolia, eufilliiniä, platifylliiniä, khelliiniä, spazmolytiinia, nikotiinihappoa.
Sympaattista hermostoa vähennetään rajoittamalla proteiinien ja rasvojen määrää ruokavaliossa; parasympaattisen vaikutuksen tehostamiseksi määrätään asetyylikoliinia, karbakolia sekä antikoliiniesteraasia estäviä aineita (esimerkiksi proseriinia, oksamitsiinia, mestinonia) ja antihistamiineja (difenhydramiinia, pipolfeenia, suprastinia). Lisäksi suositellaan hiilihydraattipitoisia ruokia, viileää vuoristo- tai meri-ilmastoa, hiilidioksidikylpyjä (37 °C) ja muita neurologien määräämiä keinoja ja menetelmiä (LA Shurinok, 1975).
Konservatiivisen preoperatiivisen hoidon seurauksena prosessi vakautuu, vaikka atrofia yleensä pysyy ulospäin ilmeisenä.
Kasvolihasten myogrammeissa näkyy niiden bioelektrisen aktiivisuuden lisääntymistä, autonomisen hermoston tilan indikaattoreiden epäsymmetrian vähenemistä tai jopa katoamista, kasvojen ihon sähköpotentiaalien arvojen vähenemistä useissa tapauksissa (taudin alkuvaiheissa) ja ihon termotopografian häiriöiden katoamista.
Progressiivisen kasvojen surkastumisen kirurgisen hoidon menetelmät
Kasvojen surkastumisen kirurgisen hoidon päämenetelmät ovat seuraavat.
- Parafiinin injektiot surkastuneen posken ihon alle. Verisuonten tromboosi- ja emboliatapausten vuoksi kirurgit eivät tällä hetkellä käytä tätä menetelmää.
- Ihonalainen kudossiirto (sen asteittaisen ja epätasaisen rypistymisen vuoksi sitä ei myöskään ole käytetty laajalti).
- Muovisiirteiden käyttöönotto poistaa kasvojen epäsymmetrian levossa, mutta samalla immobilisoi sairastuneen puolen ja poistaa hymyn symmetrian. Potilaat eivät myöskään ole tyytyväisiä muovin jäykkyyteen, joka sijaitsee tyypillisesti pehmeissä ja taipuisissa paikoissa. Tässä suhteessa huokoisten muovien istuttaminen on lupaavampaa, mutta kirjallisuudessa ei ole vakuuttavia raportteja niiden käytön tuloksista. On myös suositeltavaa käyttää silikonisiirteitä, joilla on biologinen inerttiys ja vakaa elastisuus.
- Filatovin varren murskatun ruston ja sidekudospohjan istuttaminen ihon alle on lähes samaa haittaa: jäykkyys (rusto), kyky immobilisoida kasvot (rusto, varsi).
- Epidermisoidun ja ihonalaiskudoksesta vapaan iholäpän tai härän kiveksen proteiinikuoren uudelleenistutus Yu. I. Vernadskyn menetelmillä.
Kasvojen ääriviivojen korjaus Yu. I. Vernadskyn menetelmällä
Submandibulaariseen alueeseen tehdään viilto, jonka läpi iho, joka on aiemmin "nostettu" 0,25-prosenttisella novokaiiniliuoksella, kuoritaan pois käyttämällä suuria kaarevia tylppäpäisiä Cooperin saksia tai erityistä pitkäkahvaista raspatorya.
Kun tasku on tiivistetty ja painettu ulkopuolelta, tulevan siirteen ääriviivat piirretään vatsan etupinnalle paikallispuudutuksessa ennalta valmistettua muovimallia käyttäen. Hahmotellulla alueella (ennen siirteen ottamista) iho poistetaan ja sitten läppä erotetaan, yrittäen olla tarttumatta ihonalaiskudokseen.
Kun läppä on otettu muovilangoille (pidikkeille), niiden päät pujotetaan 3-4 suoran, paksun ("mustalaisneulan") silmän läpi. Näiden avulla pidikkeiden päät vedetään kasvojen ihonalaiseen haavaan ja sitten ne otetaan ulos haavan ylä- ja sivukaaresta ja sidotaan pieniin jodoformirulliin. Tällä tavoin ihosiirre näyttää venyvän koko ihonalaisen haavan pinnan yli. Koska siirteellä on haavapinta molemmilla puolilla, se kasvaa ihoon ja ihonalaisiin kudoksiin haavataskun sisällä.
Kohdissa, joissa poski on painautunut eniten, läppä kaksinkertaistetaan tai asetetaan kolmeen kerrokseen ompelemalla eräänlainen "paikkaus" - kaksoiskappale pääläppään. Tämän menetelmän kosmeettinen vaikutus on melko korkea: kasvojen epäsymmetria poistuu; sairastuneen kasvojen puoliskon liikkuvuus, vaikka se onkin vähentynyt, ei ole täysin halvaantunut.
Leikkauksen aikana ja sen jälkeen ei yleensä esiinny komplikaatioita (ellei ilmene infektiota, joka johtaa siirteen tai eksplantaatin hylkimiseen). Ajan myötä siirretty iho (tai muu biologinen materiaali) kuitenkin surkastuu, ja uusi kerros on lisättävä. Joillakin potilailla deepidermisoidun autoihon siirron jälkeen kehittyy vähitellen suurenevia talirauhaskystoja. Näissä tapauksissa on suositeltavaa pistää iho rasvan kertymiskohdan yläpuolelle (2–3 kohtaan) paksulla injektioneulalla ja puristaa se ulos pistosten kautta. Sitten tyhjä ontelo pestään 95-prosenttisella etyylialkoholilla talirauhasten aktivoituneiden solujen denaturoimiseksi; osa alkoholista jätetään onteloon painesiteen alle 3–4 päiväksi.
Talirauhaskystojen (ateroomien) muodostumisen ja lisätrauman välttämiseksi on suositeltavaa käyttää autoderman sijaan härän kiveksen proteiinikuorta, joka rei'itetään skalpellilla ruutukuviossa ja ruiskutetaan kasvojen sairastumisalueen ihon alle (samalla tavalla kuin autoderma).
 [ 19 ]
[ 19 ]
Kasvojen ääriviivojen korjaus AT-menetelmällä, Titova ja N. I. Yarchuk
Muotoiluplastiikkakirurgia tehdään käyttämällä allogeenisesti säilytettyä reisiluun leveää faskian muotoa, joka siirretään yhteen tai kahteen kerrokseen tai harmonikan muotoon (aalruttamalla sitä), jos tarvitaan merkittävä määrä muovimateriaalia.
Kasvoille asetetaan paineside 2,5–3 viikon ajan.
2-3 päivää leikkauksen jälkeen elinsiirtoalueella havaitaan vaihtelua, joka ei johdu nesteen kertymisestä ihon alle, vaan faskiaalisen siirteen turvotuksesta ja haavan aseptisesta tulehduksesta.
Leikkauksen jälkeisen turvotuksen vähentämiseksi levitä kylmää siirtoalueelle 3 päivän ajan ja ota difenhydramiinia suun kautta 0,05 g 3 kertaa päivässä 5-7 päivän ajan.
Leikkauksen jälkeinen siirteen turvotus on vaarallista, jos pohjan muodostava ja faskian sisäänvientiin tarkoitettu viilto sijaitsee suoraan siirrännäisalueen yläpuolella. Tämä voi aiheuttaa haavan reunoille liiallista jännitystä, mikä voi johtaa niiden irtoamiseen ja osan faskiasta irtoamiseen. Tämän komplikaation estämiseksi ihoviillot tulisi tehdä siirrännäisalueen ulkopuolella, ja jos sitä tapahtuu, on alkuvaiheessa mahdollista rajoittaa osan faskiasiirteen poistaminen ja haavaan tulisi laittaa toissijaiset ompeleet.
Jos haavaan kehittyy tulehdus ja tulehdus, koko elinsiirto on poistettava.
Huolimatta laajasta kudosirtaumasta faskiansiirron aikana, ihonalaiset hematoomat ja ihon sisäiset verenvuodot ovat erittäin harvinaisia, mikä voidaan jossain määrin selittää faskiaalisen kudoksen hemostaattisella vaikutuksella. Suurin hematooman muodostumisen riski on kasvojen lateraalisen osan voimakkaiden muodonmuutosten poistamisessa. Laaja kudosirtouma korvalehden edessä olevan viillon kautta luo edellytykset veren kertymiselle muodostuneen pohjan alempaan, suljettuun osaan. Jos hematooman muodostumista epäillään, on suositeltavaa luoda ulosvirtaus haavan alaosaan.
Komplikaatiot
Vakavin komplikaatio on leikkaushaavassa märkäistyminen, joka tapahtuu, kun siirre tai sen vastaanottava alue tulehtuu. Tämän estämiseksi on noudatettava tarkasti aseptisia vaatimuksia faskiaalisiirteiden valmistuksessa ja siirron aikana, ja on vältettävä vaurioittamasta suun limakalvoa posken ja huulten alueen siirrettä muodostettaessa.
Leikkaushaavan ja suuontelon välisen yhteyden esiintyminen leikkauksen aikana on vasta-aihe faskiansiirrolle, proteiinikalvolle jne. Toistuva toimenpide on sallittu vasta useiden kuukausien kuluttua.
Ottaen huomioon, että ihmisen jalkapohjan ihonalainen rasvakudos (jonka paksuus on (5-25 mm)) sekä jalan dermiks eroavat jyrkästi muiden alueiden rasvasta ja dermiksestä, ja että ne ovat erittäin vahvoja, tiheitä, elastisia ja niillä on alhaiset antigeeniset ominaisuudet, NE Sel'skiy et al. (1991) suosittelevat tätä allomateriaalia kasvojen ääriviivaleikkauksiin. Käytettyään sitä 21 potilaalla kirjoittajat havaitsivat siirteen märkimistä ja hylkimistä 3 henkilöllä. On ilmeisen tarpeen jatkaa tämän muovimateriaalin käytön välittömien ja etäisten tulosten tutkimista, koska toisin kuin muiden alueiden epiteelin poistossa, plantaarisessa ihossa ei ole hiki- ja talirauhasia, mikä on erittäin tärkeää (kystan muodostumisen estämisen kannalta).

